Líquen escleroso
| Líquen escleroso | |
|---|---|
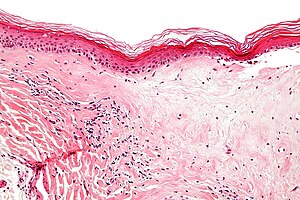
| Histologia da esclerose subepitelial (H&E). | |
| Especialidade | ginecologia, urologia |
| Classificação e recursos externos | |
| CID-10 | L90.0 |
| CID-11 | 2076834974 |
| OMIM | 151590 |
| eMedicine | 1123316 |
| MeSH | D018459 |
Líquen escleroso é uma doença de pele, de causa desconhecida, tipicamente caracterizado por manchas esbranquiçadas sobre qualquer parte do corpo, mas que geralmente aparecem nos órgãos genitais (pênis ou vulva). Também conhecida como balanite xerotica obliterante (BXO) quando afeta o pênis. Líquen escleroso não é contagiosa. Há um aumento do risco de câncer de pele que pode ser reduzido com o tratamento. Na idade adulta normalmente é incurável, mas pode desaparecer temporariamente com o tratamento. Frequentemente o líquen escleroso agrava com os anos.
Causas[editar | editar código-fonte]
Genética[editar | editar código-fonte]
Líquen escleroso pode ter um componente genético. Maiores índices de líquen escleroso foram relatados entre gêmeos[1][2] e entre membros da família.[3]
Auto-imunidade[editar | editar código-fonte]
A auto-imunidade é um processo no qual os glóbulos brancos atacam outras células saudáveis do mesmo organismo. Anticorpos específicos já foram encontrados. Além disso, parece haver uma maior prevalência de outras doenças auto-imunes, como a diabetes mellitus tipo 1, vitiligo e tiroidite autoimune .[4]
Infecção[editar | editar código-fonte]
Tanto infecções bacterianas como virais têm sido implicadas na etiologia do líquen escleroso. Uma doença semelhante, acrodermatite crônica atrófica é causada pela espiroqueta Borrelia burgdorferi. Envolvimento do HPV[5] e do vírus da hepatite C[6] também são suspeitos.
Uma relação com a Doença de Lyme foi revelada pela presença ocasional de Borrelia burgdorferi na biópsia do tecido.[7]
Hormônios[editar | editar código-fonte]
Como nas mulheres é encontrada principalmente em mulheres com um baixos níveis de estrogênio (fase pré-puberdade e mulheres pós-menopausa), influências hormonais foram postuladas. Porém poucas evidências foram encontrada para apoiar esta teoria.
Alterações locais da pele[editar | editar código-fonte]
Alguns achados sugerem que o líquen escleroso pode ser iniciado com cicatrizes[8] ou radiação,[9][10] embora estes resultados foram esporádicas e raros.
Sinais e sintomas[editar | editar código-fonte]
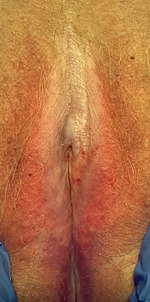
Manchas brancas que podem ou não doer e coçar, causar dor durante a relação sexual (quando afetam genitais), e são sensíveis a sofrer hematomas, rachaduras, lacerações e descamação.
Em mulheres, ocorre mais comumente na vulva e em torno do ânus , com cor branco-marfim e elevações que podem ser lisas e brilhantes.
No sexo masculino, o líquen pode assumir a forma de manchas esbranquiçadas no prepúcio causando seu estreitamento (estenose), formando uma "anel duro", que pode tornar a retração do prepúcio mais difícil ou impossível (fimose) e pode dificultar o fluxo de urina (disúria). Além disso, pode gerar manchas brancas ou vermelhidão na glande. Em homens o envolvimento anal é menos freqüente.
Sobre a pele não-genital, a doença pode manifestar-se como manchas branco-porcelana, pequenas, visíveis dentro dos orifícios dos folículos pilosos ou glândulas de suor. A pele pode se tornar mais fina.[11]
Diagnóstico[editar | editar código-fonte]
A doença muitas vezes não é diagnosticada por vários anos, pois não é muito reconhecida e frequentemente é diagnosticada erroneamente como candidíase ou outras DST. Somente após tentativas frustradas de tratá-la que o paciente é encaminhado para um dermatologista ou urologista que reconhece o líquen escleroso.
Uma biópsia da pele afetada pode ser feito para confirmar o diagnóstico. Quando a biópsia é feita, hiperqueratose, atrofia da epiderme, esclerose da derme e atividade dos linfócitos na derme são achados histológicos associados com líquen escleroso.[12] Nas biópsias também são verificadas sinais de displasia.[13]
Tratamento[editar | editar código-fonte]
Tratamento principal[editar | editar código-fonte]
Não há cura definitiva para o líquen escleroso.[14] Mudança de comportamento é parte do tratamento: o paciente deve minimizar ou, de preferência, parar de coçar a pele afetada.[15] Qualquer arranhões, estresse ou dano para a pele pode agravar a lesão. Arranhões podem aumentar o risco de câncer no local.[16] Além disso, o paciente deve usar roupas confortáveis, evitando roupas apertadas, um fator importante na gravidade dos sintomas nos casos com dor e coceira.[17]
Aplicação tópica de corticosteróides na pele afetada, são o tratamento de primeira linha para o líquen escleroso tanto em mulheres como em homens. Existem fortes evidências que são "seguros e eficazes" quando adequadamente aplicados, mesmo com a longa duração do tratamento, raramente causam sérios efeitos adversos.[18][19][20][21][22] Eles melhoram ou suprimem todos os sintomas por algum tempo, mas seu efeito varia enormemente entre os pacientes, sendo necessário utilizá-los novamente regularmente.[23] Metilprednisolona tem sido usada como um método seguro e eficaz para casos leves e moderados. Para os casos graves, tem sido teorizado que a mometasona, pode ser mais seguro e mais eficaz do que o clobetasol.
Contínuo e abundante uso de hidratantes aplicados sobre a pele afetada é recomendado para melhorar os sintomas. Eles podem complementar, mas não substituir a terapia com corticosteroides.[24] Podem ser usados com muito mais frequência do que os corticosteroides, devido à extrema raridade de efeitos adversos graves. A lubrificação adequada deve ser utilizada sempre antes e durante o sexo genital a fim de evitar a dor e o agravamento da doença.[25] Alguns óleos como o azeite e o óleo de coco pode ser utilizados para realizar tanto o efeito emoliente quanto a lubrificação sexual.
Estudos recentes têm mostrado que a tópica inibidores da calcineurina , como o tacrolimo pode ter um efeito similar ao de corticosteroides, mas sua capacidade de reduzir os riscos de câncer não são conhecidos.[26][27]
No sexo masculino, a circuncisão pode ter efeitos positivos, mas não necessariamente previne novas crises de doença[28] e não protege contra a possibilidade de câncer.[29] Circuncisão não previne nem cura líquen escleroso, pelo contrário, a "balanite xerótica obliterante" (antigo nome do líquen escleroso em pênis) foi relatada pela primeira vez como uma doença que afeta homens circuncidados, por Stühmer em 1928.
Outros tratamentos[editar | editar código-fonte]
Tratamento com laser de dióxido de carbono é seguro, eficaz e melhora os sintomas, durante um longo tempo,[30] mas não reduz o risco de câncer.
Transfusão de plasma sanguíneo foi relatado como eficaz em um estudo, com produção de grandes melhorias na qualidade de vida dos pacientes.[31]
Efeito psicológico[editar | editar código-fonte]
Angústia devido ao desconforto e dor causados pelo Líquen Escleroso é uma preocupação normal que reduz a auto-estima e a qualidade do sexo. Terapia com psicólogo pode ajudar.
Prognóstico[editar | editar código-fonte]
A doença pode durar por muitos anos, mas ocasionalmente, uma "cura espontânea" pode acontecer,[32] particularmente em mulheres jovens.
Líquen escleroso está associado a um maior risco de câncer de pele.[33][34][35] Mulheres com líquen escleroso vulvar podem desenvolver carcinoma vulvar.[36] Líquen escleroso está associada com 3 a 7% de todos os casos de carcinoma de células escamosas em vulva.[37] Em mulheres, tem sido relatado que 33.6 vezes maior risco de câncer de pele no local do líquen escleroso.[38] Um estudo em homens concluiu que a incidência de carcinoma peniano em pacientes com líquen escleroso é de 2.6 a 5.8%.[39]
Vários fatores de risco têm sido propostos, incluindo auto-imunidade, infecções e predisposição genética.[40][41] Há evidências de que o líquen escleroso pode estar associado a doenças da tireóide.[42]
Epidemiologia[editar | editar código-fonte]
Há duas faixas etárias com aumento da incidência em mulheres: a idade média de diagnóstico é 7,6 anos em meninas e 60 anos em mulheres adultas. A idade média do diagnóstico em meninos é de 9 a 11 anos de idade.[43]
Nos homens, a idade mais comum de incidência é entre 21 e 30 anos.[44]
Veja também[editar | editar código-fonte]
Referências[editar | editar código-fonte]
- ↑ 114. PMID 3954957. doi:10.1111/j.1365-2133.1986.tb02831.x
- ↑ 115. PMID 3801314. doi:10.1111/j.1365-2133.1986.tb06659.x
- ↑ 24. PMID 20202060. doi:10.1111/j.1468-3083.2010.03572.x
- ↑ 118. PMID 3342175. doi:10.1111/j.1365-2133.1988.tb01748.x
- ↑ 15. PMID 9572688. doi:10.1046/j.1525-1470.1998.1998015085.x
- ↑ 150. PMID 14746647. doi:10.1111/j.1365-2133.2004.05707.x
- ↑ 144. PMID 18490585. doi:10.1001/archderm.144.5.591
- ↑ 33. PMID 6723373
- ↑ 13. PMID 3208439
- ↑ 121. PMID 4026344. doi:10.1001/archderm.121.8.1044
- ↑ Laymon, CW (1951). «Lichen sclerosus et atrophicus and related disorders». MA Arch Derm Syphilol. 64 (5): 620–627. PMID 14867888. doi:10.1001/archderm.1951.01570110090013
- ↑ Lichen Sclerosus et Atrophicus no eMedicine
- ↑ 45. PMID 16961523. doi:10.1111/j.1365-4632.2006.02978.x
- ↑ Chi, CC; Kirtschig, G; Baldo, M; Lewis, F; Wang, SH; Wojnarowska, F (agosto de 2012). «Systematic review and meta-analysis of randomized controlled trials on topical interventions for genital lichen sclerosus.». Journal of the American Academy of Dermatology. 67 (2): 305–12. PMID 22483994. doi:10.1016/j.jaad.2012.02.044
- ↑ 111. PMID 18448767. doi:10.1097/AOG.0b013e31817578ba
- ↑ "Does lichen sclerosus play a central role in the pathogenesis of human papillomavirus negative vulvar squamous cell carcinoma?
- ↑ 19. ISSN 0307-6938. doi:10.1111/j.1365-2230.1994.tb01183.x
- ↑ 124. ISSN 0007-0963. doi:10.1111/j.1365-2133.1991.tb00626.x
- ↑ 135. ISSN 0003-987X. doi:10.1001/archderm.135.5.525
- ↑ 40. ISSN 0190-9622. doi:10.1016/S0190-9622(99)70496-2
- ↑ 163. ISSN 0007-0963. doi:10.1111/j.1365-2133.2010.09997.x
- ↑ 147. ISSN 0007-0963. doi:10.1046/j.1365-2133.2002.05012.x
- ↑ 140. ISSN 0003-987X. doi:10.1001/archderm.140.6.709
- ↑ 14. ISSN 1175-0561. doi:10.1007/s40257-012-0006-4
- ↑ 5. ISSN 1175-0561. doi:10.2165/00128071-200405020-00005
- ↑ 26. PMID 24049806. doi:10.1016/j.jpag.2012.11.010
- ↑ 156. PMID 22951124
- ↑ Neill SM, Tatnall FM, Cox NH.
- ↑ 145. ISSN 0007-0963. doi:10.1046/j.1365-2133.2001.04287.x
- ↑ 40. ISSN 0036-5599. doi:10.1080/00365590600589666
- ↑ 49. ISSN 0301-1623. doi:10.1007/s11255-017-1523-0
- ↑ 26. doi:10.1111/j.1525-1470.2009.01022.x
- ↑ 41. PMID 10570372. doi:10.1016/S0190-9622(99)70245-8
- ↑ 111. PMID 14510640. doi:10.1034/j.1600-0463.2003.1110901.x
- ↑ 175. PMID 16515998. doi:10.1016/S0022-5347(05)00735-4
- ↑ 68. PMID 18406622. doi:10.1016/j.critrevonc.2008.02.012
- ↑ 25. PMID 21272092. doi:10.1111/j.1468-3083.2010.03969.x
- ↑ 140. ISSN 0020-7136. doi:10.1002/ijc.30621
- ↑ 98. ISSN 1464-4096. doi:10.1111/j.1464-410X.2006.06213.x
- ↑ 16. PMID 16004624. doi:10.1258/0956462054308440
- ↑ 84. PMID 15819407. doi:10.1016/j.ejcb.2004.12.003
- ↑ 52. PMID 17286064
- ↑ 14. doi:10.1007/s40257-012-0006-4
- ↑ Kizer WS, Prairie T, Morey AF.