Parotidite

A parotidite ou popularmente chamada de trasorelho (isto é, atrás da orelha) é uma doença infectocontagiosa, viral, aguda, generalizada, sendo a sua expressão mais frequente a tumefacção das parótidas. Sua versão mais conhecida é a parotidite infecciosa, sendo ela clinicamente comum na maioria dos casos de seres humanos e diagnosticada durante exames médicos precisos.
Etiología[editar | editar código-fonte]
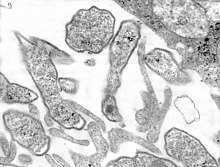
Paramixovirus, tal como no caso do sarampo.
Epidemiología[editar | editar código-fonte]
Tem um hospede único, que é o ser humano. O contagio faz-se pois de pessoa a pessoa. A transmissão é por contacto direto. É rara a transmissão por via aérea e por contacto indireto.
Idade de infecção: menos de 15 anos (85%). A incidência baixou muito depois da vacinação da população geral. Período de contágio: 1 a 7 dias antes da aparição da doença ate 5 a 9 dias depois do inicio da tumefacção. A infecção dá à criança a imunidade permanente frente à doença. Período de incubação: 16 a 18 dias em média, sendo possível de 12 a 25 dias. A parótida aumenta de tamanho mas continua com as mesmas relações anatômicas.
Clínica[editar | editar código-fonte]
Infecção subclínica em 30 a 40 % dos casos.
Variabilidade expressiva em quanto a:
A- Intensidade
B- Órgãos afetados (todas as glândulas salivares, testículos, pâncreas, pode só estar afetada uma das parótidas, mas a afetação bilateral é mais frequente).
C- Ordem de afetação: primeiro as parótidas, depois as glândulas submandibulares e só depois as glândulas sublinguais.
Normalmente existem pródromos: cefaleias e mialgias, processo catarral mínimo. Mais frequente em adolescentes e adultos.
Quadro típico: dor ao mastigar e tumefacção dolorosa da parótida. Também existe dor quando se come alimentos ácidos. E frequente que uma glândula parótida aumente antes da outra, mas aproximadamente no decurso de um dia já estão as duas aumentadas de tamanho. A tumefacção é mais facilmente observada do que apalpada, dado que é constituída na maioria das vezes por edema linfático. Alcança o tamanho máximo aos 4 a 5 dias.
Cuidado com a tumefacção das glândulas submandibulares - é necessário fazer diagnostico diferencial com a adenite.
A tumefacção das sublinguais pode acompanhar-se de edemas da língua assim como edemas da glote.
Pode existir febre, sempre menor de 38,5 graus Celsius.
Complicações[editar | editar código-fonte]
1 Meningoencefalite: em mais de 1/3 dos casos detecta-se um aumento de celularidade no líquido céfalo raquídeo, com indícios de meningite asséptica. Tem como peculiaridade o aumento de celularidade (nunca mais de 500) que é de predomínio mononuclear desde um princípio. É a chamada meningite urliana. Em termos gerais, não implica sequelas.
2 Epidídimo-orquite: é relativamente frequente em adolescentes e no adulto. É mais frequente unilateral. Quando é bilateral não implica risco de infertilidade porque a azoospermia é normalmente segmentária.
3 Ooforite: também não implica risco de infertilidade.
4 Pancreatite: é menos frequente nas crianças pequenas. A amilase eleva-se em todas as crianças com parotidite. Recorremos à lipase, que só se encontra aumentada quando acompanhando à parotidite existe uma pancreatite para diagnóstico de afetação pancreática.
5 Nefrite
7 Cardite (miocardite)
8 Mastite
9 Surdez
10 Sintomas e sinais oculares
11 Artrite
12 Púrpura trombocitopênica idiopática
Diagnóstico[editar | editar código-fonte]
É fundamentalmente clínico. Isolamento serológico: pode ser necessário em caso de que existam interesses para investigação: A- Elevação da IgM: na fase aguda B- Elevação da IgG: na fase de convalescença. É um diagnóstico definitivo. Amilase pancreática: que se encontra aumentada em todas as parotidites.
Diagnóstico diferencial[editar | editar código-fonte]
1- Adenite cervical anterior e pré-auricular: só existe tumefacção da glândula submandibular. Quando é pré-auricular só existe tumefacção da parótida.
2- Parotidite supurativa con cálculos parotídeos: quando se espreme a glândula, drena pus pelo conduto de Stenon. Se existem cálculos, a ecografia pode ser útil.
3- Parotidites recurrentes: acompanham-se de dilatação dos condutos de drenagem salival. Etiologia desconhecida. Pode haver sobre-infecção.
4- Parotidite de Coxsackie, Parainfluenza 3 ou CML (virus da Coriomeningite linfocitária): o diagnóstico serológico é obrigatório.
5- Tumores
6- Febre uveo-parotídea
Tratamento sintomático[editar | editar código-fonte]
Dieta mole, temperatura morna, sem ácidos que provoquem dor e aumentem ainda mais a glândula.
Medidas de controlo do caso índice:
A- Isolamento até 9 dias depois da aparição da tumefacção.
B- Pessoas expostas: vacinas e Igs não são eficazes.
C- Imunização ativa: vacina com o paramixovírus atenuado (tripla vírica SPR). Contraindicações: gravidez, alergias, administração de Igs recentes, imunidade alterada, doenças febris. No caso de VIH está indicada a vacina excepto em situações imunes de categoria 3.
Fonte: Faculdade de Medicina da Universidade de Santiago de Compostela.
