Sarampo
| Sarampo | |
|---|---|
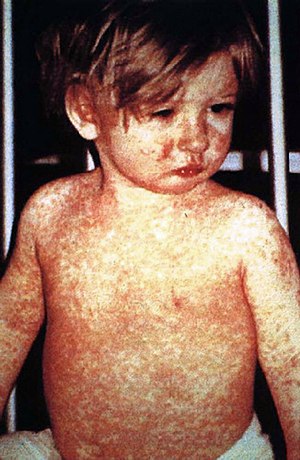
| Criança com sarampo | |
| Especialidade | infecciologia |
| Classificação e recursos externos | |
| CID-10 | B05.- |
| CID-9 | 055 |
| CID-11 | 1826431497 |
| DiseasesDB | 7890 |
| MedlinePlus | 001569 |
| eMedicine | derm/259 emerg/389 ped/1388 |
| MeSH | D008457 |
Sarampo é o nome de uma doença viral e uma infecção do sistema respiratório causada por um paramixovírus do gênero Morbillivirus. É altamente contagiosa e afeta principalmente crianças. É transmitida através de gotículas expelidas pelo nariz, boca ou garganta de pessoas infectadas. Os sintomas iniciais, que geralmente aparecem 8-12 dias após a infecção, incluem febre alta, coriza, olhos vermelhos, e pequenas manchas brancas na parte interna da boca. Vários dias depois, uma erupção se desenvolve, geralmente começando no pescoço e na face e gradualmente se espalhando pelo corpo.[1]
A maioria das pessoas se recuperam mesmo sem tratamento dentro de 2-3 semanas. Contudo, principalmente em crianças desnutridas e pessoas com imunidade reduzida, o sarampo pode causar complicações sérias, incluindo dor de cabeça, cegueira, diarreia grave, infecção do ouvido e pneumonia. O sarampo pode ser prevenido através da vacinação (com a vacina tetraviral e a vacina tríplice viral)[1]. O sarampo, embora seja uma doença viral, pode apresentar diversas complicações bacterianas, além dos riscos de uma mãe passar para o filho durante a gestação, fazendo assim que o feto se desenvolva já com problemas no crescimento e ainda depois no nascimento.
Causa
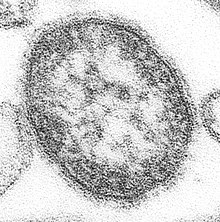
Vírus do sarampo
- Grupo: Grupo V ((-)ssRNA) [ou ARNcs(-)]
- Ordem: Mononegavirales
- Família: Paramyxoviridae
- Gênero: Morbillivirus
- Espécie: Vírus Paramyxoviridae
O vírus do sarampo é um vírus com genoma de ARN simples de sentido negativo (a sua cópia é que é ADN e serve para síntese proteica). É um vírus envelopado (com membrana lipídica externa) pleomórfico com cerca de 150-300 nanômetros.
Induz a fusão de células infectadas formando células gigantes, o que facilita a sua circulação e multiplicação sem ser reconhecido e inativado por anticorpos circulantes, e é resistente ao complemento. Ele infecta as células fundindo a sua membrana (envelope) com a da célula após acoplagem da sua proteína envelopar, ocorrendo a fusão a receptor específico. Reproduz-se no citoplasma da célula. A sua multiplicação destrói as células exceto nos neurônios. Os eritemas cutâneos são causados mais pela acção do sistema imunitário contra o vírus que por ele próprio. A resolução da doença dá imunidade para toda a vida.
Sinais e sintomas
Período Prodrômico: corresponde ao período de tempo entre os primeiros sintomas da doença e o início dos sinais ou sintomas com base no qual o diagnóstico pode ser estabelecido, alguns dos sintomas possíveis são[2]:
- Coriza,
- Mal estar geral,
- Febre alta(40oC),
- Dor de garganta,
- Infecção no nariz,
- Aversão a luz,
- Conjuntivite,
- Tosse com catarro,
- Dificuldade de ingestão e;
- Sinal de Koplik (pequenos pontos brancos rodeados de uma zona vermelha, que se agrupam na mucosa interna das bochechas).
Período Exantemático: Ocorre piora dos sintomas do período prodrômico, e as complicações podem incluir:
- Erupções cutâneas que aparecem primeiro na cabeça e "descem" com o tempo para os pés, desaparecem em 7 a 10 dias,
- Secreções aumentadas nas vias respiratórias superiores,
- Elevada produção de muco nos pulmões,
- Voz rouca,
- Faringe e boca inflamadas.
Período descamativo: nesse período as manchas escurecem e surge a descamação fina, febre e tosse diminuem sensivelmente.
Possíveis complicações:
- Conjuntivite intensa,
- Pneumonia
- Infecção no ouvido
- Diarreia
- Encefalite
- raramente pode evoluir para a panencefalite esclerosante subaguda
Transmissão

É espalhada pela tosse, espirros, beijos, pelas gotículas que saem quando se fala e qualquer outra forma de contato com fluidos do nariz de uma pessoa infectada e boca, diretamente ou através de objetos (como copos e talheres). É altamente contagiosa, 90% das pessoas que ainda não possuem imunidade são contaminadas caso compartilhem o mesmo ambiente com uma pessoa infectada por algumas horas por dia (casa, creche, escola, trabalho...). O período contagioso começa 2-4 dias antes do aparecimento das marquinhas pelo corpo e continua até 2-5 dias após o início delas (Infectividade de quatro a nove dias no total). Portanto, crianças com sarampo não devem ir a escola por 5 dias depois do aparecimento das erupções cutâneas e devem informar a escola quando elas aparecem para que as outras crianças sejam vacinadas.[2]
Mais de 95% das mortes por sarampo ocorrem em países subdesenvolvidos com sistemas de saúde deficientes, apesar da vacina ser barata, segura e muito eficaz. Estima-se que mais de 20 milhões de pessoas foram contaminadas pelo sarampo em 2010.[1]
Diagnóstico
O diagnóstico é clinico devido às características muito típicas, especialmente as manchas de Koplik - manchas brancas na mucosa da boca-parte interna da bochecha. Pode ser feita dosagem de anticorpos em amostra de sangue. As técnicas utilizadas no diagnóstico laboratorial para a detecção são:
- a) (EIE/ELISA) Ensaio imunoenzimático para dosagem de IgM e IgG;
- b) (HI) Inibição da hemaglutinação para dosagem de Ac totais;
- c) Imunofluorescência para dosagem de IgM e IgG;
- d) Neutralização em placa.
No Brasil o mais usado é o ELISA.[3]
Possíveis diagnósticos diferenciais incluem outras doenças exantemáticas febris agudas como rubéola, exantema súbito, dengue, enterites virais, escabiose e sífilis secundária.
Epidemiologia
O sarampo é um dos cinco exantemas da infância clássicos, junto com a varicela, rubéola, eritema infeccioso e roséola. É altamente infeccioso e transmitido por secreções respiratórias como espirros e tosse. Após o início de uso da vacina tornou-se raro nos países que a utilizam de forma eficaz, como Brasil e Europa. Contudo, ainda causa 40 milhões de casos e um a dois milhões de mortes por ano em países sem programas de vacinação eficientes. As epidemias tendem a ocorrer a cada dois ou três anos, necessitando do nascimento de novos bebês susceptíveis para se propagar.
Portugal
Os mais recentes casos de sarampo reportados e confirmados em Portugal são casos importados de outros países europeus (Reino Unido, França e Roménia), de África (Angola, África do Sul e Etiópia) ou Ásia (China).[4] Desde 2004, Portugal reportou apenas 22 casos confirmados de sarampo. Culturas dos vírus isolados em 2005 e 2008 mostram pertencer ao mesmo genotipo D4. [5]. A percentagem da população vacinada contra o sarampo em Portugal é ≥95% (desde 2006) mas ainda persistem regiões onde a população tem uma reduzida imunização (85-94%).[6]
Prevenção


A prevenção é feita por vacinas. Geralmente a criança nasce com algumas células de defesa da mãe protegendo-a e toma a primeira dose de vacina entre o primeiro e o segundo ano de vida, e a segunda dose entre os quatro e os cinco anos. Caso alguma criança seja identificada com a doença é recomendado que todos indivíduos não vacinados da região tomem a vacina imediatamente e os indivíduos contaminados fiquem de repouso em casa longe dos que não tenham a imunidade.
Quando não ocorrem complicações, o doente fica curado em 15 dias, o risco de transmissão se torna nulo apenas depois de 10 dias. Antes disso é recomendado evitar aglomerações.
Graças a vacinação, em todo o mundo o número de casos de sarampo caiu 60% de uma estimativa de 873.000 mortes para 345.000 em 2005. As estimativas para 2008 indicam que o número de mortes caiu para 164.000, com 77% das mortes restantes por sarampo ocorrendo na região do Sudeste Asiático.[7]
Adultos que nunca tomaram a vacina também devem ser vacinados, desde que não tenham condições de risco (imunidade baixa, grávidas, lactantes...). Os riscos de desenvolver complicações e morrer são maiores após os 20 anos. O risco de mortalidade é de cerca de 10-15% para pessoas que desenvolvem complicações em países subdesenvolvidos.[1]
Em 2000, 72% crianças foram vacinadas. Em 2008 esse número já aumentou para 83%. A meta é que 95% delas sejam imunizadas até 2015.[1]
Já foi comprovado, mais de uma vez, que nem a vacina para sarampo, nem a para poliomielite e nem a para rubéola aumentam as chances de autismo ou qualquer transtorno semelhante.[8]
Tratamento
A maioria das mortes relacionadas com o sarampo são causadas por complicações associadas com a doença. Muitas pessoas desenvolvem conjuntivite, pneumonia e infecções no ouvido em decorrência do sarampo. Complicações são mais comuns em crianças menores de cinco anos de idade, ou adultos com mais de 20 anos de idade.[1] Indivíduos com sistema imunológico enfraquecido são especialmente vulneráveis a complicações.
Pacientes com sarampo devem descansar, beber bastante água e sucos, ter uma alimentação saudável rica em vitaminas, limpar os olhos com água morna, tomar antitérmicos caso tenham febre alta e evitar coçar as manchas para não deixar feridas e cicatrizes.[9] Pessoas não imunizadas devem passar um tempo
O consumo de vitamina A ajuda a proteger crianças com menos de dois anos de complicações nos olhos e diminui a mortalidade.[10] Beber soro fisiológico ajuda a prevenir desidratação causada pela diarreia e vômito.[1]
História

O sarampo hoje é uma doença de infância pouco perigosa, mas não foi sempre assim. A alta mortalidade que provocou nos ameríndios sem defesas imunológicas ou genéticas quando foi introduzido na América, logo após a descoberta de Colombo, indica que a sua introdução na Europa pode ter sido igualmente traumática, e teria provavelmente ocorrido nos últimos séculos da existência do Império Romano - em cujo declínio e queda as suas epidemias combinadas com as da varíola teriam sido fatores importantes.
A doença era desconhecida antes da era cristã; Hipócrates não descreve nada parecido. A epidemia pode ter surgido na Europa nos séculos II e III d.C., matando grande proporção da população totalmente não imune do Império Romano, como mais tarde faria na América, e sendo um fator principal do declínio dessa civilização. Segundo alguns autores conceituados (o historiador William McNeil entre outros) pode ter sido a queda da população de Roma e do seu império devido às doenças antes desconhecidas varíola, sarampo e varicela que diminuiu a população do império ao ponto de leis serem decretadas da hereditariedade das profissões, postos oficiais e redução à servidão dos agricultores antes livres, dando origem ao feudalismo.
Nesse caso de situação de debilidade, os povos germânicos e outros encontraram a oportunidade de se estabelecer nas terras quase vazias devido à epidemia no império, de início com a aquiescência dos oficiais romanos, desesperados com a queda dos rendimentos fiscais. Só depois desta época a varíola e o sarampo se tornaram frequentes na Europa, e naturalmente atingindo as crianças não imunes, ao contrário das epidemias raras, que matam os adultos. A infecção das crianças, com morte das suscetíveis mas imunidade para as sobreviventes, é menos danosa para uma civilização que a de adultos já formados e economicamente ativos - o que explica os graves problemas criados em Roma pela morte de adultos que não tinham encontrado a doença na infância.
Na China o panorama pode ter sido semelhante, e também aí caiu pela mesma altura o Império Han. Julga-se[quem?] que estas doenças foram importadas simultaneamente nessa altura da Índia para as duas grandes civilizações dos extremos da Eurásia, e talvez não por coincidência que foi precisamente nos século I e século II DC que as rotas comerciais para a Índia e a rota da seda para a China foram estabelecidas pela primeira vez, ligando as três regiões com grande débito de mercadorias e comerciantes.
O sarampo foi um dos principais responsáveis pela destruição das populações nativas da América após a sua importação da Europa com Colombo. Juntamente com a Varíola, Varicela e outras doenças, ela matou mais de 90% da população do continente, derrotando e destruindo as civilizações Asteca e Inca muito mais que Hernán Cortés e Francisco Pizarro alguma vez seriam capazes.
A primeira descrição reconhecível do sarampo é atribuída ao médico árabe Ibn Razi (860-932) (conhecido como Rhazes na Europa). O vírus foi isolado apenas em 1954, e a vacina foi desenvolvida em 1963.
Recentemente (2007 e 2011) ocorreram surtos por vários países da Europa, em Israel e no Canadá.[11] Religiosos que se recusaram a ser vacinados foram os mais afetados.[12]
Referências
- ↑ a b c d e f g h Site da OMS
- ↑ a b Sintomas Erro de citação: Código
<ref>inválido; o nome "sintomas" é definido mais de uma vez com conteúdos diferentes - ↑ http://www.saude.pr.gov.br/modules/conteudo/conteudo.php?conteudo=527
- ↑ Descrição dos surtos e casos isolados registados em Portugal, 2004-2012. Direcao Geral de Saude 2013. Site: [1]
- ↑ Gíria M, Rebelo-de-Andrade H, Fernandes T, Pedro S, Freitas G. Report on the measles situation in Portugal. Euro Surveill. 2008;13(42):pii=19010. Site: [2]
- ↑ Programa Nacional de Eliminação do Sarampo. Direção Geral de Saúde (2013). Site: [3]
- ↑ WHO Weekly Epidemiology Record, 4th December 2009 WHO.int
- ↑ http://www.dominiopublico.gov.br/download/texto/ms000245.pdf
- ↑ http://drauziovarella.com.br/doencas-e-sintomas/sarampo/
- ↑ Huiming Y, Chaomin W, Meng M (2005). Yang, Huiming. ed. "Vitamin A for treating measles in children". Cochrane Database Syst Rev (4): CD001479. doi:10.1002/14651858.CD001479.pub3. PMID 16235283.
- ↑ http://www.euro.who.int/__data/assets/pdf_file/0003/142176/WHO_EPI_Brief__May_2011e.pdf
- ↑ Rotem, Tamar (August 11, 2007). "Current measles outbreak hit ultra-Orthodox the hardest". Haaretz. Retrieved 2008-07-10.