Perda auditiva periférica: diferenças entre revisões
m removeu Categoria:Perda auditiva usando HotCat |
|||
| Linha 125: | Linha 125: | ||
[[Categoria:Audiologia]] |
[[Categoria:Audiologia]] |
||
[[Categoria:Surdez]] |
[[Categoria:Surdez]] |
||
[[Categoria:Perda auditiva]] |
|||
[[Categoria:Fonoaudiologia]] |
[[Categoria:Fonoaudiologia]] |
||
Revisão das 00h14min de 23 de junho de 2021
Em audiologia, perda auditiva periférica é um déficit auditivo de etiologia multifatorial, e.g., por influência de fatores ambientais ou genéticos, que se manifesta em duas classificações principais, perda condutiva e perda neurosensorial, que tem como origem porções específicas do sistema audiorreceptior.[1][2][3] Além disso, atualmente também adota-se a caracterização para a perda auditiva mista, perda auditiva funcional e por deficiência auditiva central.[4]
Sistema audiorreceptor

O sistema audiorreceptor é composto pelo aparelho auditivo ou órgão vestibulococlear, e tem a função de inferir sobre a percepção aditiva e, também, sobre o equilíbrio estático-dinâmico do corpo.[5] O órgão vestibulococlear consiste em:
- Ouvido externo (entrada das ondas sonoras);
- Ouvido médio (transformação das ondas sonoras em vibrações mecânicas);
- Ouvido interno (estimulação de receptores que realizam a transdução das ondas mecânicas em impulsos nervosos, que são transmitidos ao sistema nervoso central por meio do nervo vestibulococlear).[5]
Ouvido Externo
O ouvido externo compreende o pavilhão auditivo, meato acústico externo e termina na membrana timpânica.[5] Cabe ao pavilhão auditivo auxiliar na captação sonora, apresenta forma irregular composta por cartilagem e uma fina camada de tecido epitelial.[5]
Ouvido Médio
Na sequência temos o ouvido médio, que se encontra inserido no osso temporal e forma a cavidade timpânica (da membrana timpânica até a cóclea). Em sua porção anterior, o ouvido médio se comunica com a laringe por meio da tuba auditiva, e posteriormente com o processo mastoide do osso temporal.[5] A cavidade medial do ouvido médio, ou cavidade timpânica, abriga a cadeia óssea formada por martelo, bigorna e estribo. O sistema ósseo possibilita a transformação, transmissão e amplificação das ondas sensoras na forma de energia mecânica, que segue para cóclea por meio da inserção do estribo na janela oval.[6]
Ouvido Interno
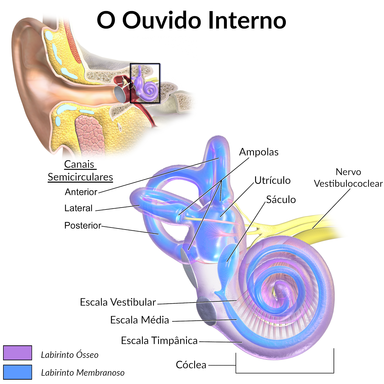
O ouvido interno, também referido por labirinto, é uma estrutura localizada na porção pétrea do osso temporal.[5] [6] A estrutura interna do ouvido interno é dividida em duas parte: labirinto ósseo e labirinto membranoso. Na primeira estrutura, labirinto ósseo, encontram-se canais membranosos que preenchem parcialmente a cavidade óssea, o espaço restante origina um conjunto de canais e bolsas que formam o labirinto membranoso.[5] Dessa forma, apresenta-se um espaço entre o labirinto membranoso e o labirinto ósseo que é preenchido por um fluido chamado perilinfa. Enquanto, a porção interior do labirinto membranoso é preenchida por um outro fluido, a endolinfa. O labirinto ósseo é constituído por três porções: escala vestibular, escala média e escala timpânica. [5] Na escala média temos a estrutura responsável pela transdução das ondas mecânicas, o órgão de Corti. As ondas mecânicas são transmitidas pela perilinfa e repassadas, por meio da escala média, para endolinfa na membrana vestibular.[5][6]

Órgão de Corti
Sobre a lâmina espiral e membrana óssea está disposto o órgão de Corti, uma estrutura complexa formada por células de sustentação que suportam às células sensoriais ciliadas, que são dotadas da capacidade de transformar a energia acústica em impulsos elétricos.[5] As células sensoriais possuem em seu ápice cílios que contatam com a membrana tectorial, a partir desse contato, de maneira simplificada, temos a produção do impulso nervoso.[6]Na sequência, o impulso nervoso segue por meio do nervo vestibulococlear até o sistema nervoso central.
Etiologia
A perda auditiva periférica pode ter várias origens, mas destacam-se algumas possibilidades, como o trauma acústico, que leva a degeneração das fibras do nervo vestibulococlear.[1][7][8] Outras possibilidades são a perda de células ciliadas internas (CCI), caracterizando uma perda secundária, ou por danos nas sinapses das CCI, configurando uma perda primária.[1] Ainda se destaca a neuropatia auditiva como causa para perda auditiva periférica, apresentando um forte componente genético, na forma de um distúrbio do processamento temporal auditivo.[9][1]
Classificação da perda auditiva
A perda auditiva, resumidamente, pode ser classificada em tipo e grau, servindo para definição do diagnóstico clínico.[10]
Tipo da perda auditiva
A classificação do tipo da perda auditiva serve para identificação topográfica da alteração, como pela descrição de Silman e Silverman (1997), que define a perda auditiva como: condutiva, neurossensorial e mista.[11][10]
Grau da perda auditiva
Para a classificação da perda auditiva quanto ao grau, comumente usa-se de referência os valores dos limiares auditivos para as frequências de 500, 1.000 e 2.000 Hz, que são obitidos por meio do exame de audiometria tonal[10]. Como exemplo temos os quadros organizados por Lloyd e Kaplan (1978) e Davis (1970,1978).[10][12][13]
Perda condutiva
A partir do conhecimento anatômico e fisiológico do sistema audiorreceptor, especificamente das estruturas relativas à orelha externa e média, torna-se possível a compreensão das alterações no processo da transmissão sonora, que resultam em agravos à audição na forma das perdas auditivas condutivas.[14] Abaixo seguem os principais tipos de perda auditiva condutiva.
Distúrbios do pavilhão auricular e meato
A ocorrência de patologias na orelha externa pode ocasionar perda auditiva em função da obstrução mecânica à condução do som.[14] Dessa forma, temos como principais etiologias para os distúrbios do pavilhão auricular e meato: processos inflamatórios, alterações congênitas, que podem evoluir à malformações do pavilhão auricular, e atresia ou agenesia do meato acústico externo (MEA), que promovem o impedimento da chegada de ondas sonoras à orelha média.[15][14] Cabe destaque ainda às malformações do primeiro arco sulco branquial, que resultam na formação atípica do pavilhão auricular. [14]
Malformações congênitas da orelha
As malformações congênitas da orelha podem ser classificas em três grupos.[16]
- Anomalias menores: presença de canal auditivo externo estreito, mas permeável, com possibilidade de a cadeia ossicular estar fixa (tipo menos comum de malformação).
- Anomalias maiores: o pavilhão auricular apresenta malformações evidentes e o meato acústico externo é ausente; presença de anormalidade variadas da orelha média.
- Anomalias na pneumatização: malformação na pneumatização do osso temporal e da orelha interna.
Doenças adquiridas da orelha externa
Quanto às doenças adquiridas da orelha externa, destacam-se as otites externas que levam a perda auditiva pela ocorrência de edemas do meato acústico.[17] [14][18] Além disso, existem outras possibilidades como:
- Corpos estranhos do meato acústico externo [18] (podem ser inertes ou vivos, chegando ao meato acústico de forma voluntária ou involuntária);
- Traumas e ferimentos do pavilhão e meato acústico [15] (ocorre por edema e ou lacerações);
- Otoematoma [15] (trauma espontâneo em portadores de discrasias sanguíneas);
- Queimaduras [19] (pode levar a estenose, lesão da membrana timpânica ou infecção secundária);
- Pericondrite [20] (infecção localizada na cartilagem da orelha externa);
- Tampões de cerume ou epidérmicos [15] (compostos por restos epiteliais queratinizados, aderidos às paredes do MAE);
- Colesteatoma de MAE [21] (otorreia e erosão óssea do MAE);
- Dermatites [19] (formação de prurido, hiperemia, edema, vesículas e exsudatos, reduzindo a luz do MAE);
- Otomicose [19] (comprometimento do MAE e da membrana timpânica por fungos (Aspergillus e Candida);
- Tuberculose e Leishmaniose [22] (lesões granulomatosas que podem comprometer o MAE e orelha média);
- Otite externa difusa aguda [23] (compromete os folículos pilosos e sebáceos do terço externo da orelha externa, sendo causada por estafilococos);
- Otite externa granulosa [23] (inflamação do terço interno do MAE, caracterizado por tecido de granulação na pele);
- Otite externa maligna [23] (doença infecciosa grave causada pela Pseudomonas aeruginosae, uma doença necrosante do MAE);
- Estenose adquirida do MAE [20] (com origem idiopática ou secundária a um trauma, é uma inflamação crônica associada a estenose térmica ou pós-operatória do MAE);
- Exostose do MAE [20] (a hiperplasia do periósteo na porção óssea do MAE).
Otite média aguda (OMA)
A OMA (otite média aguda) é uma inflamação da orelha média, que pode ser classificada em viral, bacteriana com ou sem supuração e necrosante. [14] O curso da OMA pode ser marcado por febre, mal-estar geral e irritabilidade, hipoacusia e desequilíbrio, queda do estado geral, cefaléia e otorréia. [14] Os principais agentes causadores da OMA são: Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pyogenes e Staphilococcus aureus. [14] A OMA apresenta alta prevalência com incidência centrada em indivíduos entre 6 e 24 meses e entre os 4 e 7 anos.[24][25]
Otite média crônica (OMC)
A OMC (otite média crônica) se caracteriza por um processo inflamatório da orelha média associado a alterações teciduais irreversíveis, podendo ser classificada em não-específicas (não colesteatomatosa, colesteatomatosa e OMC silenciosa) e específicas (tuberculosa, actinomicótica, luética entre outras).[14][24]
Interrupção ossicular
A interrupção da cadeia ossicular com a membrana tímpanica intacta leva a uma perda na transimissão aéreo-ósseo de 50 a 60 dB.[1] Em função da interrupção da trasmissão das ondas mecânicas por meio da cadeia, não há ocorrência da passagem das ondas mecânicas através da janela oval para a perilinfa.[1][26]
Ausência da membrana timpânica, martelo e bigorna
No caso de ausência da membrana timpância, martelo e bigorna, a transmissão aéreo-ósseo residual pode ser explicado pelo acoplamento acústico remanescente, entre o estribo e a janela oval.[27] O nível de audição resultante é de aproximadamente 10 a 20 dB maior em comparação à indíviduos com audição típica.[1] Enquanto que a perda auditiva é de 40 a 50 dB, diferenças semelhantes também podem ser evidenciadas no caso de perfuração da membrana tímpanica em conjunto com a ruptura ossicular.[1][26]
Otosclerose
A otosclerose é uma doença que afeta o labirinto ósseo na forma de uma perda auditiva condutiva progressiva, ou mesmo caracterizada como uma perda auditiva de tipo misto.[28][1] Comumente, a perda auditava por otosclerose ocorre geralmente entre os 15 e os 40 anos.[1] A otoesclerose é caracterizada pela fixção do estribo, que ocasiona a diminuição ou inibição da transmissão mecânico junto a janela oval, levando a uma perda auditiva condutiva entre 5 e 50 dB, iniciando pelas frequências baixas.[26] Já a perda auditiva relacionada à fixação do martelo é da ordem de 15 a 25 dB, logo menor que a observada com a fixação do estribo.[1]
Colapso da membrana tímpanica (atelectasia)
Por definição, a atelectaia é o conceito relacionado ao colapso de determinado tecido, notadamente do pulmão, atelectasia pulmonar. Já no caso do colapso da membrana tímpanica, o termo atelectasia refere-se a invaginação ou, propriamente, ao colapso da membrana tímpanica, ocorrendo sem perfuração e com a cadeia ossícular intacta.[1] O resultado dessa situação clínica é uma perda auditiva condutiva que pode variar de 6 a 50 dB.[1] Dessa forma, qualquer redução no mecanismo ossícular seria resultado da anormalidade da membrna tímpanica.[26]
Perfurações da membrana tímpanica
As perdas auditivas associadas às perfurações da membrana tímpanica podem variar de 0 a 40 dB, geralmente sendo maiores para frequências baixas (<1–2 kHz).[1] As perfurações podem causar perda auditiva condutiva por uma combinação de dois mecanismos.[1] Em primeiro lugar, pela redução na transmissão ossicular, que tende a ser proporcional ao tamanho da perfuração. Em segundo lugar, em função da equiparação da pressão do ouvido médio com a pressão do canal auditivo, que aumenta em baixas frequências, assim, afetando também a trasmissão das ondas mecânicas.[1] [26]
Perda neurossensorial
A perda neurossensorial tem como etiologia ntebasta frequente a exposição ao ruído, tanto traumático quanto resultante do acúmulo de uma exposição prolongada ao longo da vida, mesmo que menores intesidades.[1] Assim, a perda neurossensorial pode ser caracterizada por alterações no nervo vestíbulococlear ou nas estruturas neurológicas resposáveis pelo processamento auditivo, podendo até mesmo estar associadas.[29]
Perda auditiva congênita
A perda auditiva congênita é definida como a perda auditiva presente no nascimento, sendo subdividida em genética e não genética.[29] Entre as etiologias da perda autiva neurossensorial temos: displasias do labirinto membranoso, aplasia e displasia coclear ou vestibular, aqueduto vestibular aumentado, atresia, estenose e fístula perilinfática.[29] Enquanto que as anomalias genéticassão são a causa de aproximadamente metade dos casos de perda auditiva congênita, principalmente em associação à quadros genéticos, como: herança autossômica recessiva, herança autossômica dominante e herança ligada ao cromossomo X.[30] Além disso, cerca de 30% das formas hereditárias de perda auditiva são sindrômicas, a parcela restante é considerada como não sindrômica.[29][30]
Presbiacusia
A presbiacusia é a perda audtiva de ordem neurossensorial decorrente do processo de envelhecimento, em função da degeneração das estruturas cocleares e das vias auditivas centrais.[31] A presbiacusia apresenta manisfetação gradual, bilateralmente e de maneira simétrica, afetando inicialmente a percepção de sons de altas frequência, evoluindo para frequências menores.[32][31]
Perda auditiva mista
A perda auditiva mista caracteriza-se por apresentar elementos da perda auditiva condutiva e neurossensorial, dependendo do predomínio do fator de condução ou da gravidade da lesão sensorial, evidencia-se de forma diferente.[4] Além disso, podem representar um estágio evolutivo avançado de certas lesões condutivas (e.g. otospongiose), quando essas lesões comprometem as espiras basais da cóclea.[4]
Perda auditiva funcional
No caso da perda auditiva funcional, também denominada de pseudo-hipoacusia, o indivíduo não apresenta lesões orgânicas no sistema audiorreceptor, seja periférico ou central.[4]A dificuldade de entender a audição pode ser de fundo emocional ou psíquico, podendo sobrepor-se a alguma lesão auditiva prévia, apresentando pioras bruscas do quadro clínico e de difícil determinação.[4]
Deficiência auditiva central
É relativamente rara, não sendo ainda bem conceituada e definida, caracterizando-se por pacientes, embora supostamente com audição normal, com dificuldade de entender o que lhes é dito.[4] Quanto mais complexa a mensagem sonora, maior dificuldade o indivíduo apresentará, estando quase sempre outros distúrbios neurológicos mais sérios que predominam no quadro clínico geral.[4]
Referências
- ↑ a b c d e f g h i j k l m n o p q Eggermont, Jos J. (2017). Hearing Loss. [S.l.]: Academic Press. ISBN 9780128053980. doi:10.1016/B978-0-12-805398-0.00017-7
- ↑ Carrico, Barbara; Samelli, Alessandra Giannella; Matas, Carla Gentile; Magliaro, Fernanda Cristina Leite; Carvallo, Renata Mota Mamede; Limongi, Suelly Cecília Olivan; Neves-Lobo, Ivone Ferreira; Carrico, Barbara; Samelli, Alessandra Giannella (setembro de 2014). «Avaliação auditiva periférica em crianças com síndrome de Down». Audiology - Communication Research (3): 280–285. ISSN 2317-6431. doi:10.1590/S2317-643120140003000012. Consultado em 18 de fevereiro de 2021
- ↑ Moreira, Paula Pfeifer (2 de janeiro de 2019). «Os tipos de deficiência auditiva (perda auditiva) e suas características». Crônicas da Surdez - Surdos Que Ouvem - por Paula Pfeifer. Consultado em 18 de abril de 2021
- ↑ a b c d e f g Lopes Filho, Otacílio, ed. (2013). Novo Tratado de Fonoaudiologia. Barueri, São Paulo: [s.n.] pp. 35–39. ISBN 978-85-204-3805-3
- ↑ a b c d e f g h i j Rio de Janeiro: Guanabara Koogan, 2004. Junqueira, LC; Carneiro, J. Histologia básica. ... Rio de Janeiro: Guanabara Koogan, 2013.
- ↑ a b c d PENA-CASANOVA, J. et al. Manual de fonoaudiologia. 2. ed. Porto Alegre: Artmed, 2002. 354p.
- ↑ «Viaje ao mundo da audição». www.cochlea.eu. Consultado em 18 de abril de 2021
- ↑ Heupa, Adriana Betes; Gonçalves, Claudia Giglio de Oliveira; Coifman, Herton (dezembro de 2011). «Effects of impact noise on the hearing of military personnel». Brazilian Journal of Otorhinolaryngology (em inglês) (6): 747–753. ISSN 1808-8694. doi:10.1590/S1808-86942011000600011. Consultado em 18 de abril 2021
- ↑ Spinelli, Mauro; Fávero-Breuel, Mariana L.; Silva, Cristiane M. S. (novembro de 2001). «Neuropatia auditiva: aspectos clínicos, diagnósticos e terapêuticos». Revista Brasileira de Otorrinolaringologia (6): 863–867. ISSN 0034-7299. doi:10.1590/S0034-72992001000600017. Consultado em 18 de abril de 2021
- ↑ a b c d SBFa, Sociedade Brasileira de Fonoaudiologia; ABA, Academia Brasileira de Audiologia (2020). Guia de Orientação na Avaliação Audiológica (PDF). Brasília: Sistema de Conselhos de Fonoaudiologia. pp. 12–17
- ↑ SILMAN, S.; SILVERMAN, C. A. Basic audiologic testing. In SILMAN, S.; SILVERMAN, C. A. Auditory diagnosis: principles and applications. San Diego: Singular Publishing Group. p. 44-52, 1997.
- ↑ LLOYD, L. L.; GLADSTONE, V.; KAPLAN, H. Audiometric interpretation: manual of basic audiometry. 2 ed. Massachusett: Allyn and Bacon Needhan Heights. 1993..
- ↑ DAVIS, H. Hearing Handicap, Standards for Hearing, and Medicolegal Rules. In Hearing and Deafness. DAVIS, H. et al., 1978. p. 271.
- ↑ a b c d e f g h i Hyppolito MA. Perdas auditivas condutivas. Medicina (Ribeirão Preto) 2005;38 (3/4): 245-252
- ↑ a b c d Hungria H. Anatomia. In: Hungria H. Otorrinolaringologia. Rio de Janeiro: Revinter; 2000. p.243-363.
- ↑ Albernaz PLM. Elementos de psicoacústica. In: Munhoz MSL, Caovilla HH, Silva MLG, ed. Audiologia clínica. São Paulo: Atheneu; 2003. Série Otoneurolgia, v. 2, p 11-102.
- ↑ Guatimosim MHE. Doenças da orelha externa. In Campos CAH, Olival HO, ed. Tratado de otorrinolaringologia. São Paulo: Roca; 2003. v. 2, p. 3-20
- ↑ a b Guatimosim MHE. Doenças do ouvido externo. In: Bento RE, Miniti A, Marone SAM. Tratado de otologia. São Paulo: EDUSP;1998. p. 149-67.
- ↑ a b c Sampaio AP, Castro RM, Rivitti EA. Dermatologia básica. 3ª ed. São Paulo: Artes Médicas, 1983. cap 20, p. 271- 278.
- ↑ a b c Sperling N, Howard R, Angeli RD, Santos LEG, Costa SS. Doenças da orelha externa. In: Cruz OLM, Costa SS. Otologia clínica e cirúrgica. Rio de Janeiro: Revinter; 1999. cap. 5, p. 121-36.
- ↑ Caldas N. Otite média colesteatomatosa. In: Sih T. Otologia e Audiodiologia em Pediatria. Rio de Janeiro: Revinter; 1999. p. 99-105.
- ↑ Russell JD, Donnelly M, McShane DP, Alun-Jones T, Walsh M. What causes acute otitis externa? J Laryngol Otol 1993; 107: 898-901.
- ↑ a b c Becker W, Naumann HH, Pfaltz CR. Aspectos clínicos de doenças do ouvido externo. In: Becker W, Naumann HH, Pfaltz CR, ed. Otorrinolaringologia prática – diagnóstico e tratamento. Rio de Janeiro: Revinter; 1999. p.71-82.
- ↑ a b Bluestone CD, Klein JO. Otitis media in infants and children. Philadelphia: W. B. Saunders; 1995
- ↑ - Almeida CIR, Almeida CR. Otite média aguda. In Campos CAH, Olival HO, ed. Tratado de otorrinolaringologia. São Paulo: Roca; 2003. v. 2, p. 21-7.
- ↑ a b c d e S.N. Merchant, M.E. Ravicz, S. Puria, S.E. Voss, K.R. Jr Whittemore, W.T. Peake, et al. Analysis of middle ear mechanics and application to diseased and reconstructed ears Am. J. Otol., 18 (1997), pp. 139-154
- ↑ W.T. Peake, J.J. Rosowski, T.J. Lynch Middle-ear transmission: acoustic versus ossicular coupling in cat and human Hear. Res., 57 (1992), pp. 245-268
- ↑ M. Rudic, I. Keogh, R. Wagner, E. Wilkinson, N. Kiros, E. Ferrary, et al. The pathophysiology of otosclerosis: review of current research Hear. Res., 330 (2015), pp. 51-56
- ↑ a b c d Lubdha M., Shah; Wiggins, Richard H. (2018). Chong, Vincent, ed. Skull base imaging. Amsterdam: Elsevier. ISBN 9780323485630. OCLC 1013901231. doi:10.1016/B978-0-323-48563-0.00008-8
- ↑ a b B.Y. Huang, C. Zdanski, M. Castillo Pediatric sensorineural hearing loss, part 1: practical aspects for neuroradiologists AJNR Am J Neuroradiol, 33 (2) (2012), pp. 211-217
- ↑ a b Costa-Guarisco, Letícia Pimenta; Dalpubel, Daniela; Labanca, Ludimila; Chagas, Marcos Hortes Nisihara (novembro de 2017). «Percepção da perda auditiva: utilização da escala subjetiva de faces para triagem auditiva em idosos». Ciência & Saúde Coletiva (11): 3579–3588. ISSN 1678-4561. doi:10.1590/1413-812320172211.277872016. Consultado em 19 de abril de 2021
- ↑ Reis, Luis Roque; Escada, Pedro (novembro de 2016). «Presbycusis: do we have a third ear?». Brazilian Journal of Otorhinolaryngology (em inglês) (6): 710–714. doi:10.1016/j.bjorl.2015.12.006. Consultado em 19 de abril de 2021
