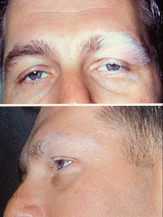
Síndrome de Vogt-Koyanagi-Harada
Esta página ou se(c)ção precisa ser formatada para o padrão wiki. |
| Vogt–Koyanagi–Harada disease | |
|---|---|
| Despigmentação da pele ao redor dos olhos. | |
| Especialidade | oftalmologia |
| Classificação e recursos externos | |
| CID-10 | H20.82, H30.81, H20.8, H30.8 |
| CID-9 | 364.24, 363.22 |
| CID-11 | 1827767178 |
| DiseasesDB | 13983 |
| eMedicine | 1229432 |
| MeSH | D014607 |
Síndrome de Vogt–Koyanagi–Harada doença (VKH), também conhecida como uveomeningoencefalite, é uma doença autoimune que afeta tecidos com melanina (melanócitos). O sintoma mais característico é a inflamação de uma das camadas de ambos olhos (uveíte bilateral difusa). VKH pode também afetar a orelha interna, reduzindo a audição, e afetar a pele e as meninges do sistema nervoso central.
Sinais e sintomas[editar | editar código-fonte]
Visão geral[editar | editar código-fonte]

Essa doença é caracterizada por uveíte bilateral difusa, com dor, vermelhidão e embaçamento da visão. Os sintomas oculares podem ser acompanhadas por uma variável constelação de sintomas sistêmicos, tais como auditivas (zumbido, vertigem, e hipoacusia), neurológicas (meningismus, mal-estar, febre, dor de cabeça, náuseas, dor abdominal, rigidez do pescoço e nas costas, ou de uma combinação destes fatores. Sintomas menos frequentes incluem meningite, pleocitose em LCR, paralisia facial ou hemiparesia, mielite transversa e ciliar ganglionitis), e manifestações cutâneas, incluindo descoloração da pele similar a vitiligo e alopecia. O vitiligo é frequentemente encontradas na região do sacro.
Causa[editar | editar código-fonte]
Pode ser desencadeado por alguma infecção viral ou por trauma na pele ou dos olhos, sendo difícil determinar qual foi a causa da doença e prevenir. No entanto, VKH é atribuída uma reação autoimune: os próprios linfócitos T destruem antígenos encontrados nos melanócitos. Estimulado pela interleucina-23 (IL-23), Linfócitos T auxiliares e citocinas , como a interleucina-17 (IL-17) atacam algumas das proteínas nos melanócitos.
Fatores de risco[editar | editar código-fonte]
Os indivíduos afetados estão normalmente entre 20 e 50 anos de idade. Afeta duas vezes mais mulheres que homens. Normalmente não há nenhuma história de cirúrgia ou trauma ocular recente. VKH é mais comum entre asiáticos, latinos, árabes, índios americanos e mestiços. É muito menos comum em brancos e negros.
Tratamento[editar | editar código-fonte]
A uveíte aguda por VKH é geralmente sensível a altas doses orais de corticosteróides. Administração parenteral normalmente não é necessária. No entanto, complicações oculares podem exigir um subtenon ou intra -vítrea de injeção de corticosteroides ou bevacizumabe. No refratário situações, outros imunossupressores , como a ciclosporina, ou o tacrolimus, antimetabolitos (como azatioprina, micofenolato de mofetil ou metotrexato), ou agentes biológicos, tais como imunoglobulinas intravenosas (IVIG) ou infliximab podem ser úteis.
Prognóstico[editar | editar código-fonte]
O prognóstico geralmente é bom, com rápido diagnóstico e tratamento agressivo com imunomoduladores. Sintomas auditivos geralmente respondem à terapia com corticosteroides dentro de semanas a meses; a audição normalmente recupera-se completamente. Síntomas oculares mais crônicos como catarata, glaucoma ou atrofia óptica podem ocorrer. As alterações da pele geralmente persistem apesar do tratamento.
Epônimo[editar | editar código-fonte]
A Síndrome de VKH é uma homenagem aos oftalmologistas Alfred Vogt , da Suíça, e Yoshizo Koyanagi e Einosuke Harada do Japão. Vários autores, incluindo o árabe médico Mohammad al-Ghâfiqî no século XII, bem como Jacobi, Nettelship e a doença de Tay no século XIX, tinha descrito poliosis, neuralgias e distúrbios da audição. Esta constelação foi, provavelmente, muitas vezes devido a oftalmia simpática , mas provavelmente incluídos exemplos de VKH. Koyanagi fez a primeira descrição da doença em 1914, mas foi precedido por Jujiro Komoto, Professor de Oftalmologia da Universidade de Tóquio, em 1911. Apenas em 1929, associaram Koyanagi com a doença. Harada, em 1926, foi reconhecido por sua descrição abrangente do que agora conhecido como Vogt–Koyanagi–Harada doença.
[1] [2] [3] [4] [5] [6] [7] [8] [9] [10] [11] [12] [13] [14] [15]
Referências
- ↑ Bordaberry MF (2010). «Vogt-Koyanagi-Harada disease: diagnosis and treatments update». Curr Opin Ophthalmol. 21 (6): 430–5. PMID 20829689. doi:10.1097/ICU.0b013e32833eb78c
- ↑ Cunningham ET, Rathinam SR, Tugal-Tutkun I, Muccioli C, Zierhut M (2014). «Vogt-Koyanagi-Harada disease». Ocul. Immunol. Inflamm. 22 (4): 249–52. PMID 25014114. doi:10.3109/09273948.2014.939530
- ↑ Damico FM, Kiss S, Young LH (2005). «Vogt-Koyanagi-Harada disease». Semin Ophthalmol. 20 (3): 183–90. PMID 16282153. doi:10.1080/08820530500232126
- ↑ Damico FM, Bezerra FT, Silva GC, Gasparin F, Yamamoto JH (2009). «New insights into Vogt-Koyanagi-Harada disease». Arq Bras Oftalmol. 72 (3): 413–20. PMID 19668980. doi:10.1590/s0004-27492009000300028
- ↑ Greco A, Fusconi M, Gallo A et al. (2013). «Vogt-Koyanagi-Harada syndrome». Autoimmun Rev. 12 (11): 1033–8. PMID 23567866. doi:10.1016/j.autrev.2013.01.004
- ↑ Harada E. Clinical study of nonsuppurative choroiditis. A report of acute diffuse choroiditis. Acta Societatis ophthalmologicae Japonicae, 1926, 30: 356.
- ↑ Herbort CP, Mochizuki M (2007). «Vogt-Koyanagi-Harada disease: inquiry into the genesis of a disease name in the historical context of Switzerland and Japan». Int Ophthalmol. 27 (2-3): 67–79. PMID 17468832. doi:10.1007/s10792-007-9083-4
- ↑ Hou S, Kijlstra A, Yang P (2015). «Molecular Genetic Advances in Uveitis». Prog Mol Biol Transl Sci. 134: 283–298. PMID 26310161. doi:10.1016/bs.pmbts.2015.04.009
- ↑ Koyanagi Y. Dysakusis, Alopecie und Poliosis bei schwerer Uveitis nicht traumatischen Ursprungs. Klinische Monatsblätter für Augenheilkunde, Stuttgart, 1929, 82: 194–211.
- ↑ «Vogt-Koyanagi-Harada Disease». National Organization for Rare Disorders. 2014
- ↑ Rao, PK; Rao, NA (2006). «Chapter 10. Vogt–Koyanagi–Harada disease and Sympathetic Ophthalmia». In: Pleyer, U; Foster, CS. Uveitis and Immunological Disorders. Col: Essentials in Ophthalmology. [S.l.]: Springer Science & Business Media. pp. 145–155. ISBN 9783540307983
- ↑ Read RW, Holland GN, Rao NA et al. (2001). «Revised diagnostic criteria for Vogt-Koyanagi-Harada disease: report of an international committee on nomenclature». Am. J. Ophthalmol. 131 (5): 647–52. PMID 11336942. doi:10.1016/s0002-9394(01)00925-4
- ↑ Sakata VM, da Silva FT, Hirata CE, de Carvalho JF, Yamamoto JH (2014). «Diagnosis and classification of Vogt-Koyanagi-Harada disease». Autoimmun Rev. 13 (4-5): 550–5. PMID 24440284. doi:10.1016/j.autrev.2014.01.023
- ↑ Vogt A. Frühzeitiges Ergrauen der Zilien und Bemerkungen über den sogenannten plötzlichen Eintritt dieser Veränderung. Klinische Monatsblätter für Augenheilkunde, Stuttgart, 1906, 44: 228-242.
- ↑ Walton RC (12 de fevereiro de 2014). «Vogt-Koyanagi-Harada Disease». Medscape