Usuário:Vini 175/Chagas
| Doença de Chagas | |
|---|---|
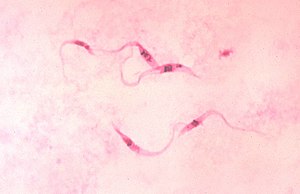
| Imagem microscópica do Trypanosoma cruzi, o agente infeccioso da Doença de Chagas | |
| Classificação e recursos externos | |
| CID-10 | B57 |
| CID-9 | 086 |
| DiseasesDB | 13415 |
| MedlinePlus | 001372 |
| eMedicine | med/327 |
| MeSH | D014355 |
Chagas disease /ˈtʃɑːɡəs/, or American trypanosomiasis, is a tropical parasitic disease caused by the protozoan Trypanosoma cruzi and spread mostly by insects known as Triatominae or kissing bugs.[1] The symptoms change over the course of the infection. In the early stage, symptoms are typically either not present or mild and may include: fever, swollen lymph nodes, headaches, or local swelling at the site of the bite.[1] After 8–12 weeks, individuals enter the chronic phase of disease and in 60-70% it never produces further symptoms.[2][3] The other 30 to 40% of people develop further symptoms 10 to 30 years after the initial infection.[3] This includes enlargement of the ventricles of the heart in 20 to 30% leading to heart failure.[1] An enlarged esophagus or an enlarged colon may also occur in 10% of people.[1]
T. cruzi is commonly spread to humans and other mammals by the blood-sucking "kissing bugs" of the subfamily Triatominae.[4] These insects are known by a number of local names, including: vinchuca in Argentina, Bolivia, Chile and Paraguay, barbeiro (the barber) in Brazil, pito in Colombia, chinche in Central America, and chipo in Venezuela. The disease may also be spread through blood transfusion, organ transplantation, eating food contaminated with the parasites, and from a mother to her fetus.[1] Diagnosis of early disease is by finding the parasite in the blood using a microscope.[3] Chronic disease is diagnosed by finding antibodies for T. cruzi in the blood.[3]
Prevention mostly involves eliminating kissing bugs and avoiding their bites.[1] Other preventative efforts include screening blood used for transfusions.[1] A vaccine has not been developed as of 2013.[1] Early infections are treatable with the medication benznidazole or nifurtimox.[1] They nearly always result in a cure if given early however become less effective the longer a person has had Chagas disease.[1] When used in chronic disease they may delay or prevent the development of end stage symptoms.[1] Benznidazole and nifurtimox cause temporary side effects in up to 40% of people[1] including skin disorders, brain toxicity, and digestive system irritation.[2][5][6]
It is estimated that 7 to 8 million people, mostly in Mexico, Central America and South America have Chagas disease.[1] It results in about 12,500 deaths a year as of 2006.[2] Most people with the disease are poor[2] and most people with the disease do not realize they are infected.[7] Large-scale population movements have increased the areas where cases of Chagas disease are found and these now include many countries in Europe and the United States.[1] These areas have also seen an increase in the years up to 2014.[8] The disease was first described in 1909 by Carlos Chagas after whom it is named.[1] It affects more than 150 other animals.[2]
Sinais e sintomas[editar | editar código-fonte]


A doença apresenta dois estágios em seres humanos: uma fase aguda, que ocorre pouco tempo após a infecção, e uma fase crônica que se desenvolve ao longo de muitos anos.[9]
A fase aguda ocorre durante as primeiras semanas ou meses desde a infecção. Geralmente, ela não é notada por ser assintomática ou por exibir apenas sintomas moderados que não são únicos da doença de Chagas. Os sintomas podem incluir febre, fadiga, dor no corpo, dor de cabeça, exantema, perda de apetite, diarreia e vômitos. Os sinais no exame físico podem incluir aumento moderado do fígado, do baço e de linfonodos, e inchaço no local da picada do barbeiro (o chagoma).[10]
O marcador mais conhecido da fase aguda da doença de Chagas é chamado sinal de Romaña. O sinal é caracterizado pelo edema das pálpebras do mesmo lado do rosto em que se localiza a ferida produzida pela picada do barbeiro, onde as fezes foram depositadas pelo inseto ou mesmo quando acidentalmente esfregadas para dentro do olho. Raramente, crianças e adultos morrem durante a fase aguda da doença, porém pode ocorrer uma grave inflamação do músculo cardíaco (miocardite) ou do cérebro (meningoencefalite), que colocam a vida em risco.[9] A fase aguda também pode ser grave em pessoas com o sistema imunitário comprometido.[4]
Se houver o desenvolvimento de sintomas durante a fase aguda, eles geralmente se resolvem espontaneamente dentro de três a oito semanas em aproximadamente 90% dos indivíduos.[2][5] Embora os sintomas se resolvam, mesmo com o tratamento, a infecção persiste e entra em sua fase crônica. Dos indivíduos com doença de Chagas crônica, 60–80% jamais desenvolverão sintomas (chamada doença de Chagas crônica indeterminada), enquanto 20–40% desenvolverão sintomas cardíacos e/ou problemas digestivos (chamada doença de Chagas crônica determinada). Em 10% dos indivíduos, a doença progride diretamente da fase aguda para uma forma clínica sintomática da doença de Chagas.[2][5]
A doença crônica sintomática (determinada) afeta vários sistemas do organismo, como nervoso, digestório e cardíaco. Cerca de dois terços das pessoas com sintomas crônicos apresentam danos ao coração, incluindo a miocardiopatia dilatada, que causa anormalidades do ritmo cardíaco e pode resultar em morte súbita. Cerca de um terço dos pacientes apresenta danos ao sistema digestório, resultando em dilatação do trato digestivo (megacólon e megaesôfago), acompanhados de grave emagrecimento. A dificuldade de deglutição (secundária à acalásia) pode ser o primeiro sintoma dos distúrbios digestivos e pode levar à desnutrição.[11]
20% a 50% dos indivíduos com envolvimento intestinal também exibem acometimento cardíaco.[11] Mais de 10% das pessoas cronicamente infectadas desenvolvem neurite, que resulta em alterações sensoriais e dos reflexos tendinosos. Casos isolados exibem envolvimento do sistema nervoso central, incluindo demência, confusão, encefalopatia crônica e perdas sensoriais e motoras.[12]
As manifestações clínicas da doença de Chagas se devem à morte de células nos tecidos envolvidos no ciclo infeccioso do parasita, induzindo a respostas inflamatórias, lesões celulares e fibrose. Por exemplo, o amastigoto intracelular destrói os neurônios intramurais do sistema nervoso autônomo do intestino e do coração, levando ao megacólon e aos aneurismas cardíacos, respectivamente. Se não tratada, a doença de Chagas pode ser fatal, na maioria dos casos por danificação do tecido muscular cardíaco.[11]
Há uma considerável variação geográfica na ocorrência das complicações cardíacas e de dilatações gastrointestinais em pacientes com doença de Chagas crônica. Na maioria dos países da América do Sul, as dilatações são quase tão comuns quanto o comprometimento cardíaco. Mas na Colômbia, Venezuela, América Central e México as dilatações são praticamente desconhecidas. Não se sabe se fatores do hospedeiro ou diferenças nas cepas do parasita causariam estes diferentes padrões de expressão clínica da doença.[9]
Transmissão[editar | editar código-fonte]

Nas áreas endêmicas, o principal mecanismo de transmissão é o vetorial, ou seja, através de um inseto vetor da subfamília Triatominae.[4] O inseto infecta-se com T. cruzi ao alimentar-se de sangue de animais ou humanos contaminados. De hábitos noturnos, o inseto esconde-se durante o dia em fendas nas paredes e telhados. À noite ele emerge, quando os habitantes estão dormindo. Por causa da tendência de picar a face das pessoas, o inseto é popularmente conhecido como "barbeiro" ou "chupão". Após a picada e a ingestão de sangue, ele defeca próximo ao local. O prurido intenso no local da picada ajuda as formas infectantes de T. cruzi (denominadas de tripomastigotas), nas fezes, a penetrarem na ferida da picadura, mas elas também podem penetrar por mucosas intactas, como a conjuntival.[4]
Uma vez dentro do hospedeiro, o tripomastigota invade as células próximas à inoculação, onde diferenciam-se em amastigotas intracelulares. Os amastigotas multiplicam-se por divisão binária e diferenciam-se em tripomastigotas, que são liberados na corrente sanguínea, infectando células de tecidos variados, e este ciclo então é repetido diversas vezes. As manifestações clínicas são resultado deste ciclo infeccioso. Os tripomastigotas circulantes não se replicam (diferente da tripanossomíase africana). E a replicação só recomeça quando os parasitas entram em outras células ou são ingeridos por outro vetor.[4]
Como doença caracteristicamente rural, tradicionalmente acomete pessoas de origem interiorana que habitam ou habitaram casas de baixa qualidade, onde o vetor facilmente se aloja e coloniza.[10] Vegetação densa (como as das florestas tropicais) e habitats urbanos não são ideais para o estabelecimento do ciclo de transmissão humano. No entanto, em regiões onde o habitat silvestre e sua fauna são reduzidos pela exploração econômica e ocupação humana, como em áreas recém desmatadas, áreas de cultura da Leopoldinia piassaba, e algumas partes da região amazônica, um ciclo de transmissão humano pode desenvolver-se quando os insetos procuram por novas fontes de alimentação.[14]
T. cruzi pode também ser transmitido por transfusões de sangue. Com a exceção dos derivados sanguíneos (como anticorpos fracionados), todos os componentes do sangue são infecciosos. O parasita permanece viável a 4 °C por até no mínimo 18 dias ou mais de 250 dias quando mantido em temperatura ambiente. Não está claro se o T. cruzi pode ser transmitido por meio de componentes do sangue congelados e descongelados.[15]
Outros modos de transmissão incluem o transplante de órgãos, amamentação,[16] e por exposição laboratorial acidental. A doença de Chagas também pode ser passada congenitamente (de uma mulher grávida para seu filho) através da placenta, e é responsável por aproximadamente 13% das mortes em recém-nascidos em partes do Brasil.[17]
A transmissão oral é uma via pouco frequente de infecção, mas tem sido descrita. Em 1991, trabalhadores rurais no estado da Paraíba, Brasil, foram infectados ao ingerir comida contaminada; transmissão também foi documentada pela ingestão de suco de açaí e caldo de cana infectados.[18][19][20][21][22] Um surto em 2007 em 103 crianças numa escola na Venezuela foi atribuído a contaminação do suco de guava.[23]
A doença de Chagas é um problema emergente na Europa, por causa da grande maioria dos casos de infecção crônica serem assintomáticos e por causa de migrantes provenientes da América Latina.[24]
Diagnóstico[editar | editar código-fonte]
Na fase aguda, a presença do T. cruzi é diagnóstica para a doença de Chagas. Essa fase é caracterizada pela alta parasitemia, o que permite um diagnóstico parasitológico.[25] O parasita, em sua forma móvel (tripomastigota), pode ser detectado por exame microscópico direto no esfregaço de sangue fresco ou da camada leucocitária; ou pela preparação de esfregaços corados com Giemsa ou Leishman.[10] Microscopicamente, o T. cruzi pode ser confundido com o Trypanosoma rangeli, que não é patogênico para humanos.[26] O T. cruzi pode também ser isolado por cultura em meios específicos (por exemplo NNN, LIT), tanto na fase aguda como na crônica.[27][28]
A fase crônica da enfermidade é caracterizada pela baixa parasitemia e alto nível de anticorpos,[27] diminuindo a eficiência da identificação direta do parasita. Portanto, outros métodos são empregados durante esta fase, entre eles a hemoaglutinação indireta (IFA), imunoflurescência indireta (IIF), enzyme-linked immunosorbent assay (ELISA), quimioluminescência, TESA-blot, reação em cadeia da polimerase (PCR) e pelo xenodiagnóstico,[25] onde percevejos não infectados são alimentados com o sangue do paciente suspeito, e então seus intestinos são examinados para a detecção do parasita.[29]
Prevenção[editar | editar código-fonte]

Atualmente, ainda não existe uma vacina contra a doença de Chagas[30] e a prevenção é, em geral, focada em eliminar o inseto vetor com a utilização de sprays e tintas contendo inseticidas (piretroides sintéticos), e em melhorar as condições de saneamento e habitação nas áreas rurais.[31] Para os moradores de áreas urbanas que vão passar temporadas, como férias ou acampamentos, em regiões endêmicas, recomenda-se o uso de mosquiteiros. Algumas medidas de controle incluem:
- Uma armadilha contendo uma levedura pode ser utilizada para monitorar infestações de certas espécies de triatomíneos (Triatoma sordida, Triatoma brasiliensis, Triatoma pseudomaculata e Panstrongylus megistus).[32]
- Foram apresentados resultados promissores com o tratamento dos habitats de vetores com o fungo Beauveria bassiana.[33]
- Pode-se selecionar simbiontes do Triatominae através de paratransgênese.[34]
Inúmeras vacinas estão sendo testadas atualmente. A vacinação com o Trypanosoma rangeli tem produzido resultados positivos em modelos animais.[35] Mais recentemente, o potencial de vacinas com DNA para imunoterapia da doença de Chagas nas fases aguda e crônica tem sido testado por vários grupos de pesquisadores.[36]
Antigamente, a transfusão de sangue era o segundo modo mais comum de transmissão da doença de Chagas, mas, com o desenvolvimento e a implementação do controle dos bancos de sangue, houve uma redução dramática desse risco na última década. A doação de sangue em todos os países endêmicos da América Latina é submetida a uma pesquisa para Chagas. O teste está sendo expandido para outros países, como França, Espanha e Estados Unidos, que apresentam populações significativas ou em crescimento de imigrantes oriundos de áreas endêmicas.[37][38] Na Espanha, os doadores são avaliados com questionários para identificar indivíduos em risco de exposição à doença de Chagas para realizar a triagem.[38]
O Food and Drug Administration (FDA), órgão responsável pela aprovação de medicamentos nos EUA, aprovou dois testes para Chagas e publicou manuais que recomendam a triagem de qualquer sangue ou tecido doados.[38][39] Apesar de esses testes não serem obrigatórios nos EUA, estima-se que atualmente 75-90% das doações são testadas para Chagas, incluindo todas as unidades coletadas pela Cruz Vermelha Americana, o que corresponde a 40% de todo o suprimento sanguíneo do país.[39][40] O Chagas Biovigilance Network relata a incidência atual de produtos sanguíneos positivos para Chagas nos Estados Unidos, segundo o que é notificado pelos laboratórios utilizando os testes de rastreio aprovados pelo FDA em 2007.[41]
Tratamento[editar | editar código-fonte]
Na doença de Chagas, o tratamento é baseado em drogas antiparasitárias, para aniquilar o parasita, e no controle dos sinais e sintomas da infecção. O tratamento tem como objetivo reduzir a velocidade de acometimento do sistema nervoso parassimpático. Os distúrbios autonômicos provocados pela doença podem resultar, eventualmente, em megaesôfago, megacólon e miocardiopatia dilatada acelerada.[9]
Medicamentos[editar | editar código-fonte]
O tratamento antiparasitário é mais eficiente no início da infecção, mas não está limitado à fase aguda. As drogas de escolha incluem os derivados azóis e nitro, tais como o benznidazol[42] e o nifurtimox. Ambos os agentes são limitados na sua capacidade de atingir a cura parasitológica (uma eliminação completa do T. cruzi do organismo), especialmente em pacientes cronicamente infectados, e já foram relatados casos de resistência a essas drogas.[43]
Estudos sugerem que o tratamento antiparasitário leva à cura parasitológica em cerca de 60–85% dos adultos e em mais de 90% das crianças tratadas no primeiro ano desde a fase aguda da doença de Chagas. Crianças (idades entre seis e 12 anos) com a doença crônica apresentam uma taxa de cura de aproximadamente 60% com o benznidazol. Apesar de a taxa de cura diminuir com o tempo em que o adulto está infectado com a doença de Chagas, o tratamento com benznidazol tem se mostrado capaz de postergar o início do acometimento cardíaco em adultos com doença de Chagas crônica.[2][11]
O tratamento da infecção crônica em mulheres antes ou durante a gravidez não parece reduzir a probabilidade de a doença ser transmitida para o bebê. Da mesma forma, não está claro se o tratamento profilático da infecção crônica é benéfico em pessoas que serão submetidas à imunossupressão (por exemplo, em recipientes de transplantes de órgãos) ou em pessoas que já são imunossuprimidas (por exemplo, em pessoas infectadas pelo vírus HIV).[11]
Complicações[editar | editar código-fonte]
No estado crônico, o tratamento envolve o controle das manifestações clínicas da doença. Por exemplo, marcapassos e medicamentos para arritmias (ritmo irregular dos batimentos cardíacos), como a amiodarona, podem ser muito benéficos para alguns pacientes com acometimento cardíaco crônico,[44] enquanto a cirurgia pode ser necessária no megacólon. Apesar disso, a doença não tem cura nessa fase. A doença crônica do coração causada pela doença de Chagas tem sido, hoje, uma indicação comum de transplante cardíaco. Até recentemente, contudo, a doença de Chagas era considerada uma contraindicação para esse procedimento, pois acreditava-se que o parasita poderia se aproveitar da imunossupressão após a cirurgia para retomar o acometimento do coração.[45]
Notou-se que as taxas de sobrevida em pacientes com Chagas poderiam aumentar significativamente com a administração de doses menores de drogas imunossupressoras, como a ciclosporina. Recentemente, tem sido demonstrado que o tratamento direto do músculo cardíaco com células-tronco através do transplante de células da medula óssea reduz dramaticamente os riscos de insuficiência cardíaca em pacientes com doença de Chagas.[46]
Epidemiologia[editar | editar código-fonte]

A doença de Chagas afeta de 8 a 10 milhões de pessoas vivendo em países endêmicos da América Latina, com um adicional de 300 000–400 000 vivendo em países não endêmicos, como Espanha e Estados Unidos. Estima-se que anualmente ocorrem 41 200 novos casos em países endêmicos e que 14 400 crianças nascem com Chagas congênito todos os anos.[2][11] Em 2010, a doença resultou em aproximadamente 10 300 mortes em comparação com 9 300 em 1990.[47] Estima-se que a taxa de mortalidade anual seja em torno de 14 000.[48] No Brasil, estimativas recentes apontam que 2 000 000–3 000 000 de pessoas estejam infectadas, e que ocorram cerca de 6 000 mortes anualmente.[49]
A doença está presente em 18 países do continente americano, estendendo-se do sul dos Estados Unidos até o norte da Argentina.[4] Chagas existe em duas zonas ecológicas diferentes. Na região do Cone Sul, o principal vetor vive no interior ou nos arredores das habitações humanas. Na América Central e no México, as principais espécies vetoras vivem tanto no interior das casas como em áreas desabitadas. Em ambas as zonas, a doença de Chagas ocorre quase exclusivamente em áreas rurais, onde os triatomíneos procriam e se alimentam das mais de 150 espécies de 24 famílias de mamíferos domésticos e selvagens, bem como de humanos, que servem de reservatórios naturais do T. cruzi.[50]
Embora os triatomíneos também se alimentem do sangue de pássaros, estes parecem ser imunes à infecção e não são considerados reservatórios do T. cruzi. Mesmo quando colônias de insetos são erradicadas de uma casa ou de abrigos de animais nas redondezas, eles podem re-emergir de plantas ou animais que fizeram parte do ciclo silvático (referente a animais selvagens) do parasita. Esse fenômeno é especialmente provável em zonas com vegetações abertas misturadas a agrupamentos de árvores e interpostas por habitações humanas.[51]
A doença de Chagas crônica permanece um importante problema de saúde pública em muitos países da América Latina, apesar das medidas efetivas de higiene e prevenção, como a eliminação dos insetos transmissores. Entretanto, algumas conquistas foram alcançadas na luta contra a doença na América Latina, como a redução de 72% da incidência da infecção em crianças e adultos jovens nos países da Iniciativa do Cone Sul e pelo menos três países (Uruguai, em 1997, Chile, em 1999, e Brasil, em 2006) foram certificados como livres da transmissão vetorial e transfusional.[11][52][53] Na Argentina, a transmissão vetorial foi interrompida em 13 das 19 províncias endêmicas e progressos significativos têm sido feitos nesse sentido no Paraguai e na Bolívia.[52]
O monitoramento para T. cruzi do sangue doado e dos doadores de componentes sanguíneos e de órgãos sólidos, assim como dos doadores de células, tecidos e produtos de células e tecidos, é mandatório nos países endêmicos de Chagas e tem sido implementado.[54] Há, aproximadamente, 300 000 pessoas infectadas vivendo nos Estados Unidos, o que é provavelmente resultado da imigração de países latino-americanos.[55] Com o aumento dos movimentos populacionais, a possibilidade de transmissão por transfusão de sangue se tornou mais substancial nos Estados Unidos. A transfusão de sangue e produtos de tecidos é ativamente monitorada nos Estados Unidos, diminuindo, portanto, o risco.[56]
Histórico[editar | editar código-fonte]

A enfermidade foi nomeada em homenagem ao médico e epidemiologista brasileiro Carlos Chagas, que foi o primeiro a descrevê-la em 1909,[57][58][59][60] mas a doença não foi vista como um problema maior de saúde pública até a década de 1960 (a epidemia da doença de Chagas no Brasil na década de 1920 foi amplamente ignorada[61]). Chagas descobriu que o intestino dos Triatomidae (atualmente Reduviidae: Triatominae) abrigava um protozoário flagelado, uma nova espécie do gênero Trypanosoma, e foi capaz de provar experimentalmente que poderia ser transmitida a saguis do gênero Callithrix que haviam sido picados pelo inseto infectado. Estudos posteriores demonstraram que o macaco-de-cheiro (do gênero Saimiri) também era vulnerável a infecção.[62]
Carlos Chagas descreveu o parasita patogênico como Trypanosoma cruzi em 1909,[57] em homenagem a Oswaldo Cruz, médico e epidemiologista brasileiro que combateu com sucesso epidemias de febre amarela, varíola e peste bubônica no Rio de Janeiro e outras cidades no começo do século XX. No mesmo ano recombinou o nome científico do parasita para Schizotrypanum cruzi, após reconhecer particularidades biológicas no ciclo reprodutivo que o diferenciava dos demais parasitas do gênero Trypanosoma.[59] Em 1912, Delanoë e Delanoë descrevem o parasita Pneumocystis carinii, demonstrando que as particularidades do ciclo reprodutivo observadas por Chagas eram na verdade de um outro parasita, fazendo com que Chagas retomasse o uso de Trypanosoma cruzi.[63][64]
Na Argentina, a doença é conhecida como mal de Chagas-Mazza, em homenagem ao médico argentino Salvador Mazza, que em 1926 começou a investigar a enfermidade e que nos anos seguintes tornou-se o principal pesquisador da doença naquele país.[65]
Existe a hipótese de que Charles Darwin possa ter sofrido de doença de Chagas, como resultado de uma picada do chamado "grande besouro preto dos Pampas" (vinchuca). O episódio foi relatado por ele em seu diário da viagem do Beagle como tendo ocorrido em março de 1835, a leste dos Andes, próximo a Mendoza. Darwin era jovem e gozava de boa saúde, embora seis meses depois ele adoeceu por quase um mês perto de Valparaíso, mas em 1837, quase um ano depois de ter regressado a Inglaterra, começou a sofrer de um estranho grupo de sintomas, tornando-se incapacitado na maior parte do resto de sua vida. As tentativas de testar os restos mortais de Darwin na Abadia de Westminster usando técnicas modernas de PCR foram negadas pelo curador.[66]
Pesquisa[editar | editar código-fonte]
Vários tratamentos experimentais mostraram-se promissores em animais modelos. Estes incluem inibidores da ciclase de oxidosqualeno e squaleno sintase,[67][68] inibidores da cisteína protease,[67][69] dermaseptinas coletadas de sapos do gênero Phyllomedusa (P. oreades e P. distincta),[70] a lactona sesquiterpênica dehidroleucodina (DhL), que afeta o crescimento de Trypanosoma cruzi na fase epimastigota em meio de cultura,[71] inibidores da captação de purina,[67] e inibidores de enzimas envolvidas no metabolismo da trypanotiona.[72] Novas drogas podem ser pesquisadas com o prosseguimento da sequenciamento do genoma do T. cruzi.[73] Um estudo in vitro de 2004 sugeriu que componentes do chá verde (catequinas) podem ser efetivos contra o T. cruzi.[74]
Pesquisadores em 2013 da Universidade de Vanderbilt divulgaram um estudo intitulado "VNI Cures Acute and Chronic Experimental Chagas Disease." No estudo, foi administrado essa bio-molécula a ratos por 30 dias com índices de cura de 100% e 100% de sobrevivência. A droga foi descrita como atóxica e altamente seletiva. Seu mecanismo de ação é através da inibição da esterol 14α-dimetilase no T. cruzi.[75]
A doença de Chagas têm um sério impacto econômico no mundo. O custo do tratamento nos Estados Unidos é estimado em $900 milhões anualmente, que inclui hospitalização e dispositivos médicos como marca-passos. O custo global é estimado em $7 bilhões.[76]
Apesar de ser a principal enfermidade parasitária do Ocidente, a doença de Chagas é considerada uma das doenças negligenciadas. Embora seja prevenível e potencialmente erradicável, recursos insuficientes têm sido destinados à pesquisa e desenvolvimento de inovações diagnósticas e terapêuticas para Chagas.[77] Em resposta a essa crise, organizações do terceiro setor, como a Drugs for Neglected Diseases initiative, em colaboração com universidades e instituições públicas de biotecnologia, têm buscado o desenvolvimento de novos fármacos e vacinas para o controle da doença de Chagas.[78]
Ver também[editar | editar código-fonte]
- Drugs for Neglected Diseases Initiative
- Chagas: Time to Treat campaign
- Association for the Promotion of Independent Disease Control in Developing Countries
Referências[editar | editar código-fonte]
- ↑ a b c d e f g h i j k l m n o «Chagas disease (American trypanosomiasis) Fact sheet N°340». World Health Organization. March 2013. Consultado em 23 February 2014 Verifique data em:
|acessodata=, |data=(ajuda) - ↑ a b c d e f g h i Rassi A, Rassi A, Marin-Neto JA (April 2010). «Chagas disease». Lancet. 375 (9723): 1388–402. PMID 20399979. doi:10.1016/S0140-6736(10)60061-X Verifique data em:
|data=(ajuda) Erro de citação: Código<ref>inválido; o nome "Rassi2010" é definido mais de uma vez com conteúdos diferentes - ↑ a b c d Rassi A, Jr; Rassi, A; Marcondes de Rezende, J (June 2012). «American trypanosomiasis (Chagas disease).». Infectious disease clinics of North America. 26 (2): 275–91. PMID 22632639. doi:10.1016/j.idc.2012.03.002 Verifique data em:
|data=(ajuda) - ↑ a b c d e f «DPDx – Trypanosomiasis, American. Fact Sheet». Centers for Disease Control (CDC). Consultado em 12 May 2010 Verifique data em:
|acessodata=(ajuda) - ↑ a b c Bern C, Montgomery SP, Herwaldt BL; et al. (November 2007). «Evaluation and treatment of chagas disease in the United States: a systematic review». JAMA. 298 (18): 2171–81. PMID 18000201. doi:10.1001/jama.298.18.2171 Verifique data em:
|data=(ajuda) Erro de citação: Código<ref>inválido; o nome "Bern" é definido mais de uma vez com conteúdos diferentes - ↑ Rassi A, Dias JC, Marin-Neto JA, Rassi A (April 2009). «Challenges and opportunities for primary, secondary, and tertiary prevention of Chagas' disease». Heart. 95 (7): 524–34. PMID 19131444. doi:10.1136/hrt.2008.159624 Verifique data em:
|data=(ajuda) - ↑ Capinera, edited by John L. (2008). Encyclopedia of entomology 2nd ed. ed. Dordrecht: Springer. p. 824. ISBN 9781402062421
- ↑ Bonney, KM (2014). «Chagas disease in the 21st Century: a public health success or an emerging threat?». Parasite (Paris, France). 21. 11 páginas. PMID 24626257
- ↑ a b c d Guerrant, RL; Walker, DH; Weller, PF. «93: American Trypanosomiasis (Chagas' Disease)». Tropical Infectious Diseases Principles, Pathogens, & Practice 2 ed. Philadelphia: Churchill Livingstone Elsevier. pp. 1082–94
- ↑ a b c Kashiwabara, Y.B.; Paiva, R.M.R.A.; Nakaoka, V.Y.; Silva, E.; Kashiwabara, T.G.B. (2010). «Doença de Chagas - Revisão de Literatura». Brazilian Journal of Surgery and Clinical Research. 4 (3): 49-52
- ↑ a b c d e f g Kirchhoff, L.V. (17 de dezembro de 2010). «Chagas Disease (American Trypanosomiasis)». eMedicine. Consultado em 12 de maio de 2010
- ↑ Córdova, E.; Maiolo, E.; Corti, M.; Orduña, T. (2010). «Neurological manifestations of Chagas' disease». Neurolology Research. 32 (3): 238–44. PMID 20406601. doi:10.1179/016164110X12644252260637
- ↑ Costa, J.; Peterson, A.T.; Beard, C.B. (2002). «Ecologic niche modeling and differentiation of populations of Triatoma brasiliensis Neiva, 1911, the most important Chagas' disease vector in northeastern Brazil (Hemiptera, Reduviidae, Triatominae)». American Journal of Tropical Medicine and Hygiene. 67 (5): 516-520
- ↑ Teixeira, A.R.; Monteiro, P.S.; Rebelo, J.M. (2001). «Emerging Chagas disease: trophic network and cycle of transmission of Trypanosoma cruzi from palm trees in the Amazon». Emerging Infectious Diseases. 7 (1): 100–12. PMC 2631687
 . PMID 11266300. doi:10.3201/eid0701.010115
. PMID 11266300. doi:10.3201/eid0701.010115
- ↑ Wendel, S. (2010). «Transfusion transmitted Chagas disease: Is it really under control?». Acta Tropica. 115 (1–2): 28–34. PMID 20044970. doi:10.1016/j.actatropica.2009.12.006
- ↑ Santos Ferreira, C.; Amato Neto, V.; Gakiya, E.; Bezerra, R.C.; Alarcón, R.S. (2003). «Microwave treatment of human milk to prevent transmission of Chagas disease». Revista do Instituto de Medicina Tropical de São Paulo. 45 (1): 41–2. PMID 12751321. doi:10.1590/S0036-46652003000100008
- ↑ Hudson, L.; Turner, M.J.; (1984). «Immunological consequences of infection and vaccination in South American trypanosomiasis [and discussion]». Philosophical Transactions of the Royal Society B. 307 (1131): 51–61. Bibcode:1984RSPTB.307...51H. JSTOR 2990154. PMID 6151688. doi:10.1098/rstb.1984.0108
- ↑ Benchimol-Barbosa, P.R. (2006). «The oral transmission of Chagas' disease: an acute form of infection responsible for regional outbreaks». International Journal of Cardiology. 112 (1): 132–133. PMID 16600406. doi:10.1016/j.ijcard.2005.11.087
- ↑ Benchimol-Barbosa, P.R. (2010). «Trends on acute Chagas' disease transmitted by oral route in Brazil: steady increase in new cases and a concealed residual fluctuation». International Journal of Cardiology. 145 (3): 494–496. PMID 19762096. doi:10.1016/j.ijcard.2009.08.030
- ↑ «Chagas' disease (American trypanosomiasis) in southern Brazil» (PDF). CDR Weekly. 15 (13). 2005
- ↑ Shikanai-Yasuda, M.A.; Marcondes, C.B.; Guedes, L.A. (1991). «Possible oral transmission of acute Chagas' disease in Brazil». Rev Inst Med Trop São Paulo. 33 (5): 351–357. PMID 1844961. doi:10.1590/S0036-46651991000500003
- ↑ da Silva Valente S.A.; de Costa Valente, V.; Neto, H.F. (1999). «Considerations on the epidemiology and transmission of Chagas disease in the Brazilian Amazon». Memórias do Instituto Oswaldo Cruz. 94 (Suppl 1): 395–8. PMID 10677763. doi:10.1590/s0074-02761999000700077
- ↑ de Noya, B.A.; Díaz-Bello, Z.; Colmenares, C.; Ruiz-Guevara, R.; Mauriello, L.; Zavala-Jaspe, R.; Suarez, J.A.; Abate, T.; Naranjo, L.; Paiva, M.; Rivas, L.; Castro, J.; Márques, J.; Mendoza, I.; Acquatella, H.; Torres, J.; Noya, O. (2010). «Large urban outbreak of orally acquired acute Chagas disease at a school in Caracas, Venezuela». The Journal of Infectious Diseases. 201 (9): 1308–1315. PMID 20307205. doi:10.1086/651608
- ↑ Roca, C.; Pinazo, M.J.; López-Chejade, P.; Bayó, J.; Posada, E.; López-Solana, J.; Gállego, M.; Portús, M.; Gascón, J.; Chagas-Clot Research Group (2011). «Chagas Disease among the Latin American Adult Population Attending in a Primary Care Center in Barcelona, Spain». PLoS Neglected Tropical Diseases. 5 (4): e1135. PMC 3082512
 . PMID 21572511. doi:10.1371/journal.pntd.0001135
. PMID 21572511. doi:10.1371/journal.pntd.0001135
- ↑ a b Pereira, P.C.M.; Navarro, E.C. (2013). «Challenges and perspectives of Chagas disease: a review». Journal of Venomous Animals and Toxins including Tropical Diseases. 19. 34 páginas. doi:10.1186/1678-9199-19-34
- ↑ Dias, J.C.P.; Coura, J.R. (1997). Clínica e terapêutica da doença de Chagas: uma abordagem prática para o clínico geral. Rio de Janeiro: FIOCRUZ. 486 páginas. ISBN 85-85676-31-0
- ↑ a b Portela-Lindoso, A.A.B.; Shikanai-Yasuda, M.A. (2003). «Doença de Chagas crônica: do xenodiagnóstico e hemocultura à reação em cadeia da polimerase». Revista de Saúde Pública. 37 (1): 107-115. doi:10.1590/S0034-89102003000100016
- ↑ Bezerra, R.C.; Neto, V.A. (2010). «Trypanosoma cruzi, hemocultura: uma abordagem prática». Revista Brasileira de Clínica Médica. 8 (3): 205-207
- ↑ Brumpt, E. (1914). «Le xénodiagnostic. Application au diagnostic de quelques infections parasitaires et en particulier à la trypanosomose de Chagas». Bulletin de la Société de Pathologie Exotique. 7 (10): 706–710
- ↑ «A killer that preys on the poor: Chagas disease» (pdf). Médecins Sans Frontières: Activity Report 2003/2004. Consultado em 29 de agosto de 2008
- ↑ Zerba, E.N. (1999). «Susceptibility and resistance to insecticides of Chagas disease vectors» (PDF). Medicina (Buenos Aires). 59 (Suppl 2): 41–6
- ↑ Pires, H.H.; Lazzari, C.R.; Diotaiuti, L.; Lorenzo, M.G. (2000). «Performance of yeast-baited traps with Triatoma sordida, Triatoma brasiliensis, Triatoma pseudomaculata, and Panstrongylus megistus in laboratory assays». Revista Panamena de Salud Publica. 7 (6): 384–8. PMID 10949899. doi:10.1590/S1020-49892000000600005
- ↑ Luz C, Rocha LF, Nery GV, Magalhães BP, Tigano MS (March 2004). «Activity of oil-formulated Beauveria bassiana against Triatoma sordida in peridomestic areas in Central Brazil». Mem Inst Oswaldo Cruz. 99 (2): 211–8. PMID 15250478. doi:10.1590/S0074-02762004000200017 Verifique data em:
|data=(ajuda) - ↑ Beard, C.B.; Cordon-Rosales, C.; Durvasula, R.V. (2002). «Bacterial symbionts of the Triatominae and their potential use in control of Chagas disease transmission». Annual Review of Entomology. 47: 123–41. PMID 11729071. doi:10.1146/annurev.ento.47.091201.145144
- ↑ Basso, B.; Moretti, E.; Fretes, R. (2008). «Vaccination with epimastigotes of different strains ofTrypanosoma rangeli protects mice against Trypanosoma cruzi infection». Memórias do Instituto Oswaldo Cruz. 103 (4): 370–4. PMID 18660992. doi:10.1590/S0074-02762008000400010
- ↑ Dumonteil, E.; Escobedo-Ortegon, J.; Reyes-Rodriguez, N.; Arjona-Torres, A.; Ramirez-Sierra, M. (2004). «Immunotherapy of Trypanosoma cruzi Infection with DNA Vaccines in Mice». Infection and Immunity. 72 (1): 46–53. PMC 343959
 . PMID 14688079. doi:10.1128/IAI.72.1.46-53.2004
. PMID 14688079. doi:10.1128/IAI.72.1.46-53.2004
- ↑ Castro, E. (2009). «Chagas' disease: lessons from routine donation testing». Transfus Med. 19 (1): 16–23. PMID 19302451. doi:10.1111/j.1365-3148.2009.00915.x
- ↑ a b c Gascon, J.; Bern, C.; Pinazo, M.J. (2009). «Chagas disease in Spain, the United States and other non-endemic countries». Acta Tropica. 115 (1–2): 22–7. PMID 19646412. doi:10.1016/j.actatropica.2009.07.019
- ↑ a b «FDA Approves Chagas Disease Screening Test for Blood, Tissue and Organ Donors». FDA. Consultado em 12 de maio de 2010
- ↑ «Infectious Disease Testing». American Red Cross. Consultado em 12 de maio de 2010
- ↑ «Chagas' Biovigilance Network». Consultado em 12 de maio de 2010
- ↑ Garcia, S.; Ramos, C.O.; Senra, J.F. (2005). «Treatment with Benznidazole during the Chronic Phase of Experimental Chagas' Disease Decreases Cardiac Alterations». Antimicrobial Agents and Chemotherapy. 49 (4): 1521–8. PMC 1068607
 . PMID 15793134. doi:10.1128/AAC.49.4.1521-1528.2005
. PMID 15793134. doi:10.1128/AAC.49.4.1521-1528.2005
- ↑ Buckner, F.S.; Wilson, A.J.; White, T.C.; Van Voorhis, W.C. (1998). «Induction of Resistance to Azole Drugs in Trypanosoma cruzi». Antimicrob Agents Chemother. 42 (12): 3245–50. PMC 106029
 . PMID 9835521
. PMID 9835521
- ↑ Dubner, S.; Schapachnik, E.; Riera, A.R.; Valero, E. (2008). «Chagas disease: state-of-the-art of diagnosis and management». Cardiology Journal. 15 (6): 493–504. PMID 19039752
- ↑ Bocchi, E.A.; Bellotti, G.; Mocelin, A.O. (1996). «Heart transplantation for chronic Chagas' heart disease». The Annals of Thoracic Surgery. 61 (6): 1727–33. PMID 8651775. doi:10.1016/0003-4975(96)00141-5
- ↑ Vilas-Boas, F.; Feitosa, G.S.; Soares, M.B. (2006). «Resultados iniciais do transplante de células de medula óssea para o miocárdio de pacientes com insuficiência cardíaca de etiologia chagásica». Arquivos Brasileiros de Cardiologia. 87 (2): 159–66. PMID 16951834. doi:10.1590/S0066-782X2006001500014
- ↑ Lozano, R.; et al. (2012). «Global and regional mortality from 235 causes of death for 20 age groups in 1990 and 2010: a systematic analysis for the Global Burden of Disease Study 2010». Lancet. 380 (9859): 2095–128. PMID 23245604. doi:10.1016/S0140-6736(12)61728-0
- ↑ World Health Organization (2010). «Chagas'disease(American trypanosomiasis) factsheet». The Weekly Epidemiological Record. 34: 334–336
- ↑ Martins-Melo, F.R.; Ramos Jr., A.N.; Alencar, C.H.; Lange, W.; Heukelbach, J. (2012d). «Mortality of Chagas'disease in Brazil: spatial patterns and definition of high-risk areas». Tropical Medicine & International Health. 17 (9): 1066–1075. doi:10.1111/j.1365-3156.2012.03043.x
- ↑ Morel, C.M.; Lazdins, J. (2003). «Chagas disease». Nature Reviews Microbiology. 1 (1): 14–15. PMID 15040175. doi:10.1038/nrmicro735
- ↑ Pinto-Dias, J.C. (1992). «Epidemiology of Chagas disease». In: Wendel S, Brener Z, Camargo ME, Rassi A (eds.). Chagas Disease – American Trypanosomiasis: its impact on transfusion and clinical medicine. ISBT Brazil '92. XXII Congress of the International Society of Blood Transfusion. XX Brazilian Congress of Hematology. Extraordinary Congress of the Brazilian College of Hematology. São Paulo: Editorial ISBT Brazil. Consultado em 11 September 2008 Verifique data em:
|acessodata=(ajuda) - ↑ a b «The Southern Cone Initiative: an update». Special Programme for Research and Training in Tropical Diseases (TDR) (Nota de imprensa). WHO. 2004. Consultado em 29 August 2008 Verifique data em:
|acessodata=(ajuda) [ligação inativa] - ↑ Massad, E. (2008). «The elimination of Chagas' disease from Brazil». Epidemiology and Infection. 136 (9): 1153–64. PMC 2870925
 . PMID 18053273. doi:10.1017/S0950268807009879
. PMID 18053273. doi:10.1017/S0950268807009879
- ↑ Castro, E. (2009). «Chagas' disease: lessons from routine donation testing». Transfusion Medicine. 19 (1): 16–23. PMID 19302451. doi:10.1111/j.1365-3148.2009.00915.x
- ↑ «Medical Encyclopedia: Chagas disease». National Institutes of Health. Consultado em 11 de setembro de 2008
- ↑ Kirchhoff, L.V. (1993). «American trypanosomiasis (Chagas' disease) – a tropical disease now in the United States». The New England Journal of Medicine. 329 (9): 639–44. PMID 8341339. doi:10.1056/NEJM199308263290909
- ↑ a b Chagas, C. (1909). «Neue Trypanosomen». Vorläufige Mitteilung Arch. Schiff. Tropenhyg. 13: 120–122
- ↑ Redhead, S.A.; Cushion, M.T.; Frenkel, J.K.; Stringer, J.R. (2006). «Pneumocystis and Trypanosoma cruzi: nomenclature and typifications». Journal of Eukaryotic Microbiology. 53 (1): 2–11. PMID 16441572. doi:10.1111/j.1550-7408.2005.00072.x
- ↑ a b Chagas, C. (1909). «Nova tripanozomiase humana: Estudos sobre a morfolojia e o ciclo evolutivo do Schizotrypanum cruzi n. gen., n. sp., ajente etiolojico de nova entidade morbida do homem [New human trypanosomiasis. Studies about the morphology and life-cycle of Schizotripanum cruzi, etiological agent of a new morbid entity of man]». Mem Inst Oswaldo Cruz. 1 (2): 159–218. ISSN 0074-0276. doi:10.1590/S0074-02761909000200008
- ↑ Kropf, S.P.; Sá, M.R. «The discovery of Trypanosoma cruzi and Chagas disease (1908–1909): tropical medicine in Brazil». História, Ciências Saúde-Manguinhos. 16 (Suppl 1): 13–34. PMID 20027916
- ↑ Coutinho, M. (junho de 1999). «Review of Historical Aspects of American Trypanosomiasis (Chagas' Disease) by Matthias Perleth». Isis. 90 (2). 397 páginas. JSTOR 237120. doi:10.1086/384393
- ↑ Hulsebos, L.H.; Choromanski, L.; Kuhn, R.E. (1989). «The effect of interleukin-2 on parasitemia and myocarditis in experimental Chagas' disease». Journal of Protozoology. 36 (3): 293–8. PMID 2499678
- ↑ Delanoë, P.; Delanoë, M. (1912). «Sur les rapports des kystes de Carini du poumon des rats avec le Trypanosoma lewisi». Comptes rendus de l'Academie des sciences. 155: 658–661
- ↑ Chagas, C. (1913). «Revisão do cyclo evolutivo do "Trypanosoma Cruzi"». Brazil-Médico. 27. 225 páginas
- ↑ «Enfermedad de Chagas – Mazza» (em espanhol). Asociación Lucha Contra el Mal de Chagas. Consultado em 15 de setembro de 2011
- ↑ Adler, D. (1989). «Darwin's Illness». Israel Journal of Medical Science. 25 (4): 218–21. PMID 2496051
- ↑ a b c Scientific Working Group on Chagas Disease [April 2005] (July 2007). Guhl F, Lazdins-Helds JK (eds.): Reporte del grupo de trabajo científico sobre la enfermedad de Chagas Arquivado em 17 de dezembro de 2008 no Wayback Machine. (in Spanish). Geneva: WHO. Retrieved on 29 August 2008. summary in English
- ↑ Urbina, J.A.; Concepcion, J.L.; Rangel, S.; Visbal, G.; Lira, R. (2002). «Squalene synthase as a chemotherapeutic target in Trypanosoma cruzi and Leishmania mexicana». Mol Biochem Parasitol. 125 (1–2): 35–45. PMID 12467972. doi:10.1016/S0166-6851(02)00206-2
- ↑ Engel, J.C.; Doyle, P.S.; Hsieh, I.; McKerrow, J.H. (1998). «Cysteine Protease Inhibitors Cure an Experimental Trypanosoma cruzi Infection». The Journal of Experimental Medicine. 188 (4): 725–34. PMC 2213346
 . PMID 9705954. doi:10.1084/jem.188.4.725
. PMID 9705954. doi:10.1084/jem.188.4.725
- ↑ Brand, G.D.; Leite, J.R.; Silva, L.P. (2002). «Dermaseptins from Phyllomedusa oreades and Phyllomedusa distincta. Anti-Trypanosoma cruzi activity without cytotoxicity to mammalian cells». Journal of Biological Chemistry. 277 (51): 49332–40. PMID 12379643. doi:10.1074/jbc.M209289200
- ↑ Brengio, S.D.; Belmonte, S.A.; Guerreiro, E.; Giordano, O.S.; Pietrobon, E.O.; Sosa, M.A. (2000). «The sesquiterpene lactone dehydroleucodine (DhL) affects the growth of cultured epimastigotes of Trypanosoma cruzi». J Parasitol. 86 (2): 407–12. ISSN 0022-3395. PMID 10780563. doi:10.1645/0022-3395(2000)086[0407:TSLDDA]2.0.CO;2
- ↑ Fairlamb, A.H.; Cerami, A. (1992). «Metabolism and functions of trypanothione in the Kinetoplastida». Annual Reviews Microbiology. 46: 695–729. PMID 1444271. doi:10.1146/annurev.mi.46.100192.003403
- ↑ El-Sayed, N.M.; Myler, P.J.; Bartholomeu, D.C. (2005). «The genome sequence of Trypanosoma cruzi, etiologic agent of Chagas disease». Science. 309 (5733): 409–15. Bibcode:2005Sci...309..409E. PMID 16020725. doi:10.1126/science.1112631
- ↑ Paveto, C.; Güida, M.C.; Esteva, M.I.; Martino, V.; Coussio, J.; Flawiá, M.M.; Torres, H.N. (2004). «Anti-Trypanosoma cruzi Activity of Green Tea (Camellia sinensis) Catechins». Antimicrobial Agents and Chemotherapy. 48 (1): 69–74. PMC 310206
 . PMID 14693520. doi:10.1128/AAC.48.1.69-74.2004
. PMID 14693520. doi:10.1128/AAC.48.1.69-74.2004
- ↑ Villalta, F.; Dobish, M.C.; Nde, P.N.; Kleshchenko, Y.Y.; Hargrove, T.Y.; Johnson, C.A.; Waterman, M.R.; Johnston, J.N.; Lepesheva, G.I. (2013). «VNI cures acute and chronic experimental Chagas disease». The Journal of infectious diseases. 208 (3): 504–11. PMC 3698996
 . PMID 23372180. doi:10.1093/infdis/jit042
. PMID 23372180. doi:10.1093/infdis/jit042
- ↑ Schmuñis, G. (2013). «Status of and cost of Chagas disease worldwide». The Lancet infectious diseases. 13 (4): 283–4. PMID 23395247. doi:10.1016/S1473-3099(13)70032-X
- ↑ Feasey, N.; Wansbrough-Jones, M.; Mabey, D.C.W.; Solomon, A.W. (2009). «Neglected Tropical Diseases». British Medical Bulletin. 93 (1). 179 páginas. doi:10.1093/bmb/ldp046
- ↑ Hotez, P.J.; Dumonteil, E.; Woc-Colburn, L.; Serpa, J.A.; Bezek, S.; et al. (2012). «Chagas disease: 'The new HIV/AIDS of the Americas'». PLoS Neglected Tropical Diseases. 6 (5): e1498. PMC 3362306
 . PMID 22666504. doi:10.1371/journal.pntd.0001498
. PMID 22666504. doi:10.1371/journal.pntd.0001498
Further reading[editar | editar código-fonte]
- Chuenkova MV, PereiraPerrin M (17 November 2009). «Trypanosoma cruzi Targets Akt in Host Cells as an Intracellular Antiapoptotic Strategy». Science Signaling. 2 (97): ra74. PMC 2854580
 . PMID 19920252. doi:10.1126/scisignal.2000374. Resumo divulgativo Verifique data em:
. PMID 19920252. doi:10.1126/scisignal.2000374. Resumo divulgativo Verifique data em: |data=(ajuda) - Cox, FEG (1996). The Wellcome Trust illustrated history of tropical diseases. London: Wellcome Trust. ISBN 978-1-869835-86-6
- Franco-Paredes C; Von, A; Hidron, A; Rodríguez-Morales, AJ; Tellez, I; Barragán, M; Jones, D; Náquira, CG; Mendez, J (2007). «Chagas disease: an impediment in achieving the Millennium Development Goals in Latin America». BMC International Health and Human Rights. 7: 7. PMC 2034380
 . PMID 17725836. doi:10.1186/1472-698X-7-7
. PMID 17725836. doi:10.1186/1472-698X-7-7 - Hotez, PJ; Dumonteil, E; Woc-Colburn, L; Serpa, JA; Bezek, S; et al. (29 May 2012). «Chagas disease: 'The new HIV/AIDS of the Americas'». PLoS Neglected Tropical Diseases. 6 (5): e1498. PMC 3362306
 . PMID 22666504. doi:10.1371/journal.pntd.0001498 Verifique data em:
. PMID 22666504. doi:10.1371/journal.pntd.0001498 Verifique data em: |data=(ajuda) An editorial. - «International symposium to commemorate the 90th anniversary of the discovery of Chagas disease (Rio de Janeiro, April 11–16, 1999)». Memorias do Instituto Oswaldo Cruz. 94 (Suppl. I). 1999 A special issue of the Memórias do Instituto Oswaldo Cruz, covering all aspects of Chagas Disease
- Miles MW; Tyler KM (2003). American trypanosomiasis. Boston: Kluwer Academic Publishers. ISBN 978-1-4020-7323-6. OCLC 50685296
- «Blood donor screening for Chagas disease --- (United States, 2006–2007)». Morbidity and Mortality Weekly Report. 56 (7): 141–143. 23 February 2007 Verifique data em:
|data=(ajuda)
Ligações externas[editar | editar código-fonte]
- «Chagas information at the U.S. Centers for Disease Control» 🔗
- «Chagas information from the Drugs for Neglected Diseases initiative» 🔗
- «Norma Andrews's seminar: Trypanosoma cruzi and Chagas Disease»
- «UNHCO site on Chagas Disease»