Cardiopatia congênita
| Cardiopatia congénita | |
|---|---|
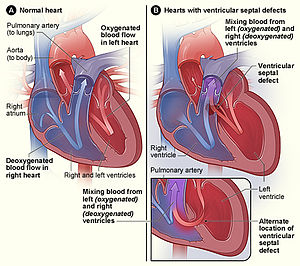
| Estrutura normal do coração (à esquerda) em comparação com dois dos principais locais onde se forma uma comunicação interventricular (à direita), uma das formas mais comuns de cardiopatias congénitas.[1] | |
| Especialidade | cardiologia |
| Classificação e recursos externos | |
| CID-10 | Q20-Q26 |
| CID-9 | 745-747 |
| OMIM | 234750, 140500 |
| DiseasesDB | 17017 |
| MedlinePlus | 001114 |
| MeSH | D006330 |
Cardiopatia congénita (português europeu) ou cardiopatia congênita (português brasileiro) é um problema na estrutura do coração presente no nascimento.[2] Os sinais e sintomas dependem do tipo específico de problema.[3] Os sintomas podem variar entre nenhum ou sintomas que colocam a vida em risco.[2] Quando se manifestam sintomas, podem incluir respiração acelerada, pele azulada, dificuldade em ganhar peso e fadiga.[4] A condição não causa dor no peito.[4] A maior parte dos problemas congénitos do coração não ocorrem a par de outras doenças.[3] Entre as complicações possíveis está a insuficiência cardíaca.[4]
A causa de um defeito congénito do coração é em muitos casos desconhecida.[5] Alguns casos podem ter origem em infeções durante a gravidez como rubéola, o consumo de determinados medicamentos ou drogas como o álcool ou tabaco, o facto de os pais serem parentes próximos, ou má nutrição ou obesidade da mãe.[3][6] Ter um parente com um defeito congénito do coração é também um fator de risco.[7] Existem várias condições genéticas associadas a cardiopatias congénitas, inclindo síndrome de Down, síndrome de Turner e síndrome de Marfan.[3] Os defeitos congénitos do coração dividem-se em dois grupos principais: cardiopatias cianóticas e acianóticas, dependendo se a criança tem ou não tendência para apresentar pele azulada.[3] As cardiopatias podem afetar as paredes interiores do coração, as válvulas cardíacas ou os grandes vasos sanguíneos que têm origem e destino no coração.[2]
As cardiopatias congénitas podem ser prevenidas em parte através da vacinação contra a rubéola, do consumo de sal iodado e do consumo de ácido fólico.[3] Algumas cardiopatias não necessitam de tratamento.[2] Outras podem ser tratadas de forma eficaz com procedimentos com catéteres ou cirurgia cardiovascular.[8] Em alguns casos podem ser necessárias várias cirurgias.[8] Em outros, podem ser necessários transplantes de coração.[8] Com tratamento apropriado, o prognóstico é geralmente bom, mesmo dos problemas mais complexos.[2]
As cardiopatias congénitas são as doenças congénitas mais comuns.[9] Em 2013 ocorreram 34,3 milhões de casos em todo o mundo.[9] Afetam entre 4 e 75 nados-vivos por cada 1000 nascimentos, dependendo do critério de diagnóstico.[3][7] Apenas entre 6 a 19 por cada 1000 é que causam problemas de grau moderado a grave.[7] As cardiopatias congénitas são a principal causa de morte relacionada com doenças congénitas.[3] Em 2013 foram responsáveis por 323 000 mortes, uma diminuição em relação às 366 000 em 1990.[10]
Referências
- ↑ Hoffman JI, Kaplan S (junho de 2002). «The incidence of congenital heart disease». J. Am. Coll. Cardiol. 39 (12): 1890–900. PMID 12084585. doi:10.1016/S0735-1097(02)01886-7
- ↑ a b c d e «What Are Congenital Heart Defects?». National Heart, Lung, and Blood Institute. 1 de julho de 2011. Consultado em 10 de agosto de 2015
- ↑ a b c d e f g h Shanthi Mendis; Pekka Puska; Bo Norrving; World Health Organization (2011). Global Atlas on Cardiovascular Disease Prevention and Control (PDF). [S.l.]: World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. pp. 3, 60. ISBN 978-92-4-156437-3
- ↑ a b c «What Are the Signs and Symptoms of Congenital Heart Defects?». National Heart, Lung, and Blood Institute. 1 de julho de 2011. Consultado em 10 de agosto de 2015
- ↑ «What Causes Congenital Heart Defects?». National,Heart, Lung, and Blood Institute. 1 de julho de 2011. Consultado em 10 de agosto de 2015
- ↑ Dean, SV; Lassi, ZS; Imam, AM; Bhutta, ZA (26 de setembro de 2014). «Preconception care: nutritional risks and interventions.». Reproductive health. 11 Suppl 3: S3. PMID 25415364. doi:10.1186/1742-4755-11-s3-s3
- ↑ a b c Milunsky, Aubrey (2011). «1». Genetic Disorders and the Fetus: Diagnosis, Prevention and Treatment. [S.l.]: John Wiley & Sons. ISBN 9781444358216
- ↑ a b c «How Are Congenital Heart Defects Treated?». National Heart, Lung, and Blood Institute. 1 de julho de 2011. Consultado em 10 de agosto de 2015
- ↑ a b Global Burden of Disease Study 2013, Collaborators (7 de junho de 2015). «Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet (London, England). 386 (9995): 743–800. PMC 4561509
 . PMID 26063472. doi:10.1016/S0140-6736(15)60692-4
. PMID 26063472. doi:10.1016/S0140-6736(15)60692-4
- ↑ GBD 2013 Mortality and Causes of Death, Collaborators (17 de dezembro de 2014). «Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 385 (9963): 117–71. PMC 4340604
 . PMID 25530442. doi:10.1016/S0140-6736(14)61682-2
. PMID 25530442. doi:10.1016/S0140-6736(14)61682-2