Doença de Pompe
| Doença de Pompe | |
|---|---|
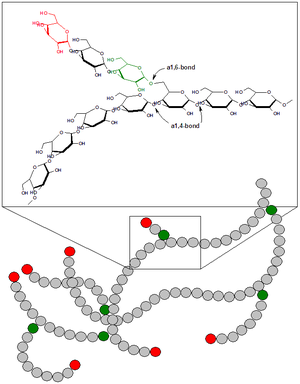
| Nesta doença, o glicogénio (na imagem) é acumulado nos lisossomas | |
| Especialidade | endocrinologia |
| Classificação e recursos externos | |
| CID-10 | E74.0 |
| CID-9 | 271.0 |
| OMIM | 232300 |
| DiseasesDB | 5296 |
| eMedicine | med/908 ped/1866 |
| MeSH | D006009 |
A Doença de Pompe ou glicogenose tipo II é uma doença autossómica recessiva,[1] com idade de início variável e prevalência entre 1-9 por 100 000.[2] É também classificada como uma doença de depósito lisossômico. A nível epidemiológico, a frequência da doença pode ser estabelecida entre 1 por 8 600 pessoas[3] e 1 por 40 000 pessoas[4]. Em crianças, as características principais desta doença são a hipotonia muscular e a cardiomiopatia (cardiomegalia) e hepatomegalia,[5] mas em pessoas de mais idade os músculos esqueléticos são os mais afetados,[6] nomeadamente apresentando distrofia muscular nos membros inferiores. Ainda em crianças, manifesta-se antes dos 3 meses de idade e pode resultar em morte até aos 2 anos de idade.[2]
A doença é causada por uma deficiência na enzima alfa-1,4-glucosidase, com quanto tem como função fazer a hidrólise do glicogénio em glucose. Esta acção deficiente provoca um acumular de glicogénio num dos organelos celulares, o lisossoma. O gene responsável por esta doença fica localizado no cromossoma 17 (17q23).
Esta doença pode ser provocada por várias mutações da enzima envolvida. Num estudo efectuado em 1990, mostrou-se que uma simples substituição de uma guanina por uma adenina na posição 171, causava a doença.[7] Igualmente, uma mutação singular no intrão 1, é factor causante da doença.[8]
O diagnóstico pode ser efectuado por uma análise de biópsia dos músculos, nomeadamente os estriados.[5], podendo também ser efectuado, na forma adulta, através de cultura de fibroblastos da pele.[9]
Para o tratamento, a terapia de substituição enzimática é utilizada.[2], e mostrou-se eficaz particularmente em crianças.[10] Em adultos, uma dieta rica em proteína, é uma terapia eficaz.[11][12] Um estudo foi também efectuado com uso de alfa-glucosidase administrada por via venosa, que mostrou melhorias em crianças.[13] A alglucosidase-alfa, foi a primeira droga disponível para tratar a doença.[14]
Sinónimos[editar | editar código-fonte]
Alguns dos sinónimos desta doença são:[2]
- Deficiência de alfa-1,4-glucosidase ácida
- Doença no armazenamento de glicogénio, tipo 2
- Deficiência de maltase ácida
Ver também[editar | editar código-fonte]
Referências
- ↑ http://omim.org/entry/232300
- ↑ a b c d http://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=PT&Expert=365
- ↑ Mechtler TP, Stary S, Metz TF et al. Neonatal screening for lysosomal storage disorders: feasibility and incidence from a nationwide study in Austria, Lancet, 2011
- ↑ Ausems MG, Verbiest J, Hermans MP, et als. Frequency of glycogen storage disease type II in The Netherlands: implications for diagnosis and genetic counselling, Europ J Hum Genet, 1999; 7: 713-716
- ↑ a b http://bases.bireme.br/cgi-bin/wxislind.exe/iah/online/?IsisScript=iah/iah.xis&src=google&base=LILACS&lang=p&nextAction=lnk&exprSearch=360312&indexSearch=ID
- ↑ Matsuishi, T., Yoshino, M., Terasawa, K., Nonaka, I. Childhood acid maltase deficiency: a clinical, biochemical, and morphologic study of three patients. Arch. Neurol. 41: 47-52, 1984.
- ↑ Martiniuk, F., Bodkin, M., Tzall, S., Hirschhorn, R. Identification of the base-pair substitution responsible for a human acid alpha glucosidase allele with lower 'affinity' for glycogen (GAA 2) and transient gene expression in deficient cells. Am. J. Hum. Genet. 47: 440-445, 1990
- ↑ Wokke, J. H. J., Ausems, M. G. E. M., van den Boogaard, M.-J. H., Ippel, E. F., van Diggelen, O., Kroos, M. A., Boer, M., Jennekens, F. G. I., Reuser, A. J. J., Ploos van Amstel, H. K. Genotype-phenotype correlation in adult-onset acid maltase deficiency. Ann. Neurol. 38: 450-454, 1995.
- ↑ Angelini, C., Engel, A. G., Titus, J. L. Adult acid maltase deficiency: abnormalities in fibroblasts cultured from patients. New Eng. J. Med. 287: 948-951, 1972.
- ↑ Bembi, B., Cerini, E., Danesino, C., Donati, M. A., Gasperini, S., Morandi, L., Musumeci, O., Parenti, G., Ravaglia, S., Seidita, F., Toscano, A., Vianello, A. Management and treatment of glycogenosis type II. Neurology 71: S12-S36, 2008.
- ↑ Slonim, A. E., Coleman, R. A., McElligot, M. A., Najjar, J., Hirschhorn, K., Labadie, G. U., Mrak, R., Evans, O. B., Shipp, E., Presson, R. Improvement of muscle function in acid maltase deficiency by high-protein therapy. Neurology 33: 34-38, 1983.
- ↑ Margolis, M. L., Hill, A. R. Acid maltase deficiency in an adult: evidence for improvement in respiratory function with high-protein dietary therapy. Am. Rev. Resp. Dis. 134: 328-331, 1986
- ↑ Amalfitano, A., Bengur, A. R., Morse, R. P., Majure, J. M., Case, L. E., Veerling, D. L., Mackey, J., Kishnani, P., Smith, W., McVie-Wylie, A., Sullivan, J. A., Hoganson, G. E., Phillips, J. A., III, Schaefer, G. B., Charrow, J., Ware, R. E., Bossen, E. H., Chen, Y.-T. Recombinant human acid alpha-glucosidase enzyme therapy for infantile glycogen storage disease type II: results of a phase I/II clinical trial. Genet. Med. 3: 132-138, 2001.
- ↑ http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/2006/ucm108645.htm