Síndrome de Brugada
Este artigo ou secção contém uma lista de referências no fim do texto, mas as suas fontes não são claras porque não são citadas no corpo do artigo, o que compromete a confiabilidade das informações. (Agosto de 2020) |
A síndrome de Brugada (BrS) é um distúrbio genético no qual a atividade elétrica do coração é anormal devido à canalopatia. Ele aumenta o risco de ritmos cardíacos anormais e morte cardíaca súbita. Os afetados podem ter episódios de síncope. Os ritmos cardíacos anormais observados em pessoas com síndrome de Brugada geralmente ocorrem em repouso. Eles podem ser desencadeados por febre.
Cerca de um quarto das pessoas com síndrome de Brugada tem um membro da família que também tem a doença. Alguns casos podem ser causados por uma nova mutação genética ou certos medicamentos. O gene mais comumente envolvido é o SCN5A, que codifica o canal de sódio cardíaco. O diagnóstico geralmente é feito por eletrocardiograma (ECG). No entanto, as anormalidades podem não estar presentes de forma consistente. Medicamentos como ajmalina podem ser usados para revelar as alterações do ECG. Padrões de ECG semelhantes podem ser observados em certos distúrbios eletrolíticos ou quando o suprimento de sangue para o coração foi reduzido.
As alterações eletrocardiográficas consistem em elevação do segmento ST-T nas derivações V1 -V3, associada a bloqueio completo ou incompleto do ramo direito e onda T negativa.
Não há cura para a síndrome de Brugada. Aqueles com maior risco de morte súbita cardíaca podem ser tratados com um cardioversor desfibrilador implantável (CDI). Naqueles sem sintomas, o risco de morte é muito menor, e como tratar esse grupo é menos claro. O isoproterenol pode ser usado em curto prazo para aqueles que apresentam ritmos cardíacos anormais frequentes com risco de vida, enquanto a quinidina pode ser usada em longo prazo. Testar os familiares das pessoas pode ser recomendado.
A condição afeta entre 1 e 30 por 10.000 pessoas. É mais comum em homens do que em mulheres e em descendentes de asiáticos. O início dos sintomas geralmente ocorre na idade adulta. Foi descrito pela primeira vez por Andrea Nava e Bortolo Martini em Pádua em 1989 , mas recebeu o nome dos cardiologistas catalães Pedro e Josep Brugada, que descreveram a condição em 1992. Chen descreveu pela primeira vez a anormalidade genética dos canais SCN5A
Diagnóstico[1][editar | editar código-fonte]

Em geral, os sintomas da síndrome de Brugada só desenvolvem-se na fase adulta, no entanto, podem se desenvolver em qualquer idade. Os sintomas podem estar associados à arritmia (batimento cardíaco irregular), os quais são capazes de causar dificuldades para respirar, apreensões, elevação do segmento ST, desmaios e morte súbita. Geralmente ocorrem durante o sono.[1]
Vale ressaltar que ingestão de álcool, medicamentos e febre podem aumentar a ocorrência de arritmia, uma vez que podem desmascarar um padrão de eletrocardiograma (ECG) em pacientes assintomáticos.[2]
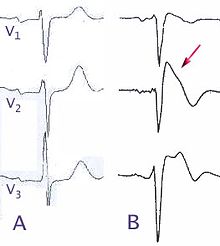
Mais da metade (⅔) dos pacientes são assintomáticos no momento do diagnóstico. Porém, mais de um terço são identificados na triagem familiar. A partir do surgimento de novas diretrizes, os sintomas não se fazem mais necessários para um diagnóstico baseado em um padrão específico de eletrocardiograma. Esse padrão de ECG corresponde a um supradesnivelamento do segmento ST coberto em uma derivação precordial direita > 0,2 mV, terminando com uma onda T negativa.
Há ainda padrões de ECG que não são suficientes para o diagnóstico, mas que sugerem ao médico uma necessidade da realização de um teste de bloqueador de canal de sódio, o qual desmascara um padrão tipo 1. Esse teste é interrompido, geralmente, se o QRS (ondas que correspondem à atividade ventricular e à despolarização da musculatura do coração) se alarga para 130% da linha de base.
O diagnóstico de um padrão ECG tipo 1 normalmente é feito em derivações V1-V3, mas também pode ser realizado em derivações V1-V2 no segundo e no terceiro espaço intercostal, uma vez que isso aumenta a sensibilidade sem alterar o prognóstico.
Algumas doenças, como isquemia do miocárdio, embolia pulmonar, pericardite aguda, distúrbio metabólico e compressão do ventrículo direito podem apresentar um padrão ECG tipo parecido ao de Brugada. Para isso, é importante uma abordagem diagnóstica sistemática para evitar diagnósticos equivocados.

Eletrocardiografia[editar | editar código-fonte]
Em alguns casos, a doença pode ser detectada pelo aparecimento de alguns padrões eletrocardiográficos característicos, que podem estar presentes continuamente, ou podem ser causados pela administração de medicamentos (por exemplo, antiarrítmicos que bloqueiam os canais de sódio e causam anormalidades no ECG, como ajmalina ou flecainida) ou aparecem espontaneamente devido a algum estímulo.
A síndrome de Brugada tem 3 padrões de ECG (eletrocardiográficos)[2]
Tipo 1. Tem uma elevação curva do segmento ST de pelo menos 2 mm (0,2 mV) de elevação do ponto J e um segmento ST gradualmente descendente seguido por uma onda T negativa.
Tipo 2. Tem um padrão em sela com pelo menos 2 mm de elevação do ponto J e uma elevação do segmento ST de pelo menos 1 mm com uma onda T positiva ou bifásica. Este tipo pode ocasionalmente ser visto em indivíduos saudáveis.
Tipo 3. Tem um padrão curvo (como o Tipo 1) ou em saddleback (Tipo 2) com menos de 2 mm de elevação do ponto J e menos de 1 mm de elevação do segmento ST. Este tipo não é incomum em indivíduos saudáveis.[1]
Teste de provocação[3][editar | editar código-fonte]
O teste provocativo com drogas antiarrítmicas é de grande auxílio no diagnóstico. A estimulação beta adrenérgica pode normalizar o segmento ST enquanto algumas drogas como Bloqueadoras de Canais de Sódio (Ajmalina, Flecainida e Procainamida) podem exacerbar sua elevação, revelando casos ocultos da doença.
Para realizar o teste provocativo com segurança é essencial que seja feito em um local com o paciente em monitorização cardíaca contínua e que tenha disponível equipamentos de ressuscitação cardiopulmonar (RCP), como o cardiodesfibrilador. O médico que realizará o procedimento e sua equipe devem ter treinamento avançado em Ressuscitação Cardiopulmonar. A monitorização da pressão arterial deve ser realizada antes e durante o procedimento visto que o paciente pode apresentar alterações hemodinâmcias importantes. ECGs de 12 derviações devem ser realizados de forma intermitente no intervalo de 01 a 10 minutos, dependendo da droga infundida. Depois da infusão da medicação, manter a monitorização com ECG por 30 minutos ou até normalização das alterações.
Os bloqueadores dos canais de sódio utilizados no teste provocativo são Ajmalina, Flecainida e Procainamida. Ajmalina e Flecainida são mais sensíveis que a Procainamida.
Teste genético[editar | editar código-fonte]
Testes genéticos podem ser úteis para identificar pacientes com síndrome de Brugada, mais comumente em familiares de uma pessoa com a síndrome de Brugada, mas às vezes realizados em uma pessoa que morreu repentina e inesperadamente. No entanto, a interpretação dos resultados dos testes genéticos é um desafio. Em membros da família que carregam uma variante genética específica associada à síndrome de Brugada, alguns membros da família podem apresentar evidências da síndrome de Brugada em seus ECGs, enquanto outros não. Isso significa que carregar uma mutação genética associada à síndrome de Brugada não implica necessariamente que uma pessoa seja realmente afetada pela doença. Para complicar ainda mais as coisas, muitas variações frequentes no gene SCN5A não causam nenhum problema e, portanto, variantes genéticas às vezes são identificadas em pessoas com síndrome de Brugada que não estão realmente causando a doença.
Tratamento[editar | editar código-fonte]
Vários tratamentos farmacológicos são utilizados, incluindo os inibidores de quinidina e da fosfodiesterase III, no entanto, são necessários mais estudos para ser possível esclarecer os benefícios desses medicamentos em pacientes com a síndrome de Brugada. Sabe-se que o uso de cardioversor desfibrilador implantável (CDI) é a única estratégia comprovadamente eficaz na prevenção da DF em pacientes com a SB. Ademais, a ablação por radiofrequência da ectopia ventricular foi evidenciada como uma abordagem terapêutica.
Implante desfibrilador[editar | editar código-fonte]

Em pessoas com maior risco de morte súbita cardíaca, um cardioversor-desfibrilador implantável (CDI) pode ser recomendado.[4] Esses pequenos dispositivos implantados sob a pele monitoram continuamente o ritmo cardíaco. Se o dispositivo detectar uma arritmia potencialmente fatal, ele pode aplicar um pequeno choque elétrico ao coração, fazendo com que o coração volte ao ritmo normal. Um CDI também pode funcionar como um marca-passo, evitando batimentos cardíacos anormalmente lentos que também podem ocorrer em pessoas com síndrome de Brugada.
A implantação de um CDI é um procedimento de risco relativamente baixo e é frequentemente realizado como um caso de dia sob anestesia local. No entanto, podem ocorrer complicações como infecção, sangramento ou choques desnecessários, que às vezes podem ser graves. Devido ao pequeno risco associado ao implante de um CDI, bem como ao custo dos dispositivos, os CDIs não são recomendados para todas as pessoas com síndrome de Brugada, mas são reservados para pessoas consideradas com maior risco de morte súbita cardíaca.[4]
Genética[5][editar | editar código-fonte]
A primeira mutação patogênica no gene SCN5A foi encontrada em 1998. Esse gene é responsável por codificar a subunidade alfa do canal de sódio cardíaco. A partir de então mais de 350 mutações patogênicas em diversos genes foram publicados: além do SCN5A, encontra-se os GPD1L, SCN1B, SCN2B, SCN3B, RANGRF, SLMAP, KCNE3, KCNJ8, HCN4, KCNE5, KCND3, CACNA1C, CACNB2B, Cacna2d1, e TRPM4. Esses genes, além de codificarem subunidades dos canais cardíacos de sódio, potássio e cálcio, estão envolvidos no tráfego ou regulação desses canais.
Dos pacientes de Brugada por causa genética, aproximadamente 30% carregam uma mutação patogênica no gene SCN5A, 5% correspondem a todos os outros genes juntos. Diante disso, 65% dos casos não têm origem genética. Existem alguns fatores que justificam essa elevada porcentagem, como por exemplo, mutações gênicas relacionadas à Brugada podem estar localizadas em genes desconhecidos.
Ao se tratar da forma genética da síndrome de Brugada, observa-se uma herança autossômica dominante, ou seja, ter um gene mutado em cada célula é o suficiente para causar sinais e sintomas. Quase todas as pessoas afetadas possuem os pais com a doença e cada filho tem 50% de chance de herdar o gene mutado. Essas mutações originam diferentes fenótipos de acordo com as alterações incitadas nas correntes de sódio e outros iões, conferem maior suscetibilidade para ocorrência de síncope, convulsões e arritmias, embora, na maioria das vezes, não existam defeitos cardíacos estruturais subjacentes
Mecanismo[editar | editar código-fonte]
Potencial de ação cardíaco[editar | editar código-fonte]
O potencial de ação cardíaco é um fenômeno elétrico fundamental no funcionamento do coração, envolvendo uma sequência de alterações na polaridade elétrica das células cardíacas. Esse processo é essencial para a contração coordenada do músculo cardíaco e para a manutenção do ritmo cardíaco normal.
A despolarização é a fase inicial do potencial de ação, na qual ocorre uma rápida entrada de íons de sódio nas células cardíacas. Essa entrada de íons de sódio provoca a inversão momentânea da polaridade elétrica da célula, levando à sua excitação. Isso permite a propagação do impulso elétrico ao longo do miocárdio, estimulando a contração rítmica e coordenada das câmaras cardíacas.
Em seguida, ocorre a repolarização, que é a restauração do potencial elétrico das células cardíacas ao estado de repouso. Esse processo é mediado principalmente pela saída de íons de potássio das células, restaurando a polaridade elétrica original. A repolarização é importante para que as células cardíacas possam se preparar adequadamente para o próximo ciclo de batimentos, garantindo a correta sequência e ritmo cardíaco.
Alterações no potencial de ação cardíaco podem estar associadas a condições cardíacas, como a Síndrome de Brugada, uma doença genética que afeta a condução elétrica do coração. Mutações em genes que codificam canais iônicos cardíacos, como o gene SCN5A, podem levar a distúrbios eletrofisiológicos, aumentando o risco de arritmias ventriculares graves e eventos cardiovasculares adversos.
Canalopatias cardíacas[editar | editar código-fonte]
As canalopatias cardíacas constituem um grupo heterogéneo de doenças cardíacas hereditárias causadas por mutações nos genes que codificam os canais iónicos expressos no coração (envolvidos nas correntes de Na+ (INa), K+ (IK) e Ca2+ (ICa)) e/ou as proteínas que regulam a sua função.Tal evidencia a importância dos canais iónicos, nomeadamente dos canais de sódio (CNa), na génese e propagação do potencial de ação (PA) e, consequentemente, na excitabilidade cardíaca.[6]
As arritmias desencadeadas são potencialmente fatais e a morte súbita cardíaca (MSC) constitui, frequentemente, a primeira manifestação dessas doenças. A morte súbita (MS) é uma das causas mais comuns de morte por patologia cardiovascular e, na população adulta ocidental, as canalopatias cardíacas (1-2%) são uma das patologias predisponentes mais frequentemente diagnosticadas, a par das cardiomiopatias (10-15%) e da doença coronária (75%)[6]
Ligações externas[editar | editar código-fonte]
Referências[editar | editar código-fonte]
- Antzelevitch C, Brugada P, Borggrefe M, Brugada J, Brugada R, Corrado D, Gussak I, LeMarec H, Nademanee K, Perez Riera AR, Shimizu W, Schulze-Bahr E, Tan H, Wilde A (1 de abril de 2005). «Brugada syndrome: report of the second consensus conference». Heart Rhythm 2 (4): 429-40. PMID 15898165. doi:10.1016/j.hrthm.2005.01.005.Kalavakunta JK, Bantu V, Tokala H, Kodenchery M (1 de enero de 2010). «Sudden cause of cardiac death-be aware of me: a case report and short review on brugada syndrome». Case Reports in Medicine 2010: 823490. PMC 3014853. PMID 21209740. doi:10.1155/2010/823490
- VEGA, Julián; ENRÍQUEZ, Andrés; BITTNER, Alex; VERGARA, Ismael; FRANGINI, Patricia; BAEZA, Mariana; MILLAPÁN, Islandia; GONZÁLEZ, Rolando. Tormenta eléctrica en síndrome de Brugada tratada exitosamente con infusión de isoprotereno. Laboratorio de Electrofisiología, Departamento de Enfermedades Cardiovasculares, Hospital Clínico y Facultad de Medicina, Pontificia Universidad Católica de Chile. Recibido el 6 de noviembre de 2012, aceptado el 15 de junio de 2013. Disponível em: <art16.pdf (scielo.cl) >. Acesso em: 17/07/2023
- Brugada, R., Campuzano, O., Sarquella-Brugada, G., Brugada, J., & Brugada, P. (2014). Brugada Syndrome. Methodist DeBakey Cardiovascular Journal, 10(1), 25–28. doi:10.14797/mdcj-10-1-25
- Obeyesekere, M. N., Klein, G. J., Modi, S., Leong-Sit, P., Gula, L. J., Yee, R., … Krahn, A. D. (2011). How to Perform and Interpret Provocative Testing for the Diagnosis of Brugada Syndrome, Long-QT Syndrome, and Catecholaminergic Polymorphic Ventricular Tachycardia. Circulation: Arrhythmia and Electrophysiology, 4(6), 958–964. doi:10.1161/circep.111.965947 Migowisk E, Araújo N, Siqueira L, Belo L, Maciel W, Carvalho H, Munhoz C, Atié J. Prevalência familiar da Síndrome de Brugada. Rev SOCERJ. 2007;20(3):187-197
- Migowisk E, Araújo N, Siqueira L, Belo L, Maciel W, Carvalho H, Munhoz C, Atié J. Prevalência familiar da Síndrome de Brugada.[1] Rev SOCERJ. 2007;20(3):187-197
- Priori, S. G., Wilde, A. A., Horie, M., Cho, Y., Behr, E. R., Berul, C., … Tracy, C. (2014). HRS/EHRA/APHRS Expert Consensus Statement on the Diagnosis and Management of Patients with Inherited Primary Arrhythmia Syndromes. Journal of Arrhythmia, 30(1), 1–28. doi:10.1016/j.joa.2013.07.002
- Fonseca, D. J., & Vaz da Silva, M. J. (2018). Canalopatias cardíacas: o papel das mutações nos canais de sódio. Revista Portuguesa de Cardiologia, 37(2), 179–199. doi:10.1016/j.repc.2017.11.007
- Antzelevitch C, Brugada P, Borggrefe M, et al. Brugada syndrome: report of the second consensus conference. Heart Rhythm. 2005;2(4):429-440. doi:10.1016/j.hrthm.2005.01.005
- ↑ a b c «Brugada syndrome | Genetic and Rare Diseases Information Center (GARD) – an NCATS Program». rarediseases.info.nih.gov. Consultado em 13 de agosto de 2021
- ↑ a b «Brugada syndrome: Diagnosis, risk stratification and management». Archives of Cardiovascular Diseases (em inglês) (3): 188–195. 1 de março de 2017. ISSN 1875-2136. doi:10.1016/j.acvd.2016.09.009. Consultado em 13 de agosto de 2021
- ↑ [doi:10.1161/circep.111.96594 «How to Perform and Interpret Provocative Testing for the Diagnosis of Brugada Syndrome, Long-QT Syndrome, and Catecholaminergic Polymorphic Ventricular Tachycardia. Circulation: Arrhythmia and Electrophysiology,»] Verifique valor
|url=(ajuda) - ↑ a b Priori, S. G., Wilde, A. A., Horie, M., Cho, Y.,, Behr, E. R., Berul, C., … Tracy, C. (2014). «HRS/EHRA/APHRS Expert Consensus Statement on the Diagnosis and Management of Patients with Inherited Primary Arrhythmia Syndromes». Journal of Arrhythmia: 1-28. Consultado em 17 de julho de 2023
- ↑ 4-Brugada, R., Campuzano, O., Sarquella-Brugada, G., Brugada, J., & Brugada, P. (2014). Brugada Syndrome. Methodist DeBakey Cardiovascular Journal, 10(1), 25–28. doi:10.14797/mdcj-10-1-25
- ↑ a b João Fonseca; Joaquim Vaz da Silva, Diana; Manuel (2018). «Canalopatias cardíacas: o papel das mutac¸ões nos canais de sódio». Revista portuguesa de cardiologia (37(2)): 179-199 line feed character character in
|título=at position 46 (ajuda)
