Síndrome de Ramsay Hunt
| Síndrome de Ramsay Hunt | |
|---|---|
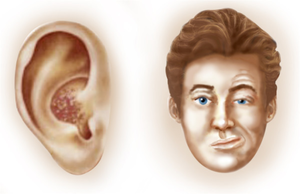
| A paralisia facial unilateral é um dos sintomas da doença | |
| Especialidade | neurologia |
| Classificação e recursos externos | |
A síndrome de Ramsay Hunt é uma rara síndrome causada pela reativação do vírus varicela-zóster (VVZ), causador da catapora/varicela, que afeta o nervo facial e auditivo. Ela geralmente leva à paralisia facial, processo que, no entanto, tem reversão com diagnóstico e tratamento precoce.[1][2][3][4][5]
A síndrome é caracterizada pela paralisia facial, associada a um processo inflamatório de vesículas pela infecção do vírus herpes-zoster. A doença tem uma espécie de atração pelos nervos e pode causar um processo infeccioso na face.[6]
História[editar | editar código-fonte]
A síndrome foi descrita pela primeira vez pelo neurologista James Ramsay Hunt (1872-1937) em 1907.[2]
Tipos[editar | editar código-fonte]
Três tipos neurológicos diferentes de Síndrome de Ramsay Hunt foram descritos por James : [7]
- Síndrome de Ramsay Hunt tipo I: também chamada de Síndrome Cerebelar de Ramsay Hunt, é uma forma rara de degeneração cerebelar caracterizada por epilepsia mioclónica, ataxia progressiva, tremores e demência.
- Síndrome de Ramsay Hunt tipo II: causada por uma reativação do virus herpes zoster latente no gânglio geniculado do nervo facial. É caracterizada por paralisia facial periférica acompanhada de eritema vesicular do ouvido externo ou boca e outros sinais/sintomas como zumbidos, diminuição da acuidade auditiva, náuseas, vômitos, vertigem e nistagmo. É a segunda causa mais comum de paralisia facial periférica não traumática. Não há predileção por sexo e a incidência aumenta consideravelmente após os 60 anos. Indivíduos com comprometimento da imunidade celular e estresse físico e emocional são susceptíveis. O paciente apresenta-se tipicamente com paralisia facial, otalgia severa, vesículas dolorosas em orelha externa, face, boca e/ou língua, vertigem, náusea, vômitos, olho seco, perda auditiva e zumbido. Sintomas como hipoacusia e vertigem ocorrem devido à proximidade do nervo facial ao vestibulococlear no ângulo pontocerebelar ou via vasa vasorum.
- Síndrome de Ramsay Hunt tipo III: trata-se de uma síndrome pouco comum (também chamada paralisia do artesão [carece de fontes]), uma neuropatia ocupacional induzida num ramo profundo do nervo ulnar.
Sintomas[editar | editar código-fonte]
Os principais sinais da síndrome são dificuldade para ouvir, dor e zumbido no ouvido e sensação de tontura, que pode levar a enjoos e vômitos; lesões de pele próximas à orelha, canal auditivo, língua ou céu da boca; eventualmente paralisia facial, incluindo dificuldade de movimentar os olhos.[1][2][4]
Geralmente, quando os casos não são graves, os sintomas desaparecem dentro de duas a quatro semanas.[8]
Causas[editar | editar código-fonte]
Em geral, o vírus é reativado durante episódios de estresse ou de baixa imunidade.[1][2][6]
Diagnóstico[editar | editar código-fonte]
O diagnóstico é clínico, ou seja, o médico determina a extensão dos sintomas, como a fraqueza facial, quando avalia a assimetria ao levantar as sobrancelhas, dificuldade de fechar as pálpebras com desvio do globo ocular ipsilateral, assimetria ao franzir os músculos do nariz, dificuldade em gesticular, mastigar e comer (a comida desliza para o lado do canto afetado da boca), assoar e expressar durante movimentos finos da face, fraqueza dos músculos da bochecha ipsilateral com desvio do canto da boca para o lado oposto, este dado é indicativo do lado afetado. O médico também procura lesões na pele, como pequenas vesículas de conteúdo líquido aquoso transparente e erupções dolorosas que podem estar presentes no tímpano, na língua ou no palato do mesmo lado da fraqueza facial.[1][2][6]
Tomografia computadorizada e ressonância magnética podem ajudar no diagnóstico final.[1][2][6]
Para a Síndrome de Ramsay Hunt tipo II o diagnóstico clínico pode ser complementado com detecção sorológica de anticorpos contra o VVZ, PCR de secreção das vesículas e análise de líquor. [carece de fontes]
Quanto antes houver o diagnóstico e o tratamento começar, menores serão os danos causados pelo vírus.[6][3]
Tratamento[editar | editar código-fonte]
Quanto antes houver o diagnóstico e o tratamento começar, menores serão os danos causados pelo vírus. O prazo máximo para isto é de 3 dias, sendo que assim as chances de eliminação dos sintomas aumentam em até 90% dos casos. As chances diminuem com o passar dos dias.[4]
O tratamento com antivirais, como aciclovir, fanciclovir ou valaciclovir, é a opção inicial, associado a medicamentos contra a dor e esteroides (como a prednisona) contra a inflamação. Em casos mais graves, os esteroides são aplicados por terapia intravenosa ou intramuscular. Também pode ser necessário o uso de medicamentos antivertigem. Enquanto a fraqueza facial persistir, o uso de um tapa-olho é indicado para evitar lesões na córnea (abrasão da córnea) e danos ao olho se o olho não fechar completamente. O uso de produtos substitutos de lágrimas do tipo metilcelulose pode ser feito durante o dia.[9][4]
Exercícios de fisioterapia facial também são recomendados em caso de paralisia facial, que também pode requerer cirurgia para reduzir o trauma no nervo facial, explicou o médico dermatologista André Beber, do Departamento Doenças Infecciosas e Parasitárias da Sociedade Brasileira de Dermatologia para a Agência Brasil.[4]
Complicações[editar | editar código-fonte]
Encontre fontes: ABW • CAPES • Google (N • L • A)
- Danos ao olho e suas membranas: uveíte, ceratoconjuntivite, úlcera de córnea, neurite óptica e glaucoma, entre outros;
- Dor persistente chamada neuralgia pós-herpética;
- Alterações na aparência da face (desfiguração assimétrica) devido à perda de movimento ou espasmos dos músculos faciais ( FHS ) ou pálpebras;
- Alterações no sentido do paladar;
- Regeneração aberrante (nervos que voltam a crescer nas estruturas erradas); por exemplo, sorrir faz com que o olho se feche;
- Ocasionalmente, o vírus pode se espalhar para o cérebro (encefalite), medula espinhal (mielite) ou suas membranas (meningite) causando irritabilidade, fraqueza nos membros, hiper-reflexia, sensação desordenada nos membros, confusão, sonolência (letargia), dor de cabeça, convulsões, febre e, em casos graves, morte.
Ver também[editar | editar código-fonte]
Referências
- ↑ a b c d e Varella, Dr Drauzio (24 de junho de 2022). «Síndrome de Ramsay Hunt: como reconhecer?». Drauzio Varella. Consultado em 6 de setembro de 2022
- ↑ a b c d e f «Síndrome de Ramsay Hunt: sintomas e tratamento». Mundo Educação. Consultado em 6 de setembro de 2022
- ↑ a b «Síndrome de Ramsay Hunt: o que é, sintomas». Brasil Escola. Consultado em 6 de setembro de 2022
- ↑ a b c d e ingridoliveira. «Entenda o que é a síndrome que causou paralisia no rosto de Justin Bieber». CNN Brasil. Consultado em 6 de setembro de 2022
- ↑ Paiva, Aline Lariessy Campos; Araujo, João Luiz Vitorino; Ferraz, Vinicius Ricieri; Veiga, José Carlos Esteves (abril de 2017). «Facial paralysis due to Ramsay Hunt syndrome - A rare condition». Revista da Associação Médica Brasileira (em inglês): 301–302. ISSN 0104-4230. doi:10.1590/1806-9282.63.04.301. Consultado em 6 de setembro de 2022
- ↑ a b c d e «Conheça a Síndrome de Ramsay Hunt, doença que Justin Bieber teve». ISTOÉ DINHEIRO. 5 de setembro de 2022. Consultado em 6 de setembro de 2022
- ↑ Sweeney, C. J.; Gilden, D. H. (1 de agosto de 2001). «Ramsay Hunt syndrome». Journal of Neurology, Neurosurgery & Psychiatry (em inglês) (2): 149–154. ISSN 0022-3050. PMID 11459884. doi:10.1136/jnnp.71.2.149. Consultado em 6 de setembro de 2022
- ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nome:5 - ↑ «Ramsay Hunt syndrome Information | Mount Sinai - New York». Mount Sinai Health System (em inglês). Consultado em 6 de setembro de 2022