Usuário:JMagalhães/Notepad47
Parto
[editar | editar código-fonte]O parto é o processo pelo qual nasce o bebé. Considera-se que a mulher está em trabalho de parto quando começa a sentir contrações uterinas em intervalos regulares e progressivas que gradualmente fazem descer o feto pelo colo do útero e pela vagina (canal de parto) até à sua expulsão para o exterior. Estas contrações são acompanhadas por alterações no colo do útero, o qual dilata e se torna cada vez mais fino até desaparecer. Embora a maior parte dos nascimentos ocorra por parto vaginal, podem surgir determinadas complicações que obriguem à realização de uma cesariana.[1]
Termo da gravidez
[editar | editar código-fonte]A maioria dos partos tem início num intervalo de duas semanas antes ou depois da data prevista de parto.[1] Na situação mais desejável, o trabalho de parto ocorre de forma espontânea e quando a mulher se encontra na data de termo.[2] A gravidez é considerada a termo quando a gestação durou entre 37 e 42 semanas.[3] Os eventos ocorridos antes das 37 semanas completas são considerados pré-termo e os eventos ocorridos após as 42 semanas são considerados pós-termo.[3] Os bebés nascidos entre as 39 e as 41 semanas de gestação são os apresentam o melhor prognóstico de saúde possível, em comparação com aqueles que nascem antes ou depois deste intervalo. A não ser que exista uma recomendação médica em contrário, o parto planeado não deve acontecer antes das 39 semanas completas, a apenas com indicação médica e no caso do colo do útero ser favorável.[3][2]
O parto pré-termo, ou prematuro, está associado a uma série de riscos e problemas, pelo que é evitado sempre que possível até a gravidez se encontrar a termo.[4][5] No entanto, existem situações em que o parto prematuro é inevitável, como no caso de contrações uterinas ou rotura prematura das membranas antes das 39 semanas.[3] Quando uma gravidez excede as 42 semanas, o risco de complicações para a mulher e para o feto aumenta significativamente.[6][7] Neste casos, e quando não existam outras complicações, os obstetras geralmente optam por induzir o parto entre as 41 e 42 semanas.[8]
Trabalho de parto
[editar | editar código-fonte]
Recém-nascido durante o corte do cordão umbilical.]] Os primeiros sinais que indicam o início de trabalho de parto são a expulsão do rolhão mucoso, a rotura da bolsa de águas e contrações uterinas em intervalos regulares. A expulsão do rolhão mucoso consiste na expulsão pela vagina de um muco gelatinoso, o qual pode ser rosado ou acastanhado. Esta expulsão pode ocorrer horas ou até mesmo dias antes do parto, significando que o nascimento poderá ocorrer em breve. A rotura da bolsa de águas é a saída do líquido amniótico pela vagina, causada pela rotura das membranas que envolvem o bebé. O líquido amniótico é normalmente claro e transparente e a sua saída pode ocorrer de forma lenta e gradual ou bruscamente e em grande quantidade. No início do trabalho de parto as contrações são irregulares e pouco frequentes e, gradualmente, vão-se tornando mais regulares, intensas e próximas. As contrações do trabalho de parto, regulares e dolorosas, não devem ser confundidas com as contrações de Braxton Hicks, que são contrações irregulares e indolores comuns nas últimas semanas de estação.[9]
Na grande maioria das gravidezes (80-90%), o trabalho de parto começa nas 24 horas a seguir à rotura da bolsa de águas. Geralmente recomenda-se a deslocação para a instituição de saúde onde irá ocorrer o parto quando rompem as águas ou quando as contrações são regulares, dolorosas e com intervalos de dez minutos entre cada uma delas. Na primeira gravidez, o trabalho de parto geralmente não demora mais do que 12-14 horas. Em gravidezes posteriores é mais curto, demorando em média 6-8 horas. Pensa-se que o parto seja provocado pela ação da ocitocina, uma hormona que causa a contração do útero. O trabalho de parto vaginal divide-se em 3 etapas: dilatação, expulsão e dequitadura. Geralmente, as 4 horas posteriores à expulsão da placenta são também denominadas quarta etapa do trabalho de parto.[1]
Primeira etapa: dilatação
[editar | editar código-fonte]O período de dilatação é o intervalo de tempo desde o início do trabalho de parto até à dilatação completa do colo do útero (cerca de 10 cm). Esta etapa é a mais longa do trabalho de parto, podendo ultrapassar as 12 horas no primeiro filho. A etapa de dilatação pode ser dividida em duas fases: a fase latente e a fase ativa. Na fase latente, que dura em média 8,5 horas na primeira gravidez, as contrações do útero tornam-se gradualmente mais intensas e ritmadas, o colo do útero contrai-se e dilata até cerca de 4 cm e a sensação de desconforto ainda é mínima. Na fase ativa, o colo do útero dilata entre 4 e 10 cm e a parte com que o bebé se apresenta (geralmente a cabeça) começa a descer pelo canal de parto, pelo que a mãe começa a sentir a necessidade de fazer força. A fase ativa dura em média 5 horas na primeira gravidez e 2 nas gravidezes seguintes.[1][9]
Se, ao fim de 24 horas após a rotura das membranas, o trabalho de parto ainda não tiver começado, geralmente é necessária a indução do parto para reduzir o risco de infeção causado pela entrada das bactérias da vagina no útero. O parto é geralmente induzido com a administração de ocitocina. Ao dar entrada no hospital, geralmente com contrações fortes de 5 em 5 minutos e uma dilatação superior a 4 cm, são feitos vários exames e análises de sangue e urina e controla-se o ritmo cardíaco da mãe e do feto e é avaliada a apresentação do fetoSe, durante a rotura das membranas, o líquido amniótico se apresentar com uma coloração esverdeada, significa que o feto defecou mecónio para o líquido e pode ser um indicador de sofrimento fetal.[1]
Segunda etapa: expulsão
[editar | editar código-fonte]A fase expulsiva é o intervalo de tempo desde a dilatação completa do colo uterino até à expulsão completa do bebé pela vagina. Esta etapa pode durar até 60 minutos na primeira gravidez e cerca de 15-30 minutos nas gravidezes seguintes. A posição e apresentação do feto determinam como vai passar pela vagina. Nas semanas anteriores ao parto, normalmente o bebé dá a volta para que a cabeça se apresente de frente para a vagina (apresentação cefálica). Esta é a apresentação mais segura e frequente. A apresentação de nádegas (podálica) e de ombros (transversal) fazem com que o parto seja mais complicado, ao tornarem mais difícil a passagem do feto no canal vaginal. É durante esta etapa que é pedido à mãe que faça força em cada contração, de modo a deslocar o feto pela vagina, descontraindo entre as contrações. Em algumas situações é necessário realizar um pequeno corte cirúrgico do períneo (episiotomia) para evitar rompimentos dos tecidos.[1][9]
Terceira etapa: dequitadura
[editar | editar código-fonte]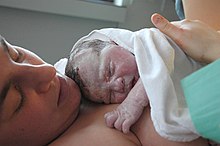
A dequitadura é o intervalo de tempo entre a expulsão do bebé e a expulsão da placenta e normalmente dura poucos minutos.[1] A expulsão da placenta tem início com o desprendimento fisiológico da placenta da parede do útero.[10] Mais de metade das mortes maternas acontece nas 24 horas posteriores ao parto e são causadas principalmente por hemorragias pós-parto. A Organização Mundial de Saúde recomenda que seja feita a gestão ativa da terceira etapa do parto, de modo a diminuir o risco de hemorragias pós-parto. A gestão ativa consiste na administração de uterotónicos durante ou após a expulsão do feto, na remoção controlada do cordão umbilical e da placenta e em massagem uterina.[11][12]
Puerpério
[editar | editar código-fonte]O puerpério, ou período pós-natal, tem início imediatamente a seguir ao nascimento e prolonga-se por seis semanas. Durante este intervalo, o corpo da mãe regressa ao estado anterior à gravidez, incluindo a alteração na quantidade de hormonas e no tamanho do útero. No período imediatamente a seguir ao nascimento, a libertação de hormonas faz com que a mãe e o bebé criem uma ligação única. A mãe liberta ocitocina, a qual também é libertada durante a amamentação. O contacto entre a pele da mãe e do recém-nascido imediatamente a seguir ao parto apresenta benefícios para ambos: diminui o choro, melhora a interação mãe-filho e ajuda a mãe a conseguir amamentar. A Organização Mundial de Saúde recomenda que se promova o contacto entre a pele da mãe e do recém-nascido nas duas horas imediatamente a seguir ao parto, uma vez que é neste intervalo de tempo que estão mais alertas, em comparação com as horas seguintes.[13][14]
Parto por cesariana
[editar | editar código-fonte]
Uma cesariana é um procedimento cirúrgico em que é feita uma ou mais incisões no abdómen e útero da grávida para fazer nascer o bebé. Este procedimento é geralmente realizado quando um parto vaginal coloca em risco a saúde da mãe ou do bebé. Antes da incisão são administrados antibióticos. É feita uma incisão no útero, a qual é alargada ao longo do eixo céfalo-caudal, sendo depois extraído o bebé e, por fim, a placenta.[15] É usada anestesia local em 95% das cesarianas, sendo as mais comuns a anestesia espinhal e a combinação de anestesia espinhal com anestesia epidural. Em ambas a grávida permanece acordada.[16]
Entre as razões médicas mais comuns que justificam a realização de uma cesariana estão a placenta prévia, infeção por VIH, pélvis contraída, apresentação do feto difícil ou uma cesariana anterior. Entre os potenciais benefícios são citados a maior segurança para o bebé, menor trauma no soalho pélvico para a mulher, conveniência e ausência das dores do trabalho de parto. No entanto, as cesarianas também estão associadas ao aumento do risco de morbilidade ou mortalidade para a mãe, sequelas psicológicas adversas, infeções pós parto e problemas nas gravidezes futuras, incluindo rotura do útero e um risco acrescido de morbilidade neonatal. Pensa-se também que as diferenças fisiológicas da cesariana para o parto vaginal possam ter implicações no bebé, uma vez que a cesariana pode aumentar o risco de problemas de saúde a curto e a longo prazo.[17][18]
No entanto, e apesar dos riscos, algumas cesarianas são realizadas a pedido da mãe e sem uma razão médica que a justifique.[19] A Organização Mundial de Saúde e as recomendações internacionais alertam para que não sejam realizadas cesarianas antes das 39 semanas e que não sejam realizadas cesarianas sem que exista uma justificação médica. Em muitos países, recorre-se a cesarianas com maior frequência daquilo que é necessário (idealmente entre 10 e 15%), pelo que muitos governos e instituições promovem programas para diminuir a prevalência de cesarianas em relação ao parto vaginal.[20]
- ↑ a b c d e f g Manual Merck - Biblioteca Médica Online. «Parto». Consultado em 12 de agosto de 2015
- ↑ a b ACOG Committee on Practice Bulletins (Agosto de 2009). «ACOG Practice Bulletin No. 107: Induction of labor.». Obstetrics and gynecology. 114 (2 Pt 1): 386–97. PMID 19623003. doi:10.1097/AOG.0b013e3181b48ef5
- ↑ a b c d American Congress of Obstetricians and Gynecologists (22 de outubro de 2013). «Ob-Gyns Redefine Meaning of 'Term Pregnancy'». acog.org. Consultado em 19 de setembro de 2014
- ↑ Saigal, Saroj; Doyle, Lex W (2008). «An overview of mortality and sequelae of preterm birth from infancy to adulthood». The Lancet. 371 (9608): 261–269. ISSN 0140-6736. PMID 18207020. doi:10.1016/S0140-6736(08)60136-1
- ↑ Main, Elliott; Oshiro, Bryan; Chagolla, Brenda; Bingham, Debra; Dang-Kilduff, Leona; Kowalewski, Leslie. «Elimination of Non-medically Indicated (Elective) Deliveries Before 39 Weeks Gestational Age» (PDF). March of Dimes; California Maternal Quality Care Collaborative; Maternal, Child and Adolescent Health Division; Center for Family Health; California Department of Public Health
- ↑ Norwitz, MD, PhD, Errol R. «Postterm Pregnancy (Beyond the Basics)». UpToDate, Inc. Consultado em 24 de agosto de 2012
- ↑ The American College of Obstetricians and Gynecologists (Abril de 2006). «What To Expect After Your Due Date». Medem. Consultado em 16 de janeiro de 2008
|editora=e|publicado=redundantes (ajuda) - ↑ «Induction of labour – Evidence-based Clinical Guideline Number 9» (PDF). Royal College of Obstetricians and Gynaecologists. 2001. Consultado em 18 de janeiro de 2008. Cópia arquivada (PDF) em 30 de dezembro de 2006
- ↑ a b c Portal da Saúde. «Parto». Ministério da Saúde. Consultado em 12 de agosto de 2015
- ↑ Jangsten, E.; Mattsson, L., Lyckestam, I., Hellström, A., Berg, M. (2011). «A comparison of active management and expectant management of the third stage of labour: A Swedish randomised controlled trial». BJOG: an International Journal of Obstetrics & Gynaecology. 118 (3): 362–9. PMID 21134105. doi:10.1111/j.1471-0528.2010.02800.x
- ↑ Organização Mundial de Saúde. «Gestão Ativa da Terceira Fase do Parto» (PDF). Consultado em 12 de agosto de 2015
- ↑ Organização Mundial de Saúde (2 de março de 2009). «Choice of uterotonic agents in the active management of the third stage of labour». Consultado em 14 de agosto de 2015
- ↑ Moore, ER; Anderson GC, Bergman N, Dowswell T. (2012). «Early skin-to-skin contact for mothers and their healthy newborn infants». Cochrane Database of Systematic Reviews (5. Art. No.: CD003519) Parâmetro desconhecido
|dois=ignorado (ajuda) - ↑ Organização Mundial de Saúde (2013). «Early skin-to-skin contact for mothers and their healthy newborn infants». Consultado em 14 de agosto de 2015
- ↑ Dahlke, Joshua D.; Mendez-Figueroa, Hector; Rouse, Dwight J.; Berghella, Vincenzo; Baxter, Jason K.; Chauhan, Suneet P. (2013). «Evidence-based surgery for cesarean delivery: an updated systematic review». American Journal of Obstetrics and Gynecology. 209 (4): 294–306. ISSN 0002-9378. doi:10.1016/j.ajog.2013.02.043
- ↑ Bucklin, BA; Hawkins JL, Anderson JR, Ullrich FA (2005). «Obstetric anesthesia workforce survey: twenty-year update». Anesthesiology. 103 (3): 645–53. PMID 16129992. doi:10.1097/00000542-200509000-00030
- ↑ Lavender, T; Hofmeyr GJ, Neilson JP, Kingdon C, Gyte GML (2012). «Caesarean section for non-medical reasons at term.». Cochrane Database of Systematic Reviews (3.). doi:10.1002/14651858.CD004660.pub3. Verifique
|doi=(ajuda) - ↑ Smaill, FM; Gyte, GM (2010). «Antibiotic prophylaxis versus no prophylaxis for preventing infection after cesarean section.». The Cochrane database of systematic reviews (1): CD007482. PMC 4007637
 . PMID 20091635. doi:10.1002/14651858.CD007482.pub2
. PMID 20091635. doi:10.1002/14651858.CD007482.pub2
- ↑ Finger, C (2003). «Caesarean section rates skyrocket in Brazil. Many women are opting for Caesareans in the belief that it is a practical solution». Lancet. 362 (9384). 628 páginas. PMID 12947949. doi:10.1016/S0140-6736(03)14204-3
- ↑ Organização Mundial de Saúde (2015). «WHO Statement on Caesarean Section Rates» (PDF). Consultado em 14 de agosto de 2015
