Plaquetaférese

A Plaquetaférese (mais precisamente chamada de trombocitaférese ou trombaférese, embora esses nomes sejam raramente usados) é o processo de coleta de trombócitos, mais comumente chamados de plaquetas, um componente do sangue envolvido na coagulação do sangue . O termo refere-se especificamente ao método de coleta das plaquetas, que é realizado por um aparelho utilizado na doação de sangue que separa as plaquetas e devolve outras porções do sangue ao doador. A transfusão de plaquetas pode ser um procedimento que salva vidas na prevenção ou tratamento de complicações graves de sangramento e hemorragia em pacientes que apresentam distúrbios que se manifestam como trombocitopenia (baixa contagem de plaquetas) ou disfunção plaquetária. Este processo também pode ser usado terapeuticamente para tratar distúrbios que resultam em contagens de plaquetas extraordinariamente altas, como trombocitose essencial .
| Plaquetaférese | |
|---|---|
Transfusão de plaquetas[editar | editar código-fonte]
As transfusões de plaquetas são tradicionalmente administradas a pacientes submetidos a quimioterapia para leucemia, mieloma múltiplo, anemia aplástica, AIDS, hiperesplenismo, púrpura trombocitopênica idiopática (PTI), sepse, transplante de medula óssea, tratamento com radiação, transplante de órgãos ou cirurgias como circulação extracorpórea . As transfusões de plaquetas devem ser evitadas naqueles com púrpura trombocitopênica trombótica (PTT), pois podem piorar os sintomas neurológicos e a insuficiência renal aguda, presumivelmente devido à criação de novos trombos à medida que as plaquetas são consumidas. Também deve ser evitado naqueles com trombocitopenia induzida por heparina (HIT) ou coagulação intravascular disseminada (DIC).
Em adultos, as plaquetas são recomendadas para aqueles com níveis inferiores a 10.000/µL, ou inferiores a 20.000/µL se um cateter venoso central estiver sendo colocado, ou inferiores a 50.000/µL se for necessária uma punção lombar ou cirurgia de grande porte.[1]
Plaquetas de sangue total[editar | editar código-fonte]

Nem todas as transfusões de plaquetas usam plaquetas coletadas por aférese automatizada. As plaquetas também podem ser separadas de doações de sangue total coletadas em uma doação de sangue tradicional, mas há várias vantagens em separar as plaquetas no momento da coleta. A primeira vantagem é que as plaquetas de sangue total, às vezes chamadas de plaquetas "aleatórias", de uma única doação não são suficientemente numerosas para uma dose a ser administrada a um paciente adulto. Eles devem ser agrupados de vários doadores para criar uma única transfusão, o que dificulta o processamento e aumenta o risco de doenças que podem ser transmitidas no sangue transfundido, como o vírus da imunodeficiência humana .</link>
A coleta de plaquetas de um único doador também simplifica a correspondência do antígeno leucocitário humano (HLA), o que aumenta a chance de uma transfusão bem-sucedida. Como é demorado encontrar até mesmo um único doador compatível para transfusões HLA compatíveis, ser capaz de coletar uma dose completa de um único doador é muito mais prático do que encontrar vários doadores compatíveis. </link>
Os produtos de plaquetaférese também são mais fáceis de testar quanto à contaminação bacteriana, uma das principais causas de mortes associadas a transfusões.</link> O pool de plaquetas de sangue total geralmente é feito em um sistema "aberto" onde os recipientes de plaquetas são conectados de forma que possam expor as plaquetas ao ar, e as plaquetas reunidas devem ser transfundidas prontamente para que qualquer contaminação não tenha tempo crescer.</link>
Problemas com aférese incluem o custo do equipamento usado para coleta. As plaquetas de sangue total também não requerem nenhum recrutamento adicional de doadores, pois podem ser feitas a partir de doações de sangue que também são usadas para glóbulos vermelhos concentrados e componentes do plasma .</link>
Trombocitopenia por subprodução[editar | editar código-fonte]
Os receptores nesta categoria incluem aqueles em quimioterapia, aqueles com anemia mieloftísica, AIDS ou anemia aplástica . Se indicado, transfusões (um concentrado de trombaférese) devem ser administradas até a recuperação da função plaquetária, geralmente aproximadamente duas vezes por semana. O sangramento cirúrgico devido apenas à trombocitopenia ocorre quando as plaquetas < 50.000/µL, enquanto o sangramento espontâneo ocorre quando as plaquetas < 10.000/µL. Pacientes trombocitopênicos podem desenvolver sangramento "seco", ou seja, apenas petéquias e equimoses . Eles não sofrerão eventos hemorrágicos fatais, a menos que primeiro tenham sangramento extenso da mucosa ou sangramento "úmido". Portanto, naqueles sem sangramento ou apenas sangramento "seco", o limiar para transfusão deve estar entre 5.000 e 10.000/µL. Um limite mais conservador de 20.000/µL deve ser usado naqueles com febre ou outros fatores de risco para sangramento. Aqueles com sangramento ativo ou antes da cirurgia devem ter um limite de 50.000/µL. Uma maneira não confirmada, mas útil, de determinar se um paciente está se recuperando de trombocitopenia induzida por quimioterapia é medir as plaquetas "reticuladas" ou plaquetas jovens contendo RNA, o que significa que o paciente está começando a produzir novas plaquetas.</link>
Trombocitopenia imune[editar | editar código-fonte]
Os receptores nesta categoria incluem aqueles com púrpura trombocitopênica idiopática ou trombocitopenia induzida por drogas. As transfusões de plaquetas geralmente não são recomendadas para esse grupo de pacientes porque a causa subjacente envolve anticorpos que destroem as plaquetas, portanto, quaisquer plaquetas recém-transfundidas também serão destruídas. A transfusão de plaquetas pode ser usada em situações de sangramento de emergência em que as plaquetas podem ser usadas pelo corpo antes que o sistema imunológico as destrua.
Funções plaquetárias alteradas[editar | editar código-fonte]
Os distúrbios da função plaquetária podem ser congênitos ou adquiridos. A maioria desses distúrbios é leve e pode responder à terapia com desmopressina (dDAVP). A transfusão não é necessariamente necessária. No entanto, com alguns distúrbios mais graves, como a trombastenia de Glanzmann, podem ser necessárias transfusões com grande quantidade de plaquetas. O número de transfusões pode ser reduzido se esses pacientes receberem fator humano recombinante VIIa</link> já que a causa subjacente são os anticorpos contra as glicoproteínas plaquetárias IIb/IIIa .
Cirurgia de circulação extracorpórea[editar | editar código-fonte]
A cirurgia de circulação extracorpórea pode resultar na destruição de uma grande proporção das plaquetas do paciente e pode tornar disfuncionais as plaquetas viáveis remanescentes. As indicações de transfusão nesses pacientes são controversas. As diretrizes gerais recomendam não transfundir pacientes profilaticamente, mas apenas quando eles estão sangrando excessivamente, enquanto também administra desmopressina.</link>
Disfunção plaquetária induzida por drogas[editar | editar código-fonte]
O mais comum deles é a aspirina e sua classe semelhante de medicamentos, os AINEs . Outros medicamentos antiplaquetários são comumente prescritos para pacientes com síndromes coronarianas agudas, como clopidogrel e ticlopidina . Quando a cirurgia é realizada após a administração dessas drogas, o sangramento pode ser grave. A transfusão nessas circunstâncias não é clara e é preciso usar o julgamento clínico.
Aumento esperado de plaquetas após transfusão[editar | editar código-fonte]
O aumento da contagem de plaquetas, bem como a sobrevida das plaquetas após a transfusão, está relacionado à dose de plaquetas infundidas e à área de superfície corporal (ASC) do paciente. Normalmente, esses valores são menores do que o esperado.
- Incremento de contagem de plaquetas corrigida (CCI) = incremento de plaquetas em uma hora x BSA (m 2 ) / # plaquetas infundidas x 10 11
- Aumento esperado de plaquetas (por μL) = plaquetas infundidas x CCI / BSA (m 2 )
O valor teórico do CCI é de 20.000/μL, mas clinicamente o valor está mais próximo de 10.000/μL. Se o CCI for inferior a 5.000/μL, diz-se que os pacientes têm "refratariedade" à transfusão de plaquetas.
Coleta de plaquetas[editar | editar código-fonte]

A separação dos componentes individuais do sangue é feita com uma centrífuga especializada (ver aférese ). As primeiras formas manuais de trombaferese são feitas pela separação de plaquetas de várias bolsas de sangue total coletadas de doadores ou vendedores de sangue. Como cada bolsa de sangue (geralmente 250 mL ou 500 mL) contém um número relativamente pequeno de plaquetas, pode levar até uma dúzia de bolsas de sangue (geralmente de cinco a dez bolsas, dependendo do tamanho das bolsas de sangue e da quantidade de plaquetas de cada doador). contagem) para acumular uma única unidade de plaquetas (suficiente para um paciente). Isso aumenta muito os riscos da transfusão. Cada unidade de plaquetas separada do sangue total doado é chamada de "concentrado de plaquetas".</link>
A moderna trombaférese automática permite que os doadores de sangue doem uma porção de suas plaquetas, mantendo suas hemácias e pelo menos uma porção de plasma sanguíneo . Portanto, não mais do que três unidades de plaquetas são geralmente colhidas em qualquer sessão de um doador. A maioria dos doadores doará uma unidade "simples" ou "dupla", porém a ocorrência de "triplos" tem aumentado à medida que doadores mais adequados são recrutados.[2]
Como as plaquetas têm um prazo de validade de apenas cinco dias, sempre são necessários mais doadores de plaquetas. Alguns centros estão experimentando plaquetas de sete dias, mas isso requer testes adicionais e a falta de qualquer solução conservante significa que o produto é muito mais eficaz quando fresco.
Embora os glóbulos vermelhos também possam ser coletados no processo, muitas organizações de doação de sangue não o fazem porque leva muito mais tempo para o corpo humano repor sua perda. Além disso, alguns centros (embora não todos) adiam novas doações de plaquetas até que os glóbulos vermelhos possam ser repostos.
Na maioria dos casos, o plasma sanguíneo também é devolvido ao doador. No entanto, em locais com instalações de processamento de plasma, uma parte do plasma do doador também pode ser coletada em uma bolsa de sangue separada (consulte plasmaférese ). Por exemplo, na Austrália, cerca de 5,9×10 11 plaquetas e 580ml de plasma podem ser coletados de um doador de 88kg.
Aférese[editar | editar código-fonte]
Existem dois tipos de aférese plaquetária manual. O plasma rico em plaquetas (PRP) é amplamente utilizado na América do Norte e o buffy coat (BC) é mais amplamente utilizado na Europa.
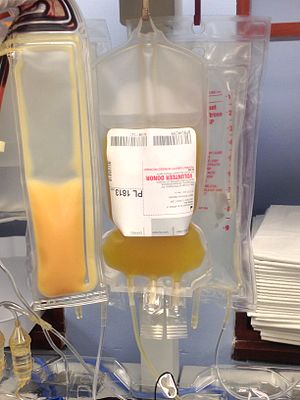
As plaquetas são as células de coagulação do sangue e, quando doadas, frequentemente vão para pacientes com câncer, porque, devido à quimioterapia, muitos pacientes com câncer são incapazes de gerar plaquetas suficientes por conta própria.
Os princípios básicos da aférese automática de plaquetas são os mesmos do procedimento manual, mas todo o procedimento é realizado por uma máquina controlada por computador. Como o sangue do doador é processado em uma centrífuga estéril de uso único, os componentes indesejados podem ser devolvidos ao doador com segurança. Isso permite que a máquina de aférese repita o ciclo de extração-centrífuga-retorno para obter mais plaquetas. O volume da máquina e a duração do processo de doação significam que a maioria das doações de plaquetas é feita em hemocentros, em vez de unidades móveis de sangue.
Cada país tem suas próprias regras para proteger a segurança do doador e do receptor. Em um conjunto típico de regras, um doador de plaquetas deve pesar pelo menos 50 kg (110 lb) e ter uma contagem de plaquetas de pelo menos 150 x 10 9 /L (150.000 plaquetas por mm³).[3]
Uma unidade tem mais de 3×10 11 plaquetas. Portanto, são necessários 2 litros de sangue com contagem de plaquetas de 150.000/mm³ para produzir uma unidade de plaquetas. Alguns doadores regulares têm contagens de plaquetas mais altas (acima de 300.000/mm³); para esses doadores, basta cerca de um litro de sangue para produzir uma unidade. Como a máquina usada para realizar o procedimento utiliza sucção para retirar o sangue do corpo do doador, algumas pessoas que podem doar sangue total podem ter veias muito pequenas para a doação de plaquetas. Os hemocentros avaliam as veias de cada doador antes da doação.
O sangue representa cerca de 8% do peso corporal, portanto, 50 kg (110 lb) doador tem cerca de quatro litros de sangue. Não mais do que 50% das plaquetas de um doador são extraídas de uma só vez e podem ser repostas pelo organismo em cerca de três dias.
A maioria das máquinas de aférese mais recentes pode separar uma doação máxima de plaquetas em cerca de 60 a 120 minutos, dependendo do estado de saúde do doador.
Doação de plaquetas[editar | editar código-fonte]
Após um breve exame físico, o doador é conduzido à sala de doação e senta-se em uma cadeira ao lado da máquina. O técnico limpa um ou ambos os braços com iodo ou outro desinfetante e insere o cateter em uma veia do braço. Em alguns procedimentos são usados os dois braços, um para tirar sangue e outro para devolvê-lo. O processo leva cerca de uma a duas horas enquanto o sangue é puxado para dentro da máquina, misturado com um anticoagulante como o citrato de sódio, girado e devolvido ao doador. Procedimentos de "agulha dupla" usando ambos os braços tendem a ser mais curtos, pois o sangue é coletado e retornado por cateteres diferentes; com procedimentos de "agulha única" um volume definido é desenhado e processado na primeira parte do ciclo e retornado na segunda parte. O sangue do doador passa por ciclos repetidos de coleta e retorno.
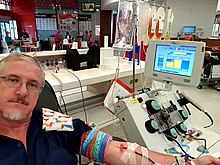
Os efeitos colaterais da doação de plaquetas geralmente se enquadram em três categorias: alterações na pressão arterial, problemas no acesso à veia e efeitos do anticoagulante no nível de cálcio do doador. Às vezes, as alterações na pressão arterial podem causar náusea, fadiga e tontura. Problemas de acesso venoso podem causar hematomas, conhecidos como hematomas . Durante a doação, um suprimento de comprimidos antiácidos de cálcio geralmente é mantido por perto para repor o cálcio perdido. Como o anticoagulante funciona ligando-se ao cálcio no sangue, os níveis de cálcio de um doador – e especialmente de íons de cálcio ativos – caem durante o processo de doação. Os lábios podem começar a formigar ou pode haver um gosto metálico; como o cálcio permite o funcionamento do sistema nervoso, áreas densas de terminações nervosas (como os lábios) são suscetíveis, pelo menos durante o processo de doação. Cálcio anormalmente baixo pode causar problemas mais sérios, como desmaios, irritação nervosa</link> e tetania de curta duração. Essa hipocalcemia aguda geralmente se deve a baixos níveis de cálcio antes da doação, agravados pelo anticoagulante. A hipocalcemia pode ser reduzida aumentando modestamente a ingestão de cálcio na dieta nos dias anteriores à doação. Problemas sérios são extremamente raros, mas os doadores de aférese geralmente não podem dormir durante o longo processo de doação para que possam ser monitorados.</link>
Além do procedimento, doar plaquetas é diferente de doar sangue em alguns aspectos.
Em primeiro lugar, o doador não deve tomar aspirina ou outros medicamentos antiplaquetários, como clopidogrel (Plavix), por 36 a 72 horas antes da doação (as diretrizes variam de acordo com o hemocentro). A razão é que a aspirina pode impedir que as plaquetas adiram ao sangramento do coágulo. Alguns hemocentros também proíbem a ingestão de qualquer anti-inflamatório não esteróide (AINE) nas 36 horas anteriores.
Em segundo lugar, geralmente é permitido doar plaquetas a cada 3 a 28 dias. Este é um contraste gritante com a doação de sangue total, que tem um período de espera de oito semanas (ou mais) entre as doações. Nesse sentido, como a doação de plaquetas remove temporariamente o sangue total do corpo, pode ser necessário esperar oito semanas após a doação de sangue total para doar plaquetas, embora duas semanas seja mais comum. Nos EUA, um doador só pode doar 24 vezes por ano e não pode perder mais glóbulos vermelhos ou plasma em um ano do que perderia com o número máximo permitido de doações de sangue total.[4] Na Índia, de acordo com o Ministério da Saúde, os critérios de intervalo de doação de sangue para aférese requerem pelo menos 48 horas de intervalo após plaqueta/plasma - aférese. A doação não deve ser feita mais de duas vezes por semana e também deve ser limitada a 24 vezes em um ano.[5][6]
Em terceiro lugar, testes adicionais podem ser necessários antes de se tornar um doador pela primeira vez. Esses testes podem estabelecer uma contagem de plaquetas. As máquinas automáticas de férese de plaquetas mais recentes fazem isso quando a doação começa e ajustam de acordo a quantidade de plaquetas a serem coletadas. Os testes também podem determinar a compatibilidade do doador com receptores específicos por meio de um teste de antígeno leucocitário humano (HLA). Mulheres multíparas podem ser excluídas de se tornarem doadoras devido ao risco aumentado de TRALI . Esses testes geralmente envolvem nada mais complicado do que a coleta de vários tubos de sangue.
Eventos adversos[editar | editar código-fonte]
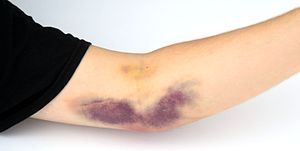
As condições adversas que podem ocorrer durante uma doação de plaquetaferese são hipocalcemia, formação de hematoma e reações vasovagais . O risco de ocorrência dessas condições pode ser reduzido ou evitado pela educação pré-doação dos doadores e alteração da configuração da máquina de aférese.[7]
Cicatrização de veias[editar | editar código-fonte]
Doações repetidas de plaquetas em intervalos curtos causarão cicatrizes no local da punção venosa. Embora esteticamente seja virtualmente invisível, a cicatriz também ocorre na própria veia, dificultando a inserção de uma agulha em ocasiões futuras. Relatos anedóticos dizem que esfregar óleo de vitamina E (ou o interior de uma cápsula de vitamina E) no local da punção venosa pode reduzir as cicatrizes.</link> No entanto, um estudo conduzido pelo Departamento de Dermatologia e Cirurgia Cutânea da Universidade de Miami em 1999 demonstrou nenhum efeito positivo da aplicação tópica de vitamina E.[8]
A cicatrização das veias também pode causar problemas para novas tentativas de coleta de sangue, como procedimentos médicos. Isso pode confundir os flebotomistas, que podem acreditar que perderam a veia devido à pressão mais alta necessária para penetrar no tecido cicatricial.
Ver também[editar | editar código-fonte]
Referências[editar | editar código-fonte]
- ↑ Kaufman, RM; Djulbegovic, B; Gernsheimer, T; Kleinman, S; Tinmouth, AT; Capocelli, KE; Cipolle, MD; Cohn, CS; Fung, MK (11 de novembro de 2014). «Platelet Transfusion: A Clinical Practice Guideline From the AABB». Annals of Internal Medicine. 162 (3): 205–13. PMID 25383671. doi:10.7326/M14-1589

- ↑ marcel (27 de maio de 2020). «Sobre doação de plaquetas». INGOH. Consultado em 10 de agosto de 2023
- ↑ «Criteria for acceptance of donors». Consultado em 25 de fevereiro de 2008
- ↑ «Guidance for Industry and FDA Review Staff-Collection of Platelets by Automated Methods». US Food and Drug Administration. US Food and Drug Administration. Dezembro de 2007. p. 6. Consultado em 3 de julho de 2023
- ↑ «Everything you need to know before donating blood – Times of India». The Times of India (em inglês). Consultado em 16 de maio de 2020
- ↑ «Guidelines for Blood Donor Selection and Blood Donor Referral» (PDF). Govt. of India, Ministry of Health & Family Welfare, National Blood Transfusion Services. 11 de outubro de 2017
- ↑ Gopal, Kumar Patidar; Ratti Ram Sharma; Neelam Marwaha (8 de julho de 2013). «Frequency of adverse events in plateletpheresis donors in regional transfusion centre in North India.». Transfusion and Apheresis Science. 49 (2): 244–8. PMID 23830186. doi:10.1016/j.transci.2013.06.003. Consultado em 19 de setembro de 2013
- ↑ Baumann LS, Spencer J (25 de abril de 1999). «The effects of topical vitamin E on the cosmetic appearance of scars». Dermatologic Surgery. 25 (4): 311–5. PMID 10417589. doi:10.1046/j.1524-4725.1999.08223.x
Leitura adicional[editar | editar código-fonte]
- Stroncek DF, Rebulla P (2007). «Platelet transfusions». Lancet. 370 (9585): 427–38. PMID 17679020. doi:10.1016/S0140-6736(07)61198-2
- Circular of Information for Blood Products, page 32 (page 35 of the PDF)
