Larva migrans cutânea
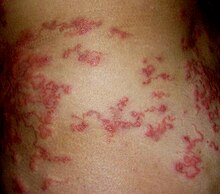
A larva migrans cutânea (LMC), dermatite serpiginosa ou dermatite pruriginosa, conhecida popularmente como bicho-geográfico,[1] é uma série de manifestações patológicas causadas geralmente por parasitas específicos do intestino delgado de cães e gatos que eventualmente atingem o homem. As larvas infectantes deixam marcas parecidas com um mapa na pele do homem devido à sua migração[2] e conseguem avançar de 1 a 2 cm por dia na pele.[3]
A larva possui distribuição cosmopolita, no entanto apresenta maior incidência em regiões subtropicais e tropicais. Trata-se de manifestações patológicas onde as espécies envolvidas só sobrevivem um período no hospedeiro anormal, sem completar a totalidade do ciclo involutivo.[4]
Agentes infectantes[editar | editar código-fonte]
A LMC é causada por estágios larvais das espécies de Ancylostoma braziliense e Ancylostoma caninum.
Menos frequentemente, a LMC pode ser causada por larva de Uncinaria stenocephala, Ancylostoma tubaeforrne, Gnathostorna spinigerurn (também parasitas de cachorros e gatos), cepas de Strongyloides stercoralis ajustadas a cães e gatos, Bunostornurn phlebotomum (parasitas de bovinos), Strongyloides myopotami (de roedores) e Strongyloides procyone (canídeos silvestres).
Larvas de moscas dos gêneros Gasterophilus e Hypoderma, bem como formigas da espécie Solenopis geminata, também podem provocar o mesmo conjunto de manifestações patológicas.[4][5]
Ciclo biológico[editar | editar código-fonte]
Os agentes etiológicos[6] fêmeas da LMC fazem a postura de ovos no sistema intestinal dos cães e gatos, e esses ovos são eliminados juntamente com as fezes desses animais no ambiente. Em condições apropriadas forma-se a larva de primeiro estágio, L1, ainda no interior do ovo.
Posteriormente esses ovos eclodem, e as larvas alimentam-se no ambiente de microorganismos e matéria orgânica. Após uma semana a larva L1 sofre duas modificações e torna-se L3, que é a larva infectante. As L3, diferentemente das L1, não se alimentam e têm um índice de sobrevivência alto no ambiente, de até várias semanas.
Nos cães e gatos a infecção pode ocorrer pelas via oral, transplacentária e cutânea. Cerca de um mês depois as larvas atingem seu estado maduro e são eliminadas nas fezes dos cães e gatos.[4]
Infecção no ser humano[editar | editar código-fonte]
A infecção é dada pelo contato da pele com as larvas L3 infectantes. Apesar de estas serem comuns nas areias das praias, os ovos progridem em qualquer terreno que lhes garanta calor e umidade suficientes para virarem larvas. Por isso, também são freqüentemente encontrados em outros locais onde cães e gatos defecam, como montes de areia de construção e quadras de esportes, de areia e saibro.
Quando as pessoas pisam ou sentam em locais infestados, as larvas tratam de perfurar a pele superficialmente e começam a caminhada que abrirá verdadeiros túneis na pele da vítima. Infectam notadamente as crianças, que têm a pele fina.
Manifestações clínicas[editar | editar código-fonte]

No momento em que entram no organismo às vezes não causam nenhuma alteração perceptível, mas podem provocar eritema e prurido. No local em que as larvas penetram, inicialmente surge uma lesão eritemopapulosa, que transforma-se em lesão vesicular.[4]
Por estar em pele humana, a larva não consegue se aprofundar para atingir o intestino (o que ocorreria no cão e no gato), e caminha sob a pele formando um túnel tortuoso e avermelhado. Mais comum em crianças, as lesões são geralmente acompanhadas de muita coceira.
Os locais mais comumente atingidos são os pés, pernas, braços, mãos, antebraços e nádegas, e mais raramente a região da boca. Pode ocorrer como lesão única ou múltiplas lesões. Devido ao ato de coçar é freqüente a infecção secundária das lesões.[4]
Tratamento[editar | editar código-fonte]

O tratamento é feito utilizando-se pomadas locais nos casos mais brandos por 10 a 15 dias. No entanto, em lesões mais extensas, é feito também a administração de medicamentos via oral. Para aliviar a coceira, recomenda-se a realização de compressas de gelo no local. Não é recomendado furar as lesões.
Dependendo da extensão da doença, o tratamento pode ser feito por via oral para os casos mais extensos, ou pelo uso de medicação tópica (pomadas dermatológicas) nos casos mais brandos. Quando a infestação é pequena o tratamento pode ser feito apenas com pomadas específicas, mas geralmente não é necessário utilizar qualquer medicamento. No caso de infestações maciças ou em que o medicamento local não funcione, faz-se o tratamento por via oral.
O medicamento de escolha aplicado por via tópica contém como princípio ativo o tiabendazol. Em infecções múltiplas e mais persistentes, ele é associado ao tiabendazol por via oral. Têm sido utilizados também albendazol e ivermectina via oral para tratamento de LMC.[4] Esse tratamento pode provocar efeitos colaterais como náuseas, diarreia, anorexia, dor de cabeça, tontura e alergia, e sua segurança durante a gravidez não foi estabelecida.[7]
Caso o paciente tenha alergia a essas medicações, utilizam-se alternativamente neve carbônica ou cloretila, que matam a larva pela baixa temperatura.[4]
Epidemiologia e controle[editar | editar código-fonte]

A ocorrência de LMC é intimamente ligada à presença de cães e gatos nos locais compartilhados com o homem. É comum a presença de larvas em areias de parques infantis e as crianças são mais facilmente atingidas pois costumam brincar com a areia. Todavia, considerando a prevalência da contaminação dos cães, a contaminação em humanos é baixa.[4]
O controle é realizado através da conscientização populacional no sentido de não levar esses animais a locais públicos e realizar neles exames parasitológicos, acompanhados do tratamento adequado. Também devem ser tratados cães de rua que podem apresentar alto índice de contaminação.[4]
A profilaxia consiste em evitar o contato com a areia ou terra, utilizando-se proteções como chinelos, sapatos, toalhas, etc.[8]
Ver também[editar | editar código-fonte]
Referências
- ↑ BiblioMed. «Larva migrans cutânea». Consultado em 18 de abril de 2010
- ↑ KRAUS, H. et.al. Zoonoses: infectious diseases transmissible from animals to humans. 3.ed. ISBN 1-55581-236-8
- ↑ MANZUR, Julian. et. al. Dermatología. La Habana: Editorial Ciências Médicas, 2002.
- ↑ a b c d e f g h i NEVES, D. P. Parasitologia Humana. 11ª ed. São Paulo:Editora Atheneu, 2005
- ↑ CDC. «Cutaneous Larva Migrans (CLM)». Consultado em 17 de abril de 2010
- ↑ Considerar o gênero Ancylostoma
- ↑ CDC. «Outbreak of Cutaneous Larva Migrans at a Children's Camp --- Miami, Florida, 2006». Consultado em 19 de abril de 2010
- ↑ ABC da Saúde. «www.abcdasaude.com.br/artigo.php?479». Consultado em 18 de abril de 2010

