Cardiopatia congênita: diferenças entre revisões
conteúdo + WP:LE + ajustes /-VDA flagrante e extenso de http://www.pequenoscoracoes.com/cardiopatia-congenita/ |
|||
| Linha 1: | Linha 1: | ||
{{Info/Patologia |
|||
| Nome = Cardiopatia congénita |
|||
| Imagem = VSD image.jpg |
|||
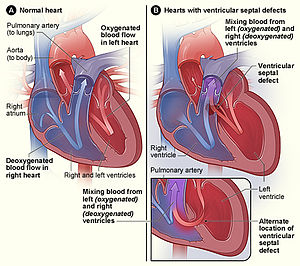
| Legenda = Estrutura normal do coração (à esquerda) em comparação com dois dos principais locais onde se forma uma [[comunicação interventricular]] (à direita), uma das formas mais comuns de cardiopatias congénitas.<ref>{{cite journal |vauthors=Hoffman JI, Kaplan S |title=The incidence of congenital heart disease |journal=J. Am. Coll. Cardiol. |volume=39 |issue=12 |pages=1890–900 |date=June 2002 |pmid=12084585 |doi= 10.1016/S0735-1097(02)01886-7}}</ref> |
|||
| CID10 = {{CID10|Q|20||q|20}}-{{CID10|Q|26||q|20}} |
|||
| CID9 = {{CID9|745}}-{{ICD9|747}} |
|||
| ICDO = |
|||
| OMIM = |
|||
| MedlinePlus = 001114 |
|||
| eMedicineSubj = |
|||
| eMedicineTopic = |
|||
| MeshID = D006330 |
|||
}} |
|||
<!-- Definição e sintomas --> |
<!-- Definição e sintomas --> |
||
{{PEPB|Cardiopatia congénita|cardiopatia congênita}} é um problema na estrutura do [[coração]] presente no [[nascimento]].<ref name=NIH2011>{{cite web|title=What Are Congenital Heart Defects?|url=http://www.nhlbi.nih.gov/health/health-topics/topics/chd|website=National Heart, Lung, and Blood Institute|accessdate=10 August 2015|date=July 1, 2011}}</ref> Os sinais e sintomas dependem do tipo específico de problema.<ref name=WHO2011/> Os sintomas podem variar entre nenhum ou sintomas que colocam a vida em risco.<ref name=NIH2011/> Quando se manifestam sintomas, podem incluir respiração acelerada, [[Cianose|pele azulada]], dificuldade em ganhar peso e fadiga.<ref name=NIH2011Sym/> A condição não causa dor no peito.<ref name=NIH2011Sym>{{cite web|title=What Are the Signs and Symptoms of Congenital Heart Defects?|url=http://www.nhlbi.nih.gov/health/health-topics/topics/chd/signs|website=National Heart, Lung, and Blood Institute|accessdate=10 August 2015|date=July 1, 2011}}</ref> A maior parte dos problemas congénitos do coração não ocorrem a par de outras doenças.<ref name=WHO2011>{{cite book|author1=Shanthi Mendis|author2=Pekka Puska|author3=Bo Norrving|author4=World Health Organization|title=Global Atlas on Cardiovascular Disease Prevention and Control|url=http://whqlibdoc.who.int/publications/2011/9789241564373_eng.pdf?ua=1|year=2011|publisher=World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization|pages=3, 60|isbn=978-92-4-156437-3}}</ref> Entre as complicações possíveis está a [[insuficiência cardíaca]].<ref name=NIH2011Sym/> |
{{PEPB|Cardiopatia congénita|cardiopatia congênita}} é um problema na estrutura do [[coração]] presente no [[nascimento]].<ref name=NIH2011>{{cite web|title=What Are Congenital Heart Defects?|url=http://www.nhlbi.nih.gov/health/health-topics/topics/chd|website=National Heart, Lung, and Blood Institute|accessdate=10 August 2015|date=July 1, 2011}}</ref> Os sinais e sintomas dependem do tipo específico de problema.<ref name=WHO2011/> Os sintomas podem variar entre nenhum ou sintomas que colocam a vida em risco.<ref name=NIH2011/> Quando se manifestam sintomas, podem incluir respiração acelerada, [[Cianose|pele azulada]], dificuldade em ganhar peso e fadiga.<ref name=NIH2011Sym/> A condição não causa dor no peito.<ref name=NIH2011Sym>{{cite web|title=What Are the Signs and Symptoms of Congenital Heart Defects?|url=http://www.nhlbi.nih.gov/health/health-topics/topics/chd/signs|website=National Heart, Lung, and Blood Institute|accessdate=10 August 2015|date=July 1, 2011}}</ref> A maior parte dos problemas congénitos do coração não ocorrem a par de outras doenças.<ref name=WHO2011>{{cite book|author1=Shanthi Mendis|author2=Pekka Puska|author3=Bo Norrving|author4=World Health Organization|title=Global Atlas on Cardiovascular Disease Prevention and Control|url=http://whqlibdoc.who.int/publications/2011/9789241564373_eng.pdf?ua=1|year=2011|publisher=World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization|pages=3, 60|isbn=978-92-4-156437-3}}</ref> Entre as complicações possíveis está a [[insuficiência cardíaca]].<ref name=NIH2011Sym/> |
||
| Linha 9: | Linha 21: | ||
As cardiopatias congénitas podem ser prevenidas em parte através da vacinação contra a rubéola, do consumo de sal [[Iodo|iodado]] e do consumo de [[ácido fólico]].<ref name=WHO2011/> Algumas cardiopatias não necessitam de tratamento.<ref name=NIH2011/> Outras podem ser tratadas de forma eficaz com procedimentos com catéteres ou [[cirurgia cardiovascular]].<ref name=NIH2011Tx/> Em alguns casos podem ser necessárias várias cirurgias.<ref name=NIH2011Tx>{{cite web|title=How Are Congenital Heart Defects Treated?|url=http://www.nhlbi.nih.gov/health/health-topics/topics/chd/treatment|website=National Heart, Lung, and Blood Institute|accessdate=10 August 2015|date=July 1, 2011}}</ref> Em outros, podem ser necessários [[transplante de coração|transplantes de coração]].<ref name=NIH2011Tx/> Com tratamento apropriado, o prognóstico é geralmente bom, mesmo dos problemas mais complexos.<ref name=NIH2011/> |
As cardiopatias congénitas podem ser prevenidas em parte através da vacinação contra a rubéola, do consumo de sal [[Iodo|iodado]] e do consumo de [[ácido fólico]].<ref name=WHO2011/> Algumas cardiopatias não necessitam de tratamento.<ref name=NIH2011/> Outras podem ser tratadas de forma eficaz com procedimentos com catéteres ou [[cirurgia cardiovascular]].<ref name=NIH2011Tx/> Em alguns casos podem ser necessárias várias cirurgias.<ref name=NIH2011Tx>{{cite web|title=How Are Congenital Heart Defects Treated?|url=http://www.nhlbi.nih.gov/health/health-topics/topics/chd/treatment|website=National Heart, Lung, and Blood Institute|accessdate=10 August 2015|date=July 1, 2011}}</ref> Em outros, podem ser necessários [[transplante de coração|transplantes de coração]].<ref name=NIH2011Tx/> Com tratamento apropriado, o prognóstico é geralmente bom, mesmo dos problemas mais complexos.<ref name=NIH2011/> |
||
<!-- Epidemiologia e prognóstico --> |
|||
== Causas == |
|||
As cardiopatias congénitas são as [[Doença congénita|doenças congénitas]] mais comuns.<ref name=GBD2015/> Em 2013 ocorreram 34,3 milhões de casos em todo o mundo.<ref name=GBD2015>{{cite journal|last1=Global Burden of Disease Study 2013|first1=Collaborators|title=Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013|journal=Lancet (London, England)|volume=386|issue=9995|pages=743–800|date=7 June 2015|doi=10.1016/S0140-6736(15)60692-4|pmid=26063472|pmc=4561509}}</ref> Afetam entre 4 e 75 nados-vivos por cada 1000 nascimentos, dependendo do critério de diagnóstico.<ref name=WHO2011/><ref name=Mil2011>{{cite book|last1=Milunsky|first1=Aubrey|title=Genetic Disorders and the Fetus: Diagnosis, Prevention and Treatment|date=2011|publisher=John Wiley & Sons|isbn=9781444358216|url=https://books.google.ca/books?id=yY-gIvbnRDUC&pg=PT28|chapter=1}}</ref> Apenas entre 6 a 19 por cada 1000 é que causam problemas de grau moderado a grave.<ref name=Mil2011/> As cardiopatias congénitas são a principal causa de morte relacionada com doenças congénitas.<ref name=WHO2011/> Em 2013 foram responsáveis por {{formatnum:323000}} mortes, uma diminuição em relação às {{formatnum:366000}} em 1990.<ref name=GDB2013>{{cite journal|last1=GBD 2013 Mortality and Causes of Death|first1=Collaborators|title=Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013|journal=Lancet|date=17 December 2014|pmid=25530442|doi=10.1016/S0140-6736(14)61682-2|volume=385|issue=9963|pages=117–71|pmc=4340604}}</ref> |
|||
<!--{{TOC limit|3}} --> |
|||
Uma das primeiras reações de uma mãe ao descobrir que o filho tem cardiopatia congênita é se culpar ou buscar um culpado, na tentativa de entender e saber o porquê. Essa preocupação, porém, é infundada. As cardiopatias congênitas não têm causa definida, ocorrem pela interação de fatores genéticos e ambientais. No entanto, está comprovado que existem algumas famílias consideradas com maior risco de ter filhos com cardiopatia congênita. Vejamos: |
|||
* Mães com mais de 35 anos; |
|||
* Pai, mãe ou filhos anteriores com cardiopatia congênita; |
|||
* Mães portadoras de diabetes, hipotireoidismo ou lúpus eritematoso
sistêmico (LES); |
|||
* Mães que apresentem doenças como toxoplasmose ou rubéola
durante a gestação; |
|||
* Mães em uso de medicamentos como anticonvulsivantes, anti-inflamatórios, ácido retinóico, lítio, entre outros, durante a gestação; |
|||
* Gestação de gêmeos ou múltiplos; |
|||
* Gravidez por fertilização in vitro |
|||
Algumas situações verificadas em ultrassom merecem ser mais bem investigadas com exames específicos, como o ecocardiograma fetal: |
|||
* Fetos que apresentem alteração na translucência nucal (detectada no ultrassom de 12 semanas) ou malformação em algum outro órgão; |
|||
* Fetos que apresentem suspeita de síndromes ou defeitos genéticos. As síndromes mais comumente associadas à cardiopatia são: Síndrome de Di George, Síndrome de Down, Síndrome de Edwards, Síndrome de Marfan, Síndrome de Noonan, Síndrome de Patau, Síndrome de Turner e Síndrome de Williams |
|||
Nos casos das situações listadas, a realização do ecocardiograma fetal é muito importante, mesmo que o ultrassom morfológico esteja normal. Assim garante-se que se possa detectar ou excluir uma cardiopatia e assim programar o nascimento do bebê, proporcionando uma gravidez mais tranquila para toda a família. |
|||
== Sinais e sintomas == |
|||
[[Ficheiro:CongenitalHeartCase-133.jpg|thumb|O [[hipocratismo digital]] com unhas [[Cianose|cianóticas]] em um adulto com [[tetralogia de Fallot]].]] |
|||
'''Em bebês:''' |
|||
* ponta dos dedos e/ou lábios roxos, conhecido como CIANOSE; |
|||
* transpiração e cansaço excessivos durante as mamadas; |
|||
* respiração acelerada mesmo durante o sono; |
|||
* dificuldade de ganhar peso; |
|||
* irritação frequente, choro sem consolo. |
|||
'''Em crianças maiores:''' |
|||
* cansaço excessivo em atividades físicas e dificuldade de acompanhar o ritmo de outras crianças; |
|||
* crescimento e ganho de peso de forma não adequada; |
|||
* infecções pulmonares repetitivas; |
|||
* lábios roxos (cianose) e a pele mais pálida quando brinca muito; |
|||
* coração com ritmo acelerado (taquicardia). |
|||
'''Sintomas de gravidade''' |
|||
Sinais de baixo débito cardíaco: esse é um termo geral que engloba os sinais que refletem a incapacidade do coração de bombear o sangue para o corpo e para os pulmões de maneira adequada, entre eles: respiração muito rápida, coração acelerado, pés e mãos frios, palidez ou cor arroxeada da pele, criança molinha, largada (hipoativa), irritabilidade ou sonolência excessiva. |
|||
Crises de hipóxia (falta de oxigênio no sangue): ocorrem em cardiopatias cianóticas (aquelas que deixam as crianças com lábios e extremidades arroxeadas) e seguem com a piora desse quadro de roxidão existente e acentuada irritação. São desencadeadas por fatores como febre, pelo esforço da criança ao mamar ou chorar, quando ela precisa fazer força para evacuar, e podem evoluir para crise convulsiva e desmaio. Essas crises são consideradas de emergência médica. Existem duas medidas que podem ajudar, com as crianças sendo posicionadas da seguinte maneira: as maiores assumem a posição de cócoras e as crianças menores devem ter as pernas dobradas sobre a barriga (posição genupeitoral). |
|||
'''Outros sintomas''' |
|||
''Síncope (desmaio):'' quando a mãe nota que o desmaio é precedido de tonturas, turvação da vista e a criança consegue anunciar que está se sentindo mal, pode ser, na maioria das vezes, algo sem tanta gravidade. Ainda assim, é prudente buscar orientação médica. No entanto, quando o desmaio ocorre de maneira súbita, com a perda da consciência, a ponto de a criança até se machucar, pode ser sinal de uma arritmia e consequentemente de um quadro mais grave. |
|||
''Dor torácica (dor na região do tórax):'' queixa de dor no peito é frequente em crianças e sua interpretação é muito diferente daquela sentida por adultos. As principais causas são dor muscular (por trauma local), ou ansiedade. A dor de origem cardíaca é muito rara e geralmente está relacionada a exercícios físicos que possam cansar muito a criança e associada a outros sintomas cardiológicos, como taquicardia (coração acelerado), palidez, mal-estar e suor excessivo. |
|||
Texto parte integrante da publicação [http://www.pequenoscoracoes.com/nossa-cartilha/ “Cardiopatia Congênita de Mãe para Mãe – um guia para famílias com filhos cardiopatas”.] |
|||
== Diagnóstico == |
|||
As cardiopatias congênitas podem ser suspeitadas durante a gestação por meio de um ultrassom morfológico e confirmadas pelo ecocardiograma fetal, mas também podem ser detectadas logo após o nascimento, com o Teste do Coraçãozinho e do exame físico feito pelo pediatra. O diagnóstico precoce salva vidas. |
|||
'''ULTRASSOM MORFOLÓGICO E EECOCARDIOGRAMA FETAL''' |
|||
As cardiopatias congênitas podem ser descobertas ainda na gestação, a partir do segundo trimestre de gravidez. O ultrassom morfológico é realizado em torno da 20a semana de gestação (5° mês). É um exame abrangente, examina todo o corpinho do bebê (cérebro, pulmões, rins, mãos, pés), inclusive o coração. Com esse exame já se pode suspeitar de alguma alteração no ritmo, na estrutura ou na função cardíaca. Havendo a suspeita, a gestante deve ser encaminhada para a realização de um ecocardiograma fetal. |
|||
'''ECOCARDIOGRAMA FETAL (ECG)''' |
|||
O ecocardiograma fetal é um exame parecido com o ultrassom, mas específico para o coração do feto. É realizado por um médico cardiologista especializado e é por meio dele que se pode confirmar se o bebê tem cardiopatia ou não e qual será a forma de tratamento |
|||
A ecocardiografia fetal é também necessária quando as gestantes: |
|||
* Tem mais de 35 anos de idade; |
|||
* Já tiveram filhos ou outros familiares com cardiopatia congênita; |
|||
* Têm diabetes ou lúpus; |
|||
* Tiveram doenças como toxoplasmose ou rubéola durante a gestação; |
|||
* Estão esperando gêmeos ou múltiplos; |
|||
* Apresentaram alteração nos exames de translucência nucal (ultrassom de 12 semanas), de cariótipo ou foi detectada qualquer anormalidade em outro órgão do bebê. |
|||
Caso o diagnóstico não tenha sido feito na gestação temos ainda dois recursos disponíveis: |
|||
'''TESTE DO CORAÇÃOZINHO''' |
|||
O [http://www.pequenoscoracoes.com/teste-do-coracaozinho/ Teste do Coraçãozinho] também chamado de oximetria de pulso deve ser realizada após as primeiras 24 horas de vida do bebê e antes da alta hospitalar, utilizando um sensor externo (oxímetro), que deve ser colocado primeiro na mão direita, e depois em um dos pés do bebê, para verificar a saturação (nível de oxigênio no sangue). |
|||
Saiba mais sobre o Teste do Coraçãozinho aqui (colocar link da página do teste) |
|||
'''PEDIATRA''' |
|||
Outro aliado essencial para o diagnóstico de alterações cardíacas é o pediatra. O médico que acompanha o recém-nascido e a família devem ficar atentos e procurar um cardiologista pediátrico caso percebam sintomas ou haja alteração na asculta do coração. Somente o cardiologista poderá dizer exatamente quais cuidados são necessários e como deverá ser o tratamento. |
|||
Saiba mais sobre os principais sintomas da cardiopatia aqui (colocar link dessa pagina). |
|||
O diagnóstico precoce pode salvar a vida da criança, principalmente em cardiopatias mais graves, quando o parto deve ser planejado e a criança precisa ser operada nos primeiros dias de vida. |
|||
Texto parte integrante da publicação “Cardiopatia Congênita de Mãe para Mãe – um guia para famílias com filhos cardiopatas”. |
|||
== Prognóstico == |
|||
O prognóstico, previsão de evolução, também é muito variável. Existem doenças que não alteram tempo ou qualidade de vida, mas existem doenças que nas quais é impossível a vida extraútero. |
|||
Entre estes dois extremos há uma infinidade de nuances possíveis de apresentações clínicas e de perspectiva de vida. |
|||
== Tratamento == |
|||
O tratamento ideal é a correção do defeito estrutural. Conforme o caso, pode-se precisar de cirurgia imediata ou aguardar meses ou anos para a [[cirurgia]]. Conforme o caso, a intervenção pode ser feita intra-útero. |
|||
Cada apresentação clínica tem particularidades quanto aos medicamentos ou outras medidas indicadas. |
|||
== Epidemiologia == |
|||
É o defeito congênito mais comum e uma das principais causas de óbitos relacionadas a malformações congênitas. Nascem no Brasil aproximadamente 28 mil crianças com problemas cardíacos por ano, ou seja, a cada 100 bebês nascidos vivos 1 é cardiopata. Desses 28 mil cardiopatas que nascem anualmente, pelo menos 23 mil necessitarão de uma cirurgia cardíaca, mas infelizmente cerca de 18 mil (78%) não recebem o tratamento, principalmente por falta de diagnostico ou vagas na rede pública. Em 2014 foram realizadas apenas 5773 operações causando um déficit enorme. A mortalidade decorrente das cardiopatias congênitas seria drasticamente reduzida se todos os cuidados pré e pós natais fossem devidamente instituídos. A incidência de cardiopatia congênita é 8 vezes maior do que a Síndrome de Down. (dados da Sociedade Brasileira de Cirurgia Cardiovascular, 2015.) |
|||
== Dia da Conscientização da Cardiopatia Congênita - 12 de junho == |
|||
A [http://www.pequenoscoracoes.com/ AACC Pequenos Corações] luta desde 2011 para que o dia 12 de junho seja reconhecido em todo o Brasil como o Dia da Conscientização da Cardiopatia Congênita a fim de que a população e o poder público conheçam as necessidades das crianças cardiopatas. |
|||
'''Por que dia 12 de junho?''' Em vários países do mundo, principalmente no hemisfério Norte o Dia de Conscientização da Cardiopatia Congênita é comemorado no dia 14 de fevereiro, Valentine’s Day. No Brasil já foi adotado como lei em diversas cidades o dia 12 de junho como Dia de Conscientização da Cardiopatia Congênita, o nosso “dia dos corações”. Em homenagem a todos os portadores de cardiopatia congênita, seus pais, familiares, profissionais envolvidos no tratamento e aqueles que perderam esta difícil batalha pela vida, criamos um símbolo brasileiro para ser usado na semana do 12 junho em todos os eventos que promovam a conscientização da cardiopatia em nosso país. |
|||
Já integra o calendário de algumas cidades, como São Paulo, Rio de Janeiro, Campinas (SP), Bauru (SP), Porto Alegre (RS), Londrina (PR), Maringá (PR), Juiz de Fora (MG), Fortaleza (CE), Cuiabá (MT), Várzea Grande (MT), Mogi das Cruzes (SP), entre outras. |
|||
{{Referências|col=2}} |
|||
'''Objetivos da data''' |
|||
* Esclarecer sobre as Cardiopatias Congênitas e a importância do diagnóstico precoce; |
|||
* Informar sobre a importancia da capacitaçao dos profissionais envolvidos e adoção do exameEcocardiograma Fetal como rotina no pre-natal de risco – diagnóstico precoce que salva; |
|||
* Discutir junto aos orgaos competentes quais as alternativas mais adequadas para aumentar o numero de diagnósticos precoces ainda na maternidade a fim de diminuir a mortalidade; |
|||
* Criação de um programa de saúde específico para os cardiopatas. |
|||
[[Categoria:Doenças cardíacas congênitas]] |
|||
[[Categoria:Doenças congénitas]] |
[[Categoria:Doenças congénitas]] |
||
Revisão das 21h34min de 17 de agosto de 2016
| Cardiopatia congénita | |
|---|---|
| Estrutura normal do coração (à esquerda) em comparação com dois dos principais locais onde se forma uma comunicação interventricular (à direita), uma das formas mais comuns de cardiopatias congénitas.[1] | |
| Especialidade | cardiologia |
| Classificação e recursos externos | |
| CID-10 | Q20-Q26 |
| CID-9 | 745-747 |
| OMIM | 234750, 140500 |
| DiseasesDB | 17017 |
| MedlinePlus | 001114 |
| MeSH | D006330 |
Cardiopatia congénita (português europeu) ou cardiopatia congênita (português brasileiro) é um problema na estrutura do coração presente no nascimento.[2] Os sinais e sintomas dependem do tipo específico de problema.[3] Os sintomas podem variar entre nenhum ou sintomas que colocam a vida em risco.[2] Quando se manifestam sintomas, podem incluir respiração acelerada, pele azulada, dificuldade em ganhar peso e fadiga.[4] A condição não causa dor no peito.[4] A maior parte dos problemas congénitos do coração não ocorrem a par de outras doenças.[3] Entre as complicações possíveis está a insuficiência cardíaca.[4]
A causa de um defeito congénito do coração é em muitos casos desconhecida.[5] Alguns casos podem ter origem em infeções durante a gravidez como rubéola, o consumo de determinados medicamentos ou drogas como o álcool ou tabaco, o facto de os pais serem parentes próximos, ou má nutrição ou obesidade da mãe.[3][6] Ter um parente com um defeito congénito do coração é também um fator de risco.[7] Existem várias condições genéticas associadas a cardiopatias congénitas, inclindo síndrome de Down, síndrome de Turner e síndrome de Marfan.[3] Os defeitos congénitos do coração dividem-se em dois grupos principais: cardiopatias cianóticas e acianóticas, dependendo se a criança tem ou não tendência para apresentar pele azulada.[3] As cardiopatias podem afetar as paredes interiores do coração, as válvulas cardíacas ou os grandes vasos sanguíneos que têm origem e destino no coração.[2]
As cardiopatias congénitas podem ser prevenidas em parte através da vacinação contra a rubéola, do consumo de sal iodado e do consumo de ácido fólico.[3] Algumas cardiopatias não necessitam de tratamento.[2] Outras podem ser tratadas de forma eficaz com procedimentos com catéteres ou cirurgia cardiovascular.[8] Em alguns casos podem ser necessárias várias cirurgias.[8] Em outros, podem ser necessários transplantes de coração.[8] Com tratamento apropriado, o prognóstico é geralmente bom, mesmo dos problemas mais complexos.[2]
As cardiopatias congénitas são as doenças congénitas mais comuns.[9] Em 2013 ocorreram 34,3 milhões de casos em todo o mundo.[9] Afetam entre 4 e 75 nados-vivos por cada 1000 nascimentos, dependendo do critério de diagnóstico.[3][7] Apenas entre 6 a 19 por cada 1000 é que causam problemas de grau moderado a grave.[7] As cardiopatias congénitas são a principal causa de morte relacionada com doenças congénitas.[3] Em 2013 foram responsáveis por 323 000 mortes, uma diminuição em relação às 366 000 em 1990.[10]
Referências
- ↑ Hoffman JI, Kaplan S (June 2002). «The incidence of congenital heart disease». J. Am. Coll. Cardiol. 39 (12): 1890–900. PMID 12084585. doi:10.1016/S0735-1097(02)01886-7 Verifique data em:
|data=(ajuda) - ↑ a b c d e «What Are Congenital Heart Defects?». National Heart, Lung, and Blood Institute. July 1, 2011. Consultado em 10 August 2015 Verifique data em:
|acessodata=, |data=(ajuda) - ↑ a b c d e f g h Shanthi Mendis; Pekka Puska; Bo Norrving; World Health Organization (2011). Global Atlas on Cardiovascular Disease Prevention and Control (PDF). [S.l.]: World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. pp. 3, 60. ISBN 978-92-4-156437-3
- ↑ a b c «What Are the Signs and Symptoms of Congenital Heart Defects?». National Heart, Lung, and Blood Institute. July 1, 2011. Consultado em 10 August 2015 Verifique data em:
|acessodata=, |data=(ajuda) - ↑ «What Causes Congenital Heart Defects?». National,Heart, Lung, and Blood Institute. July 1, 2011. Consultado em 10 August 2015 Verifique data em:
|acessodata=, |data=(ajuda) - ↑ Dean, SV; Lassi, ZS; Imam, AM; Bhutta, ZA (26 September 2014). «Preconception care: nutritional risks and interventions.». Reproductive health. 11 Suppl 3: S3. PMID 25415364. doi:10.1186/1742-4755-11-s3-s3 Verifique data em:
|data=(ajuda) - ↑ a b c Milunsky, Aubrey (2011). «1». Genetic Disorders and the Fetus: Diagnosis, Prevention and Treatment. [S.l.]: John Wiley & Sons. ISBN 9781444358216
- ↑ a b c «How Are Congenital Heart Defects Treated?». National Heart, Lung, and Blood Institute. July 1, 2011. Consultado em 10 August 2015 Verifique data em:
|acessodata=, |data=(ajuda) - ↑ a b Global Burden of Disease Study 2013, Collaborators (7 June 2015). «Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet (London, England). 386 (9995): 743–800. PMC 4561509
 . PMID 26063472. doi:10.1016/S0140-6736(15)60692-4 Verifique data em:
. PMID 26063472. doi:10.1016/S0140-6736(15)60692-4 Verifique data em: |data=(ajuda) - ↑ GBD 2013 Mortality and Causes of Death, Collaborators (17 December 2014). «Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 385 (9963): 117–71. PMC 4340604
 . PMID 25530442. doi:10.1016/S0140-6736(14)61682-2 Verifique data em:
. PMID 25530442. doi:10.1016/S0140-6736(14)61682-2 Verifique data em: |data=(ajuda)