Alergia alimentar
| Alergia alimentar | |
|---|---|
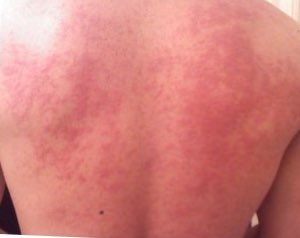
| Urticária nas costas, um dos sintomas mais comuns de alergias | |
| Especialidade | Medicina de emergência, alergologia |
| Sintomas | Comichão, língua inchada, vómitos, diarreia, urticária, diminuição da pressão arterial[1] |
| Início habitual | De minutos a horas após exposição[1] |
| Duração | Crónica, algumas podem desaparecer[2] |
| Causas | Reação imunitária a alimentos[1] |
| Fatores de risco | Antecedentes familiares, deficiência de vitamina D, obesidade, higiene excessiva[1][2] |
| Método de diagnóstico | Baseado no historial clínico, dieta de exclusão, prova de sensibilidade cutânea[1][2] |
| Condições semelhantes | Intoxicação alimentar, intolerância alimentar, doença celíaca[1] |
| Prevenção | Exposição precoce a potenciais alergénios[2][3] |
| Tratamento | Evitar os alimentos em questão, ter um plano para casos de exposição, pulseiras de identificação médica[1][2] |
| Medicação | Adrenalina (epinefrina)[1] |
| Frequência | ~6% (países desenvolvidos)[1][2] |
| Classificação e recursos externos | |
| CID-10 | T78.0 |
| CID-9 | V15.01-V15.05 |
| OMIM | 147050 |
| MedlinePlus | 000817 |
| eMedicine | med/806 |
| MeSH | D005512 |
Uma alergia alimentar é uma reação imunitária exagerada a determinado alimento.[1] Os sintomas da reação alérgica podem variar de ligeiros a graves.[1] Entre os sintomas mais comuns estão comichão, língua inchada, vómitos, diarreia, urticária, dor de estômago,[4] dificuldades respiratórias e diminuição da pressão arterial.[1] Os sintomas geralmente manifestam-se de alguns minutos a algumas horas após a exposição ao alergénio.[1] Quando os sintomas são graves, a condição é denominada anafilaxia.[1] As intolerâncias alimentares e a intoxicação alimentar são condições diferentes que não são causadas por uma reação imunitária.[1][5]
Entre os alergénios mais comuns estão o leite de vaca, amendoins, ovos, marisco, peixe, nozes, frutos secos, soja, trigo, arroz e fruta.[1][2][6] As alergias mais comuns variam conforme o país.[1] Entre os fatores de risco estão antecedentes familiares de alergias, deficiência de vitamina D, obesidade e higiene excessiva.[1][2] As alergias acontecem quando a imunoglobulina E, parte do sistema imunitário do corpo, se liga às moléculas dos alimentos em questão.[1] Geralmente o problema tem origem numa proteína dos alimentos.[2] Esta proteína desencadeia a libertação de químicos inflamatórios pelo corpo, como a histamina.[1] O diagnóstico baseia-se geralmente no historial clínico, podendo ser apoiado por dieta de exclusão, provas de sensibilidade cutânea e análises ao sangue para deteção de anticorpos IgE específicos.[1][2]
A exposição precoce a potenciais alergénios pode oferecer alguma proteção.[2][3] O tratamento da alergia alimentar consistem em evitar o alimento em questão e ter um plano para o caso dessa exposição acontecer.[2] O plano pode incluir a administração de adrenalina (epinefrina) e utilização de pulseiras de alerta médico.[1] Os benefícios da imunoterapia hipossensibilizante para alergias alimentares não são ainda claros, pelo que à data de 2015 não era recomendado.[7] Algumas alergias alimentares durante a infância desaparecem com a idade, incluindo alergia ao leite, ovos e soja. No entanto, geralmente as alergias aos frutos secos e ao marisco permanecem durante toda a vida.[2]
Em países desenvolvidos, entre 4% e 8% das pessoas possui pelo menos uma alergia alimentar.[1][2] As alergias são mais comuns em crianças do que em adultos e a frequência aparenta estar a aumentar.[2] A condição aparenta ser mais comum em crianças do sexo masculino.[2] O desenvolvimento de algumas alergias é mais comum no início de vida, enquanto outras só se desenvolvem mais tarde.[1] Em países desenvolvidos, grande parte da população acreditar ter uma alergia alimentar, quando na realidade não tem.[8][9][10] A declaração da presença de vestígios de alergénios em alimentos é obrigatória em todos os países, com exceção do Brasil.[11][12][13]
Referências
- ↑ a b c d e f g h i j k l m n o p q r s t u v w x National Institute of Allergy and Infectious Diseases (julho de 2012). «Food Allergy An Overview» (PDF). Arquivado do original (pdf) em 5 de março de 2016
- ↑ a b c d e f g h i j k l m n o p Sicherer, SH.; Sampson, HA. (fevereiro de 2014). «Food allergy: Epidemiology, pathogenesis, diagnosis, and treatment.». J Allergy Clin Immunol. 133 (2): 291–307; quiz 308. PMID 24388012. doi:10.1016/j.jaci.2013.11.020
- ↑ a b Ierodiakonou, D; Garcia-Larsen, V; Logan, A; Groome, A; Cunha, S; Chivinge, J; Robinson, Z; Geoghegan, N; Jarrold, K; Reeves, T; Tagiyeva-Milne, N; Nurmatov, U; Trivella, M; Leonardi-Bee, J; Boyle, RJ (20 de setembro de 2016). «Timing of Allergenic Food Introduction to the Infant Diet and Risk of Allergic or Autoimmune Disease: A Systematic Review and Meta-analysis.». JAMA. 316 (11): 1181–1192. PMID 27654604. doi:10.1001/jama.2016.12623
- ↑ «Alergia alimentar: sinais e sintomas – Toda Medicina». Consultado em 21 de maio de 2020
- ↑ Boyce, Joshua A.; et al. (dezembro de 2010). «Guidelines for the Diagnosis and Management of Food Allergy in the United States: Summary of the NIAID-Sponsored Expert Panel Report». Journal of Allergy and Clinical Immunology. 126: 1105-1118 – via Elsevier
- ↑ Nowak-Węgrzyn, A; Katz, Y; Mehr, SS; Koletzko, S (maio de 2015). «Non-IgE-mediated gastrointestinal food allergy.». The Journal of Allergy and Clinical Immunology. 135 (5): 1114–24. PMID 25956013. doi:10.1016/j.jaci.2015.03.025
- ↑ «Allergen Immunotherapy». 22 de abril de 2015. Consultado em 15 de junho de 2015. Arquivado do original em 17 de junho de 2015
- ↑ «Making sense of allergies» (PDF). Sense About Science. p. 1. Consultado em 7 de junho de 2015. Cópia arquivada (PDF) em 18 de junho de 2015
- ↑ Coon, ER.; Quinonez, RA.; Moyer, VA.; Schroeder, AR. (novembro de 2014). «Overdiagnosis: how our compulsion for diagnosis may be harming children.». Pediatrics. 134 (5): 1013–23. PMID 25287462. doi:10.1542/peds.2014-1778
- ↑ Ferreira, CT.; Seidman, E. «Food allergy: a practical update from the gastroenterological viewpoint.». J Pediatr (Rio J). 83 (1): 7–20. PMID 17279290. doi:10.2223/JPED.1587
- ↑ Allen KJ, Turner PJ, Pawankar R, Taylor S, Sicherer S, Lack G, Rosario N, Ebisawa M, Wong G, Mills EN, Beyer K, Fiocchi A, Sampson HA (2014). «Precautionary labelling of foods for allergen content: are we ready for a global framework?». World Allergy Organ J. 7 (1). 10 páginas. PMC 4005619
 . PMID 24791183. doi:10.1186/1939-4551-7-10
. PMID 24791183. doi:10.1186/1939-4551-7-10
- ↑ FDA (18 de dezembro de 2017). «Food Allergies: What You Need to Know». Consultado em 12 de janeiro de 2018
- ↑ «Agência Nacional de Vigilância Sanitária Guia sobre Programa de Controle de Alergênicos». Agência Nacional de Vigilância Sanitária (ANVISA). 2016. Consultado em 7 de abril de 2018
Ligações externas[editar | editar código-fonte]
- Alergia alimentar no Manual Merck
- Alergias alimentares na Direção-Geral da Saúde
- Alergias alimentares (PDF) – Sociedade Portuguesa de Alergologia