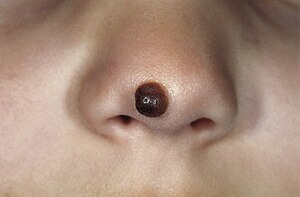
Nevo melanocítico congênito
| Nevo melanocítico congênito | |
|---|---|
| 15% dos nevos melanocíticos estão localizados na cabeça. | |
| Especialidade | oncologia, dermatologia |
| Classificação e recursos externos | |
| CID-10 | D22 |
| CID-ICD-O | 8761/0 |
| CID-11 | e 887489797 1920647300 e 887489797 |
Nevos melanocíticos congênitos, frequentemente abreviados como NMC, são pintas escuras formadas pelo acúmulo anormal de melanócitos em determinadas regiões da pele:[1]
- nevo (plural nevos) é o termo médico que descreve uma lesão na pele popularmente conhecida como mancha, pinta ou sinal. Em latim, o termo nevus (plural nevi) significa “marca de nascença”.
- melanocítico é um adjetivo derivado da palavra melanócito, um tipo de célula presente na pele e em outros órgãos cuja principal função é produzir a melanina, pigmento escuro que dá cor à pele.[2]
- congênito indica que a lesão está presente no nascimento ou é identificada nas primeiras semanas após o nascimento. O fato de ser congênito não implica que os nevos sejam hereditários, isto é, o consenso atual é de que os NMC não são herdados dos pais nem são geneticamente transmitidos aos filhos.[3]
Causas[editar | editar código-fonte]
Os nevos melanocíticos congênitos surgem quando, devido a uma mutação genética que ocorre após a formação do embrião, há uma falha no processo de migração dos melanócitos da crista neural para a pele.[4] Ao invés de se distribuírem uniformemente, os melanócitos atingidos pela mutação se acumulam em determinados pontos formando os nevos. Os melanócitos não afetados pela mutação migram normalmente, fazendo com que os nevos afetem apenas parte da superfície corporal.[5]
Em alguns casos, NMC de tamanho pequeno ou médio surgem após o nascimento, nas primeiras semanas de vida. Diz-se então que são nevos melanocíticos congênitos tardios.[6]
Um possível mecanismo para a ocorrência do NMC envolve uma enzima conhecida como HGF/SF (Hepatocyte Growth Factor/Scatter Factor) a qual regula o desenvolvimento, migração e espalhamento das células precursoras dos melanócitos.[7] Cientistas japoneses conseguiram fazer com que NMCs surgissem em ratos manipulando o gene responsável pelo HGF/SF.[8] Este mesmo estudo demonstrou que os nevomelanócitos podem evoluir para melanoma.[9]
Hereditariedade[editar | editar código-fonte]
Pessoas que possuem nevos melanocíticos congênitos não os herdam dos pais e não podem transmiti-los aos filhos. A mutação que dá origem ao NMC afeta apenas algumas células e não atinge as células germinativas (espermatozoides e óvulos) as quais são as responsáveis pela transmissão das características genéticas de pais para filhos.[9]
Classificação[editar | editar código-fonte]
Quanto à localização dos melanócitos[editar | editar código-fonte]
Os melanócitos que formam um nevo são comumente denominados nevomelanócitos.[10]
De acordo com o local onde os nevomelanócitos se agrupam nas diversas camadas que compõem a pele, o nevo melanocítico congênito pode ser classificado em:[10]
- nevo juncional: nevomelanócitos localizados na epiderme;
- nevo dermal: nevomelanócitos localizados na derme;
- nevo composto: nevomelanócitos localizados na derme e na epiderme.
Quanto ao tamanho[editar | editar código-fonte]
Os nevos melanocíticos congênitos podem ser encontrados em diversos tamanhos, podendo ter desde alguns milímetros de diâmetro até serem tão grandes que ocupam mais de 80% da superfície corporal do indivíduo.
De modo arbitrário, podemos considerar o tamanho do NMC no nascimento classificando-o de acordo com a estimativa do tamanho que terão na idade adulta:[11]
- pequeno: diâmetro é menor que 1,5cm;
- grande: diâmetro entre 1,5cm e 20cm;
- gigante: diâmetro é maior que 20cm.
Uma classificação mais moderna (Ruiz-Maldonado, 2004)[12] tem sido a preferida por muitos autores: [6]
- pequeno: diâmetro é menor que 1,5cm;
- médio: diâmetro entre 1,5cm e 10cm;
- grande: diâmetro entre 11cm e 20cm;
- gigante: diâmetro é maior que 20cm; estes são subdividos em:
- gigante G1: diâmetro entre 21cm e 30cm;
- gigante G2: diâmetro entre 31cm e 40cm;
- gigante G3: diâmetro maior que 40cm.
À medida que o indivíduo cresce, o nevo cresce proporcionalmente. Por exemplo, uma lesão de 7cm em qualquer região do corpo, notada ao nascimento, vai crescer para pelo menos 30cm na idade adulta.
Também são considerados nevos gigantes aqueles que, no nascimento, atingem mais de 2% da superfície corporal ou possuem diâmetro maior que duas vezes a largura da palma da mão do paciente.
São considerados como nevos grandes ou gigantes aqueles que comprometem uma grande extensão de uma certa região anatômica como cabeça, pernas ou braços mesmo que não atendam às características acima mencionadas.
Características[editar | editar código-fonte]
Embora os nevos melanocíticos congênitos possam ser vistos como o agrupamento de melanócitos em um certo local, existem diversas outras características que influenciam o modo como podem ser tratados.
Nódulos proliferativos[editar | editar código-fonte]
Nevos melanocíticos congênitos grande ou gigante podem ser acompanhados de nódulos proliferativos que geramente surgem nos primeiros anos de vida.[6]
Estes nódulos são elevações do NMC que variam em tamanho e cor. Frequentemente, estes nódulos são removidos sob suspeita de melanoma.
Ocorrência[editar | editar código-fonte]
Os nevos melanocíticos congênitos são relativamente comuns sendo mais raros os de maior tamanho:
- Pequeno: um caso a cada 100 nascimentos.[13]
- Grande: um caso a cada 20000 nascimentos.[3]
- Gigante: um caso a cada 500000 nascimentos.[14]
Tendo em vista a dificuldade de se consolidar dados sobre doenças raras, a probabilidade de ocorrência acima citadas devem estar sub-estimadas.[6]
Nota-se uma maior prevalência do NMC em mulheres do que em homens (aproximadamente 1.3:1).[6]
Localização[editar | editar código-fonte]
Nevos melanocíticos congênitos podem surgir em qualquer parte da corpo, incluindo face, genitais, palmas das mãos, plantas dos pés e couro cabeludo.
NMC podem surgir na esclera (parte branca do olho). Neste caso, eles não podem ser removidos. Porém, não há outras implicações a não ser o efeito anti-estético.
Quando os NMCs estão localizados principalmente nas nádegas e coxas, são conhecidos como “nevos em calção de banho”.
Satélites[editar | editar código-fonte]
Crianças que possuem nevo melanocítico congênito grande ou gigante geralmente possuem uma lesão de maior tamanho, denominada lesão principal e outras pequenas lesões, menores e espalhadas em locais distantes da lesão principal, denominadas lesões satélites.
Satélites podem estar presentes no nascimento ou irem surgindo à medida que o paciente envelhece, principalmente na puberdade.
Quando surgem após o nascimento, os satélites costumam ser bem pequenos (0,5cm a 1cm), mas vão se tornando maiores à medida que o paciente envelhece.
Assim como a lesão principal, os satélites também podem ter pelos.
Quanto mais tarde a mutação que dá origem ao NMC ocorrer, menor será o tamanho do nevo principal e menor será o número e o tamanho dos satélites.[6]
Pigmentação[editar | editar código-fonte]
Nevos melanocíticos congênitos possuem cores escuras, de marrom claro ao preto intenso, mas às vezes eles podem ser mais avermelhados devido à intensa vascularização.
Algumas lesões, geralmente satélites de um nevo gigante, podem ter coloração de um preto muito intenso conhecido como Nevo azul.
Nos nevos grandes e gigantes nota-se grande variação de cor, sendo comum notar áreas menores de cores diferentes sobre uma cor de fundo. As áreas mais escuras correspondem às regiões de maior concentração de melanócitos.
No momento do nascimento os NMC possuem coloração bastante intensa. Por razões ainda não totalmente esclarecidas é comum que se tornem mais claros à medida que o paciente envelhece. Em algumas situações muito raras, a cor escura pode desaparecer totalmente.
Pilosidade[editar | editar código-fonte]
Nevos melanocíticos congênitos geralmente têm pelos, embora isso muitas vezes não seja visível no momento do nascimento, e pode permanecer imperceptível ao longo da vida.
A cor do pelo sobre o NMC pode ser mais escura do que os demais pelos e o cabelo da criança.
Se um NMC é sobre o couro cabeludo, geralmente há crescimento do cabelo de modo mais exuberante e mais rápido que na área não afetada pelos nevos.
Ocasionalmente NMC são completamente sem pelos, mesmo os que ocorrem no couro cabeludo, ou podem ter perda de cabelo em pequenas áreas ou pelos sem pigmento, brancos.
Textura[editar | editar código-fonte]
A textura do nevo melanocítico congênito grande ou gigante tende a ser diferente da pele normal, sendo mais macio, mais solto e mais enrugado.
O NMC pode ser plano, enrugado ou irregular.
Hidratação[editar | editar código-fonte]
Apesar de um nevo grande ou gigante geralmente não causar dor, a pele pode coçar muito devido à falta de hidratação.
Isto ocorre pois a pele afetada pelo nevo melanocítico congênito não possui glândulas sudoríparas as quais são responsáveis pela produção do suor, que controla a temperatura corporal e contribui para hidratar a pele.
Embora a aplicação diária de creme hidratante sobre os NMC seja recomendada, um dermatologista deve sempre ser consultado pois a coceira pode se intensificar devido à alergia aos componentes da fórmula utilizada.
Gordura subcutânea[editar | editar código-fonte]
Por algum motivo ainda não explicado, a presença de grande número de melanócitos nos Nevos Melanocíticos Congênitos grandes ou gigantes pode inibir a formação da camada de gordura subcutânea da pele. Como resultado, o NMC aparece como se fosse uma depressão na pele normal.
Além do efeito anti-estético, a ausência da gordura subcutânea diminui a proteção contra traumas no local.
Vascularização[editar | editar código-fonte]
O nevo melanocítico congênito geralmente possui mais vasos sanguíneos que a pele normal, sendo comum apresentarem uma região avermelhada visível em torno das lesões, principalmente logo após o nascimento.
Devido à vascularização intensa, os NMC grandes e gigantes são mais quentes que a pele normal e sangram em grande quantidade quando ocorrem ferimentos.
Resistência[editar | editar código-fonte]
O nevo melanocítico congênito é menos resistente que a pele normal, podendo até mesmo rasgar-se facilmente.
Exposição ao sol[editar | editar código-fonte]
Embora seja um assunto controverso, há consenso de que a exposição ao sol contribui para aumentar a quantidade de satélites que surgem após o nascimento e que queimaduras solares contribuem para o surgimento de melanoma.
É recomendável portanto que os portadores de NMC evitem se expor ao sol e usem diariamente protetor solar com alto fator de proteção.
Implicações médicas[editar | editar código-fonte]
Pacientes com nevo melanocítico congênito são mais susceptíveis a:
- melanoma, um tipo de câncer de pele;
- glaucoma, apenas quando o nevo ocorre em torno de pelo menos um dos olhos;
- melanose neurocutânea, problemas neurológicos causados pelo acúmulo de melanina no cérebro ou no sistema nervoso central;
- doença de Hirschsprung;[15]
- facomatose pigmento-vascular;[16]
- astrocitoma;[17]
- problemas psicossociais.
Melanoma[editar | editar código-fonte]
Estudos indicam que os portadores de nevos melanocíticos congênitos têm maior risco de melanoma, um câncer de pele grave que, quando não tratado precocemente, pode levar a morte.
Costumava-se pensar que o melanoma era muito comum em pessoas com NMC, mas agora sabemos que a incidência é cerca de 1% a 2% de todas as pessoas com NMC durante sua vida. No entanto, o risco é mais elevado (cerca de 10%) em pessoas com NMC grande ou gigante e há um pico de risco durante a infância. O risco também parece ser tanto maior quanto maior for o tamanho da lesão principal e o número de lesões satélites.
O melanoma em crianças com NMC pode ocorrer em qualquer lugar, não apenas dentro do NMC. Pode apresentar-se como um nódulo no NMC, em outra região da pele ou nos gânglios linfáticos. Em cerca de metade dos casos, ocorre dentro do cérebro ou da coluna vertebral.
Alterações de tamanho, cor, textura da superfície bem como o surgimento de dor, sangramento ou prurido são todos motivos de preocupação. Quaisquer alterações que durem mais de duas semanas devem ser avaliadas clinicamente. Além disso, a presença de uma protuberância que possa ser sentida sob um NMC pode ser de interesse, uma vez que o melanoma pode surgir mais profundamente nos nevos maiores.
Se há suspeita de melanoma, normalmente uma pequena biópsia é realizada e enviada para um patologista para o diagnóstico.
Raramente o melanoma surge nas lesões satélites.[18]
Glaucoma[editar | editar código-fonte]
Quando um nevo melanocítico congênito grande ou gigante surge próximo aos olhos há um pequeno risco da ocorrência de glaucoma, que é a perda das células ganglionares da retina causada pelo aumento da pressão intra-ocular.
O aumento da pressão interna dos olhos ocorre pela produção exagerada ou pela drenagem insuficiente do fluido ocular. Em alguns casos, pode haver solução cirúrgica para estes problemas.
É recomendável, portanto, fazer avaliação anual da pressão intra-ocular de pacientes com NMC, principalmente nos casos em que o nevo é posicionado próximo aos olhos.
Melanose neurocutânea[editar | editar código-fonte]
Em virtude da pele, nervos e cérebro se desenvolverem a partir das mesmas células embrionárias, crianças com Nevos Melanocíticos Congênitos grandes ou gigantes podem ter melanócitos acumulados no cérebro ou na medula espinhal. Isso é chamado de neuromelanose ou melanose neurocutânea.
Nossas recomendações atuais são de que qualquer criança que nasceu com dois ou mais NMC deve consultar um neuropediatra e realizar uma verificação de rotina com ressonância magnética (RM) do cérebro e da coluna vertebral no intuito de identificar a presença de depósitos de melanina.
A primeira ressonância deve ser realizada com a idade de 6 meses, quando o contraste entre as células pigmentadas e não pigmentadas é mais evidente.
Não é possível dizer que alterações à RM não poderiam ocorrer em crianças com apenas um NMC ao nascimento, mas o risco é muito menor.
A chance global de encontrar uma anomalia na ressonância magnética em crianças com NMC grande, gigante ou múltiplo é de cerca de 20% sendo mais frequente nas que possuem nevos sobre a coluna vertebral. Entretanto, na maioria dos casos, estas crianças não terão quaisquer problemas reais associados a estas anomalias.
Se eles têm problemas estes podem ser crises convulsivas e atraso de desenvolvimento. É possível ter problemas no desenvolvimento, mesmo quando o exame é normal, mas estes tendem a ser mais leves.
A razão para realizar ressonâncias magnéticas periódicas é encontrar os raros casos de tumores e fluido extra no cérebro (hidrocefalia) que requerem uma operação, e que nos permitem acompanhar o desenvolvimento com mais cuidado em crianças com achados de ressonância magnética.
Vale lembrar que a neuromelanose cerebral ou na coluna não podem até o momento ser tratadas.
É recomendado também que crianças que desenvolvem novos problemas neurológicos, como dores de cabeça recorrentes, distúrbios visuais, convulsões, ou alterações de desenvolvimento devem ser reavaliadas do ponto de vista neurológico.
Problemas psicossociais[editar | editar código-fonte]
Possuir um nevo melanocítico congênito grande ou gigante pode levar a sérios problemas sociais e psicológicos difíceis de superar. Por isso, é recomendável o acompanhamento do paciente e de seus pais com um psicólogo.
Tratamento[editar | editar código-fonte]
Em pacientes com nevo melanocítico congênito, o melanoma pode ocorrer na derme profunda. Portanto, a excisão dos nevos deve ocorrer até a profundidade da fáscia muscular. Entretanto, devido a ocorrência ainda mais profunda dos melanócitos, há risco da ocorrência de câncer mesmo quando os nevos são completamente erradicados.[19]
Técnicas não cirúrgicas tais como dermoabrasão, terapia a laser e peeling químico podem resultar em melhoras cosméticas mas não podem ser consideradas na redução do risco de melanoma.[20]
Ver também[editar | editar código-fonte]
Referências
- ↑ Schofield, Jill R.; Robinson, William A. (2000). What you really need to know about moles and melanoma. [S.l.]: Johns Hopkins Press. ISBN 0-8018-6394-5
- ↑ Vana, Luiz Philipe Molina. «Nevos Melanocíticos Congênitos»
- ↑ a b Castilla EE,da Graca Dutra M, Orioli-Parreiras IM (1981). «Epidemiology of congenital pigmented naevi: I. Incidence rates and relative frequencies». Br. J. Dermatol. (104): 307–15. PMID 7213564
- ↑ Cramer, S.F. (1988). «The melanocytic differentiation pathway in congenital melanocytic nevi: Theoretical considerations». Pediatr. Pathol. 8 (3): 253-265
- ↑ Zaal, Laura Henriëtte (2009). Giant congenital melanocytic naevi: Definition, malignant transformation and treatment modalitities. [S.l.]: Universiteit van Amsterdam. ISBN 978-90-9023548-6
- ↑ a b c d e f Krengel, Sven (2008). «Congenital melanocytic nevi». CME Dermatol. 3 (3): 180–191. ISSN 1860-7268
- ↑ Pearson, Gregory (205). «Congenital Nevus: The Indiana University's Approach to Treatment». Journal of Craniofacial Surgery. 16 (5): 915-920. doi:10.1097/01.scs.0000181190.45113.72
- ↑ Otsuka T, Takayama H; Sharp R,; et al. (1998). «c-Met autocrine activation induces development of malignant melanoma and acquisition of the metastatic phenotype» (58): 5157-5167
- ↑ a b Danarti R, König A, Happle R (2003). «Large congenital melanocytic nevi may reflect paradominant inheritance implying allelic loss». Eur J Dermatol (13): 430-432
- ↑ a b Kincannon J,Boutzale C (1999). «The physiology of pigmented nevi». Pediatrics. 104 (4): 1042–1045. PMID 10506262
- ↑ Kopf AW, Bart RS,Hennessey P. (1979). «Congenital nevocytic nevi and malignant melanomas». J. Am. Acad. Dermatol. (1): 123–130
- ↑ Ruiz-Maldonado R. (2004). «Measuring congenital melanocytic nevi». Pediatr. Dermatol. (21): 178–9
- ↑ Walton RG, Jacobs AH, Cox AJ (1976). «Pigmented lesions in newborn infants». Br. J. Dermatol. (95): 389–396
- ↑ Hauschild A,Garbe C (2006). «Melanozytäre Nävi». J. Dtsch. Dermatol. Ges. (4): 686-697
- ↑ Iwabuchi T, Shimotak; T, Furukawa T; et al. (2005). «Neurocutaneous melanosis associated with Hirschprung's disease in a male neonate». J. Ped. Surg. (40): E11-E13
- ↑ Gontijo B, Per; ira L B, Silva C M R (2004). «Malformações vasculares». 79 (1): 5157-5167
- ↑ Yuuta Kamoshima, Yutaka Sawamura, Nobuharu Saitoh, Masahito Kawabori, Kiyohiro Houkin, Kanako Kubota (2011). «A rare case of diffuse astrocytoma complicated with giant pigmented hairy nevi, suspected neurocutaneous melanosis». 39 (5): 479-483
- ↑ Bett, BJ (2005). «Large or multiple congenital melanocytic nevi: occurrence of cutaneous melanoma in 1008 persons». J. Am. Acad. Dermatol. 52 (5): 793–797
- ↑ Australian Cancer Network (2008). Clinical practice guidelines for the management of melanoma in Australia and New Zealand. [S.l.]: Australian Cancer Network (ACN). ISBN 978-1-877509-05-6
- ↑ Krengel, Sven (2003). «Congenital melanocytic nevi: treatment modalities and management options». Semin. Cutan. Med. Surg. 22 (1): 21–32
Ligações externas[editar | editar código-fonte]
- Nävus Netzwerk Deutschland (Alemanha)
- AsoNevus (Espanha)
- Association Naevi (Bélgica)
- Association Naevi (França)
- Association Naevus 2000 (França)
- Nevus (Israel)
- Association Naevi (Bélgica)
- Nevus Netwerk Nederland (Holanda)
- Birthmark Support Group (Inglaterra)
- Caring Matters Now (Inglaterra)
- CMN Experts (Estados Unidos)
- Changing Faces (Inglaterra)
- Nevus Network (Estados Unidos)
- Nevus Outreach (Estados Unidos)
- Nevus Support (Austrália)
- Naevus (Itália)
- Associação Nevo Portugal (Portugal)