Levotiroxina
| Levotiroxina Alerta sobre risco à saúde | |
|---|---|
| |
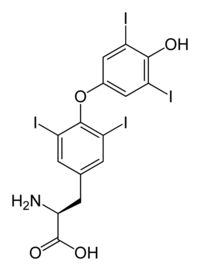
| Nome IUPAC | 3,5,3',5'-Tetraiodo-L-thyronine |
| Outros nomes | O-(4-hydroxy-3,5-diiodophenyl)-3,5-diiodo-L-tyrosine |
| Identificadores | |
| Número CAS | |
| PubChem | |
| DrugBank | APRD00235 |
| ChemSpider | |
| Código ATC | H03 |
| SMILES |
|
| Farmacologia | |
| Biodisponibilidade | ~100% |
| Via(s) de administração | Oral, Intravenosa |
| Metabolismo | Fígado, rins, cérebro e músculos |
| Meia-vida biológica | 3 a 10 dias |
| Excreção | Fezes e urina |
| Classificação legal |
|
| Riscos na gravidez e lactação |
A (EUA) |
| Página de dados suplementares | |
| Estrutura e propriedades | n, εr, etc. |
| Dados termodinâmicos | Phase behaviour Solid, liquid, gas |
| Dados espectrais | UV, IV, RMN, EM |
| Exceto onde denotado, os dados referem-se a materiais sob condições normais de temperatura e pressão Referências e avisos gerais sobre esta caixa. Alerta sobre risco à saúde. | |
Levotiroxina sódica ou ʟ-tiroxina (T4) é o hormônio sintético usado no tratamento de reposição hormonal quando há déficit de produção de tiroxina (T4) pela glândula tireoide.[1]
No Brasil é comercializado como Puran T4, Euthyrox, Levoid e Synthroid e, em Portugal, Eutirox, Thyrax e Letter.[2]
Posologia[editar | editar código-fonte]
Adultos sem problemas cardíacos podem tomar comprimidos inicialmente de 50 a 100 μg/dia, que pode ser aumentado de 25 a 50 μg de quatro em quatro semanas até 300 μg/dia. A dose de manutenção geralmente é de 100 a 200 μg/dia. Dose pediátrica a maiores de 1 ano: 2,5 a 5 μg/kg/dia.[3]
Indicações[editar | editar código-fonte]
Ele é utilizado no tratamento de[3]:
- Hipotireoidismos;
- Cretinismo;
- Mixedema;
- Bócios não tóxicos;
- Tirotoxicose;
- Reduzir colesterol LDL quando há arteriosclerose ou xantomatose;
Em combinação com agentes antitiroidianos pode ser usado para prevenir hipotiroidismo, especialmente após um bócio. Só deve ser usado para tratar obesidade quando exames de sangue indicam baixos níveis de T3 e T4 em sangue.[3]
Contra-indicações[editar | editar código-fonte]
Hipersensibilidade a algum dos componentes, tireotoxicose clínica ou subclínica, TSH suprimido com níveis normais de T3 e T4, insuficiência renal.[3]
Farmacocinética[editar | editar código-fonte]
Os sintomas de hipotireoidismo só começam a melhorar após 2 a 3 semanas de tratamento e o efeito máximo do medicamento demora pelo menos 6 semanas. Já no caso de mixedema, com tratamento IV, a melhora pode ser visível em 8h e o efeito máximo em 24h. A levotiroxina geralmente é em comprimido, mas pode ser por via intravenosa em caso de mixedema ou coma causado por hipotireoidismo não tratado. A absorção oral é altamente variável (40 a 80%), influenciada por diversos alimentos e medicamentos, idade e saúde. É absorvida no jejuno e íleo. A absorção pode ser aumentada pelo jejum, e é reduzida em pacientes com síndromes de má absorção, insuficiência cardíaca congestiva ou diarreia. Certos alimentos, tais como a fórmula de soja e as fibras alimentarem, diminuem a absorção de T4.[4]
Mais de 99% de levotiroxina (T4) está ligado às proteínas plasmáticas, principalmente tiroxina-globulina (TGB), pré-albumina e albumina. Estas proteínas têm uma afinidade mais elevada para T4 que para liotironina (T3). Muitas condições clínicas e medicamentos simultâneos podem afetar a ligação às proteínas plasmáticas resultando em alterações clinicamente significativas na atividade da função hormonal da tireoide de fármaco livre, que é metabolicamente ativo.[4]
Os hormônios da tireoide são metabolizados no fígado por glucuronidação e sulfatação e são excretados na bile para o intestino. Circulação entero-hepática também ocorre após a hidrólise e absorção no intestino. Boa parte do iodo libertado durante o metabolismo é utilizado para a síntese de novas hormonas da tireoide.[4]
Os hormônios tireoidianos são eliminados principalmente pelos rins; uma porção (20%) de T4 conjugado a metabolitos são excretados nas fezes. A excreção urinária de T4 diminui com a idade. A meia-vida de eliminação de levotiroxina é de 6 a 7 dias em pacientes com tireoide normal, 9 a 10 dias em pacientes com hipotireoidismo e 3 a 4 dias em pacientes com hipertireoidismo.[4]
Seu uso na gravidez é mais benéfico que o hipotireoidismo em qualquer trimestre (categoria A). Passa a leite em quantidades insignificantes.[2]
Mecanismo de ação[editar | editar código-fonte]
A T4 no sangue se transforma pouco a pouco em T3, ao perder um átomo de iodo, e se torna três vezes mais eficiente em ativar os receptores intracelulares específicos da tireoide. A T3 e T4 estimulam o crescimento, remodelação e maturação dos tecidos, aumentam o gasto de energia e o desenvolvimento do sistema nervoso.[4]
Efeitos colaterais[editar | editar código-fonte]
Geralmente são sintomas de hipertireoidismo e podem incluir[2]:
- Taquicardia,
- Arritmias cardíacas,
- Dor torácica (Angina de peito),
- Dor de cabeça,
- Agitação,
- Irritabilidade,
- Insônia,
- Fraqueza muscular,
- Tremores,
- Cólicas,
- Intolerância ao calor,
- Transpiração excessiva,
- Perda de peso apesar do aumento do apetite,
- Irregularidades menstruais,
- Diarreia e vômitos.
Pode causar osteoporose especialmente após a menopausa. Também pode desencadear ou agravar uma insuficiência cardíaca congestiva ou outra cardiopatia. Em crianças pode causar perda de cabelo.[2]
Todas estas reações adversas geralmente desaparecem após a redução da dose ou interrupção temporária do tratamento.[2]
Interações medicamentosas[editar | editar código-fonte]
Efeito reduzido por[3]: antiácidos que contêm alumínio, ferro ou cálcio; lopinavir, ritonavir, barbitúricos, rifampicina, carbamazepina, fenitoína, aumento de estrógenos.
Eficácia diminuída por[3]: sertralina, cloroquina, proguanil, inibidores da tirosina quinase (como imatinib, sunitinib, sorafenib ou motesanib), antitireoidianos, glucocorticoides, ß-bloqueadores (especialmente propranolol), amiodarona.
Efeito aumentado por[3]: anticoagulantes orais; salicilatos, furosemida em doses altas, clofibrato.
Absorção reduzida por[5]: Colestiramina, Carbonato de cálcio, Sevelamer, Hidróxido de alumínio, Sais de ferro, Multivitamínicos, Orlistat, Sucralfato e Poliestireno sulfonato de cálcio.
Diminui o efeito de antidiabéticos.
Aumenta o efeito de catecolaminas (Adrenalina, noradrenalina e dopamina).[3]
História[editar | editar código-fonte]
A tiroxina foi isolada pela primeira vez em sua forma pura no ano de 1914 na Clínica Mayo por Edward Calvin Kendall, a partir de extratos da glândula tireóide de um porco.[6] O hormônio foi sintetizado em 1927 pelos britânicos químicos Charles Robert Harington e George Barger.[7]
Referências
- ↑ NY Times
- ↑ a b c d e http://www.tqfarma.com/productos/vademecum-mk/preparados-hormonales-sistemicos/levotiroxina-mk
- ↑ a b c d e f g h http://www.vademecum.es/principios-activos-levotiroxina+sodica-h03aa01
- ↑ a b c d e http://www.iqb.es/cbasicas/farma/farma04/l020.htm
- ↑ http://www.mdsaude.com/2014/09/levotiroxina-puran-t4.html
- ↑ «Levothyroxine» (em inglês). Iahealth. Consultado em 5 de novembro de 2013
- ↑ «Purpose Hormone» (em inglês). Pubs Acs. Consultado em 5 de novembro de 2013
Ligações externas[editar | editar código-fonte]
- Levothyroxine (em inglês)
- Levothyroxine no MedlinePlus (em inglês)
- Efeitos (em inglês)
- Biblioteca nacional (em inglês)
