Doença de Hirschsprung
| Doença de Hirschsprung | |
|---|---|
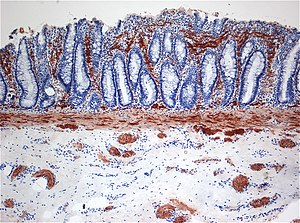
| Histopatologia da Doença de Hirschsprung mostrando fibras nervosas positivas (marrons) de acetilcolina esterase (AchE) anormais na mucosa | |
| Especialidade | pediatria, digestive system surgery, gastrenterologia |
| Classificação e recursos externos | |
| CID-10 | Q43.1 |
| CID-11 | 1772690306 |
| OMIM | 600156, 606874, 606875, 608462, 611644 |
| DiseasesDB | 5901 |
| MedlinePlus | 001140 |
| eMedicine | 178493 |
| MeSH | D006627 |
A Doença de Hirschsprung (DH ou HD, na sigla em inglês), megacólon agangliônico congênito ou megacólon congênito é um doença congênita rara a qual ocorre um aumento do cólon causado por obstrução intestinal resultante de uma ausência das células ganglionares do plexo mioentérico e submucoso do sistema nervoso entérico que se inicia no ânus e progride superiormente.[1] O sintoma geralmente se apresentam entre os primeiros dias de vida até dois meses, e o mais proeminente é a constipação, outros sintomas podem incluir vômitos, dor abdominal, diarréia e crescimento lento. As complicações podem incluir enterocolite, megacólon, obstrução intestinal e perfuração intestinal.[2][3]
O tratamento geralmente é feito por cirurgia para remover a seção afetada do intestino. Em alguns casos, um transplante intestinal pode ser recomendado.[3] A Doença de Hirschsprung ocorre em cerca de um em cada 5 mil recém-nascidos, indivíduos do sexo masculino são afetados com mais frequência.[2] Acredita-se que a condição tenha sido detectada pela primeira vez em 1691 pelo anatomista neerlandês Frederik Ruysch,[4] mas a doença recebe o nome do médico dinamarquês Harald Hirschsprung, que a descreveu em 1888 e iniciou as pesquisas sobre a doença.[5][6]
Sintomas
[editar | editar código-fonte]Normalmente, a Doença de Hirschsprung é diagnosticada logo após o nascimento devido à presença de megacólon ou porque o bebê não consegue evacuar as primeiras fezes (mecônio).[7] Normalmente, 90% dos bebês passam seu primeiro mecônio em 24 horas e 99% em 48 horas.[8] Outros sintomas incluem vômito verde ou marrom, inchaço do abdômen, gases excessivos e diarreia com sangue.[7]
Alguns casos são diagnosticados mais tarde, na infância, mas geralmente antes dos 10 anos de idade.[7] A criança pode apresentar retenção fecal, constipação ou distensão abdominal.[7]
Apesar de raro, também é possível desenvolver a doença na idade adulta. Também há casos de pessoas que nascem com adoeça mas são diagnosticadas apenas quando adultas.[7]
Síndromes associadas
[editar | editar código-fonte]A Doença de Hirschsprung também pode se apresentar como parte de distúrbios multissistêmicos, como:[9]
- Síndrome de Bardet-Biedl;
- Hipoplasia da Cartilagem Cabelo;[10]
- Síndrome de Hipoventilação Central Congênita;[11]
- Neoplasia Endócrina Múltipla Tipo 2;[12]
- Síndrome de Mowat-Wilson;[13]
- Síndrome de Smith-Lemli-Opitz;[14]
- Trissomia do Cromossomo 21(Síndrome de Down);[15]
- Algumas formas de Síndrome de Waardenburg.
Causa
[editar | editar código-fonte]O distúrbio pode ocorrer por si só ou em associação com outros distúrbios genéticos, como Síndrome de Down ou Síndrome de Waardenburg.[2][3] Cerca de metade dos casos isolados estão ligados a uma mutação genética específica e cerca de 20% ocorrem dentro da família. Alguns casos ocorrem de maneira autossômica dominante. A causa dos casos restantes não é clara.[2] Se pais saudáveis tiverem um filho com a doença, o próximo filho tem 4% de chance de nascer com a condição.[3] A condição é dividida em dois tipos principais, segmento curto e segmento longo, dependendo de quanto o intestino é afetado.[2] Raramente, o intestino delgado é afetado.[3] O diagnóstico é baseado na avaliação dos sintomas e confirmado por biópsia.[1]
Genética
[editar | editar código-fonte]| Modelo | OMIM | Gene | Locus |
|---|---|---|---|
| HSCR1 | OMIM 142623 | RET | 10q11.2 |
| HSCR2 | OMIM 600155 | EDNRB | 13q22 |
| HSCR3 | OMIM 600837 | GDNF | 5p13.1-p12 |
| HSCR4 | OMIM 131242 | EDN3 | 20q13.2-q13.3 |
| HSCR5 | OMIM 600156 | ? | 21q22 |
| HSCR6 | OMIM 606874 | ? | 3p21 |
| HSCR7 | OMIM 606875 | ? | 19q12 |
| HSCR8 | OMIM 608462 | ? | 16q23 |
| HSCR9 | OMIM 611644 | ? | 4q31-32 |
| - | OMIM 602229 | SOX10 | 22q13 |
| - | OMIM 600423 | ECE1 | 1p36.1 |
| - | OMIM 602018 | NRTN | 19p13.3 |
| - | OMIM 602595 | GEMIN2 (proteína 2 de ligação à gema) | 14q13-q21 |
| - | OMIM 191315 | NTRK1 | 1q23.1 |
| - | OMIM 605802 | ZEB2 | 2q22.3 |
Vários genes e regiões específicas nos cromossomos (Lócus) foram mostrados ou sugeridos como associados à Doença de Hirschsprung:
O proto-oncogene RET é responsável pela maior proporção de casos familiares e esporádicos, com uma ampla gama de mutações espalhadas ao longo de toda a sua região de codificação.[16] Um proto-oncogene pode causar câncer se for mutado ou superexpresso.[17]
Proto-oncogene RET
[editar | editar código-fonte]RET é um gene que codifica proteínas que auxiliam as células da crista neural em seu movimento através do trato digestivo durante o desenvolvimento do embrião. Essas células da crista neural eventualmente formam feixes de células nervosas chamadas gânglios. O EDNRB codifica as proteínas que conectam essas células nervosas ao trato digestivo. Assim, mutações nesses dois genes podem levar diretamente à ausência de certas fibras nervosas no cólon. A pesquisa sugere que vários genes estão associados à Doença de Hirschsprung. Além disso, uma nova pesquisa sugere que as mutações nas sequências genômicas envolvidas na regulação do EDNRB têm um impacto maior na Doença de Hirschsprung do que se pensava anteriormente.[18]
O gene RET pode sofrer mutações de várias maneiras e está associado à Síndrome de Down. Visto que a Síndrome de Down é comórbida em 2% dos casos de Hirschsprung, existe uma probabilidade de que o RET esteja fortemente envolvido na Doença de Hirschsprung e na Síndrome de Down. O RET também está associado ao câncer medular da tireoide e ao neuroblastoma, um tipo de câncer comum em crianças. Ambos os distúrbios são mais comuns em pacientes de Hirschsprung do que na população em geral. Uma função que RE T controla é a viagem das células da crista neural através dos intestinos no feto em desenvolvimento. Quanto mais cedo a mutação RET ocorre na Doença de Hirschsprung, mais grave se torna a doença.[18]
Outros genes
[editar | editar código-fonte]Variações de DNA comuns e raras na Neuregulina 1(NRG1) e na NRG3 (NRG3) foram inicialmente mostradas como associadas à doença em pacientes chineses por meio de um estudo de associação do genoma realizado pela equipe de Hong Kong em 2009[19] e 2012, respectivamente.[20] Estudos subsequentes em pacientes asiáticos e caucasianos confirmaram os achados iniciais da Universidade de Hong Kong. Variantes raras e comuns nesses dois genes foram identificadas em tailandeses, coreanos, indonésios e espanhóis.[21] Esses dois genes são conhecidos por desempenhar um papel na formação do sistema nervoso entérico; portanto, é provável que estejam envolvidos na patologia da Doença de Hirschsprung, pelo menos em alguns casos.[19][20][21]
Outro gene associado a esta condição é a NADPH oxidase, domínio 5 de ligação de cálcio de mão EF (NOX5). Este gene está localizado no braço longo do cromossomo 15 (15q23).[22]
Fisiopatologia
[editar | editar código-fonte]Durante o desenvolvimento pré-natal normal, as células da crista neural migram para o intestino grosso (cólon) para formar as redes de nervos chamadas plexo mioentérico (Plexo de Auerbach) (entre as camadas de músculo liso da parede do trato gastrointestinal) e o plexo submucoso (Plexo de Meissner) (dentro da submucosa da parede do trato gastrointestinal). Na Doença de Hirschsprung, a migração não é completa e parte do cólon não possui esses corpos nervosos que regulam a atividade do cólon. O segmento afetado do cólon não consegue relaxar e passar fezes, criando uma obstrução.[23]
A teoria mais aceita é que a Doença de Hirschsprung seja causada por um defeito na migração craniocaudal de neuroblastos originados da crista neural que ocorre durante as primeiras 12 semanas de gestação. Defeitos na diferenciação de neuroblastos em células ganglionares e destruição acelerada de células ganglionares dentro do intestino também podem contribuir para o distúrbio.[24]
A falta de células ganglionares no plexo mioentérico e submucoso está associada à Doença de Hirschsprung.[7] Com a Doença de Hirschsprung, o segmento sem neurônios (aganglionar) fica contraído, fazendo com que a seção proximal normal do intestino se distenda com fezes. Acredita-se que esse estreitamento do cólon distal e a falha de relaxamento no segmento aganglionar sejam causados pela falta de neurônios contendo óxido nítrico sintase.[7]
A característica mais citada é a ausência de células ganglionares: notadamente em homens, 75% não têm nenhuma no final do cólon (retossigmóide) e 8% não têm células ganglionares em todo o cólon. A seção aumentada do intestino é encontrada proximalmente, enquanto a seção aganglionar estreitada é encontrada distalmente, mais perto do final do intestino. A ausência de células ganglionares resulta em uma superestimulação persistente dos nervos na região afetada, resultando em contração.
A doença equivalente em cavalos é a Síndrome Letal Do Overo Branco.[25]
Diagnóstico
[editar | editar código-fonte]
O diagnóstico definitivo é feito por biópsia por sucção do segmento estreitado distalmente.[26] Um exame histológico do tecido tem por objetivo mostrar a falta de células nervosas ganglionares. As técnicas de diagnóstico envolvem manometria anorretal,[27] enema baritado e biópsia retal. A biópsia retal por sucção é considerada o padrão ouro internacional atual no diagnóstico da Doença de Hirschsprung.[28]
Exames radiológicos também podem ajudar no diagnóstico.[29] A cineanografia (fluoroscopia do meio de contraste passando pela região anorretal) auxilia na determinação do nível dos intestinos afetados.[30]
Tratamento
[editar | editar código-fonte]O Tratamento da doença de Hirschsprung consiste na remoção cirúrgica (ressecção) da seção anormal do cólon, seguida de anastomose .
O primeiro estágio do tratamento costumava ser uma colostomia reversível. Nessa abordagem, a extremidade saudável do intestino grosso é cortada e presa a uma abertura criada na parte frontal do abdômen. As fezes serão descartadas através de um orifício no abdômen, chamada colostomia, para uma bolsa de ostomia. Mais tarde, após a recuperação do paciente e do intestino, quando o peso e a idade estiverem ideais, a "nova" extremidade funcional do intestino é conectada ao ânus.[31] O primeiro tratamento cirúrgico envolvendo ressecção cirúrgica seguida de reanastomose sem colostomia ocorreu já em 1933 pelo Dr. Baird em Birmingham em um menino de um ano de idade.

Em casos raros, quando uma grande parte, ou todo o intestino grosso é afetado, quando outras doenças se associam e impedem a recuperação e o tratamento esperado com colostomia, é necessária uma ileostomia. O ileostomia irá ignorar todo o intestino grosso e as fezes serão eliminadas diretamente do intestino delgado para a bolsa de ileostomia.[32]
Outros procedimentos
[editar | editar código-fonte]O cirurgião sueco-estadunidense Orvar Swenson (1909–2012), que descobriu a causa da Doença de Hirschsprung, realizou pela primeira vez o tratamento cirúrgico da doença atraves de cirurgia pull-through, em 1948. Desde então, o procedimento tem sido usado, principalmente, em pacientes mais jovens. O procedimento consistem em puxar o intestino para fora do ânus, cortar a parte afetada pela doença e conectar a parte saudável no ânus.[33][34]

Atualmente, várias abordagens cirúrgicas diferentes são usadas, incluindo os procedimentos de Swenson, Soave, Duhamel e Boley.[34] O procedimento de Swenson deixa uma pequena porção do intestino doente. O procedimento Soave, em homenagem ao cirurgião pediatra italiano, Franco Soave [it] (1917–1984), deixa a parede externa do cólon inalterada. O procedimento de Boley, iniciado pelo cirurgião estadunidense Scott Boley (n. 1941), é uma pequena modificação do procedimento de Soave, então o procedimento é constantemente chamado de "Soave-Boley".[35][36] O procedimento de Duhamel, em homenagem ao cirurgião pediátrico francês Bernard Duhamel (1917–1996), usa um grampeador cirúrgico para conectar o intestino saudável ao doente.
15% das crianças não conseguem o controle intestinal completo, então outros tratamentos são necessários. A constipação pode ser tratada com laxantes ou dieta rica em fibras. Nesses pacientes, a desidratação grave pode ser um fator importante em seu estilo de vida. A ileostomia e o Enema Colônico Anterógrado de Malone também é uma opção.[37] A Técnica de Malone consiste em passar um tubo pela parede abdominal para o apêndice ou, se disponível, para o cólon. O intestino é então irrigado diariamente.[38]
Se a porção afetada do intestino grosso estiver restrita à porção inferior do reto, outros procedimentos cirúrgicos podem ser realizados, como uma miectomia retal posterior. O prognóstico tem resultados positivos em 70% dos casos. A constipação crônica pós-operatória está presente em 7 a 8% dos casos operados. Enterocolite pós-operatória, uma manifestação grave, está presente em 10–20% dos pacientes operados.
Epidemiologia
[editar | editar código-fonte]De acordo com um estudo de 1984 conduzido em Maryland, a Doença de Hirschsprung aparece em 18,6 por 100.000 nascidos vivos.[39] No Japão, ocorre a uma taxa semelhante de cerca de 1 em 5.000 nascimentos (20 por 100.000).[40] A doença também mais comum em indivíduos do sexo masculino e em pessoas brancas.[41] 9% casos de Hirschsprung ocorrem em Pessoas com Síndrome de Down.[39] A maioria dos casos é diagnosticada antes de o paciente completar 10 anos de idade.[7]
História
[editar | editar código-fonte]O primeiro relato da doença de Hirschsprung data de 1691,[42] quando foi descrita pelo anatomista neerlandês Frederik Ruysch.[43] No entanto, a doença foi batizada em homenagem a Harald Hirschsprung, o médico dinamarquês que descreveu pela primeira vez dois bebês que morreram dessa doença em 1888.[5][6]
A Doença de Hirschsprung é uma doença congênita do cólon em que certas células nervosas, conhecidas como células ganglionares, estão ausentes, causando constipação crônica.[44] Em pacientes com Doença de Hirschsprung, os plexos mioentérico e submucoso estão ausentes.[45]
A primeira publicação sobre uma importante descoberta genética da doença foi de Martucciello Giuseppe em 1992. Os autores descreveram o caso de um paciente com aganglionose colônica total associada a um cariótipo 46, XX, del 10 (q11.21 q21.2).[46] O principal gene da Doença de Hirschsprung foi identificado nesta região cromossômica 10, era o proto-oncogene RET.[47]
Por muito tempo, a Doença de Hirschsprung foi considerada uma doença multifatorial, em que uma combinação de fatores naturais e estímulos era considerada a causa. No entanto, em agosto de 1993, dois artigos de grupos independentes na Nature Genetics apontou que a Doença de Hirschsprung poderia ser mapeada para um trecho do cromossomo 10. Essa pesquisa também sugeriu que um único gene era responsável pelo distúrbio. No entanto, os pesquisadores não conseguiram isolá-lo.[48][49]
Veja também
[editar | editar código-fonte]- Acalasia
- Ostomia
- Ileostomia
- Colostomia
- Íleo paralítico
- Elise Sørensen
- Bolsa de ostomia
- Harald Hirschsprung
- Displasia neuronal intestinal
Referências
[editar | editar código-fonte]- ↑ a b «Hirschsprung Disease». NORD (National Organization for Rare Disorders). 2017. Consultado em 14 de dezembro de 2017
- ↑ a b c d e «Hirschsprung disease». Genetics Home Reference (em inglês). Agosto de 2012. Consultado em 14 de dezembro de 2017
- ↑ a b c d e «Hirschsprung's disease». Genetic and Rare Diseases Information Center (GARD) – an NCATS Program (em inglês). 2017. Consultado em 14 de dezembro de 2017
- ↑ Holschneider, Alexander Matthias; Puri, Prem (2007). Hirschsprung's Disease and Allied Disorders (em inglês). [S.l.]: Springer Science & Business Media. ISBN 9783540339359
- ↑ a b «Hirschsprung's disease». www.whonamedit.com. Consultado em 8 de outubro de 2019
- ↑ a b Hirschsprung, H. (1888). «Stuhlträgheit Neugeborener in Folge von Dilatation und Hypertrophie des Colons». Berlin. Jahrbuch für Kinderheilkunde und physische Erziehung. 27: 1–7
- ↑ a b c d e f g h Goldman, Lee (2012). Goldman's Cecil Medicine 24th ed. Philadelphia: Elsevier Saunders. 867 páginas. ISBN 978-1437727883
- ↑ Kimura, Ken; Loening-Baucke, Vera (1 de novembro de 1999). «Failure to Pass Meconium: Diagnosing Neonatal Intestinal Obstruction». American Family Physician (em inglês). 60 (7): 2043–50. ISSN 0002-838X. PMID 10569507
- ↑ OMIM 142623
- ↑ Mäkitie O, Heikkinen M, Kaitila I, Rintala R (2002). «Hirschsprung's disease in cartilage-hair hypoplasia has poor prognosis». J Pediatr Surg. 37 (11): 1585–8. PMID 12407544. doi:10.1053/jpsu.2002.36189
- ↑ de Pontual L, Pelet A, Clement-Ziza M, Trochet D, Antonarakis SE, Attie-Bitach T, Beales PL, Blouin JL, Dastot-Le Moal F, Dollfus H, Goossens M, Katsanis N, Touraine R, Feingold J, Munnich A, Lyonnet S, Amiel J (2007). «Epistatic interactions with a common hypomorphic RET allele in syndromic Hirschsprung disease». Human Mutation. 28 (8): 790–6. PMID 17397038. doi:10.1002/humu.20517
- ↑ Saunders CJ, Zhao W, Ardinger HH (2009). «Comprehensive ZEB2 gene analysis for Mowat-Wilson syndrome in a North American cohort: a suggested approach to molecular diagnostics». American Journal of Medical Genetics. 149A (11): 2527–31. PMID 19842203. doi:10.1002/ajmg.a.33067
- ↑ Bonnard A, Zeidan S, Degas V, Viala J, Baumann C, Berrebi D, Perrusson O, El Ghoneimi A (2009). «Outcomes of Hirschsprung's disease associated with Mowat-Wilson syndrome». Journal of Pediatric Surgery. 44 (3): 587–91. PMID 19302864. doi:10.1016/j.jpedsurg.2008.10.066
- ↑ Mueller C, Patel S, Irons M, Antshel K, Salen G, Tint GS, Bay C (2003). «Normal cognition and behavior in a Smith-Lemli-Opitz syndrome patient who presented with Hirschsprung disease». American Journal of Medical Genetics. 123A (1): 100–6. PMC 1201564
 . PMID 14556255. doi:10.1002/ajmg.a.20491
. PMID 14556255. doi:10.1002/ajmg.a.20491
- ↑ Flori E, Girodon E, Samama B, Becmeur F, Viville B, Girard-Lemaire F, Doray B, Schluth C, Marcellin L, Boehm N, Goossens M, Pingault V (2005). «Trisomy 7 mosaicism, maternal uniparental heterodisomy 7 and Hirschsprung's disease in a child with Silver-Russell syndrome». European Journal of Human Genetics. 13 (9): 1013–8. PMID 15915162. doi:10.1038/sj.ejhg.5201442
- ↑ Martucciello G, Ceccherini I, Lerone M, Jasonni V (2000). «Pathogenesis of Hirschsprung's disease». Journal of Pediatric Surgery. 35 (7): 1017–1025. PMID 10917288. doi:10.1053/jpsu.2000.7763
- ↑ Chial, H (2008). «Proto-oncogenes to Oncogenes to Cancer». Nature Education. 1. 33 páginas
- ↑ a b Puri P, Shinkai T (2004). «Pathogenesis of Hirschsprung's disease and its variants: recent progress». Semin. Pediatr. Surg. 13 (1): 18–24. PMID 14765367. doi:10.1053/j.sempedsurg.2003.09.004
- ↑ a b Garcia-Barcelo, Maria-Merce (2009). «Genome-wide association study identifies NRG1 as a susceptibility locus for Hirschsprung's disease». Proc. Natl. Acad. Sci. USA. 106 (8): 2694–2699. Bibcode:2009PNAS..106.2694G. PMC 2650328
 . PMID 19196962. doi:10.1073/pnas.0809630105
. PMID 19196962. doi:10.1073/pnas.0809630105
- ↑ a b Tang, Clara (10 de maio de 2012). «Genome-wide copy number analysis uncovers a new HSCR gene: NRG3.». PLOS Genet. 8 (5): e1002687. PMC 3349728
 . PMID 22589734. doi:10.1371/journal.pgen.1002687
. PMID 22589734. doi:10.1371/journal.pgen.1002687
- ↑ a b Yang J, Duan S, Zhong R, Yin J, Pu J, Ke J, Lu X, Zou L, Zhang H, Zhu Z, Wang D, Xiao H, Guo A, Xia J, Miao X, Tang S, Wang G (2013). «Exome sequencing identified NRG3 as a novel susceptible gene of Hirschsprung's disease in a Chinese population». Mol. Neurobiol. 47 (3): 957–66. PMID 23315268. doi:10.1007/s12035-012-8392-4
- ↑ Shin JG, Seo JY, Seo JM, Kim DY, Oh JT, Park KW, Kim HY, Kim JH, Shin HD (2019) Association analysis of NOX5 polymorphisms with Hirschsprung disease. J Pediatr Surg
- ↑ Parisi MA; Pagon, RA; Bird, TD; Dolan, CR; Stephens, K; Adam, MP (2002). «Hirschsprung Disease Overview». GeneReviews. PMID 20301612
- ↑ Kays DW (1996). «Surgical conditions of the neonatal intestinal tract». Clinics in Perinatology. 23 (2): 353–75. PMID 8780909. doi:10.1016/S0095-5108(18)30246-X
- ↑ Metallinos DL, Bowling AT, Rine J (junho de 1998). «A missense mutation in the endothelin-B receptor gene is associated with Lethal White Foal Syndrome: an equine version of Hirschsprung disease». Mamm. Genome. 9 (6): 426–31. PMID 9585428. doi:10.1007/s003359900790. Cópia arquivada em 16 de setembro de 2000
- ↑ Dobbins WO, Bill AH (1965). «Diagnosis of Hirschsprung's Disease Excluded by Rectal Suction Biopsy». New England Journal of Medicine. 272 (19): 990–993. PMID 14279253. doi:10.1056/NEJM196505132721903
- ↑ Eli Ehrenpreis (outubro de 2003). Anal and rectal diseases explained. [S.l.]: Remedica. pp. 15–. ISBN 978-1-901346-67-1. Consultado em 12 de novembro de 2010
- ↑ Martucciello G, Pini Prato A, Puri P, Holschneider AM, Meier-Ruge W, Jasonni V, Tovar JA, Grosfeld JL (2005). «Controversies concerning diagnostic guidelines for anomalies of the enteric nervous system: a report from the fourth International Symposium on Hirschsprung's disease and related neurocristopathies». J Pediatr Surg. 40 (10): 1527–31. PMID 16226977. doi:10.1016/j.jpedsurg.2005.07.053
- ↑ Kim HJ, Kim AY, Lee CW, Yu CS, Kim JS, Kim PN, Lee MG, Ha HK (2008). «Hirschsprung disease and hypoganglionosis in adults: radiologic findings and differentiation». Radiology. 247 (2): 428–34. PMID 18430875. doi:10.1148/radiol.2472070182
- ↑ Hope, John W.; Borns, Patricia Flint; Berg, Paul K. (setembro de 1965). «Roentgenologic Manifestations of Hirschsprung's Disease in Infancy». American Journal of Roentgenology. 95 (1): 217–229. PMID 14344366. doi:10.2214/ajr.95.1.217
- ↑ Tannuri, Uenis; Tannuri, Ana Cristina Aoun (abril de 2007). «Megacolo congênito no recém-nascido: qual o melhor tratamento?». Revista da Associação Médica Brasileira: 100–101. ISSN 0104-4230. doi:10.1590/S0104-42302007000200008. Consultado em 31 de dezembro de 2021
- ↑ Kfouri, Cláudio Franco do Amaral; AcCBC-SP; Romania, Maria Clara Ferreira Nonato; Wandeur, Tayna Rodrigues; Leal, Luana Queiroz; Camargo, Amanda Vermelho Leão; Santos, Cíntia Cristina Pereira dos; Ignácio, Gabriela Pastre de Oliveira; Batista, Leandro Ruas (21 de setembro de 2018). «Doença de Hirschsprung com aganglionose colônica total associado a sinais clínicos atípicos em um recém-nascido». Revista Relato de Casos do CBC (4): 1–6. doi:10.30928/2527-2039e-20182009. Consultado em 31 de dezembro de 2021
- ↑ Swenson O (1989). «My early experience with Hirschsprung's disease». J. Pediatr. Surg. 24 (8): 839–44; discussion 844–5. PMID 2671336. doi:10.1016/S0022-3468(89)80549-4
- ↑ a b «Hirschsprung disease». American Pediatric Surgical Association. Consultado em 11 de junho de 2019
- ↑ W. Allan Walker (1 de julho de 2004). Pediatric gastrointestinal disease: pathophysiology, diagnosis, management. [S.l.]: PMPH-USA. pp. 2120–. ISBN 978-1-55009-240-0. Consultado em 12 de novembro de 2010
- ↑ Timothy R. Koch (2003). Colonic diseases. [S.l.]: Humana Press. pp. 387–. ISBN 978-0-89603-961-2. Consultado em 12 de novembro de 2010
- ↑ Malone PS, Ransley PG, Kiely EM (1990). «Preliminary report: the antegrade continence enema». Lancet. 336 (8725): 1217–1218. PMID 1978072. doi:10.1016/0140-6736(90)92834-5
- ↑ Walsh RA, Koyle MA, Waxman SW (2000). «The Malone ACE Procedure for Fecal Incontinence». Infections in Urology. 13 (4)
- ↑ a b Goldberg EL (1984). «An epidemiological study of Hirschsprung's disease». Int J Epidemiol. 13 (4): 479–85. PMID 6240474. doi:10.1093/ije/13.4.479
- ↑ Suita S, Taguchi T, Ieiri S, Nakatsuji T (2005). «Hirschsprung's disease in Japan: analysis of 3852 patients based on a nationwide survey in 30 years». Journal of Pediatric Surgery. 40 (1): 197–201; discussion 201–2. PMID 15868585. doi:10.1016/j.jpedsurg.2004.09.052
- ↑ Colwell, Janice (2004). Fecal and Urinary Diversion Management. [S.l.]: Mosby. 264 páginas. ISBN 978-0-323-02248-4
- ↑ Hirschsprung's Disease and Allied Disorders. Berlin: Springer. 2007. ISBN 978-3-540-33934-2
- ↑ «Hirschsprung Disease: Background, Pathophysiology, Epidemiology». 8 de janeiro de 2017
- ↑ Worman S, Ganiats TG (1995). «Hirschsprung's disease: a cause of chronic constipation in children». Am Fam Physician. 51 (2): 487–94. PMID 7840044
- ↑ «What is the pathophysiology of Hirschsprung disease?»
- ↑ Martucciello G; Bicocchi MP; Dodero P.; Lerone M.; Silengo Cirillo M; Puliti A; Gimelli G; Romeo G. (1992). «Total colonic aganglionosis associated with interstitial deletion of the long arm of chromosome 10». Pediatric Surgery International. 7 (4): 308–310. doi:10.1007/BF00183991
- ↑ Romeo G, Ronchetto P, Luo Y, Barone V, Seri M, Ceccherini I, Pasini B, Bocciardi R, Lerone M, Kääriäinen H (1994). «Point mutations affecting the tyrosine kinase domain of the RET proto-oncogene in Hirschsprung's disease». Nature. 367 (6461): 377–378. Bibcode:1994Natur.367..377R. PMID 8114938. doi:10.1038/367377a0
- ↑ Angrist M, Kauffman E, Slaugenhaupt SA, Matise TC, Puffenberger EG, Washington SS, Lipson A, Cass DT, Reyna T, Weeks DE (1993). «A gene for Hirschsprung disease (megacolon) in the pericentromeric region of human chromosome 10». Nat. Genet. 4 (4): 351–6. PMID 8401581. doi:10.1038/ng0893-351
- ↑ Lyonnet S, Bolino A, Pelet A, Abel L, Nihoul-Fékété C, Briard ML, Mok-Siu V, Kaariainen H, Martucciello G, Lerone M, Puliti A, Luo Y, Weissenbach J, Devoto M, Munnich A, Romeo G (1993). «A gene for Hirschsprung disease maps to the proximal long arm of chromosome 10». Nat. Genet. 4 (4): 346–50. PMID 8401580. doi:10.1038/ng0893-346