Doença arterial coronariana
Doença arterial coronária (português europeu) ou doença arterial coronariana (português brasileiro) é um grupo de doenças que inclui angina estável, angina instável, enfarte do miocárdio e paragem cardiorrespiratória.[10] Este grupo faz parte de um grupo maior de doenças, denominado doenças cardiovasculares, do qual é o tipo mais comum.[11] O sintoma mais comum é dor ou desconforto no peito que se pode deslocar para o ombro, braço, costas, pescoço ou maxilar.[1] Ocasionalmente os sintomas podem ser semelhantes a azia. Geralmente os sintomas manifestam-se durante o exercício físico ou em situações de stresse, duram poucos minutos e melhoram com repouso.[1] Pode ainda verificar-se falta de ar. Em alguns casos não se manifestam sintomas.[1] Ocasionalmente, o primeiro sinal é um ataque cardíaco.[2] Entre outras complicações estão insuficiência cardíaca ou arritmia cardíaca.[2]
Entre os fatores de risco estão a hipertensão arterial, fumar, diabetes, falta de exercício, obesidade, colesterol elevado, dieta inadequada, consumo excessivo de bebidas alcoólicas[4][3] e depressão.[12] O mecanismo subjacente envolve a aterosclerose das artérias do coração.[3] Há vários exames que podem auxiliar o diagnóstico, incluindo eletrocardiogramas, provas de esforço, coronariografia por tomografia computorizada e angiografia coronária por cateterismo, entre outros.[5]
A prevenção consiste em manter uma dieta saudável, praticar exercício físico com regularidade, manter um peso saudável e não fumar.[6] Por vezes são também usados medicamentos para controlar a diabetes, o colesterol elevado ou a hipertensão arterial.[6] As evidências dos benefícios do rastreio em pessoas de baixo risco e sem sintomas são limitadas.[13] O tratamento consiste nas mesmas medidas de prevenção,[14][7] podendo ainda ser recomendados outros medicamentos, incluindo antiagregantes plaquetares como a aspirina, betabloqueadores ou nitroglicerina.[7] Nos casos graves pode ser consideradas intervenções como Angioplastia coronária ou cirurgia de bypass coronário.[7][15] No entanto, em pessoas com doença estável não é claro se estas intervenções aumentam a esperança de vida ou diminuem o risco de ataques cardíacos em relação aos restantes tratamentos.[16]
Em 2015, as doenças arteriais coronárias afetavam 110 milhões de pessoas em todo o mundo, tendo resultado em 8,9 milhões de mortes,[8][9] um aumento em relação às 5,74 milhões de mortes em 1990.[11] No entanto, o risco de morte por doenças coronárias em determinada idade tem vindo a diminuir entre 1980 e 2010, sobretudo nos países desenvolvidos.[17] O número de casos de doenças coronárias em determinada idade também tem vindo a diminuir entre 1990 e 2010.[18] Em 2010, nos Estados Unidos, cerca de 20% das pessoas com mais de 65 anos apresentavam doenças arteriais coronárias, enquanto entre os 45 e 64 anos a percentagem era de apenas 7% e entre os 18 e 45 anos de 1,3%.[19] Em dada idade, a prevalência da doença é maior entre homens do que em mulheres.[19]
Fatores de risco[editar | editar código-fonte]
Lipídeos sanguíneos[editar | editar código-fonte]

O colesterol é o lipídeo predominante na lesão aterosclerótica. Níveis elevados de colesterol total e da fração LDL-colesterol relacionam-se com uma maior incidência de aterosclerose. Relação inversa pode ser observada quando analisamos a porção HDL-Colesterol. Como o HDL retira o colesterol do sangue e o envia para o fígado, níveis elevados são desejáveis para a redução do risco de aterosclerose.[20] São desejáveis níveis de LDL inferiores a 130 mg/dl e níveis de HDL superiores a 60 mg/dl, sendo que possuir um nível de HDL inferior a 35 mg/dl caracteriza uma potencialização do fator de risco.[21] O LDL representa 65% do colesterol plasmático, sendo que pessoas que apresentam níveis elevados de LDL são capazes de promover o desenvolvimento de aterosclerose em um período de dois anos; alguns estudos enfatizam mais a relação colesterol total/HDL e têm demonstrado que uma relação maior ou igual a 5 indicaria um alto risco, enquanto uma relação menor ou igual a 3,5 indicaria um baixo risco.[22]
Fumo[editar | editar código-fonte]
Os fumantes possuem uma chance 70% maior de desenvolver aterosclerose coronariana que os não fumantes; além disso, indivíduos que fumam 2 ou 3 maços por dia têm risco 2 a 3 vezes maior; o risco também se eleva com a profundidade da inalação e com o número total de anos em que fumou, pois o ato de fumar aumenta a adesividade das plaquetas (contribuindo para o aumento da lesão aterosclerótica), lesa o endotélio arterial, além de contribuir com o aumento da pressão sanguínea.[20]
O fumo também gera espessamento arterial e promove a proliferação de células lisas, além de aumentar o nível de colesterol total, a fração LDL-colesterol e diminuir os níveis de HDL-colesterol.[23]
Além dos fumantes ativos, as pessoas que entram em contato com a fumaça do cigarro também têm risco aumentado de desenvolver aterosclerose coronariana em relação aos não fumantes.[22]
Hipertensão[editar | editar código-fonte]
Os riscos de desenvolvimento de aterosclerose coronariana relacionados à pressão sanguínea aumentam continuamente a partir de valores mais baixos até os valores mais altos; isso quer dizer que não existe um valor ideal para a pressão arterial, pois cada aumento na pressão sistólica e diastólica constitui um aumento no fator de risco da doença.[20] As alterações do fluxo sanguíneo lesam a parede interna da artéria,[21] além de provocar alterações morfológicas e funcionais na microcirculação coronária, espessamento da camada média, rarefação das arteríolas, fibrose e edema da parede vascular.[23]
Idade e sexo[editar | editar código-fonte]
Até os 50 anos de idade, a taxa de mortalidade por doenças cardíacas é várias vezes maior em homens que em mulheres; no entanto, após a menopausa, as taxas de doenças cardíacas em mulheres aumentam consideravelmente, de forma a quase alcançar a taxa masculina por volta dos 60 anos, provavelmente devido a algum fator protetor presente nos estrógenos, cujos níveis caem profundamente após a menopausa;[21] porém alguns estudos revelam o contrário, onde homens que recebiam hormônios femininos aumentavam o risco da doença.[22]
Diabetes e intolerância à glicose[editar | editar código-fonte]

A intolerância à glicose é um predecessor do diabetes tipo II, sendo um efeito direto da obesidade e frequentemente associado à hipertensão, valores elevados de LDL-colesterol e valores baixos de HDL-colesterol. O risco de desenvolvimento de doença coronária é duas vezes maior em homens e três vezes maior em mulheres diabéticas, sendo que a taxa de mortalidade devido à aterosclerose coronariana em mulheres diabéticas parece ser tão grande quanto a taxa para homens não diabéticos da mesma idade.[20]
Hereditariedade[editar | editar código-fonte]
Um histórico familiar de ataque cardíaco, infarto ou morte súbita prematuros indica uma propensão aumentada de doença coronariana. História familiar de diabetes, hipertensão ou hiperlipidemia também aumenta a probabilidade de desenvolvimento de doença aterosclerótica.[20][21] No entanto deve ser questionado se isso é devido realmente à predisposição genética ou relacionado a hábitos inadequados no estilo de vida familiar.[21]
Obesidade[editar | editar código-fonte]
A obesidade está intimamente ligada a outros fatores de risco, pois eleva a pressão sangüínea, os níveis de lipídeos no sangue e o risco de contrair diabetes;[20] além de ser um fator de risco independente, sendo a mais perigosa a obesidade andróide, onde há acúmulo de gordura na região abdominal.[21][24]
Inatividade física[editar | editar código-fonte]
Pesquisas realizadas nos Estados Unidos indicam que a inatividade física dos estado-unidenses é tão grande que constitui um fator de risco maior para a cardiopatia coronariana que a combinação de colesterol alto, hipertensão e fumo,[25] sendo que, quanto maior for o nível de atividade física, menor é o risco de desenvolvimento da doença.[20][21][24] Além da inatividade física aumentar os riscos de obesidade, hipertensão, diabetes tipo II e provocar a diminuição dos níveis de HDL-colesterol, ela possui efeito direto no crescimento da placa de ateroma.[24]
Fisiopatologia[editar | editar código-fonte]
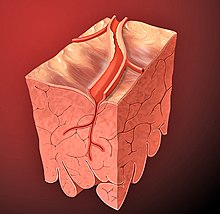
A aterosclerose coronariana se desenvolve gradualmente, em virtude de depósitos de gordura, colesterol, cálcio, colágeno e outros materiais que vão se depositando sobre a parede das artérias, restringindo o fluxo sanguíneo. Às vezes uma fissura, laceração ou ruptura de uma placa permite que o sangue penetre em seu interior, formando um coágulo que pode crescer, se desprender e ocluir a artéria, ocasionando um infarto; a trombose produzida por uma placa é o principal responsável pelos eventos cardiovasculares súbitos ou agudos.[21][25]
A camada interna da artéria coronária (denominada íntima) é crucial para a formação das placas de ateroma. Ela é protegida por uma fina camada de tecido fibroso, o endotélio. Quando o endotélio é lesado ocorre uma proliferação de células musculares lisas do interior das artérias para cobrir a lesão. Essas células, ao entrarem em contato com o colesterol proveniente do LDL, podem iniciar uma reação inflamatória e formação de estrias gordurosas ou placas.[22] Essa formação é devido a uma reação em cadeia: O LDL é oxidado pelas quatro principais células presentes na lesão aterosclerótica: Macrófagos, linfócitos, células endoteliais e células musculares lisas. Depois de oxidado o LDL e captado avidamente pelos macrófagos. Como o LDL oxidado é tóxico para os macrófagos acaba provocando a morte das células, com perpetuação dos mecanismos inflamatórios, imunológicos e, consequentemente, progressão da lesão vascular.[23]
Evolução da doença[editar | editar código-fonte]

A lesão aterosclerótica pode ser dividida nos seis tipos abaixo relacionados:[26]
- Tipo I: Chamada lesão inicial; nela ocorre o acúmulo de LDL nos macrófagos, gerando um processo inflamatório.
- Tipo II: Chamada lesão de estria gordurosa; nela ocorrem acúmulos intracelulares de lipídeos.
As lesões tipo I e II têm início na primeira década de vida.
- Tipo III: Chamada lesão intermediária; ela é muito parecida com a lesão tipo II, mas começam a haver depósitos externos de lipídeos. Até esse momento a lesão é "silenciosa", não apresentando sintomas.
- Tipo IV: Chamada ateroma; aqui começam a se formar núcleos de lipídeos extracelulares, iniciando-se a oclusão parcial da coronária.
As lesões tipo III e IV costumam ter início na terceira década de vida.
- Tipo V: Chamada fibroateroma; possui um ou mais núcleos de lipídeos, mais uma camada fibrótica que pode conter calcificações. Essa lesão pode ser formada a partir da lesão tipo IV ou tipo VI.
- Tipo VI: Chamada lesão complicada; nela ocorrem úlceras ou fissuras na placa, onde o sangue se acumula e pode formar um trombo. Se o trombo se desprender da placa pode ocluir a coronária, provocando um infarto agudo do miocárdio ou morte súbita. Pode se formar a partir da lesão tipo IV ou V.
As lesões tipo V e VI costumam ocorrer a partir da quarta década de vida.
Prevenção e tratamento[editar | editar código-fonte]
Atividade física[editar | editar código-fonte]
Um programa de reabilitação cardíaca baseada em exercícios físicos é extremamente eficaz em portadores de aterosclerose coronariana no sentido de evitar morte súbita, infarto agudo do miocárdio e na redução da placa de ateroma.[27]
O treinamento físico aumenta a capacidade funcional e reduz os sintomas em pacientes coronariopatas, reduzindo a freqüência cardíaca submáxima e retardando o aparecimento de angina durante o exercício, em alguns casos com total desaparecimento desta.[28]
Influência sobre os fatores de risco[editar | editar código-fonte]
O exercício físico exerce forte influência sobre vários fatores de risco:
- Lipídeos sanguíneos: apesar do exercício não ter praticamente nenhuma influência sobre o LDL-colesterol, colabora para o aumento da fração HDL-colesterol.[20][21][28]
- Hipertensão: após uma única sessão de exercício, as pressões sistólica, média e diastólica podem cair abaixo dos níveis pré-exercício, podendo atingir uma redução de 10 a 12mm/hg nos valores sistólicos e 5 a 8mm/hg nos valores diastólicos, sendo que o tratamento regular com exercício pode produzir uma redução persistente em torno de 10mm/hg na pressão sistólica e 8mm/hg na pressão diastólica[21]
- Diabetes e intolerância à glicose: a atividade física é benéfica para o controle da glicemia em pacientes coronariopatas.[28] Sendo a inatividade física um fator independente para o surgimento de diabetes tipo II, o exercício é uma recomendação primária para esses diabéticos; sendo que a redução da glicemia provocada pelo exercício pode ser suficiente para eliminar a necessidade de ingestão de insulina ou medicação oral.[24]
- Obesidade: a inatividade física é o principal fator de risco para a obesidade, independentemente da ingestão calórica. O aumento nos níveis de atividade física provocam a redução ponderal da obesidade, podendo fazer desaparecer o quadro clínico. Isso ocorre através do aumento do gasto energético, que provoca a diminuição da gordura corporal, tanto a acumulada no tecido adiposo quanto a presente na forma de ácidos graxos livres.[21][24]
Influência sobre a aterosclerose[editar | editar código-fonte]
O treinamento físico em portadores de isquemia coronária provocada pela aterosclerose gera redução da resistência ao fluxo sanguíneo com significativo aprimoramento do trabalho cardíaco,[29] além da melhora da capacidade funcional e qualidade de vida, prevenindo o infarto agudo do miocárdio e a morte súbita.[30]

Estudos demonstram que uma carga semanal de exercícios de, aproximadamente, 1533 kcal é suficiente para estacionar as lesões ateroscleróticas coronarianas; já uma carga semanal de de exercícios de, aproximadamente, 2200 kcal pode proporcionar uma regressão dessas lesões.[29]
Angioplastia[editar | editar código-fonte]
A angioplastia é uma cirurgia minimamente invasiva. Nela é usado um cateter para acessar a artéria coronária, sendo um dos procedimentos mais utilizados atualmente.[31]
Nela, o cirurgião guia o cateter até o ponto de oclusão da coronária pela placa de ateroma através de uma sequência de raios-x e, lá chegando, infla um balão que esmaga a placa, desobstruindo a artéria. Algumas vezes são utilizados stents, parecidos com uma mola metálica, para evitar que a placa volte a crescer e obstruir a artéria.[31][32]
Apesar de ser uma cirurgia simples, deve-se ter cautela, pois pode provocar um edema local, arritmias, disfunções valvulares e fibrilação.[31]
Revascularização do miocárdio[editar | editar código-fonte]

A revascularização do miocárdio se dá através da retirada de um vaso sangüíneo de uma parte do corpo e sua implantação logo após a lesão que provocou a obstrução da coronária.[33] Pode-se fazer uma incisão na extremidade de uma artéria mamária e suturá-la após o bloqueio da coronária (procedimento denominado ponte mamária); ou retirar-se uma veia e fazer uma ponte sobre o ponto de oclusão, normalmente utiliza-se a veia safena, localizada na perna, em um procedimento chamado ponte de safena.[24][33]
Tais procedimentos são extremamente invasivos e devem ser utilizados em último caso, quanto todas as alternativas tiverem se esgotado e não for possível realizar uma angioplastia.[33]
Referências
- ↑ a b c d «What Are the Signs and Symptoms of Coronary Heart Disease?». www.nhlbi.nih.gov/. 29 de setembro de 2014. Consultado em 23 de fevereiro de 2015
- ↑ a b c «Coronary Artery Disease (CAD)». cdc.gov. 12 de março de 2013. Consultado em 23 de fevereiro de 2015
- ↑ a b c d Mendis, Shanthi; Puska, Pekka; Norrving, Bo (2011). Global atlas on cardiovascular disease prevention and control (PDF) 1st ed. Geneva: World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. pp. 3–18. ISBN 9789241564373
- ↑ a b Mehta, PK; Wei, J; Wenger, NK (16 de outubro de 2014). «Ischemic heart disease in women: A focus on risk factors.». Trends in Cardiovascular Medicine. 25: 140–151. PMID 25453985. doi:10.1016/j.tcm.2014.10.005
- ↑ a b «How Is Coronary Heart Disease Diagnosed?». www.nhlbi.nih.gov/. 29 de setembro de 2014. Consultado em 25 de fevereiro de 2015
- ↑ a b c «How Can Coronary Heart Disease Be Prevented or Delayed?». www.nhlbi.nih.gov. Consultado em 25 de fevereiro de 2015
- ↑ a b c d e «How Is Coronary Heart Disease Treated?». www.nhlbi.nih.gov/. 29 de setembro de 2014. Consultado em 25 de fevereiro de 2015
- ↑ a b Vos T, Allen C, Arora M, Barber RM, Bhutta ZA, Brown A, et al. (GBD 2015 Disease and Injury Incidence and Prevalence Collaborators) (outubro de 2016). «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1545–1602. PMC 5055577
 . PMID 27733282. doi:10.1016/S0140-6736(16)31678-6
. PMID 27733282. doi:10.1016/S0140-6736(16)31678-6
- ↑ a b Wang H, Naghavi M, Allen C, Barber RM, Bhutta ZA, Carter A, et al. (GBD 2015 Mortality and Causes of Death Collaborators) (outubro de 2016). «Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1459–1544. PMC 5388903
 . PMID 27733281. doi:10.1016/S0140-6736(16)31012-1
. PMID 27733281. doi:10.1016/S0140-6736(16)31012-1
- ↑ Wong, ND (Maio de 2014). «Epidemiological studies of CHD and the evolution of preventive cardiology.». Nature reviews. Cardiology. 11 (5): 276–89. PMID 24663092. doi:10.1038/nrcardio.2014.26
- ↑ a b GBD 2013 Mortality and Causes of Death, Collaborators (17 de dezembro de 2014). «Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013.». Lancet. 385: 117–171. PMC 4340604
 . PMID 25530442. doi:10.1016/S0140-6736(14)61682-2
. PMID 25530442. doi:10.1016/S0140-6736(14)61682-2
- ↑ Charlson, FJ; Moran, AE; Freedman, G; Norman, RE; Stapelberg, NJ; Baxter, AJ; Vos, T; Whiteford, HA (26 de novembro de 2013). «The contribution of major depression to the global burden of ischemic heart disease: a comparative risk assessment». BMC medicine. 11: 250. PMID 24274053. doi:10.1186/1741-7015-11-250
- ↑ Desai, CS; Blumenthal, RS; Greenland, P (abril de 2014). «Screening low-risk individuals for coronary artery disease.». Current atherosclerosis reports. 16 (4): 402. PMID 24522859. doi:10.1007/s11883-014-0402-8
- ↑ Boden, WE; Franklin, B; Berra, K; Haskell, WL; Calfas, KJ; Zimmerman, FH; Wenger, NK (Outubro de 2014). «Exercise as a therapeutic intervention in patients with stable ischemic heart disease: an underfilled prescription.». The American Journal of Medicine. 127 (10): 905–11. PMID 24844736. doi:10.1016/j.amjmed.2014.05.007
- ↑ Deb, S; Wijeysundera, HC; Ko, DT; Tsubota, H; Hill, S; Fremes, SE (20 de novembro de 2013). «Coronary artery bypass graft surgery vs percutaneous interventions in coronary revascularization: a systematic review.». JAMA. 310 (19): 2086–95. PMID 24240936. doi:10.1001/jama.2013.281718
- ↑ Rezende, PC; Scudeler, TL; da Costa, LM; Hueb, W (16 de fevereiro de 2015). «Conservative strategy for treatment of stable coronary artery disease». World journal of clinical cases. 3 (2): 163–70. PMID 25685763. doi:10.12998/wjcc.v3.i2.163
- ↑ Moran, AE; Forouzanfar, MH; Roth, GA; Mensah, GA; Ezzati, M; Murray, CJ; Naghavi, M (8 de abril de 2014). «Temporal trends in ischemic heart disease mortality in 21 world regions, 1980 to 2010: the Global Burden of Disease 2010 study». Circulation. 129 (14): 1483–92. PMID 24573352. doi:10.1161/circulationaha.113.004042
- ↑ Moran, AE; Forouzanfar, MH; Roth, GA; Mensah, GA; Ezzati, M; Flaxman, A; Murray, CJ; Naghavi, M (8 de abril de 2014). «The global burden of ischemic heart disease in 1990 and 2010: the Global Burden of Disease 2010 study». Circulation. 129 (14): 1493–501. PMID 24573351. doi:10.1161/circulationaha.113.004046
- ↑ a b Centers for Disease Control and Prevention, (CDC) (14 de outubro de 2011). «Prevalence of coronary heart disease--United States, 2006-2010.». MMWR. Morbidity and mortality weekly report. 60 (40): 1377–81. PMID 21993341
- ↑ a b c d e f g h CASPERSEN, C. J.; HEAT, G. W. O conceito de fator de risco para a doença coronária. In: AMERICAN COLLEGE OF SPORTS MEDICINE. Prova de esforço e prescrição de exercício. Rio de Janeiro: Revinter, 1994.
- ↑ a b c d e f g h i j k FOSS, M. L.; KETEYIAN, S. J. Bases fisiológicas do exercício e do esporte. 6. ed. Rio de Janeiro: Guanabara Koogan, 2000
- ↑ a b c d POLLOCK, M. L.; WILMORE, J. H.; Exercícios na saúde e na doença: avaliação e prescrição para prevenção e reabilitação. 2. ed. Rio de Janeiro:Medsi, 1993.
- ↑ a b c RAMIRES, J. A.; LAGE, S.; MACHADO, L.A.; PILEGGI, F. Doença coronária e aterosclerose. São Paulo:Atheneu, 1996.
- ↑ a b c d e f POWERS, S. K.; HOWLEY, E. T. Fisiologia do exercício 3. ed. Barueri:Manole, 2000.
- ↑ a b ALLSEN, P. E.; HARRISON, J. M.; VANCE, B. Exercício e qualidade de vida. Barueri:Manole, 2000
- ↑ LAURINDO, F. R. M. Fisiopatologia da aterosclerose In: SILVA, M. R. Fisiopatologia cardiovascular. São Paulo:Atheneu, 2000
- ↑ CARVALHO, T.C. Reabilitação cardíaca em portadores de cardiopatia isquêmica com obstruções coronárias passíveis de tratamento intervencionista. 2001. Tese (Doutorado em medicina) - Faculdade de medicina, Universidade de São Paulo, São Paulo, 2001
- ↑ a b c AMERICAN COLLEGE OF SPORTS MEDICINE. Exercício para pacientes com doença arterial coronariana. Revista Brasileira de medicina do esporte. Niterói, v.4 n.2, p. 122-125, 1998.
- ↑ a b HAMBRECHT, R., NIEUBAUER, C., MARBURGER, C. Various intensities of leisure time physical activity in patients with coronary artery disease: effects on cardiorespiratory fitness and progression of coronary atherosclerotic lesions. J Am Coll Cardiol 1993; 22:468-77.
- ↑ BELARDINELLI, R.; GEORGIOU, D.; CIANCI, G.; PURCARO, A. Randomized, controlled trial of long-term moderate exercise training in chronic heart failure: effects on funtional capacity, quality of life, and clinical outcome. Circulation 1999;99:1173-82
- ↑ a b c CONNOLLY, J. E. The development of coronary artery surgery: personal recollections. Tex Heart Inst 2002;29:10-4.
- ↑ SONES, F. M., SHIREY, E. K. Cine coronary arteriography. Mod Concepts Cardiovasc 1962;31:735-8
- ↑ a b c RIHAL C., RACO D., GERSH B., YUSUF S. Indications for coronary artery bypass surgery and percutaneous coronary intervention in chronic stable angina: review of the evidence and methodological considerations. Circulation 108 20:2439-45.

