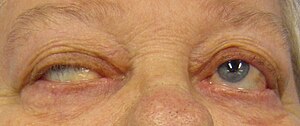
Miastenia grave
Miastenia grave é uma doença autoimune que afeta a comunicação entre os nervos e os músculos, o que resulta em fraqueza muscular.[1] Os músculos afetados com maior frequência são os dos olhos, da face e da deglutição.[1] A fraqueza destes músculos pode causar visão dupla, pálpebras descaídas, dificuldade em falar e dificuldade em caminhar.[1] A doença pode ser de início súbito.[1] Em muitos casos, as pessoas afetadas apresentam aumento de volume do timo ou desenvolvem um tumor no timo.[1]
A miastenia grave é uma doença autoimune crónica causada por anticorpos que bloqueiam ou destroem os recetores nicotínicos na junção entre o nervo e o músculo.[1] Isto impede os impulsos nervosos de desencadear as contrações musculares.[1] Em casos raros, um defeito genético na junção neuromuscular causa uma doença semelhante denominada miastenia congénita.[5][6] Os bebés de mães com miastenia podem manifestar sintomas da doença nos primeiros meses de vida, uma condição denominada miastenia neonatal.[1] O diagnóstico é apoiado por análises ao sangue para deteção de anticorpos específicos, teste de Tensilon e estudos de condução nervosa.[1]
O tratamento geralmente consiste na administração de Inibidores da acetilcolinesterase como a neostigmina ou a piridostigmina.[1] Em alguns casos podem ser administrados imunossupressores como a prednisona ou a azatioprina.[1] Em alguns casos, a remoção cirúrgica do timo pode aliviar os sintomas.[1] Durante as crises da doença, pode ser considerada plasmaferese ou imunoglobulina intravenosa em doses elevadas.[1] Nos casos em que há comprometimento dos músculos da respiração pode ser necessária ventilação mecânica.[1]
A doença afeta entre 50 a 200 em cada milhão de pessoas.[3][4] Em cada ano, o número de novos diagnósticos é de 3 a 30 por milhão de pessoas.[7] O número de diagnósticos tem aumentado à medida que tem vindo a aumentar a consciencialização para a doença.[7] A doença é mais comum em mulheres com menos de 40 anos de idade ou homens com mais de 60 anos de idade.[1] É pouco comum em crianças.[1] Com tratamento, as pessoas afetadas levam uma vida relativamente normal e têm esperança de vida igual à restante população.[1] O termo "miastenia" tem origem no grego "mys" (músculo) e "astheneia" (fraqueza).[8]
Etiologia[editar | editar código-fonte]
A miastenia grave é uma doença caracterizada pelo funcionamento anormal da junção neuromuscular que acarreta episódios de fraqueza muscular. Na maioria dos pacientes a fraqueza é causada por anticorpos contra receptores de acetilcolina (ACh). O papel destes anticorpos na etiologia da MG foi claramente estabelecido nos anos 70, quando a plasmaferese provou ser eficaz na remoção dos mesmos e na consequente melhora funcional por mais de 2 meses. Existem também alterações anatômicas bem estabelecidas, tais como aumento do tamanho da junção neuromuscular e diminuição do comprimento da membrana pós-sináptica. Apresenta-se na forma autoimune com maior incidência, embora também exista a forma congênita, que não deve ser confundida com miastenia neo-natal ou juvenil. Desconhece-se o que desencadeia o ataque do organismo contra seus próprios receptores de acetilcolina, mas a predisposição genética desempenha um papel essencial. Os anticorpos circulam no sangue e as mães com miastenia podem passá-los ao feto através da placenta. Essa transferência de anticorpos produz a miastenia neonatal, na qual o recém-nascido apresenta fraqueza muscular, que desaparece alguns dias ou algumas semanas após o nascimento. As complicações clínicas mais importantes da MG são a tetraparesia e a insuficiência respiratória (crise miastênica). A mortalidade dos pacientes com MG é extremamente baixa (1,7 por milhão da população geral) graças aos avanços na área da medicina intensiva.
Sinais e sintomas[editar | editar código-fonte]
No início da Miastenia os sintomas podem ser súbitos (com fraqueza muscular grave, generalizada ou não), embora mais frequentemente os sintomas iniciais sejam variáveis e sutis, o que torna o diagnóstico da doença difícil.
Mais frequentemente, o primeiro sintoma verificado é a fraqueza dos músculos dos olhos. Pode estagnar por aí ou progredir para os músculos da deglutição, fonação, mastigação ou dos membros.
Os sintomas variam de doente para doente, mas tipicamente podem incluir a queda de uma ou ambas as pálpebras (ptose), visão dupla (diplopia), fraqueza dos músculos oculares (estrabismo), dificuldade em engolir (disfagia), dificuldade para falar, articular palavras (disartria) ou apresentar voz anasalada (disfonia), fraqueza nos músculos da mastigação (com consequente descaimento do maxilar inferior), ou do pescoço com queda da cabeça para diante, fraqueza dos músculos dos membros (com dificuldade para subir degraus ou andar, elevar os braços para pentear, barbear ou escrever). A fraqueza dos músculos respiratórios é uma complicação potencialmente fatal.
A fraqueza muscular pode desenvolver-se durante dias ou semanas ou manter-se no mesmo nível durante longos períodos de tempo. A gravidade da doença varia de doente para doente e no mesmo doente pode variar ao longo do dia. A fraqueza tende a agravar-se com o exercício e em geral melhora parcialmente com o repouso.
Uma 'crise miasténica|crise miastênica ocorre quando um doente com Miastenia começa com dificuldade em respirar, que não responde à medicação e necessita ser hospitalizado para assistência respiratória, em geral mecânica. A crise pode ser desencadeada pelo estresse emocional, infecção, atividade física, menstruação, gravidez, reação adversa a certos medicamentos, acidente, etc.
Classificação[editar | editar código-fonte]
Osserman propôs uma classificação clínica em 1971 para definir a gravidade da miastenia. A escala classifica os pacientes adultos em:
- A: remissão dos sintomas;
- I: miastenia apenas ocular: ptose palpebral e diplopia;
- IIA: miastenia leve e generalizada: comprometimento dos músculos cranianos, das membros inferiores|extremidades inferiores e do tronco, sem acometimento dos músculos respiratórios;
- IIB: miastenia moderada e generalizada: ptose palpebral, diplopia, disartria, disfagia, debilidade dos músculos das extremidades e intolerância a exercícios físicos;
- III: miastenia aguda fulminante: alteração dos músculos respiratórios que pode requerer o uso de ventilação mecânica;
- IV: miastenia grave: doença generalizada.
Fisiopatologia[editar | editar código-fonte]
A transmissão dos impulsos dos nervos para os músculos é normalmente feita por uma substância, a acetilcolina, da seguinte forma: o impulso nervoso percorre o neurônio motor até alcançar as terminações nervosas, onde há grande número de canais de Ca+ sensíveis à voltagem. A abertura desses canais leva ao influxo de Ca+ provocando a exocitose de acetilcolina, esta liga-se ao receptor específico presente na membrana da célula muscular (nicotínicos). A ativação destes receptores (nos músculos) leva à abertura de canais de Na, despolarizando a célula muscular, o aumento do sódio provoca a liberação de Ca+ armazenados nos retículos sarcoplasmáticos, este Ca+ se ligará à subunidade C da troponina alterando o complexo responsável pela contração muscular na junção neuromuscular, ou placa motora, entendido pelo complexo actina - troponina - tropomiosina . Na miastenia o número de receptores da acetilcolina (sítios nos quais a substância pode ser recebida) encontram-se reduzidos. Isto dever-se-á a um ataque aos receptores da Acetilcolina por anticorpos, produzidos pelo sistema imune do próprio indivíduo. Uma vez que os anticorpos são o sistema normalmente envolvido na luta contra as infecções, a miastenia é então designada por doença autoimune, já que o sistema imunitário do indivíduo começa a produzir anticorpos que atacam os seus próprios tecidos. A investigação tem mostrado que na maioria dos doentes com miastenia existem no sangue anticorpos circulantes contra os receptores da acetilcolina. Encontram-se em estudos as causas desta agressão autoimune. Há alguma evidência que a doença se inicia no timo (massa de tecido linfóide que se encontra no peito atrás do esterno).
O uso de medicamentos e a cirurgia do Timo, isolados ou em conjunto, são razoavelmente eficazes no tratamento da Miastenia.
- O tratamento de primeira linha é com uma classe de medicamentos que diminuem a ação da enzima que degrada a acetilcolina na placa motora, a colinesterase. São genericamente chamados de medicações anticolinesterase. A diminuição da degradação da acetilcolina faz com que esta atue por mais tempo, facilitando a transmissão neuromuscular. Apesar de não modificar o número de receptores, melhora sua eficiência. O tratamento com os anticolinesterásticos, como a piridostigmina é benéfico, mas em muitos casos não suficiente.
- A timectomia (cirurgia de remoção do timo) é uma alternativa. Cerca de 50% dos doentes podem ter uma remissão ou melhoras significativas com a timectomia.
- A terapêutica com esteróides é por vezes necessária nos doentes mais graves. Os esteróides, como os outros imunossupressores são bastante eficazes produzindo remissão dos sintomas. O efeito no sistema imune é a diminuição da produção de anticorpos. Seu uso costuma ser prolongado e sujeito a efeitos colaterais indesejáveis.
- O método de tratamento designado por plasmaferese é usado na crise miastênica, durante a qual necessitam de respiração assistida. A plasmaferese consiste na substituição do plasma do doente (uma espécie de lavagem do sangue para a remoção dos anticorpos que estão a bloquear a transmissão neuromuscular).
- O uso de imunoglobulinas também pode ser indicado nestas crises.
- Reflexoterapia tem se mostrado muito eficiente no tratamento da doença.
Tratamento[editar | editar código-fonte]
O uso de medicamentos imunossupressores e da cirurgia do timo, isolados ou em conjunto, são razoavelmente eficazes no tratamento da miastenia grave.
O tratamento com inibidores da acetilcolinesterase, como piridostigmina, proporcionam alívio sintomático, mas não eliminam completamente a fraqueza. A diminuição da degradação da acetilcolina faz com que esta atue por mais tempo, facilitando a transmissão neuromuscular. Não modifica o número de receptores, melhora a eficiência da sinapse. Geralmente, os inibidores da acetilcolinesterase são iniciados com uma dose baixa e aumentados até o resultado desejado ser alcançado. Se for tomado 30 minutos antes de uma refeição, os efeitos colaterais serão mais leves e os efeitos desejados ajudam a reduzir a dificuldade em engolir causada pela miastenia. Derivados da atropina ou escitalopram, podem ser usados para reduzir os efeitos colaterais muscarínicos dos inibidores da acetilcolinesterase.[9]
Quando a miastenia está associada a um tumor no timo (timoma) a cirurgia de remoção do timo (timectomia) pode curar a doença. O timoma pode estar presente em até 50% das miastenias. Outras neoplasias também podem ser a causa, nesses casos a miastenia é uma síndrome paraneoplásica.
A terapêutica com esteroides, como prednisona, é por vezes necessária, mas não é eficaz nas primeiras duas semanas e pode demorar até oito semanas para alcançar sua máxima efetividade. Outros imunossupressores, como a azatioprina, são bastante eficazes produzindo remissão dos sintomas. O efeito no sistema imune é a diminuição da produção de anticorpos. Seu uso costuma ser prolongado e sujeito a efeitos colaterais indesejáveis.[10]
O método de tratamento designado por plasmaferese é usado na crise miastênica, durante a qual necessitam de respiração assistida. A plasmaferese consiste na substituição do plasma do doente (uma espécie de lavagem do sangue para a remoção dos anticorpos que estão a bloquear a transmissão neuromuscular). O uso de imunoglobulinas IV também pode ser indicado nestas crises. Ambos são muito caros e só acessíveis nos melhores hospitais.
Prognóstico[editar | editar código-fonte]
Com tratamento, a maioria dos doentes pode ter uma boa qualidade de vida, sem problemas significantes. Alguns casos de miastenia podem entrar em remissão e a fraqueza muscular pode desaparecer totalmente, de modo a que a medicação pode ser descontinuada.
Referências
- ↑ a b c d e f g h i j k l m n o p q r s t u v w x «Myasthenia Gravis Fact Sheet». NINDS. 10 de maio de 2016. Consultado em 8 de agosto de 2016. Cópia arquivada em 27 de julho de 2016
- ↑ Kahan, Scott (2005). In a Page: Neurology (em inglês). [S.l.]: Lippincott Williams & Wilkins. 118 páginas. ISBN 978-1-4051-0432-6. Cópia arquivada em 8 de setembro de 2017
- ↑ a b Kaminski, Henry J. (2009). Myasthenia Gravis and Related Disorders (em inglês) 2 ed. [S.l.]: Springer Science & Business Media. p. 72. ISBN 978-1-59745-156-7. Cópia arquivada em 8 de setembro de 2017
- ↑ a b Adams, James G. (2012). Emergency Medicine: Clinical Essentials (em inglês) 2 ed. [S.l.]: Elsevier Health Sciences. p. 844. ISBN 978-1-4557-3394-1. Cópia arquivada em 8 de setembro de 2017
- ↑ Kandel E, Schwartz J, Jessel T, Siegelbaum S, Hudspeth A (2012). Principles of Neural Science 5 ed. [S.l.: s.n.] pp. 318–319
- ↑ Vrinten C, van der Zwaag AM, Weinreich SS, Scholten RJ, Verschuuren JJ (dezembro de 2014). «Ephedrine for myasthenia gravis, neonatal myasthenia and the congenital myasthenic syndromes». The Cochrane Database of Systematic Reviews. 12 (12): CD010028. PMID 25515947. doi:10.1002/14651858.CD010028.pub2
- ↑ a b McGrogan A, Sneddon S, de Vries CS (2010). «The incidence of myasthenia gravis: a systematic literature review». Neuroepidemiology. 34 (3): 171–183. PMID 20130418. doi:10.1159/000279334
- ↑ Ehrlich A, Schroeder CL (2014). Introduction to Medical Terminology (em inglês). [S.l.]: Cengage Learning. p. 87. ISBN 978-1-133-95174-2. Cópia arquivada em 8 de setembro de 2017
- ↑ Mehndiratta, Man Mohan; Pandey, Sanjay; Kuntzer, Thierry (2014). "Acetylcholinesterase inhibitor treatment for myasthenia gravis". The Cochrane Database of Systematic Reviews. 10 (10): CD006986. doi:10.1002/14651858.CD006986.pub3. ISSN 1469-493X. PMID 25310725
- ↑ Kumar, Vikas; Kaminski, Henry J. (7 October 2010). "Treatment of Myasthenia Gravis". Current Neurology and Neuroscience Reports. 11 (1): 89–96. doi:10.1007/s11910-010-0151-1
Ligações externas[editar | editar código-fonte]
- Miastenia Grave no Manual Merck
- [1]Protocolo Clínico e Diretrizes Terapêuticas
- [2] ABRAMI-Associação Brasileira de Miastenia - Informações gerais, direitos dos miastênicos, medicamentos e tratamentos, palestras e encontros para melhor divulgação da patologia.