Endometriose
| Endometriose | |
|---|---|
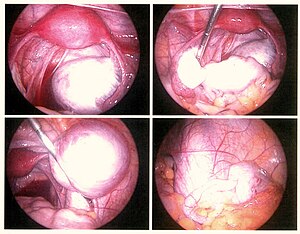
| Endometriose observada durante uma laparoscopia | |
| Especialidade | Ginecologia |
| Sintomas | Dor na parte inferior do abdómen, infertilidade[1] |
| Início habitual | 30–40 anos de idade[2][3] |
| Duração | Crónica[1] |
| Causas | Desconhecidas[1] |
| Fatores de risco | Antecedentes familiares[2] |
| Método de diagnóstico | Baseado nos sintomas, exames imagiológicos, biópsia[2] |
| Condições semelhantes | Doença inflamatória pélvica, síndrome do cólon irritável, cistite intersticial, fibromialgia[1] |
| Prevenção | Contracetivos orais combinados, exercício[2][4] |
| Tratamento | AINEs, continuação da toma da pílula, dispositivo intrauterino com progestógeno, cirurgia[2] |
| Frequência | 10,8 milhões (2015)[5] |
| Mortes | ~100 (2015)[6] |
| Classificação e recursos externos | |
| CID-10 | N80 |
| CID-9 | 617.0 |
| CID-11 | 1838213761 |
| OMIM | 131200 |
| DiseasesDB | 4269 |
| MedlinePlus | 000915 |
| eMedicine | med/3419 ped/677 emerg/165 |
| MeSH | D004715 |
Endometriose é uma condição em que células semelhantes às do endométrio – a camada de tecido que reveste o útero – crescem no seu exterior.[7][8] Os locais de crescimento mais frequentes são os ovários, as trompas de Falópio e o tecido que envolve o útero e os ovários. Em casos raros, podem também crescer noutras partes do corpo.[2] Os principais sintomas são dor na parte inferior do abdómen e infertilidade.[1] Cerca de metade dos casos apresentam dor pélvica crónica, enquanto em 70% a dor ocorre durante a menstruação.[1] Também é comum ocorrer dor durante as relações sexuais.[1] A infertilidade afeta cerca de metade das mulheres com esta condição.[1] Entre os sintomas pouco comuns estão sintomas urinários ou intestinais.[1] Cerca de 25% das mulheres não manifesta sintomas.[1] A endometriose pode ter sequelas sociais e psicológicas.[9]
A causa não é totalmente clara.[1] Entre os fatores de risco estão antecedentes familiares da doença.[2] As áreas de endometriose sangram todos os meses, dando origem a inflamação e cicatrização.[1][2] As formações de tecido causadas pela endometriose não são cancro.[2] O diagnóstico é suspeito com base nos sintomas e em exames imagiológicos,[2] podendo ser confirmado com biópsia dos tecidos.[2] Entre outras condições que causam sintomas semelhantes estão a doença inflamatória pélvica, a síndrome do cólon irritável, a cistite intersticial e a fibromialgia.[1]
Algumas evidências sugerem que o uso de contracetivos orais combinados diminui o risco de desenvolver endometriose.[4] O exercício físico e evitar consumo de grandes quantidades de álcool pode também prevenir a condição.[2] Embora não exista cura para a endometriose, estão disponíveis vários tratamentos para melhorar os sintomas.[1] Entre eles estão os analgésicos, tratamentos hormonais ou cirurgia.[2] Os analgésicos recomendados são geralmente anti-inflamatórios não esteroides (AINEs) como o naproxeno.[2] A toma continuada do componente ativo da pílula contracetiva ou a utilização de um dispositivo intrauterino com progestógeno pode também ser útil.[2] A administração de um agonista da hormona libertadora de gonadotrofina pode melhorar a capacidade de engravidar em mulheres inférteis.[2] A remoção cirúrgica da endometriose pode ser viável no tratamento de casos que não melhoram com outros tratamentos.[2]
Um estudo estima que em 2015 a condição afetasse 10,8 milhões de mulheres em todo o mundo.[5] Outros estudos estimam que afete entre 6% e 10% de todas as mulheres.[1] A endometriose é mais comum na casa dos 30 e 40 anos de idade. No entanto, pode ter início em idades tão precoces como oito anos.[2][3] Raramente causa a morte.[10] Foi só na década de 1920 que se determinou que a endometriose era uma condição distinta.[11] Até então, a endometriose e a adenomiose eram consideradas a mesma doença.[11] Não é ainda claro quem terá descrito primeiro a doença.[11]
Sinais e sintomas[editar | editar código-fonte]
Os sintomas mais comuns são dismenorreia, dispareunia e dor pélvica crônica não menstrual (acíclica).[12] A dor pode variar desde leve a grave ou cólicas de dor aguda que ocorrem em ambos os lados da bacia, na área inferior das costas e área retal e até mesmo até as pernas. A quantidade de dor que a mulher sente se correlaciona com a extensão ou estágio (1 a 4) da endometriose, porém há casos em que algumas mulheres têm pouca ou nenhuma dor, apesar de ter extensa endometriose ou endometriose com cicatrizes, enquanto que outras mulheres podem ter dor severa, apesar de terem apenas algumas pequenas áreas de endometriose.[13] Os sintomas de dor relacionada à endometriose podem incluir:[14]
- Dismenorréia - cólica muito dolorosa, às vezes incapacitantes durante o período menstrual; a dor pode piorar ao longo do tempo (dor progressiva), dores nas costas inferiores também ligados à pelve
- Dor pélvica crônica - normalmente acompanhado de dor lombar ou dor abdominal
- Dispareunia - sexo doloroso
- Disúria - urgência em urinar, freqüência e esvaziamento por vezes doloroso
Fatores de risco[editar | editar código-fonte]
A predisposição genética desempenha um papel na endometriose.[15] Filhas ou irmãs de mulheres com endometriose estão em maior risco de desenvolver a endometriose; baixos níveis de progesterona podem ser genéticas e pode contribuir para um desequilíbrio hormonal.[16] Há uma incidência de cerca seis vezes maior em mulheres com um parente de primeiro grau afetado.[17]
Evidências crescentes sugerem uma correlação entre um desequilíbrio da microbiota vaginal (disbiose) e o surgimento da endometriose. Essa ligação é mediada pela sobrecarga do sistema imune no contexto da menstruação retrógrada. Se, habitualmente, o sistema imune seria capaz de detectar e eliminar as células endometriais fora do ambiente vaginal, a capacidade de detecção diminui em situações de desequilíbrio da microbiota.[18]
De facto, a disbiose leva a níveis anormais de citoquinas inflamatórias e um funcionamento anormal das células de defesa. Nesse quadro, a ativação de receptores tipo Toll em macrófagos cause uma maior atividade desse tipo de célula. Por sua vez, esses macrófagos secretam fatores pró inflamatórios, como a interleucina 8, que acabam por favorecer a proliferação e adesão das células endometriais em outros tecidos.[19][18]
Tipos[editar | editar código-fonte]
Os locais comuns da endometriose são: ovários, peritônio pélvico, trompas e nas áreas entre o útero, vagina e o reto (septo retovaginal). Sendo menos comum no intestino, bexiga, diafragma, vagina e parede abdominal. Dependendo da área afetada será classificada por uma subcategoria do CID-10:
- N80.0 Endometriose do útero
- N80.1 Endometriose do ovário
- N80.2 Endometriose da trompa de falópio
- N80.3 Endometriose do peritônio pélvico
- N80.4 Endometriose do septo retovaginal e da vagina
- N80.5 Endometriose do intestino
- N80.6 Endometriose em cicatriz cutânea
- N80.8 Outra endometriose
- N80.9 Endometriose não especificada
- Endometriose profunda
A Endometriose profunda é uma das apresentações da endometriose. Atualmente consideramos que existem três formas de endometriose. A superficial, a ovariana (o endometrioma de ovário) e a profunda. São consideradas profundas as lesões que ultrapassam 5 mm abaixo do epitélio peritoneal. As lesões profundas podem acometer outros orgãos como o intestino, bexiga e ureter. Os segmentos intestinais mais atingidos(90%) são sigmóide e reto.
Cerca de 10 a 15% das mulheres com endometriose apresentam acometimento intestinal. Os sintomas normalmente apresentados por essas pacientes , além das cólicas habituais e infertilidade, são dor para evacuar principalmente durante o período menstrual e em casos mais raros sangramento intestinal.
O diagnóstico de endometriose profunda depende, como primeira etapa, de detalhada anamnese, atentando-se para os sintomas citados, e cuidadoso exame físico. Neste o especialista pode notar lesões nos ligamentos úterossacrais e paramétrios, além de posição anômala do útero. Recomenda-se que, diante da suspeita de endometriose profunda, solicite-se ressonância magnética de pelve ou ultrassom transvaginal com preparo de cólon. Desta forma o diagnóstico fica fortalecido além de possibilitar a programação do tratamento individual.
O tratamento pode ser clínico (medicamentoso) ou cirúrgico, pela videolaparoscopia. Deve ser individualizado e discutido cuidadosamente com cada paciente. Para algumas mulheres pode ser vantajoso iniciar pelo tratamento medicamentoso. Em alguns casos o tratamento cirúrgico é obrigatório. Atualmente a maioria das cirurgias para endometriose profunda são realizadas por videolaparoscopia. O objetivo do tratamento é a redução máxima das lesões sendo por vezes necessário retirar o segmento intestinal acometido.
Diagnóstico[editar | editar código-fonte]
O ginecologista pode suspeitar de uma endometriose na sua paciente que estiver com infertilidade sem explicação. O exame físico pode indicar a presença da doença. O médico pode fazer o toque vaginal em busca de espessamento e/ou dor em ligamentos útero-sacros e nódulo em fundo de saco de Douglas.
Em geral, a confirmação da doença pode ser feita através da videolaparoscopia ou utilizando substâncias como anticorpos antiendométrio, propeptídeo protocolágeno tipo III, proteína C reativa, anticorpos anticardiolipina, proteína sérica amilóide A, CA19-9, CA15-3, antígeno carcinoembrionário, alfa-feto-proteína e beta-2-microglobulina, entre outras.[21] Os marcadores bioquímicos, biofísicos e moleculares não apresentam sensibilidade adequada para o diagnóstico da endometriose. Os exames complementares ajudam a identificar presença de lesões de endometriose ovariana ou profunda infiltrativa[22] Outros exames como a ultrassonografia e a ressonância magnética nuclear também podem ser utilizados.
Podem também ser utilizados vários exames imagiológicos tais como a Ecografia, a TAC ou TC, RM entre outras.[23]
Tratamentos[editar | editar código-fonte]

O tratamento varia conforme a vontade de engravidar, a área afetada, a intensidade dos sintomas, tolerância a medicamentos e a idade da paciente.
Dentre os tratamentos possíveis mais conservadores, voltados para casos menos graves, está a administração por 6 a 12 meses de uma combinação de contraceptivos hormonais orais, somado a antiinflamatórios não hormonais de nova geração no período perimenstrual e determinados exercícios físicos.[21]
Casos moderados e graves frequentemente necessitam de cirurgia para remover as células endométricas. Além dos tratamentos cirúrgicos podem ser associados o uso injeções de hormônios ou anti-hormônios, implantes subcutâneos de bastões de medicações ou DIU impregnados por substâncias inibidoras da menstruação.[25]
Nos casos mais graves pode ser necessário a remoção de partes de órgãos como útero, ovários, tubas ou de porções do intestino. A excisão total de todas as lesões visíveis e palpáveis da doença traz melhora significativa da dor pélvica e da fertilidade.[26]
Tratamentos com plantas medicinais[editar | editar código-fonte]
Em uma metanálise foram identificados os "compostos bioativos derivados de plantas específicos mais estudados são resveratrol, epigalocatequina-3-galato, curcumina, puerarina, ginsenosídeos, xantohumol, álcool 4-hidroxibenzílico, quercetina, apigenina, ácido carnósico, ácido rosmarínico, wogonina, baicaleína, partenolídeo e canabinolídeo , com evidências sólidas sobre sua atividade inibitória em modelos experimentais de endometriose".[27]
Referências
- ↑ a b c d e f g h i j k l m n o Bulletti C, Coccia ME, Battistoni S, Borini A (agosto de 2010). «Endometriosis and infertility». Journal of Assisted Reproduction and Genetics. 27 (8): 441–7. PMC 2941592
 . PMID 20574791. doi:10.1007/s10815-010-9436-1
. PMID 20574791. doi:10.1007/s10815-010-9436-1
- ↑ a b c d e f g h i j k l m n o p q r «Endometriosis». womenshealth.gov (em inglês). 13 de fevereiro de 2017. Consultado em 20 de maio de 2017. Cópia arquivada em 13 de maio de 2017
- ↑ a b McGrath PJ, Stevens BJ, Walker SM, Zempsky WT (2013). Oxford Textbook of Paediatric Pain (em inglês). [S.l.]: OUP Oxford. p. 300. ISBN 9780199642656. Cópia arquivada em 10 de setembro de 2017
- ↑ a b Vercellini P, Eskenazi B, Consonni D, Somigliana E, Parazzini F, Abbiati A, Fedele L (1 de março de 2011). «Oral contraceptives and risk of endometriosis: a systematic review and meta-analysis». Human Reproduction Update. 17 (2): 159–70. PMID 20833638. doi:10.1093/humupd/dmq042
- ↑ a b «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1545–1602. Outubro de 2016. PMC 5055577
 . PMID 27733282. doi:10.1016/S0140-6736(16)31678-6
. PMID 27733282. doi:10.1016/S0140-6736(16)31678-6
- ↑ «Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1459–1544. Outubro de 2016. PMC 5388903
 . PMID 27733281. doi:10.1016/S0140-6736(16)31012-1
. PMID 27733281. doi:10.1016/S0140-6736(16)31012-1
- ↑ «Endometriosis: Overview». www.nichd.nih.gov (em inglês). Consultado em 20 de maio de 2017. Cópia arquivada em 18 de maio de 2017
- ↑ «Endometriosis: Condition Information». www.nichd.nih.gov (em inglês). Consultado em 20 de maio de 2017. Cópia arquivada em 30 de abril de 2017
- ↑ Culley L, Law C, Hudson N, Denny E, Mitchell H, Baumgarten M, Raine-Fenning N (1 de novembro de 2013). «The social and psychological impact of endometriosis on women's lives: a critical narrative review». Human Reproduction Update. 19 (6): 625–39. PMID 23884896. doi:10.1093/humupd/dmt027
- ↑ GBD 2013 Mortality and Causes of Death Collaborators (janeiro de 2015). «Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 385 (9963): 117–71. PMC 4340604
 . PMID 25530442. doi:10.1016/S0140-6736(14)61682-2
. PMID 25530442. doi:10.1016/S0140-6736(14)61682-2
- ↑ a b c Brosens I (2012). Endometriosis: Science and Practice. [S.l.]: John Wiley & Sons. p. 3. ISBN 9781444398496
- ↑ Fernando FREITAS (1989). Rotinas em Ginecologia. Artmed. p. 143. ISBN 978-85-363-2473-9.
- ↑ Stratton P, Berkley KJ (2011). «Chronic pelvic pain and endometriosis: translational evidence of the relationship and implications». Hum. Reprod. Update. 17 (3). pp. 327–46. PMC 3072022
 . PMID 21106492. doi:10.1093/humupd/dmq050
. PMID 21106492. doi:10.1093/humupd/dmq050
- ↑ Endometriosis;NIH Pub. No. 02-2413; September 2002
- ↑ Fauser BC, Diedrich K, Bouchard P, Domínguez F, Matzuk M, Franks S, Hamamah S, Simón C, Devroey P, Ezcurra D, Howles CM (2011). «Contemporary genetic technologies and female reproduction». Hum. Reprod. Update. 17 (6). pp. 829–47. PMC 3191938
 . PMID 21896560. doi:10.1093/humupd/dmr033
. PMID 21896560. doi:10.1093/humupd/dmr033
- ↑ Kapoor D, Davila W (2005). Endometriosis, eMedicine.
- ↑ Giudice LC, Kao LC (2004). «Endometriosis». Lancet. 364 (9447). p. 1789–99. PMID 15541453. doi:10.1016/S0140-6736(04)17403-5
- ↑ a b Jiang, Irene; Yong, Paul J.; Allaire, Catherine; Bedaiwy, Mohamed A. (janeiro de 2021). «Intricate Connections between the Microbiota and Endometriosis». International Journal of Molecular Sciences (em inglês) (11). 5644 páginas. ISSN 1422-0067. doi:10.3390/ijms22115644. Consultado em 23 de setembro de 2023
- ↑ Khan, Khaleque N.; Fujishita, Akira; Hiraki, Koichi; Kitajima, Michio; Nakashima, Masahiro; Fushiki, Shinji; Kitawaki, Jo (abril de 2018). «Bacterial contamination hypothesis: a new concept in endometriosis». Reproductive Medicine and Biology (em inglês) (2): 125–133. ISSN 1445-5781. doi:10.1002/rmb2.12083. Consultado em 23 de setembro de 2023
- ↑ «Cópia arquivada». Consultado em 24 de setembro de 2011. Arquivado do original em 11 de julho de 2011
- ↑ a b Sérgio Podgaec e Maurício Simões Abrão. Endometriose: aspectos atuais do diagnóstico e tratamento. Disponível em: http://www.moreirajr.com.br/revistas.asp?id_materia=2567&fase=imprime
- ↑ http://portaldaendometriose.com.
- ↑ http://www.manualmerck.net/?id=263 Manual Merck
- ↑ «Cópia arquivada». Consultado em 25 de setembro de 2011. Arquivado do original em 20 de abril de 2012
- ↑ «Home Oficial – Endometriose - O que é, Causas, Sintomas e Tratamentos - Dr Sérgio Podgaec». Endometriose - O que é, Causas, Sintomas e Tratamentos - Dr Sérgio Podgaec (em inglês). Consultado em 9 de fevereiro de 2018
- ↑ Vercellini, P.; De Giorgi, O.; Pisacreta, A. Surgical management of endometriosis. Baillieres Clin Obstet Gynaecol 2000; 14:501-23.
- ↑ Meresman, Gabriela F; Götte, Martin; Laschke, Matthias W (1 de março de 2021). «Plants as source of new therapies for endometriosis: a review of preclinical and clinical studies». Human Reproduction Update (2): 367–392. ISSN 1355-4786. doi:10.1093/humupd/dmaa039. Consultado em 5 de julho de 2021
Bibliografia[editar | editar código-fonte]
- ESHRE guideline for the diagnosis and treatment of endometriosis. Hum Reprod. 2005 Oct;20(10):2698-704. Epub 2005 Jun 24.
- Chapron C et al. Surgical management of deeply infiltrating endometriosis: an update. Ann N Y Acad Sci. 2004 Dec;1034:326-37. Review.
- Possover M et al. Laparoscopic therapy for endometriosis and vascular entrapment of sacral plexus. Fertil Steril. 2011 Feb;95(2):756-8. Epub 2010 Sep 25