Febre zika
| Febre por vírus zica | |
|---|---|
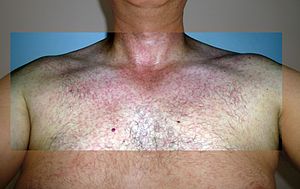
| Exantema durante uma infeção por vírus zica | |
| Especialidade | infecciologia, neonatologia |
| Classificação e recursos externos | |
| CID-10 | U06.9, alteração no código em 21 de dezembro de 2015 |
| CID-9 | 066.3 |
| CID-11 | 1401438580 |
| DiseasesDB | 36480 |
| MedlinePlus | 007666 |
| MeSH | D000071243 |
Febre zica[1] ou febre zika[2], também denominada febre por vírus zica, é uma doença causada pelo vírus zica.[3] A maior parte dos casos não apresenta sintomas. Quando se manifestam, são geralmente ligeiros, podem-se assemelhar aos do dengue[3][4] e geralmente têm duração inferior a sete dias.[5] Os sintomas podem incluir dores de cabeça leves, febre baixa, mal estar, dores nas articulações leves, conjuntivite, prurido e exantema maculopapular.[3][5][6] A doença ainda não causou mortes registadas durante a infeção inicial.[4] A infeção tem sido associada à síndrome de Guillain-Barré.[4]
A febre por vírus zica é transmitida principalmente pela picada dos mosquitos do género Aedes.[5] Pode também ser potencialmente transmitida por contacto sexual e transfusões de sangue.[5] A doença pode também ser transmitida de mãe para filho durante a gravidez e causar microcefalia.[3][4] O diagnóstico é feito com análises ao sangue, urina ou saliva, que detectam a presença do ARN do vírus quando a pessoa está doente.[3][5]
A prevenção envolve a diminuição das picadas dos mosquitos em áreas onde ocorre a doença.[5] Entre as principais medidas estão a utilização de repelente de insetos, cobrir a maior parte do corpo com roupa, redes mosquiteiras e eliminação de águas estagnadas onde os mosquitos se reproduzem.[3] Não existe vacina eficaz.[5] As autoridades de saúde recomendam que as mulheres nas áreas afetadas por surtos considerem adiar a gravidez e que as grávidas não viajem para áreas onde estejam a ocorrer surtos.[5][7] Embora não exista tratamento específico, o paracetamol pode ajudar a aliviar os sintomas.[5] Raramente é necessário tratamento hospitalar.[4]
O vírus que causa a doença foi isolado pela primeira vez em 1947.[8] O primeiro surto documentado entre pessoas ocorreu em 2007 nos Estados Federados da Micronésia.[5] À data de janeiro de 2016, a doença ocorria em vinte regiões do continente americano.[5] Há também ocorrências conhecidas na África, Ásia e Pacífico.[3] Devido a um surto que teve início no Brasil em 2015, e com a suposta correlação com casos de microcefalia registrados em recém-nascidos de mães que tiveram a doença, a Organização Mundial de Saúde declarou em fevereiro de 2016 a febre por vírus zica uma emergência de saúde pública global.[9]
Sinais e sintomas
[editar | editar código-fonte]

Aproximadamente 80% das pessoas infectadas não desenvolvem manifestações clínicas. Nos casos sintomáticos, costumam ocorrer dores de cabeça leves, febre baixa, mal-estar, dor articular leve, conjuntivite, prurido e exantema maculopapular (erupção cutânea que não se eleva acima da superfície da pele).[10][11] Ainda se desconhece o intervalo de tempo entre a picada e o início dos sintomas, mas provavelmente situa-se entre alguns dias e uma semana.[12] A doença dura entre 3 e 7 dias, costuma causar sintomas leves e raramente requer atendimento hospitalar.[13] Só existe um caso documentado de hemorragia, com sangue no sémen.[14]
Síndrome de Guillain-Barré
[editar | editar código-fonte]As infeções por vírus zica têm sido associadas à síndrome de Guillain-Barré (SGB), que é a fraqueza muscular de início rápido que pode progredir para paralisia.[15] Embora ambas possam ocorrer na mesma pessoa ao mesmo tempo, é difícil apontar conclusivamente o vírus zica como causa da SGB.[16] Vários países afetados pelos surtos de zica têm relatado aumentos nos casos de SGB e há registo na Colômbia de 3 mortes devido a SGB relacionada com o zica.[17]
Gravidez
[editar | editar código-fonte]
Acredita-se que a doença possa ser transmitida de mãe para filho durante a gravidez e causar microcefalia.[18] Até 2015, existiam poucos casos relatados na literatura científica.[19]
Em novembro de 2015, o Ministério da Saúde do Brasil detectou na Região Nordeste dois casos de fetos com microcefalia grave e presença de vírus zica no líquido amniótico confirmada por amniocentese.[20][21][22][23] Em ambos os casos, as ecografias demonstraram que o perímetro cefálico reduzido (microcefalia) se devia à destruição de diversas partes do cérebro.[24] Um dos fetos também apresentava calcificações nos olhos e microftalmia. O Ministério reportou posteriormente pelo menos 2400 casos suspeitos de microcefalia no país até 12 de dezembro de 2015 e 29 mortes.[25][26][27][28]. Debora Diniz, antropóloga brasileira, tem arletado sobre o risco de uma contaminação mundial devido ao alastramento no nordeste brasileiro.[29] Uma equipe de cientistas, incluindo a Escola de Saúde Pública de Yale, a Fundação Oswaldo Cruz (Fiocruz), a Universidade Federal da Bahia e a Universidade Rockefeller, descobriram que as mães produzem alguns anticorpos para combater a infecção pelo zika. E, segundo os cientistas, os anticorpos eram possíveis culpados que contribuíam para os defeitos congênitos.[30]
Causas
[editar | editar código-fonte]Reservatório natural
[editar | editar código-fonte]O vírus zica é um flavivírus transmitido por mosquitos, bastante relacionado com o vírus da dengue. Embora os mosquitos sejam o vetor, o reservatório natural ainda é desconhecido, embora tenham sido encontradas evidências serológicas em macacos e roedores da África ocidental.[31][32]
Transmissão
[editar | editar código-fonte]A transmissão da doença dá-se através da picada de mosquitos do género Aedes, principalmente o Aedes aegypti em regiões tropicais. A doença foi também isolada nas espécies Ae. africanus, Ae. apicoargenteus, Ae. luteocephala,[33] Ae. vittatus e Ae. furcifer.[31] Durante o surto de 2007 na ilha de Yap no Pacífico sul, o vetor foi o Aedes hensilli, enquanto na Polinésia Francesa em 2013 o vetor foi o Aedes polynesiensis.[34]
Existem relatórios de dois casos de possível transmissão por via sexual[35] e casos de transmissão perinatal.[36] Tal como outros flavivírus, pode ser potencialmente transmitido por transfusões de sangue e vários países afetados têm vindo a tomar medidas para realizar rastreio a dadores de sangue.[37]
Diagnóstico
[editar | editar código-fonte]É difícl realizar o diagnóstico de febre por vírus zica com base apenas nos sinais e sintomas clínicos devido à semelhança com outros arbovírus endémicos de regiões semelhantes.[38] Os Centros de Controle e Prevenção de Doenças (CDC) norte-americanos recomendam que "com base nas características clínicas típicas, o diagnóstico diferencial para a infeção por vírus zica é amplo. Para além da dengue, são consideradas outras infeções como leptospirose, malária, rickettsia, rubéola, Streptococcus pyogenes, sarampo e infeções por parvovírus, enterovírus, adenovírus e alfavírus (por exemplo, chicungunha, febre de Mayaro, febre do rio Ross, vírus da floresta de Barmah, vírus O'nyong-nyong e vírus Sindbis)."[39]
Em pacientes com doença aguda, o vírus zica pode ser identificado através de RT-PCR. No entanto, o período de viremia pode ser curto[40] e a Organização Mundial de Saúde recomenda que as análises RT-PCR sejam feitas em amostras de soro recolhidas entre 1 a 3 dias após o aparecimento de sintomas, ou em amostras de urina recolhidas nos primeiros 3 a 5 dias.[34] Posteriormente, pode ser utilizada serologia para deteção de anticorpos IgM e IgG específicos do vírus zica. Os anticorpos IgM são detetáveis até 3 dias após o aparecimento da doença.[31] No entanto, é possível a ocorrência de reações serológicas cruzadas com flavivírus semelhantes, como os da dengue e do Nilo Ocidental.[40][41][42] Estão disponíveis ensaios para os anticorpos do vírus zica, embora a sua comercialização ainda não tenha sido aprovada.[38][43][44]
Rastreio na gravidez
[editar | editar código-fonte]O CDC recomenda o rastreio em algumas mulheres grávidas, mesmo que não apresentem sintomas ou infeção. As grávidas que tenham viajado para regiões afetadas devem ser testadas entre uma e doze semanas depois do regresso da viagem.[45] Devido à dificuldade na interpretação das análises para o vírus do zica, o CDC também recomenda que os prestadores de cuidados de saúde contactem as autoridades para pedir assistência.[45] Para mulheres que vivam nas regiões afetadas, o CDC recomenda que sejam feitos exames durante a primeira consulta ou a meio do segundo semestre, embora isto possa ser ajustado mediante os recursos locais disponíveis e o custo económico local do vírus.[45] Se existirem sinais da doença por vírus zica, deverão ser realizados exames adicionais. As mulheres com resultados positivos devem ter o feto monitorizado por ecografia a cada três ou quatro semanas, de modo a acompanhar a anatomia e crescimento do bebé.[45]
Rastreio em crianças
[editar | editar código-fonte]Nas crianças em que haja suspeita de doença congénita provocada pela febre zica, o CDC recomenda exames tanto serológicos como moleculares, como o RT-PCR, ELISA IgM e o teste de neutralização por redução de placas (PRNT).[46] Os recém-nascidos de uma mãe que tenha sido potencialmente exposta ao vírus e que tenham tido resultados positivos nas análises ao sangue, microcefalia ou calcificações intracranianas devem realizar mais exames, incluindo uma investigação detalhada para anormalidades neurológicas, características dismórficas, esplenomegalia, hepatomegalia e exantema ou outras lesões da pele.[46] Entre outros exames recomendados estão a ecografia craniana e avaliação da audição e visão.[46] Devem ser realizados exames a todas as anomalias encontradas, assim como a outras potenciais infeções congénitas, como sífilis congénita, toxoplasmose, rubéola, infeções por citomegalovírus, coriomeningite linfocitária e herpes simplex virus.[46]
Prevenção
[editar | editar código-fonte]
O vírus é transmitido por mosquitos, o que faz do evitar o mosquito um elemento fundamental do controlo da doença. O CDC recomenda que :[47]
- As pessoas cubram a pele exposta, vestindo camisas de manga comprida e calças compridas;
- Seja usado repelente de insetos que contenha DEET, icaridina, p-Menthane-3,8-diol ou IR3535 e que seja reaplicado no intervalo de tempo determinado nas instruções;
- No caso de utilizar protetor solar em conjunto com repelente de insetos, seja primeiro aplicado o protetor, deixar secar e só depois aplicar o repelente:
- Não seja aplicado repelente nas mãos, olhos ou boca das crianças;
- As pessoas permaneçam em espaços com ar condicionado ou protegidos por redes mosquiteiras;
- Sejam usadas redes mosquiteiras na cama, no caso do quarto estar exposto ao exterior.
O CDC também recomenda estratégias para controlo dos mosquitos, como a eliminação de poças de água estagnada, a reparação das fossas séticas e a proteção de portas e janelas com redes mosquiteiras.[48][49] Em contentores de água podem ser usados larvicidas, enquanto que os mosquitos em voo podem ser mortos com inseticida.[3]
Uma vez que o vírus zica pode ser transmitido por via sexual, recomenda-se que as pessoas que tenham viajado para regiões onde a doença esteja a ocorrer, ou que tenham contacto com quem tenha viajado, que usem sempre preservativo. No caso da mulher estar grávida, devem-se abster de relações sexuais ou usar igualmente preservativo.[50]
Alerta de viagens
[editar | editar código-fonte]Devido ao aumento do número de evidências da relação entre o vírus zica e microcefalia, o CDC emitiu um alerta de viagem que aconselhava as grávidas a considerar adiar a deslocação para os seguintes países e territórios:[51][52]
- Cabo Verde[53]
- Caraíbas, incluindo Barbados, Curaçao, República Dominicana, Guadalupe, Haiti, Jamaica, Martinica, Porto Rico, Ilha de São Martinho e Ilhas Virgens Americanas;[54]
- América Central, incluindo Costa Rica, El Salvador, Guatemala, Honduras, Nicarágua e Panamá;[55]
- México[56]
- Ilhas do Pacífico, incluindo Samoa Americana, Samoa e Tonga;[57]
- América do Sul, incluindo Bolívia, Brasil, Colômbia, Equador, Guiana Francesa, Guiana, Paraguai, Suriname e Venezuela[58]
As autoridades de saúde também recomendam que as mulheres que estejam a considerar uma gravidez consultem um médico antes de viajar.[51][59]
Tratamento
[editar | editar código-fonte]Não existe atualmente tratamento específico para a infeção por vírus zica. Os cuidados de apoio consistem no alívio da dor, febre e prurido.[34] Algumas autoridades de saúde recomendam que não sejam tomadas aspirinas ou outros anti-inflamatórios não esteroides, uma vez que estes têm sido associados a síndrome hemorrágica quando usados em outros flavivírus.[40] Para além disso, o uso de asprina não é recomendado em crianças devido ao risco de síndrome de Reye.[60]
Até ao surto de 2015, o vírus zica tinha sido relativamente pouco estudado e não existem atualmente tratamentos antivirais. Os conselhos dados às mulheres grávidas incidem sobre evitar o risco de infeção o máximo possível, já que uma vez contraída a infeção pouco ou nada há que possa ser feito para além do tratamento de apoio.[61]
Epidemiologia
[editar | editar código-fonte]
O primeiro caso conhecido de febre por vírus zica ocorreu no Uganda em 1947, num macaco rhesus na floresta de Zika.[31] Os estudos populacionais feitos na época no Uganda verificaram uma prevalência de 6,1%.[36] Os primeiros casos entre seres humanos foram registados na Nigéria em 1954.[63] Desde então, têm sido registados alguns surtos nas regiões tropicais de África e em algumas regiões do Sudeste Asiático.[64] Não há casos documentados de vírus Zica no subcontinente indiano, embora alguns estudos tenham encontrado anticorpos de zica em pessoas saudáveis na Índia, o que pode indicar exposição no passado ou ser devido a uma reação cruzada com outros flavivírus.[65] Com recurso a análises filogenéticas das estirpes asiáticas, estimou-se que o vírus zica se deslocou para o sudeste asiático por volta de 1945.[36] Em 1977-78, o vírus foi descrito como causa de febre na Indonésia.[66]
O primeiro grande surto, com 185 casos, ocorreu em 2007 nas ilhas Yap nos Estados Federados da Micronésia.[19] Foram confirmados 108 casos com PCR ou serologia, acrescidos de 72 casos suspeitos. Os sintomas mais comuns foram febre, exantema, artralgia e conjuntivite. Não foram registadas mortes. O mosquito Aedes hensilli foi a espécie predominante durante o surto, tendo sido o provável vetor da transmissão. Embora ainda não se tenha a certeza sobre a forma como o vírus entrou nas ilhas, é provável que tenha ocorrido através da introdução de mosquitos infetados ou de uma pessoa portadora de uma estirpe semelhante à do sudeste asiático.[19][36] Foi também a primeira vez que a febre zica foi reportada fora de África ou da Ásia.[6] Antes do surto das ilhas Yap, tinham sido registados apenas 14 casos humanos de febre zica.[67] Em 2013 ocorreu outro surto significativo na Polinésia Francesa, que se pensa ter tido origem numa introdução independente daquela das ilhas Yap.[36]
Surto na América
[editar | editar código-fonte]Desde o seu aparecimento no hemisfério ocidental em fevereiro de 2014, o vírus propagou-se rapidamente por toda a América do Sul e América Central, atingindo o México em novembro de 2015.[36][68] Embora tenha sido observado esporadicamente em viajantes nos Estados Unidos e na Europa, nessas áreas não ocorreu contágio de pessoa para pessoa,[68] exceto um caso em fevereiro de 2016 onde se suspeita de contégio por via sexual a partir de uma pessoa que viajou para uma região de surto.[35]
Em maio de 2015, o Brasil divulgou oficialmente os seus primeiros 16 casos da doença.[69] De acordo com o Ministério de Saúde brasileiro, à data de novembro de 2015 não havia ainda contagem oficial do número de pessoas infetadas com o vírus no país, uma vez que a doença não está sujeita a declaração obrigatória. Ainda assim, foram relatados casos em 14 Estados. Suspeita-se também que o vírus transmitido por mosquito seja a causa de 2400 possíveis casos de microcefalia e 29 mortes de crianças no Brasil em 2015. Destes 2400 casos suspeitos em 2015, em dezembro estavam a ser investigados 2165 casos, dos quais 134 foram confirmados e em 102 foi eliminada a suspeita de microcefalia.[27]
Em 24 de janeiro de 2016, a Organização Mundial de Saúde advertiu que é provável que o vírus se propage para praticamente todos os países do continente americano, uma vez que o seu vetor, o mosquito Aedes aegypti, se encontra em todos os países da região, exceto no Canadá e no Chile continental.[70][71]
Tanto a Organização Pan-Americana da Saúde como a Organização Mundial de Saúde (OMS) emitiram comunicados de preocupação com o impacto na saúde pública da propagação do vírus zica e a sua ligação com a SGB e a microcefalia.[72][73] A diretora-geral da OMS, Margaret Chan, emitou uma declaração em fevereiro de 2016 em que afirmava que o recente foco de casos de microcefalia e outros distúrbios neurológicos reportados no Brasil, na sequência de um foco semelhante em 2014 na Polinésia Francesa, constitui uma emergência de saúde pública de preocupação internacional.[74] A declaração de emergência permite à OMS coordenar a resposta internacional à propagação do vírus, dando também às suas recomendações força de lei internacional ao abrigo dos regulamentos de saúde internacionais de 2005.[75][76]
Investigação
[editar | editar código-fonte]Entre alguns métodos experimentais de prevenção estão a reprodução e libertação de mosquitos geneticamente modificados de forma a não serem capazes de transmitir patógenos, ou que tenham sido infetados com a bactéria Wolbachia, que se acredita inibir a propagação do vírus.[77]
Um estudo in vitro observou que o vírus zica pode ser sensível a tratamento com interferões, que são frequentemente usados contra outras infeções virais. No entanto, estes resultados ainda não foram testados em animais ou seres humanos.[78]
Referências
- ↑ «Zica». Dicionário Priberam de Língua Portuguesa. Consultado em 27 de fevereiro de 2016
- ↑ «Zika». Dicionário Priberam de Língua Portuguesa. Consultado em 27 de fevereiro de 2016
- ↑ a b c d e f g h «Zika virus». WHO. Janeiro 2016. Consultado em 3 fevereiro 2016
- ↑ a b c d e «Factsheet for health professionals». ecdc.europa.eu. Consultado em 22 Dezembro 2015
- ↑ a b c d e f g h i j k Chen, LH; Hamer, DH (2 fevereiro 2016). «Zika Virus: Rapid Spread in the Western Hemisphere.». Annals of internal medicine. PMID 26832396
- ↑ a b Musso, D.; Nilles, E.J.; Cao-Lormeau, V.-M. (2014). «Rapid spread of emerging Zika virus in the Pacific area». Clinical Microbiology and Infection. 20 (10): O595–6. PMID 24909208. doi:10.1111/1469-0691.12707
- ↑ «Brazil warns against pregnancy due to spreading virus - CNN.com». CNN. Consultado em 24 Dezembro 2015
- ↑ Haddow, AD; Schuh, AJ; Yasuda, CY; Kasper, MR; Heang, V; Huy, R; Guzman, H; Tesh, RB; Weaver, SC (2012). «Genetic characterization of Zika virus strains: geographic expansion of the Asian lineage.». PLoS neglected tropical diseases. 6 (2): e1477. PMID 22389730
- ↑ «WHO Director-General summarizes the outcome of the Emergency Committee regarding clusters of microcephaly and Guillain-Barré syndrome». WHO. 1 fevereiro 2016. Consultado em 3 fevereiro 2016
- ↑ «Zika — Quais são os sintomas». Ministério da Saúde do Brasil. Consultado em 31 de janeiro de 2016
- ↑ Heang, V.; Yasuda, C.Y.; Sovann, L.; Haddow, A.D.; Travassos da Rosa, A.P.; Tesh, R.B.; Kasper, M.R. (fevereiro 2012). «Zika virus infection, Cambodia, 2010». Emerg Infect Dis. 18 (2): 349–51. PMC 3310457
 . PMID 22305269. doi:10.3201/eid1802.111224
. PMID 22305269. doi:10.3201/eid1802.111224
- ↑ Centers for Disease Control and Prevention. «Signs and Symptoms». Zika virus home. Consultado em 30 Janeiro 2016
- ↑ «Zika virus». WHO Western Pacific Region (em inglês). Consultado em 4 de fevereiro de 2016
- ↑ Foy BD, Kobylinski KC, Foy JL, Blitvich BJ, Travassos da Rosa A, Haddow AD, teal (Maio de 2011). «Probable non-vector-borne transmission of Zika virus, Colorado, USA» (PDF). Emerging Infectious Diseases. 17 (5): 880–2. PMC 3321795
 . PMID 21529401. doi:10.3201/eid1705.101939
. PMID 21529401. doi:10.3201/eid1705.101939
- ↑ Oehler, E; Watrin, L; Larre, P; Leparc-Goffart, I; Lastère, S; Valour, F; Baudouin, L; Mallet, H; Musso, D (3 de junho de 2014). «Zika virus infection complicated by Guillain-Barré syndrome – case report, French Polynesia, December 2013». Eurosurveillance (em inglês). 19 (9). doi:10.2807/1560-7917.es2014.19.9.20720
- ↑ «Zika virus Disease Q & A | Zika virus | CDC». www.cdc.gov. Consultado em 8 de fevereiro de 2016. Arquivado do original em 9 de fevereiro de 2016
- ↑ «Colombia: 3 dead from Zika-linked Guillain-Barre syndrome». USA TODAY. Consultado em 8 de fevereiro de 2016
- ↑ Schnirring, Lisa (30 Novembro 2015). «Zika virus spreads to more countries». Center for Infectious Disease Research and Policy, U. of Minnesota Academic Health Center. Consultado em 11 Dezembro 2015
- ↑ a b c Duffy, M.R.; Chen, T.H.; Hancock, W.T.; Powers, A.M.; Kool, J.L.; Lanciotti, R.S.; Pretrick, M.; Marfel, M.; Holzbauer, S.; Dubray, C.; Guillaumot, L.; Griggs, A.; Bel, M.; Lambert, A.J.; Laven, J.; Kosoy, O.; Panella, A.; Biggerstaff, B.J.; Fischer, M.; Hayes, E.B. (2009). «Zika Virus Outbreak on Yap Island, Federated States of Micronesia». New England Journal of Medicine. 360 (24): 2536–43. PMID 19516034. doi:10.1056/NEJMoa0805715
- ↑ «News - Microcephaly in Brazil potentially linked to the Zika virus epidemic, ECDC assesses the risk». European Centre for Disease Prevention and Control. 25 de novembro de 2015. Consultado em 4 de fevereiro de 2016
- ↑ Alexandra Sims. «Zika virus: Health alerts in South America and Caribbean following fears illness may cause birth deformities | Americas | News». The Independent. Consultado em 4 de fevereiro de 2016
- ↑ «Brazil reports 739 suspected microcephaly cases in nine states». Agenciabrasil.ebc.com.br. 24 de novembro de 2015. Consultado em 4 de fevereiro de 2016
- ↑ «Ministério da Saúde divulga boletim epidemiológico». Portal da Saúde – Ministério da Saúde – www.saude.gov.br. Consultado em 16 Janeiro 2016
- ↑ Oliveira Melo, A. S.; Malinger, G.; Ximenes, R.; Szejnfeld, P. O.; Alves Sampaio, S.; Bispo de Filippis, A. M. (1 Janeiro 2016). «Zika virus intrauterine infection causes fetal brain abnormality and microcephaly: tip of the iceberg?». Ultrasound in Obstetrics & Gynecology. 47 (1): 6–7. ISSN 1469-0705. PMID 26731034. doi:10.1002/uog.15831
- ↑ «Governo confirma relação entre zika vírus e epidemia de microcefalia». BBC. Consultado em 8 de fevereiro de 2016
- ↑ Blount, Jeb (28 de novembro de 2015). «Brazil confirms zica virus link to fetal brain-damage outbreak». Reuters. Consultado em 4 de fevereiro de 2016
- ↑ a b «Monitoramento dos Casos de Microcefalias no Brasil» (PDF). Centro de Operações de Emergências em Saúde Pública Sobre Microcefalias. 12 dezembro 2015. Consultado em 24 dezembro 2015
- ↑ «País registra 1.248 casos de microcefalia e sete mortes; maioria em PE - Notícias - Saúde». Noticias.uol.com.br. 30 de novembro de 2015. Consultado em 4 de fevereiro de 2016
- ↑ «Do sertão nordestino à ameaça global. 1ª ed. Rio de Janeiro: Civilização Brasileira.»
- ↑ «Why Zika causes birth defects in some pregnancies?». Tech Explorist (em inglês). 17 de agosto de 2019. Consultado em 26 de agosto de 2019
- ↑ a b c d Hayes, Edward B. (2009). «Zika Virus Outside Africa». Emerging Infectious Diseases. 15 (9): 1347–50. PMC 2819875
 . PMID 19788800. doi:10.3201/eid1509.090442
. PMID 19788800. doi:10.3201/eid1509.090442
- ↑ Brack, Manfred (2012). Agents Transmissible from Simians to Man. [S.l.: s.n.] p. 35. ISBN 3642719112
- ↑ «Aedes luteocephala». Walter Reed Biosystematics Unit. Consultado em 1 de fevereiro de 2016. Arquivado do original em 28 de janeiro de 2016
- ↑ a b c «WPRO Zika virus». www.wpro.who.int. Consultado em 24 Dezembro 2015
- ↑ a b Alexandra M. Oster, John T. Brooks, Jo Ellen Stryker; et al. (2016). «Interim Guidelines for Prevention of Sexual Transmission of Zika Virus — United States, 2016». Morbity and Mortality Weekly Report. 65 (1–2)
- ↑ a b c d e f Gatherer, Derek; Kohl, Alain (18 dezembro 2015). «Zika virus: a previously slow pandemic spreads rapidly through the Americas». Journal of General Virology. PMID 26684466. doi:10.1099/jgv.0.000381
- ↑ Franchini, M.; Velati, C. (Novembro 2015). «Blood safety and zoonotic emerging pathogens: now it's the turn of Zika virus!». Blood Transfusion. 1 páginas. PMID 26674809. doi:10.2450/2015.0187-15
- ↑ a b Fauci, Anthony S.; Morens, David M. (13 Janeiro 2016). «Zika Virus in the Americas – Yet Another Arbovirus Threat». New England Journal of Medicine. PMID 26761185. doi:10.1056/NEJMp1600297
- ↑ «For Health Care Providers: Clinical Evaluation & Disease | Zika virus | CDC». www.cdc.gov. Consultado em 24 Dezembro 2015
- ↑ a b c «Factsheet for health professionals». ecdc.europa.eu. Consultado em 24 dezembro 2015
- ↑ Faye, O.; Faye, O.; Dupressoir, A.; Weidmann, M.; Ndiaye, M.; Alpha Sall, A. (setembro 2008). «One-step RT-PCR for detection of Zika virus». J Clin Virol. 43 (1): 96–101. PMID 18674965. doi:10.1016/j.jcv.2008.05.005
- ↑ Lanciotti RS, Kosoy OL, Laven JJ, et al. (2008). «Genetic and serologic properties of Zika virus associated with an epidemic, Yap State, Micronesia, 2007». Emerging Infectious Diseases. 14 (8): 1232–9. PMC 2600394
 . PMID 18680646. doi:10.3201/eid1408.080287
. PMID 18680646. doi:10.3201/eid1408.080287
- ↑ «Updated diagnostic testing for Zika, chikungunya, and dengue viruses in US Public Health Laboratories» (PDF). CDC, Division of Vector-Borne Diseases, Arboviral Diseases and Dengue Branches. 13 Janeiro 2016. Consultado em 4 de Fevereiro 2016
- ↑ «First commercial antibody tests for Zika virus diagnostics now available». 29 Janeiro 2016. Consultado em 4 de fevereiro de 2016
- ↑ a b c d Oduyebo, Titilope; Petersen, Emily E.; Rasmussen, Sonja A.; Mead, Paul S.; Meaney-Delman, Dana; Renquist, Christina M.; Ellington, Sascha R.; Fischer, Marc; Staples, J. Erin. «Update: Interim Guidelines for Health Care Providers Caring for Pregnant Women and Women of Reproductive Age with Possible Zika Virus Exposure — United States, 2016». MMWR. Morbidity and Mortality Weekly Report. 65 (05): 1–6. doi:10.15585/mmwr.mm6505e2er
- ↑ a b c d Staples, J. Erin; Dziuban, Eric J.; Fischer, Marc; Cragan, Janet D.; Rasmussen, Sonja A.; Cannon, Michael J.; Frey, Meghan T.; Renquist, Christina M.; Lanciotti, Robert S. «Interim Guidelines for the Evaluation and Testing of Infants with Possible Congenital Zika Virus Infection — United States, 2016». MMWR. Morbidity and Mortality Weekly Report. 65 (3): 63–67. doi:10.15585/mmwr.mm6503e3
- ↑ «Zika Virus in Central America—Watch—Level 1, Practice Usual Precautions—Travel Health Notices | Travelers' Health | CDC». wwwnc.cdc.gov. Consultado em 24 dezembro 2015
- ↑ «Surveillance and Control of Aedes aegypti and Aedes albopictus in the United States». Chikungunya Virus Home: Resources. Centers for Disease Control and Prevention. 25 Janeiro 2016
- ↑ «Help Control Mosquitoes that Spread Dengue, Chikungunya, and Zika Viruses» (PDF). Chikungunya Virus Home: Fact Sheets and Posters. Centers for Disease Control and Prevention. 2015
- ↑ Oster, Alexandra M.; Brooks, John T.; Stryker, Jo Ellen; Kachur, Rachel E.; Mead, Paul; Pesik, Nicki T.; Petersen, Lyle R. (5 fevereiro 2016). «Interim Guidelines for Prevention of Sexual Transmission of Zika Virus — United States, 2016». MMWR. Morbidity and Mortality Weekly Report. 65 (5): 1–2. doi:10.15585/mmwr.mm6505e1er
- ↑ a b Lowes, R. (15 Janeiro 2016). «CDC Issues Zika Travel Alert». CDC. Consultado em 16 Janeiro 2016
- ↑ «Zika Travel Information Travelers' Health CDC». wwwnc.cdc.gov. Consultado em 4 de fevereiro de 2016
- ↑ «Zika Virus in Cape Verde - Alert - Level 2, Practice Enhanced Precautions - Travel Health Notices | Travelers' Health | CDC». wwwnc.cdc.gov. Consultado em 4 de fevereiro de 2016
- ↑ «Zika Virus in the Caribbean - Alert - Level 2, Practice Enhanced Precautions - Travel Health Notices | Travelers' Health | CDC». wwwnc.cdc.gov. Consultado em 4 de fevereiro de 2016
- ↑ «Zika Virus in Central America - Alert - Level 2, Practice Enhanced Precautions - Travel Health Notices | Travelers' Health | CDC». wwwnc.cdc.gov. Consultado em 4 de fevereiro de 2016
- ↑ «Zika Virus in Mexico - Alert - Level 2, Practice Enhanced Precautions - Travel Health Notices | Travelers' Health | CDC». wwwnc.cdc.gov. Consultado em 4 de fevereiro de 2016
- ↑ «Zika Virus in the Pacific Islands - Alert - Level 2, Practice Enhanced Precautions - Travel Health Notices | Travelers' Health | CDC». wwwnc.cdc.gov. Consultado em 4 de fevereiro de 2016
- ↑ «Zika Virus in South America - Alert - Level 2, Practice Enhanced Precautions - Travel Health Notices | Travelers' Health | CDC». wwwnc.cdc.gov. Consultado em 4 de fevereiro de 2016
- ↑ Centers for Disease Control and Prevention (15 Janeiro 2016). «CDC issues interim travel guidance related to Zika virus for 14 Countries and Territories in Central and South America and the Caribbean». CDC Newsroom Releases
- ↑ Fulginiti, Vincent; et al. (1982). «Aspirin and Reye Syndrome.». Pediatrics. 69 (6): 810–2. PMID 7079050
- ↑ Petersen, E.E.; Staples, J.E.; Meaney-Delman, D.; Fischer, M.; Ellington, S.R.; Callaghan, W.M.; Jamieson, D.J. (22 Janeiro 2016). «Interim Guidelines for Pregnant Women During a Zika Virus Outbreak – United States, 2016». MMWR Morb Mortal Wkly Rep. 65 (2): 30–3. PMID 26796813. doi:10.15585/mmwr.mm6502e1
- ↑ «Geographic Distribution – Zika virus – CDC». www.cdc.gov. Consultado em 18 Janeiro 2016
- ↑ MacNamara, F. N. (1 março 1954). «Zika virus : A report on three cases of human infection during an epidemic of jaundice in Nigeria». Trans. Roy. Soc. Trop. Med. Hyg. 48 (2): 139–145. ISSN 0035-9203. PMID 13157159. doi:10.1016/0035-9203(54)90006-1
- ↑ Simpson, D.I.H. (1964). «Zika virus infection in man». Trans. Roy. Soc. Trop. Med. Hyg. 58 (4): 335–8. PMID 14175744. doi:10.1016/0035-9203(64)90201-9
- ↑ Smithburn, K. C.; Kerr, J. A.; Gatne, P. B. (1 Abril 1954). «Neutralizing antibodies against certain viruses in the sera of residents of India». Journal of Immunology (Baltimore, Md.: 1950). 72 (4): 248–257. PMID 13163397
- ↑ Olson, J. G.; Ksiazek, T. G. (1 Janeiro 1981). «Zika virus, a cause of fever in Central Java, Indonesia». Trans. Roy. Soc. Trop. Med. Hyg. 75 (3): 389–393. PMID 6275577. doi:10.1016/0035-9203(81)90100-0
- ↑ Faye, Oumar; Freire, Caio C. M.; Iamarino, Atila; Faye, Ousmane; de Oliveira, Juliana Velasco C.; Diallo, Mawlouth; Zanotto, Paolo M. A.; Sall, Amadou Alpha; Bird, Brian (9 Janeiro 2014). «Molecular Evolution of Zika Virus during Its Emergence in the 20th Century». PLoS Neglected Tropical Diseases. 8 (1): e2636. PMID 24421913. doi:10.1371/journal.pntd.0002636
- ↑ a b Dyer, Owen (23 Dezembro 2015). «Zika virus spreads across Americas as concerns mount over birth defects». BMJ. 351: h6983. PMID 26698165. doi:10.1136/bmj.h6983
- ↑ Globo (14 de maio de 2015). «Brazilian Health Ministry confirms first cases of zika in two states»
- ↑ «Zika Virus likely to spread throughout the Americas, says WHO». The Guardian. 25 Janeiro 2016
- ↑ «PAHO Statement on Zika Virus Transmission and Prevention». Pan American Health Organization
- ↑ Pan American Health Organization (17 Janeiro 2016). «Neurological syndrome, congenital malformations, and Zika virus infection – Epidemiological Update». Epidemiological Alerts and Updates CHA.01.04b Epidemic Alert and Response
- ↑ «WHO Declares Zika a Public Health Emergency». NBC News. Consultado em 8 de fevereiro de 2016
- ↑ «WHO Director-General summarizes the outcome of the Emergency Committee regarding clusters of microcephaly and Guillain-Barré syndrome». World Health Organization. Consultado em 8 de fevereiro de 2016
- ↑ Sabrina Tavernise; Jr, Donald G. Mcneil (1 de fevereiro de 2016). «Zika Virus a Global Health Emergency, W.H.O. Says». The New York Times. ISSN 0362-4331. Consultado em 8 de fevereiro de 2016. Cópia arquivada em 3 de fevereiro de 2016
- ↑ «WHO | IHR Procedures concerning public health emergencies of international concern (PHEIC)». www.who.int. Consultado em 8 de fevereiro de 2016
- ↑ Jason Gale (4 fevereiro 2016). «The Best Weapon for Fighting Zika? More Mosquitoes». Bloomberg.com
- ↑ Hamel, R.; Dejarnac, O.; Wichit, S.; Ekchariyawat, P.; Neyret, A.; Luplertlop, N.; Perera-Lecoin, M.; Surasombatpattana, P.; Talignani, L.; Thomas, F.; Cao-Lormeau, V.M.; Choumet, V.; Briant, L.; Desprès, P.; Amara, A.; Yssel, H.; Missé, D. (Setembro 2015). «Biology of Zika Virus Infection in Human Skin Cells». J Virol. 89 (17): 8880–96. PMID 26085147. doi:10.1128/JVI.00354-15