Fascite plantar
| Fascite Plantar | |
|---|---|
| Demonstração da fáscia plantar. Local onde ocorre a Fasceíte plantar. | |
| Especialidade | reumatologia, podiatry |
| Classificação e recursos externos | |
| CID-10 | M72.2 |
| CID-9 | 728.71 |
| CID-11 | 254630809 |
| DiseasesDB | 10114 |
| MedlinePlus | 007021 |
| eMedicine | pmr/107 orthoped/142 |
| MeSH | D036981 |
Fibromatose da fáscia plantar, fasciíte plantar ou fascite plantar (também conhecida como síndrome do Esporão do Calcâneo) é um distúrbio doloroso comum que afeta o calcanhar e a planta do pé. Trata-se de uma desordem no local de inserção dos ligamentos no osso e se caracteriza pela cicatrização, inflamação ou destruição estrutural da fáscia plantar do pé. É frequentemente causada pela lesão por esforço repetitivo da fáscia plantar, que se intensifica com exercício físico, peso ou idade. Embora originalmente a fascite plantar tenha sido pensada como um processo inflamatório, estudos recentes têm demonstrado alterações estruturais mais condizentes com processos degenerativos. Como resultado das novas observações, parte da comunidade acadêmica tem defendido a mudança do nome desta condição para "fasciose plantar".[1]
A fascite plantar é a lesão mais comum da fáscia plantar[2] e é a principal causa de dor no calcanhar.[3][4] Aproximadamente 10% das pessoas desenvolvem fascite plantar em algum momento da vida.[5][6] Geralmente, está associada a longos períodos na posição de pé e é muito mais prevalente em indivíduos com pé chato.[7] Entre a população não-atleta, a fascite plantar está associada a obesidade e falta de atividade física.[7][8]
A dor característica da fascite plantar é geralmente sentida na parte de trás do calcanhar e é mais intensa durante os primeiros passos do dia.[7] Indivíduos com fascite plantar frequentemente apresentam dificuldade para realizar a dorsiflexão do pé, o movimento de elevar o pé em direção à canela.[7] Esta dificuldade geralmente se deve ao retesamento do músculo da panturrilha ou do tendão de Aquiles, que é conectado à fáscia plantar.[9] A maior parte dos casos de fascite plantar melhora com o tempo e responde bem aos métodos de tratamento conservador.[7][10]
Sinais e sintomas[editar | editar código-fonte]
A dor da fascite plantar é tipicamente cortante[2] e unilateral (70% dos casos)[10] e geralmente piora ao se carregar peso após longos períodos de repouso.[11] Indivíduos com fascite plantar frequentemente relatam que os sintomas são mais intensos durante os primeiros passos após se levantar da cama ou depois de longos períodos sentado.[7] É comum observar a melhora dos sintomas com a caminhada contínua.[2][7][12] Redução da sensibilidade, formigamento, inchaço e dor irradiada são sintomas raros, porém relatados.[13]
Se a fáscia plantar continuar a ser sobrecarregada em vigência de fascite plantar, ela pode sofrer ruptura. Os sinais e sintomas típicos da ruptura da fáscia plantar incluem um som de clique ou estalo, um significativo inchaço local e dor aguda na sola dos pés.[2]
Fatores de risco[editar | editar código-fonte]
Os fatores de risco identificados para a fascite plantar incluem: correr excessivamente, permanecer de pé em superfícies duras por longos períodos, pé cavo, presença de diferença no tamanho das pernas e pé chato. A tendência do pé chato de se inverter excessivamente durante a marcha ou a corrida o torna mais suscetível à fascite plantar.[7][11][14] Obesidade é encontrada em 70% dos indivíduos que se apresentam com fascite plantar e é um fator de risco independente.[9] Estudos têm sugerido uma forte associação entre um IMC aumentado e o desenvolvimento de fascite plantar na população não-atleta. Esta associação entre peso e fascite plantar não foi observada na população de atletas.[10] O enrijecimento do tendão de Aquiles e o uso de calçados inapropriados também foram identificados como fatores de risco significativos.[15]
Fisiopatologia[editar | editar código-fonte]
A causa da fascite plantar é pouco compreendida e acredita-se que provavelmente haja a participação de vários fatores.[15] A fáscia plantar é uma faixa fibrosa espessa de tecido conjuntivo que se origina da tuberosidade do osso calcâneo. A partir daí, a fáscia se estende ao longo da sola do pé, antes de se inserir na base dos dedos do pé, e sustenta a arcada plantar.[9][11][14]
Originalmente, pensava-se que a fascite plantar era uma condição inflamatória da fáscia plantar. Contudo, nas últimas décadas, estudos observaram mudanças na anatomia microscópica indicando que a fascite plantar é causada, na verdade, por alterações estruturais não-inflamatórias da fáscia plantar, ao invés de um processo inflamatório.[10][15] Devido a essa modificação no pensamento sobre os mecanismos subjacentes à fascite plantar, parte da comunidade acadêmica tem defendido a mudança do nome desta condição para "fasciose plantar".[12] Acredita-se que as alterações estruturais da fáscia plantar são resultado de microtraumas repetitivos.[13][14] O exame microscópico da fáscia plantar frequentemente demonstra degeneração mixomatosa, depósitos de cálcio no tecido conjuntivo e desorganização das fibras de colágeno.[1]
Acredita-se que alterações do movimento mecânico normal da fáscia plantar enquanto de pé ou durante a caminhada (conhecidas como "mecanismo Windlass") contribuem para o desenvolvimento de fascite plantar por impor tensão excessiva sobre a tuberosidade calcânea.[15] Outros estudos também sugeriram que, de fato, a fascite plantar não se deve à inflamação da fáscia, mas pode se tratar de uma lesão do tendão envolvendo o músculo flexor curto dos dedos localizado imediatamente profundo à fáscia plantar.[14]
Diagnóstico[editar | editar código-fonte]

Geralmente, a fascite plantar é diagnosticada pelo clínico após a consideração da história, dos fatores de risco e do exame físico.[7][16][17] Sensibilidade à palpação da parte interna do osso do calcanhar na sola do pé pode ser observada durante o exame físico.[7][11] O pé pode apresentar dorsiflexão limitada devido ao enrijecimento dos músculos da panturrilha ou do tendão de Aquiles.[10] A dorsiflexão do pé pode ser dolorosa devido ao alongamento da fáscia plantar por esse movimento.[7][13] Estudos de imagem para o diagnóstico da fascite plantar raramente são necessários.[10] Entretanto, em alguns casos o médico pode decidir por solicitar estudos de imagem (como radiografia, ultrassonografia ou ressonância magnética), justificáveis para excluir causas graves de dor no pé. Outros diagnósticos tipicamente considerados são fraturas, tumores ou doenças sistêmicas, caso a fascite plantar não responda adequadamente ao tratamento médico conservador.[7][11] Dor no calcanhar bilateral ou dor no calcanhar no contexto de uma doença sistêmica podem indicar a necessidade de uma investigação diagnóstica mais aprofundada. Testes diagnósticos como hemograma completo ou marcadores sorológicos de inflamação, infecção ou doença autoimune, como proteína c-reativa, velocidade de hemossedimentação, anticorpo antinuclear, fator reumatoide, HLA-B27, ácido úrico ou anticorpos da doença de Lyme podem ser solicitados.[8] Déficits neurológicos devem lembrar uma investigação com eletromiografia para avaliar o dano aos músculos e nervos.[13]
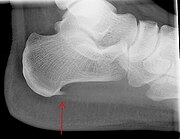
Radiografias com visão lateral do tornozelo são a modalidade de imagem recomendada como primeira linha na investigação de outras causas de dor no calcanhar, como fratura por estresse ou desenvolvimento de esporão.[10] O espessamento da aponeurose plantar no calcanhar maior do que 5 milímetros, demonstrado por ultrassonografia, é consistente com o diagnóstico de fascite plantar.[12] Alguns autores observam que o uso de imagem não é rotineiramente necessário, já que aumenta os custos e, em geral, não altera a abordagem da fascite plantar.[15] Achados no estudo de imagens, como espessamento da fáscia plantar, podem estar ausentes em indivíduos sintomáticos ou presentes em indivíduos assintomáticos, limitando, dessa forma, a utilização de tais observações.[14] Um achado incidental associado a essa condição é o esporão de calcâneo, uma pequena calcificação óssea no osso do calcanhar, que pode ser encontrada em mais de 50% dos portadores de fascite plantar.[12] Em tais casos, é a fascite plantar subjacente que produz a dor no calcanhar e não o esporão.[14] A condição é responsável pela formação do esporão, embora o significado clínico do esporão de calcâneo na fascite plantar permaneça obscuro.[13]
Diagnóstico diferencial[editar | editar código-fonte]
O diagnóstico diferencial para dor no calcanhar é extenso e inclui, dentre outras, as seguintes entidades patológicas: fratura de calcâneo por estresse, bursite de calcâneo, osteoartrite, estenose espinhal envolvendo as raízes nervosas de L5 e S1, síndrome do coxim gorduroso do calcâneo, espondiloartropatias soronegativas como artrite reativa e espondilite anquilosante, artrite reumatoide (mais provável se a dor estiver presente em ambos os calcanhares),[8] ruptura da fáscia plantar e neuropatias compressivas, como a síndrome do túnel do tarso ou a impactação do ramo calcâneo do nervo tibial.[8][9][10]
A determinação do diagnóstico de fascite plantar geralmente pode ser feita baseando-se na história e no exame físico do paciente.[18] Em casos nos quais o médico suspeita de fratura, infecção ou alguma outra condição grave subjacente, pode-se lançar mão da radiografia para efetuar o diagnóstico diferencial.[18]
Tratamento[editar | editar código-fonte]
A maioria dos casos (90%) de fascite plantar é auto-limitada e deve melhorar em um período de seis meses com tratamento conservador[5] ou em um ano independentemente de qualquer tratamento.[7][10] Muitas terapias foram propostas para a fascite plantar. A efetividade da maior parte desses tratamentos não tem sido adequadamente investigada e, consequentemente, há poucas evidências para apoiar a recomendação desses tratamentos.[7] A abordagem conservadora de primeira linha inclui repouso, aquecimento, gelo, exercícios para fortalecer a panturrilha, técnicas de alongamento dos músculos da panturrilha, do tendão de Aquiles e da fáscia plantar, perda de peso em pacientes obesos ou com sobrepeso e anti-inflamatório não esteroidal (AINE), como aspirina ou ibuprofeno.[11][12][19] Os AINEs são comumente utilizados no tratamento da fascite plantar, mas não conseguem melhorar a dor em 20% dos pacientes.[11]
A terapia extracorpórea por ondas de choque (ESWT) é uma modalidade de tratamento efetiva para a fascite plantar não responsiva às medidas conservadoras não cirúrgicas por, no mínimo, três meses. Evidências de meta-análises sugerem que um alívio significativo da dor dura por até um ano após o procedimento.[4][5] Entretanto, os debates quanto à eficácia da terapia persistem.[1] A ESWT pode ser realizada com ou sem anestesia, embora os estudos tenham sugerido que a terapia é menos efetiva quando a anestesia é aplicada.[20] As complicações da ESWT são raras e tipicamente leves, quando presentes.[20] As complicações conhecidas da ESWT incluem o desenvolvimento de um leve hematoma ou equimose, vermelhidão ao redor do local do procedimento ou enxaqueca.[20]
Outra meta-analise concluiu que quando a Terapia de Laser de Baixo-Nivel (LLLT) e a ESWT foram combinados com os cuidados convencionais, a LLLT foi mais eficaz do que ESWT na redução da dor, no seguimento a curto prazo.
A injeção de corticosteroides é utilizada em algumas ocasiões, para casos de fascite plantar refratária a medidas conservadoras. As injeções podem ser uma modalidade efetiva para o alívio da dor a curto prazo, por mais de um mês, mas os estudos falharam em demonstrar o alívio efetivo da dor por mais de três meses.[1] Riscos notáveis da injeção de corticosteroides para fascite plantar incluem a ruptura da fáscia plantar,[9] infecções cutâneas, lesão de nervos ou músculos ou atrofia do coxim gorduroso plantar.[7][11]Dispositivos ortóticos personalizados têm-se demonstrado um método eficiente para reduzir a dor da fascite plantar por mais de 12 semanas.[21] A efetividade a longo prazo das órteses personalizadas na redução da dor na fascite plantar requer estudos adicionais.[3] Dispositivos ortóticos e técnicas de bandagem são propostas para reduzir a pronação do pé e, com isso, diminuir a carga sobre a fáscia plantar resultando em melhora da dor.[14]
Outra técnica terapêutica, conhecida como iontoforese plantar, envolve a aplicação tópica de substâncias anti-inflamatórias como a dexametasona ou o ácido acético no pé e a transmissão dessas substâncias através da pele por meio de uma corrente elétrica.[11] Evidências moderadas existem para dar suporte ao uso de talas por 1-3 meses durante a noite para aliviar a dor da fascite plantar persistente por mais de seis meses.[10] As talas noturnas são projetadas para posicionar e manter o tornozelo em uma posição neutra, alongando, assim, a fáscia plantar e a panturrilha durante o sono.[10] Outras abordagens terapêuticas podem incluir calçados apropriados, bandagem do arco plantar e fisioterapia.[12] Para além do tratamento já sendo feito e usado pela fisioterapia, o uso da Kinésio Taping não parece adicionar nenhum ganho ou melhora no quadro clínico dos pacientes, ou seja, as evidencias atuais não suportam o uso do KT na prática clinica do fisioterapeuta.[22]
Cirurgia[editar | editar código-fonte]
Frequentemente, a fasciotomia plantar é considerada após a falha do tratamento conservador em resolver o problema após seis meses e é vista como um último recurso.[7][12] Abordagens minimamente invasivas e endoscópicas da fasciotomia plantar existem, mas requerem um especialista familiarizado com o equipamento utilizado no procedimento. Atualmente, a disponibilidade dessas técnicas cirúrgicas é limitada.[8] Um estudo de 2012 mostrou que 76% dos pacientes submetidos a fasciotomia plantar endoscópica apresentaram alívio completo dos sintomas e apenas poucas complicações (nível IV de evidência).[1] A remoção do esporão de calcâneo durante a fasciotomia plantar não parece melhorar os resultados da cirurgia.[23] A dor plantar e no calcanhar pode ocorrer por múltiplas razões e a liberação do ramo plantar lateral pode ser realizada concomitantemente à fasciotomia plantar em casos selecionados.[8][23] Complicações possíveis da fasciotomia plantar incluem lesão nervosa, instabilidade do arco longitudinal medial do pé,[24] fratura do calcâneo, tempo de recuperação prolongado, infecção, ruptura da fáscia plantar e falha no alívio da dor.[7] Recentemente, a cirurgia de ablação por radiofrequência tem sido proposta como uma abordagem cirúrgica alternativa para o tratamento da fascite plantar recalcitrante.[23]
Novos tratamentos[editar | editar código-fonte]
Recentemente, injeções de toxina botulínica A bem como técnicas similares, como a injeção de plasma rico em plaquetas e a proloterapia, têm chamado atenção como métodos potencialmente efetivos para tratar a dor na fascite plantar.[10][11] Contudo, estudos recentes falharam em demonstrar a superioridade ao placebo da toxina botulínica A e não concluíram que a injeção de plasma rico em plaquetas é mais efetiva do que as injeções de corticosteroides na fascite plantar.[1]
O Dry needling também tem sido pesquisado para o tratamento da fascite plantar.[25] Uma revisão sistemática encontrou evidências limitadas quanto à eficácia, devido à baixa qualidade dos estudos disponíveis.[26]
Novos estudos mostram que a ventosaterapia pode ser um ótimo tratamento para reduzir a dor e aumentar a função na população que possui o quadro.[27]
Epidemiologia[editar | editar código-fonte]
A fascite plantar é a lesão mais comum da fáscia plantar[2] e é a principal causa de dor no calcanhar, responsável por 80% dos casos. A condição tende a ocorrer com maior frequência em mulheres, recrutas militares, atletas mais velhos, obesos e atletas jovens do sexo masculino.[10][13][14] Estima-se que a fascite plantar afeta 1 a cada 10 pessoas em algum momento da vida e é mais comum afetar os indivíduos entre 40-60 anos de idade.[1][9] Somente nos Estados Unidos, mais de dois milhões de pessoas recebem tratamento para fascite plantar.[9] O custo do tratamento para fascite plantar nos Estados Unidos é estimado em 284 milhões de dólares por ano.[9]
Referências
- ↑ a b c d e f g Lareau CR, Sawyer GA, Wang JH, DiGiovanni CW (junho de 2014). «Plantar and Medial Heel Pain: Diagnosis and Management». The Journal of the American Academy of Orthopaedic Surgeons. 22 (6): 372-80. PMID 24860133. doi:10.5435/JAAOS-22-06-372
- ↑ a b c d e Jeswani T, Morlese J, McNally EG (setembro de 2009). «Getting to the heel of the problem: plantar fascia lesions». Clin Radiol. 64 (9): 931–9. PMID 19664484. doi:10.1016/j.crad.2009.02.020
- ↑ a b Anderson J, Stanek J (maio de 2013). «Effect of foot orthoses as treatment for plantar fasciitis or heel pain». J Sport Rehabil. 22 (2): 130–6. PMID 23037146
- ↑ a b Aqil A, Siddiqui MR, Solan M, Redfern DJ, Gulati V, Cobb JP (novembro de 2013). «Extracorporeal shock wave therapy is effective in treating chronic plantar fasciitis: a meta-analysis of RCTs». Clin Orthop Relat Resl. 471 (11): 3645–52. PMID 23813184. doi:10.1007/s11999-013-3132-2
- ↑ a b c Zhiyun L, Tao J, Zengwu S (julho de 2013). «Meta-analysis of high-energy extracorporeal shock wave therapy in recalcitrant plantar fasciitis». Swiss Med Wkly. 143: w13825. PMID 23832373. doi:10.4414/smw.2013.13825
- ↑ Mohseni-Bandpei MA, Nakhaee M, Mousavi ME, Shakourirad A, Safari MR, Vahab Kashani R (maio de 2014). «Application of Ultrasound in the Assessment of Plantar Fascia in Patients With Plantar Fasciitis: A Systematic Review». Ultrasound Med Biol. S0301-5629 (14): 00148-3. PMID 24798393. doi:10.1016/j.ultrasmedbio.2014.03.001
- ↑ a b c d e f g h i j k l m n o p q Goff JD, Crawford R (setembro de 2011). «Diagnosis and treatment of plantar fasciitis». Am Fam Physician. 84 (6): 676–82. PMID 21916393
- ↑ a b c d e f Cutts S, Obi N, Pasapula C, Chan W (novembro de 2012). «Plantar fasciitis». Ann R Coll Surg Engl. 94 (8): 539–42. PMC 3954277
 . PMID 23131221. doi:10.1308/003588412X13171221592456
. PMID 23131221. doi:10.1308/003588412X13171221592456
- ↑ a b c d e f g h Rosenbaum AJ, DiPreta JA, Misener D (março de 2014). «Plantar Heel Pain». Med Clin North Am. 98 (2): 339–52. PMID 24559879. doi:10.1016/j.mcna.2013.10.009
- ↑ a b c d e f g h i j k l m Tahririan MA, Motififard M, Tahmasebi MN, Siavashi B (agosto de 2012). «Plantar fasciitis». J Res Med Sci. 17 (8): 799–804. PMC 3687890
 . PMID 23798950
. PMID 23798950
- ↑ a b c d e f g h i j Molloy LA (novembro de 2012). «Managing chronic plantar fasciitis: when conservative strategies fail». JAAPA. 25 (11): 48, 50, 52–53. PMID 23620924. doi:10.1097/01720610-201211000-00009
- ↑ a b c d e f g Tu P, Bytomski JR (outubro de 2011). «Diagnosis of heel pain». Am Fam Physician. 84 (8): 909–16. PMID 22010770
- ↑ a b c d e f Monto RR (dezembro de 2013). «Platelet-rich plasma and plantar fasciitis». Sports Med Arthrosc. 21 (4): 220–4. PMID 24212370. doi:10.1097/JSA.0b013e318297fa8d
- ↑ a b c d e f g h Orchard J (outubro de 2012). «Plantar fasciitis». BMJ. 10 (345): e6603. PMID 23054045. doi:10.1136/bmj.e6603
- ↑ a b c d e Yin MC, Ye J, Yao M, Cui XJ, Xia Y, Shen QX, Tong ZY, Wu XQ, Ma JM, Mo W (março de 2014). «Is Extracorporeal Shock Wave Therapy Clinical Efficacy for Relief of Chronic, Recalcitrant Plantar Fasciitis? A Systematic Review and Meta-Analysis of Randomized Placebo or Active-Treatment Controlled Trials». Arch Phys Med Rehabil. S0003-9993 (14): 00207-X. PMID 24662810. doi:10.1016/j.apmr.2014.01.033
- ↑ Buchbinder R (maio de 2004). «Plantar Fasciitis». New England Journal of Medicine. 350 (21): 2159–66. PMID 15152061. doi:10.1056/NEJMcp032745
- ↑ Cole C, Seto C, Gazewood J (dezembro de 2005). «Plantar fasciitis: Evidence-based review of diagnosis and therapy». American Family Physician. 72 (11): 2237–42. PMID 16342847
- ↑ a b American College of Occupational and Environmental Medicine (fevereiro de 2014), «Five Things Physicians and Patients Should Question», American College of Occupational and Environmental Medicine, Choosing Wisely: an initiative of the ABIM Foundation, consultado em 24 de fevereiro de 2014, que cita
- Haas, N; Beecher, P; Easly, M; et al. (2011). «Ankle and foot disorders». In: Kurt T. Hegmann. Occupational medicine practice guidelines : evaluation and management of common health problems and functional recovery in workers 3rd ed. Elk Grove Village, IL: American College of Occupational and Environmental Medicine. p. 1182. ISBN 978-0615452272
- ↑ «Plantar Fasciitis and Bone Spurs». American Academy of Orthopaedic Surgeons. 2010. Consultado em 24 de junho de 2014
- ↑ a b c Wang CJ (março de 2012). «Extracorporeal shockwave therapy in musculoskeletal disorders». J Orthop Surg Res. 7 (1): 11–8. PMC 3342893
 . PMID 22433113. doi:10.1186/1749-799X-7-11
. PMID 22433113. doi:10.1186/1749-799X-7-11
- ↑ Lee SY, McKeon P, Hertel J (fevereiro de 2009). «Does the use of orthoses improve self-reported pain and function measures in patients with plantar fasciitis? A meta-analysis». Phys There Sport. 10 (1): 12–8. PMID 19218074. doi:10.1016/j.ptsp.2008.09.002
- ↑ Parreira, Patrícia do Carmo Silva; Costa, Lucíola da Cunha Menezes; Junior, Luiz Carlos Hespanhol (2014). «Current evidence does not support the use of Kinesio Taping in clinical practice: a systematic review». Journal of Physiotherapy. V.60 (n.1): 31–39. doi:10.1016/j.jphys.2013.12.008. Consultado em 15 de maio de 2018
- ↑ a b c Thomas JL, Christensen JC, Kravitz SR, Mendicino RW, Schuberth JM, Vanore JV, Weil LS, Zlotoff HJ, Bouché R, Baker J (maio–junho de 2010). «The diagnosis and treatment of heel pain: a clinical practice guideline-revision 2010». J Foot Ankle Surg. 49 (3 Suppl): S1–19. PMID 20439021. doi:10.1053/j.jfas.2010.01.001
- ↑ Tweed JL, Barnes MR, Allen MJ, Campbell JA (setembro–outubro de 2009). «Biomechanical consequences of total plantar fasciotomy: a review of the literature». J Am Podiatr Med Assoc. 99 (5): 422–30. PMID 19767549
- ↑ Cotchett MP, Landorf KB, Munteanu SE, Raspovic A (janeiro de 2011). «Effectiveness of trigger point dry needling for plantar heel pain: study protocol for a randomised controlled trial». Journal of Foot and Ankle Research. 4 (1). 5 páginas. PMC 3035595
 . PMID 21255460. doi:10.1186/1757-1146-4-5
. PMID 21255460. doi:10.1186/1757-1146-4-5
- ↑ Cotchett MP, Landorf KB, Munteanu SE (setembro de 2010). «Effectiveness of dry needling and injections of myofascial trigger points associated with plantar heel pain: a systematic review». Journal of Foot and Ankle Research. 3 (1). 18 páginas. PMC 2942821
 . PMID 20807448. doi:10.1186/1757-1146-3-18
. PMID 20807448. doi:10.1186/1757-1146-3-18
- ↑ GE, Weiqing; Leson, Chelsea; Vukovic, Corey (2017). «Dry cupping for plantar fasciitis: a randomized controlled trial». Journal of Physical Therapy Science. V.29 (n.5): 859-862. doi:10.1589/jpts.29.859. Consultado em 15 de maio de 2018
Ligações externas[editar | editar código-fonte]
- «Informações gerais» (em inglês)
- «Reabilitação da fáscia plantar» (em inglês)
- Acerca das ondas de choque na reabilitação

