Dermatite atópica
| Dermatite atópica | |
|---|---|
| Dermatite atópica na parte interna do cotovelo. | |
| Sinónimos | Eczema atópico, eczema infantil, eczema alérgico, prurigo de Besnier, neurodermatite[1] |
| Especialidade | Dermatologia |
| Sintomas | Prurido e pele irritada, inflamada, e gretada[2] |
| Complicações | Infeções da pele, rinite alérgica, asma[2] |
| Início habitual | Infância[2][3] |
| Causas | Desconhecidas[2][3] |
| Fatores de risco | Antecedentes familiares, viver em cidades, climas secos[2] |
| Método de diagnóstico | Baseado nos sintomas após exclusão de outras possíveis causas[2][3] |
| Condições semelhantes | Dermatite de contacto, psoríase, dermatite seborreica[3] |
| Tratamento | Evitar fatores que agravem a condição, banho diário com aplicação de creme hidratante, pomadas de esteroides para as irritações[3] |
| Frequência | ~20% em algum momento da vida[2][4] |
| Classificação e recursos externos | |
| CID-10 | L20 |
| CID-9 | 691.8 |
| CID-11 | 215767047 |
| OMIM | 603165 |
| DiseasesDB | 4113 |
| MedlinePlus | 000853 |
| eMedicine | emerg/130 derm/38 ped/2567 oph/479 |
| MeSH | D003876 |
Dermatite atópica é um tipo de inflamação crónica da pele (dermatite). Os sintomas mais comuns são pele pruriginosa, gretada, inflamada e vermelha. É possível que a área afetada segregue um líquido límpido e que com o tempo se torne mais espessa.[2] A doença tem geralmente início durante a infância e há evolução variável ao longo dos anos.[2][3] Em crianças com menos de um ano a doença pode afetar a maior parte do corpo. À medida que envelhecem, as áreas mais frequentemente afetadas são a parte interna dos joelhos e a frente dos cotovelos. Na idade adulta, as áreas mais afetadas são as mãos e os pés.[3] Coçar agrava os sintomas e as pessoas afetadas apresentam um risco acrescido de infeções da pele. Muitas das pessoas com dermatite atópica desenvolvem comorbidades como rinite alérgica ou asma[2] estado denominado de marcha atópica.
Embora a causa exata seja desconhecida, acredita-se que envolva fatores genéticos, disfunção do sistema imunitário, exposições ambientais e problemas na permeabilidade da pele.[2][3] Quando um gémeo verdadeiro é afetado, há uma probabilidade de 85% de o outro também vir a ter a doença.[1] A doença é mais comum entre os que moram em cidades e em climas secos. A exposição a determinadas substâncias químicas ou a lavagem frequente das mãos agravam os sintomas. Embora o stresse emocional possa agravar os sintomas, não é uma causa. A doença não é contagiosa.[2] O diagnóstico baseia-se geralmente nos sinais e sintomas. Entre outras doenças que devem ser excluídas estão a dermatite de contacto, psoríase e dermatite seborreica.[3]
O tratamento consiste em evitar os fatores que agravam a doença, em tomar banho diariamente com aplicação de um creme hidratante, na aplicação de pomadas de corticosteroides quando ocorrem erupções e em medicamentos que aliviam o prurido.[3] Entre as substâncias que geralmente agravam os sintomas estão a roupa de lã, sabonetes, perfumes, cloro, pó e fumo de tabaco. Em algumas pessoas a fototerapia pode ter alguma utilidade. Nos casos em que outras medidas não são eficazes, podem ser administrados comprimidos de esteroides ou inibidores da calcineurina.[2][5] No caso de se desenvolver uma infeção bacteriana, podem ser necessários antibióticos orais ou tópicos.[3] As alterações na dieta só são necessárias caso se suspeite de alergias alimentares.[2]
A dermatite atópica afeta 20% de todas pessoas em determinado momento da vida.[2][4] É mais comum entre as crianças mais novas.[3] A doença afeta igualmente homens e mulheres.[2] Muitas pessoas ultrapassam e aprendem a conviver com a doença.[3] A dermatite atópica é muitas vezes denominada eczema, um termo que também se refere a um grupo alargado de doenças de pele.[2] Outras designações da doença incluem eczema infantil, neurodermatite, eczema alérgico[6] ou eczema endógeno.
Sinais e sintomas[editar | editar código-fonte]
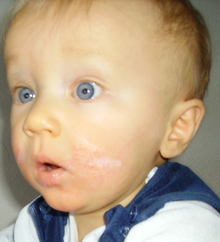
Não há um tipo de lesão cutânea que caracterize os eczemas. Além do rubor, os eczemas podem apresentar vesículas, pápulas, pústulas e descamação da pele. O ressecamento da pele é significativo. As lesões podem encontrar-se em diferentes estágios e com distribuição irregular. Os eczemas podem ser úmidos ou secretantes. As lesões são mais frequentemente encontradas na face e couro cabeludo, no pescoço, face interna dos cotovelos, atrás dos joelhos e nas nádegas. Prurido é significativo e ocorre com frequência. A evolução da dermatite atópica, ou eczema endógeno, não é previsível, podendo ser rápida e curta ou crônica, com frequência inconstante de episódios de acutização.
Fisiopatologia[editar | editar código-fonte]
Existem duas teorias para explicar a patogênese da dermatite atópica. O ex-modelo predominante descreve a dermatite atópica como resultado de uma função de barreira incompleta proporcionada pela epiderme, devido a características estruturais e funcionais. No segundo e mais tradicional modelo, a dermatite atópica é uma desordem do sistema imune. Nele, sem causa aparente, são formuladas respostas inflamatórias contra fatores ambientais. Dermatite atópica difere de outros tipos de dermatite por não tratar-se de uma alergia,[7] ou seja, não há a necessidade de contato prévio com alguma substância ou material.
Do ponto de vista bioquímico, há dois tipos de dermatite atópica. O primeiro associado à expressão de Imunoglobulina tipo E (IgE) e outro não vinculado à expressão de IgE.Têm prognósticos diferentes no tocante ao desenvolvimento de quadros respiratórios.
Atualmente considera-se o fator genético como preponderante na Dermatite Atópica. Foi demonstrado que um gene, chamado em inglês de "Filaggrin" (Proteína agregadora de filamentos) é grandemente responsável pela dermatite atópica."Filaggrin" agrega e liga o esqueleto de ceratina da epiderme. Mais da metade das crianças com dermatite atópica de intensidade moderada a grave possuem tal gene.[8][9]
Alterações da estrutura da pele e a deficência associada de peptídeos antimicrobiais favorece a colonização por bactérias como Staphylococcus aureus e leveduras, como Malassezia sp. A sensibilidade a leveduras é característica marcante dos pacientes portadores de dermatite atópica.
Enterotoxinas produzidas por S. aureus estimulam ativação de células T e macrófagos. As alterações cutâneas da DA são provenientes da expressão de citocinas próinflamatórias e ativação de resposta inflamatória.[10]
Embora a dermatite atópica não seja uma alergia, sua incidência é maior em pessoas alérgicas ou provenientes de famílias com história de febre do feno ou asma. Provavelmente devido à disfunção do sistema imunológico preexistente causando um fenômeno de sensibilização cutânea.[11][12]
Há, também, evidências de que alergias alimentares podem desencadear episódios de dermatite atópica.[13]
Dermatite atópica surge mais comumente na infância e varia de gravidade até a idade adulta, quando costuma apresentar maior estabilidade.
Há indicações de que os estados emocionais alterados, como tristeza, ansiedade ou angústia, pioram a doença.[14]
Tratamento[editar | editar código-fonte]
O tratamento pode ser através de medicamentos tópicos ou administrados por via oral ou parenteral.
Usa-se o tratamento tópico para criar proteção contra a desidratação da pele. Cremes e pomadas emolientes podem ser usados com frequência, sendo as últimas mais indicadas nos casos mais graves.Além do importante fator hidratante, pode-se aplicar medicamentos por via tópica, o que geralmente se faz nos casos mais leves, principalmente com uso de corticosteróides.[15]
- O uso de sabonetes e detergentes deve ser evitado ao máximo pelo paciente, uma vez que saponáceos, mesmo neutros, removem a camada lipídica da pele,contribuindo para maior desidratação das áreas acometidas pela dermatite.
O controle do prurido se faz com anti-histamínicos.
Há algumas poucas evidências de que o controle ambiental possa melhorar o quadro de dermatite atópica. Entre estes, a umidificação do ambiente (através de um pano úmido ou umidificador de ar) é o que demonstra ser mais eficaz.[16]
Em casos de intensidade moderada a grave, serão utilizados medicamentos administrados por via oral, notadamente corticosteróides, e mais recentemente, imunomoduladores, como "Tacrolimus" e "Pimecrolimus" (Elidel) têm sido prescritos.[17][18][19]
Em casos muito graves, o uso de imunossupressores, como ciclosporina, azatioprina ou metotrexate pode ser exigido.[20]
O seguimento psicoterápico e técnicas auxiliares de controle da ansiedade podem ajudar.[21]
Referências
- ↑ a b Williams, Hywel (2009). Evidence-Based Dermatology. [S.l.]: John Wiley & Sons. p. 128. ISBN 9781444300178
- ↑ a b c d e f g h i j k l m n o p q «Handout on Health: Atopic Dermatitis (A type of eczema)». National Institute of Arthritis and Musculoskeletal and Skin Diseases. Maio de 2013. Consultado em 19 de junho de 2015
- ↑ a b c d e f g h i j k l m Tollefson, MM; Bruckner, AL; SECTION ON, DERMATOLOGY; SECTION ON, DERMATOLOGY (Dezembro de 2014). «Atopic dermatitis: skin-directed management.». Pediatrics. 134 (6): e1735-44. PMID 25422009. doi:10.1542/peds.2014-2812
- ↑ a b Thomsen, SF (2014). «Atopic dermatitis: natural history, diagnosis, and treatment.». ISRN allergy. 2014. 354250 páginas. PMID 25006501. doi:10.1155/2014/354250
- ↑ Carr, WW (Agosto de 2013). «Topical calcineurin inhibitors for atopic dermatitis: review and treatment recommendations». Paediatric drugs. 15 (4): 303–10. PMC 3715696
 . PMID 23549982. doi:10.1007/s40272-013-0013-9
. PMID 23549982. doi:10.1007/s40272-013-0013-9
- ↑ Williams, Hywel C. (2000). The epidemiology of atopic dermatitis. New York: Cambridge University Press. p. 10. ISBN 9780521570756
- ↑ Johansson SG, Hourihane JO, Bousquet J, et al (2001). "A revised nomenclature for allergy. An EAACI position statement from the EAACI nomenclature task force". Allergy 56 (9): 813–24. PMID 11551246.
- ↑ Wüthrich B, Cozzio A, Roll A, Senti G, Kündig T, Schmid-Grendelmeier P. Atopic eczema: genetics or environment? Ann Agric Environ Med. 2007 Dec;14(2):195-201. Review.PMID 18247450
- ↑ Chien YH, Hwu WL, Chiang BL. The genetics of atopic dermatitis. Clin Rev Allergy Immunol. 2007 Dec;33(3):178-90. Review. PMID 18163224
- ↑ Ou LS, Huang JL. Cellular aspects of atopic dermatitis. Clin Rev Allergy Immunol. 2007 Dec;33(3):191-8. Review.PMID 18163225
- ↑ Carswell F, Thompson S (1986). "Does natural sensitisation in eczema occur through the skin?". Lancet 2 (8497): 13–5. PMID 2873316.
- ↑ Walley AJ, Chavanas S, Moffatt MF, et al (2001). "Gene polymorphism in Netherton and common atopic disease". Nat. Genet. 29 (2): 175–8. doi:10.1038/ng728. PMID 11544479.
- ↑ Kanny G (2005). "[Atopic dermatitis in children and food allergy: combination or causality? Should avoidance diets be initiated?]" (in French). Annales de dermatologie et de vénéréologie 132 Spec No 1: 1S90–103. PMID 15984300.
- ↑ Bridgett C (2000). "Psychodermatology and Atopic Skin Disease in London 1989-1999 - Helping Patients to Help Themselves". Dermatology and Psychosomatics 1 (4).
- ↑ Atherton DJ (2003). "Topical corticosteroids in atopic dermatitis". BMJ 327 (7421): 942–3. doi:10.1136/bmj.327.7421.942. PMID 14576221.
- ↑ Beck HI, Bjerring P, Harving H (1989). "Atopic dermatitis and the indoor climate. The effect from preventive measures". Acta Derm. Venereol. 69 (2): 162–5. PMID 2564236.
- ↑ Van Der Meer JB, Glazenburg EJ, Mulder PG, Eggink HF, Coenraads PJ (1999). "The management of moderate to severe atopic dermatitis in adults with topical fluticasone propionate. The Netherlands Adult Atopic DermatitisStudy Group". Br. J. Dermatol. 140 (6): 1114–21. PMID 10354080.
- ↑ Hoare C, Li Wan Po A, Williams H (2000). "Systematic review of treatments for atopic eczema". Health technology assessment (Winchester, England) 4 (37): 1–191. PMID 11134919.
- ↑ Hsu CJ, Wang LF. Emerging treatment of atopic dermatitis.Clin Rev Allergy Immunol. 2007 Dec;33(3):199-203. Review. PMID 18163226
- ↑ Martins GA, Arruda L (June 2004). "Systemic treatment of psoriasis - Part I: methotrexate and acitretin" (in English translation). An. Bras. Dermatol 79 (3): 263-278.
- ↑ Bridgett C (2004). "Psychocutaneous medicine". Journal of cosmetic dermatology 3 (2): 116. doi:10.1111/j.1473-2130.2004.00047.x. PMID 17147570.


