Morbidade associada à obesidade
| Morbidade associada à obesidade | |
|---|---|
| A obesidade pode causar uma série de complicações médicas que afetam negativamente a qualidade de vida das pessoas. | |
| Especialidade | Endocrinologia (outras especialidades) |
| Classificação e recursos externos | |

A obesidade é um fator de risco para muitas doenças físicas e mentais crônicas.
Os efeitos sobre a saúde do excesso de peso, mas não da obesidade, são controversos, com alguns estudos demonstrando que a taxa de mortalidade para indivíduos classificados como acima do peso (IMC 25,0 a 29,9) pode, na verdade, ser menor do que para aqueles com peso ideal (IMC 18,5 a 24,9).[1] Os riscos à saúde para as pessoas com excesso de peso podem estar diminuindo ao longo do tempo como resultado de melhorias no atendimento médico.[2] Algumas condições médicas associadas à obesidade podem ser o resultado do estresse causado pela discriminação médica contra pessoas obesas, em vez dos efeitos diretos da obesidade, e algumas podem ser exacerbadas pelo atendimento médico relativamente ruim recebido por pessoas obesas.[3]
Discriminação médica
[editar | editar código-fonte]Devido ao estigma social da obesidade, as pessoas obesas podem receber menos assistência médica do que as pessoas dentro da faixa de peso normal do IMC, o que pode contribuir para a relação entre obesidade e resultados ruins para a saúde.[4][5] As pessoas que sofrem discriminação relacionada ao peso, independentemente de seu status real de peso, também têm resultados piores para a saúde do que aquelas que não sofrem discriminação relacionada ao peso.[6] As pessoas obesas também têm menos probabilidade de procurar assistência médica do que as pessoas não obesas,[7] mesmo que o ganho de peso seja causado por problemas médicos. Peter Muennig, professor do Departamento de Política e Gestão de Saúde da Universidade Columbia,[8] propôs que as condições médicas associadas à obesidade podem ser causadas "não apenas pela adiposidade, mas também pelo estresse psicológico induzido pelo estigma social associado à obesidade".[9]
Cardiológica
[editar | editar código-fonte]
O peso corporal não é considerado um fator de risco independentemente preditivo para doenças cardiovasculares pelas ferramentas atuais (a partir de 2014) de avaliação de risco.[10] A mortalidade por doenças cardiovasculares diminuiu apesar do aumento da obesidade,[11] e pelo menos um ensaio clínico foi interrompido precocemente porque a intervenção para perda de peso que estava sendo testada não reduziu as doenças cardiovasculares.[12]
Doença cardíaca isquêmica
[editar | editar código-fonte]A obesidade abdominal está associada a doenças cardiovasculares, incluindo angina e infarto do miocárdio.[13][14] No entanto, a obesidade geral (medida pelo IMC) pode levar a falsos diagnósticos de infarto do miocárdio e pode diminuir a mortalidade após o infarto agudo do miocárdio.[14]
Em 2008, as diretrizes europeias concluíram que 35% das doenças isquêmicas do coração entre adultos na Europa são devidas à obesidade.[15]
Insuficiência cardíaca congestiva
[editar | editar código-fonte]A obesidade está associada a cerca de 11% dos casos de insuficiência cardíaca em homens e 14% em mulheres.[16]
Pressão arterial elevada
[editar | editar código-fonte]Mais de 85% das pessoas com hipertensão têm um IMC superior a 25, embora a dieta seja provavelmente um fator mais importante do que o peso corporal.[16] As estimativas de risco indicam que pelo menos dois terços das pessoas com hipertensão podem ser diretamente atribuídas à obesidade.[17] A associação entre obesidade e hipertensão foi encontrada em estudos clínicos e em animais,[18] que sugeriram que há vários mecanismos potenciais para a hipertensão induzida pela obesidade. Esses mecanismos incluem a ativação do sistema nervoso simpático, bem como a ativação do sistema renina-angiotensina-aldosterona.[19] Até 2007, não estava claro se havia uma associação entre hipertensão e obesidade em crianças, mas há poucas evidências diretas de que a pressão arterial tenha aumentado apesar do aumento do sobrepeso pediátrico.[20]
Níveis anormais de colesterol
[editar | editar código-fonte]A obesidade está associada ao aumento dos níveis de colesterol LDL e à redução dos níveis de colesterol HDL no sangue.[2][16]
Trombose venosa profunda e embolia pulmonar
[editar | editar código-fonte]A obesidade aumenta o risco de tromboembolismo venoso em aproximadamente 2,3 vezes.[21][22]
Dermatológica
[editar | editar código-fonte]A obesidade está associada à incidência de estrias, acantose nigricans, linfedema, celulite, hirsutismo e intertrigo.[23][24]
Endocrinológica
[editar | editar código-fonte]Diabetes mellitus
[editar | editar código-fonte]A ligação entre obesidade e diabetes tipo 2 é tão forte que, na década de 1970, os pesquisadores começaram a chamá-la de "diabesidade".[16] O excesso de peso está por trás de 64% dos casos de diabetes em homens e 77% dos casos em mulheres.[25]
Ginecomastia
[editar | editar código-fonte]Em alguns indivíduos, a obesidade pode estar associada à conversão periférica elevada de androgênios em estrogênios.[26]
Gastrointestinal
[editar | editar código-fonte]
Doença do refluxo gastroesofágico
[editar | editar código-fonte]Vários estudos demonstraram que a frequência e a gravidade dos sintomas da DRGE aumentam com o IMC, de modo que as pessoas abaixo do peso têm menos sintomas,[27] e as pessoas gravemente obesas têm mais sintomas.[27][28] No entanto, a maioria dos estudos conclui que os sintomas da DRGE não melhoram com a perda de peso não cirúrgica.[27][29]
Colelitíase (cálculos biliares)
[editar | editar código-fonte]A obesidade faz com que a quantidade de colesterol na bile aumente e, por sua vez, pode ocorrer a formação de cálculos.[16][30]
Sistema reprodutivo (ou sistema genital)
[editar | editar código-fonte]Síndrome do ovário policístico (SOP)
[editar | editar código-fonte]Devido à sua associação com a resistência à insulina, o risco de obesidade aumenta com a síndrome do ovário policístico (SOP). Nos EUA, aproximadamente 60% dos pacientes com SOP têm um IMC maior que 30. Ainda não se sabe se a SOP contribui para a obesidade ou o contrário.[31][32]
Infertilidade
[editar | editar código-fonte]A obesidade pode levar à infertilidade em homens e mulheres. Isso se deve principalmente ao excesso de estrogênio que interfere na ovulação normal em mulheres[16] e altera a espermatogênese em homens.[33] Acredita-se que ela cause 6% da infertilidade primária.[16][34] Uma revisão em 2013 chegou ao resultado de que a obesidade aumenta o risco de oligospermia e azoospermia em homens, com uma razão de chances de 1,3.[35] A obesidade mórbida aumenta a razão de chances para 2,0.[35]
Complicações na gravidez
[editar | editar código-fonte]A obesidade está relacionada a muitas complicações na gravidez, incluindo: hemorragia, infecção, maior permanência da mãe no hospital e maior necessidade de UTI neonatal para o bebê.[36] As mulheres obesas também têm maior risco de parto prematuro e bebês com baixo peso ao nascer.[37]
As mulheres obesas têm mais do que o dobro da taxa de cesarianas em comparação com as mulheres de peso "normal".[38] Alguns sugeriram que isso pode ser devido, em parte, ao estigma social da obesidade.[39]
Defeitos congênitos
[editar | editar código-fonte]As pessoas obesas durante a gravidez têm um risco maior de ter um filho com várias malformações congênitas, incluindo: defeitos do tubo neural, como anencefalia e espinha bífida, anomalias cardiovasculares, incluindo anomalias septais, fissura labial e palatina, malformação anorretal, anomalias de redução de membros e hidrocefalia.[40]
Morte fetal intrauterina
[editar | editar código-fonte]A obesidade materna está associada a um risco maior de morte fetal intrauterina.[34]
Pênis escondido
[editar | editar código-fonte]O excesso de gordura corporal na obesidade mórbida pode, em alguns casos, obscurecer completamente ou "esconder" o pênis.[41]
Neurológica
[editar | editar código-fonte]Acidente vascular cerebral (AVC)
[editar | editar código-fonte]O acidente vascular cerebral isquêmico é maior em homens e mulheres obesos.[16]
Meralgia parestésica
[editar | editar código-fonte]A meralgia parestésica é uma dor neuropática ou dormência nas coxas, às vezes associada à obesidade.[42]
Enxaqueca
[editar | editar código-fonte]A enxaqueca (e as dores de cabeça em geral) é uma comorbidade com a obesidade.[43] O risco de enxaqueca aumenta 50% com o IMC de 30 kg/m2 e 100% com o IMC de 35 kg/m2.[43] A conexão causal ainda não está clara.[44]
Síndrome do túnel do carpo
[editar | editar código-fonte]Estima-se que o risco de síndrome do túnel do carpo aumente 7,4% para cada aumento de 1 kg/m2 no índice de massa corporal.[45]
Demência
[editar | editar código-fonte]Uma revisão constatou que as pessoas obesas não têm uma taxa de demência significativamente maior do que aquelas com peso "normal".[46]
Hipertensão intracraniana idiopática
[editar | editar código-fonte]A hipertensão intracraniana idiopática, ou pressão alta inexplicável no crânio, é uma condição rara que pode causar deficiência visual, dor de cabeça intensa e frequente e zumbido. É mais comumente observada em mulheres obesas, e a incidência de hipertensão intracraniana idiopática está aumentando junto com o aumento do número de pessoas obesas.[47][48]
Esclerose múltipla
[editar | editar código-fonte]Mulheres obesas aos 18 anos de idade têm um risco duas vezes maior de esclerose múltipla em comparação com mulheres com IMC entre 18,5 e 20,9.[49] Mulheres com baixo peso aos 18 anos de idade têm o menor risco de esclerose múltipla. Entretanto, o peso corporal na idade adulta não foi associado ao risco de esclerose múltipla.[49]
Câncer (ou oncológica)
[editar | editar código-fonte]
Muitos cânceres ocorrem com maior frequência em pessoas com sobrepeso ou obesas. Um estudo do Reino Unido descobriu que aproximadamente 5% dos cânceres são causados pelo excesso de peso.[50] Esses cânceres incluem:[51]
- mama, ovário.
- esôfago, colorretal.
- fígado, pancreático.
- vesícula biliar, estômago.
- endometrial, cervical.
- próstata, rim.
- linfoma não Hodgkin, mieloma múltiplo.
Um índice de massa corporal (IMC) elevado está associado a um risco maior de desenvolver dez tipos de câncer comuns, incluindo 41% dos cânceres de útero e pelo menos 10% dos cânceres de vesícula biliar, rim, fígado e cólon no Reino Unido.[52] Para as pessoas submetidas a cirurgias de câncer, a obesidade também está associada a um risco maior de complicações pós-operatórias importantes em comparação com as pessoas com peso "normal".[53]
Psiquiátrica
[editar | editar código-fonte]Depressão
[editar | editar código-fonte]
A obesidade tem sido associada à depressão, provavelmente devido a fatores sociais e não aos efeitos físicos da obesidade.[16] No entanto, é possível que a obesidade seja causada pela depressão (devido à redução da atividade física ou, em algumas pessoas, ao aumento do apetite).[55] As deficiências relacionadas à obesidade também podem levar à depressão em algumas pessoas.[55] Tentativas repetidas e fracassadas de perda de peso também podem levar à depressão.[55]
A associação entre obesidade e depressão é mais forte nas pessoas com obesidade mais grave, nas mais jovens e nas mulheres.[55] Entretanto, a taxa de suicídio diminui com o aumento do IMC.[54] Da mesma forma, a perda de peso por meio de cirurgia bariátrica está associada ao aumento do risco de suicídio.[56]
Estigmatização social
[editar | editar código-fonte]As pessoas obesas atraem reações negativas dos outros, e as pessoas estão menos dispostas a ajudar indivíduos obesos em qualquer situação devido à estigmatização social.[57] As pessoas obesas também têm menos oportunidades educacionais e de carreira, em média ganham uma renda menor,[58] e geralmente recebem cuidados e tratamentos de saúde piores[5] do que os indivíduos com peso "normal".
Sistema respiratório
[editar | editar código-fonte]Apneia obstrutiva do sono
[editar | editar código-fonte]A obesidade é um fator de risco para a apneia obstrutiva do sono.[16][59]
Síndrome de obesidade-hipoventilação
[editar | editar código-fonte]
A síndrome de obesidade-hipoventilação é definida como a combinação de obesidade, hipóxia durante o sono e hipercapnia durante o dia, resultante da hipoventilação.[60]
Doença pulmonar crônica
[editar | editar código-fonte]A obesidade está associada a várias doenças pulmonares crônicas, inclusive asma e DPOC.[59] Acredita-se que um estado pró-inflamatório sistêmico induzido por algumas causas de obesidade possa contribuir para a inflamação das vias aéreas, levando à asma.[61]
Complicações durante a anestesia geral
[editar | editar código-fonte]A obesidade reduz e enrijece significativamente o volume pulmonar funcional, exigindo estratégias específicas para o controle respiratório durante a anestesia geral.[62]
Obesidade e asma
[editar | editar código-fonte]Foi demonstrado que a inflamação sistêmica de baixo grau da obesidade piora a função pulmonar na asma e aumenta o risco de desenvolver uma exacerbação da asma.[63]
COVID-19
[editar | editar código-fonte]Um estudo realizado na Inglaterra constatou um aumento linear na COVID-19 grave, resultando em hospitalização e morte para aqueles cujo IMC está acima de 23, e um aumento linear na admissão em uma unidade de terapia intensiva em todo o espectro do IMC. A diferença no risco de COVID-19 por ter um IMC alto foi mais pronunciada em pessoas com menos de 40 anos ou que eram negras.[64] Um estudo do México descobriu que a obesidade sozinha foi responsável por um risco 2,7 vezes maior de morte por COVID-19, enquanto as comorbidades com diabetes, imunossupressão ou pressão alta aumentaram ainda mais o risco.[65] Um estudo dos Estados Unidos descobriu que havia uma correlação inversa entre a idade e o IMC dos pacientes com COVID; quanto mais jovem a faixa etária, maior o IMC.[66]
Reumatológica e ortopédica
[editar | editar código-fonte]Gota
[editar | editar código-fonte]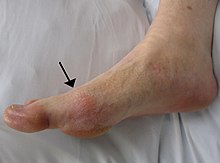
Em comparação com homens com IMC de 21-22,9, homens com IMC de 30-34,9 têm 2,33 vezes mais gota, e homens com IMC ≥ 35 têm 2,97 vezes mais gota. A perda de peso diminui esses riscos.[67]
Mobilidade ruim
[editar | editar código-fonte]Há uma forte associação entre obesidade e dor musculoesquelética e incapacidade.[68]
Osteoartrite
[editar | editar código-fonte]As taxas mais altas de artrite são observadas tanto nas articulações que suportam peso quanto nas que não suportam peso.[16] A perda de peso e os exercícios reduzem o risco de osteoartrite.[69]
Dor lombar
[editar | editar código-fonte]Indivíduos obesos têm de duas a quatro vezes mais chances de ter dor lombar do que seus pares com peso "normal".[70]
Lesão traumática
[editar | editar código-fonte]Nas mulheres, o baixo IMC é um fator de risco para fraturas osteoporóticas em geral.[71] Em contrapartida, a obesidade é um fator de proteção para a maioria das fraturas osteoporóticas.[71]
Urológica e nefrológica
[editar | editar código-fonte]
Incontinência urinária
[editar | editar código-fonte]A incontinência de urgência, de estresse e mista ocorrem em taxas mais altas em pessoas obesas.[72] As taxas de incontinência urinária são aproximadamente o dobro das encontradas na população com peso "normal".[73] A incontinência urinária melhora com a perda de peso.[74]
Doença renal crônica
[editar | editar código-fonte]A obesidade aumenta o risco de doença renal crônica em três a quatro vezes.[75]
Hipogonadismo
[editar | editar código-fonte]Nos homens, a obesidade e a síndrome metabólica aumentam a produção de estrogênio e adipocinas. Isso reduz o hormônio liberador de gonadotrofina e, por sua vez, reduz o hormônio luteinizante e o hormônio folículo estimulante. O resultado é a redução da produção de testosterona pelo testículo e um aumento adicional nos níveis de adipocinas. Isso, por sua vez, retroalimenta e causa mais ganho de peso.[76]
Disfunção erétil
[editar | editar código-fonte]Indivíduos obesos do sexo masculino podem apresentar disfunção erétil, e a perda de peso pode melhorar seu funcionamento sexual.[77][78]
Veja também
[editar | editar código-fonte]Referências
- ↑ Flegal, K. M.; Graubard, B. I.; Williamson, D. F.; Gail, M. H. (2005). «Excess Deaths Associated With Underweight, Overweight, and Obesity». JAMA. 293 (15): 1861–1867. PMID 15840860. doi:10.1001/jama.293.15.1861

- ↑ a b Malnick, S. D. H.; Knobler, H. (1 de setembro de 2006). «The medical complications of obesity». QJM (em inglês). 99 (9): 565–579. ISSN 1460-2725. PMID 16916862. doi:10.1093/qjmed/hcl085

- ↑ Muennig, P (2008). «The body politic: the relationship between stigma and obesity-associated disease.». BMC Public Health. 8: 128. PMC 2386473
 . PMID 18426601. doi:10.1186/1471-2458-8-128
. PMID 18426601. doi:10.1186/1471-2458-8-128
- ↑ Phelan, S. M.; Burgess, D. J.; Yeazel, M. W.; Hellerstedt, W. L.; Griffin, J. M.; van Ryn, M. (abril de 2015). «Impact of weight bias and stigma on quality of care and outcomes for patients with obesity». Obesity Reviews. 16 (4): 319–326. PMC 4381543
 . PMID 25752756. doi:10.1111/obr.12266
. PMID 25752756. doi:10.1111/obr.12266
- ↑ a b Puhl, Rebecca M.; Heuer, Chelsea A. (1 de maio de 2009). «The Stigma of Obesity: A Review and Update». Obesity. 17 (5): 941–964. ISSN 1930-739X. PMID 19165161. doi:10.1038/oby.2008.636

- ↑ Schafer, Markus H.; Ferraro, Kenneth F. (1 de março de 2011). «The Stigma of Obesity Does Perceived Weight Discrimination Affect Identity and Physical Health?». Social Psychology Quarterly (em inglês). 74 (1): 76–97. ISSN 0190-2725. doi:10.1177/0190272511398197
- ↑ Puhl, Rebecca M.; King, Kelly M. (2013). «Weight discrimination and bullying». Best Practice & Research Clinical Endocrinology & Metabolism. 27 (2): 117–127. PMID 23731874. doi:10.1016/j.beem.2012.12.002
- ↑ Muennig, Peter. «Policy - Peter Muennig». www.publichealth.columbia.edu. Columbia University. Consultado em 22 de maio de 2022
- ↑ Muennig, P (2008). «The body politic: the relationship between stigma and obesity-associated disease.». BMC Public Health. 8: 128. PMC 2386473
 . PMID 18426601. doi:10.1186/1471-2458-8-128
. PMID 18426601. doi:10.1186/1471-2458-8-128
- ↑ Morris (2014). «Review of Clinical Practice Guidelines for the Management of LDL-Related Risk». Journal of the American College of Cardiology. 64 (2): 196–206. PMID 25011724. doi:10.1016/j.jacc.2014.05.015

- ↑ Flegal; Carroll; Kit; Ogden (2012). «Prevalence of obesity and trends in the distribution of body mass index among US adults, 1999–2010». JAMA. 307 (5): 491–497. PMID 22253363. doi:10.1001/jama.2012.39

- ↑ The Look AHEAD Research Group (2013). «Cardiovascular effects of intensive lifestyle intervention in type 2 diabetes». N Engl J Med. 369 (2): 145–154. PMC 3791615
 . PMID 23796131. doi:10.1056/NEJMoa1212914
. PMID 23796131. doi:10.1056/NEJMoa1212914
- ↑ Poirier P, Giles TD, Bray GA, et al. (maio de 2006). «Obesity and cardiovascular disease: pathophysiology, evaluation, and effect of weight loss». Arteriosclerosis, Thrombosis, and Vascular Biology. 26 (5): 968–76. CiteSeerX 10.1.1.508.7066
 . PMID 16627822. doi:10.1161/01.ATV.0000216787.85457.f3
. PMID 16627822. doi:10.1161/01.ATV.0000216787.85457.f3
- ↑ a b Yusuf S, Hawken S, Ounpuu S, et al. (2004). «Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study». The Lancet. 364 (9438): 937–52. PMID 15364185. doi:10.1016/S0140-6736(04)17018-9. hdl:10983/21615

- ↑ Yusuf S, Hawken S, Ounpuu S, et al. (2004). «Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study». The Lancet. 364 (9438): 937–52. PMID 15364185. doi:10.1016/S0140-6736(04)17018-9. hdl:10983/21615

- ↑ a b c d e f g h i j k Tsigos C, Hainer V, Basdevant A, et al. (2008). «Management of obesity in adults: European clinical practice guidelines». Obes Facts. 1 (2): 106–16. PMC 6452117
 . PMID 20054170. doi:10.1159/000126822 as PDF Arquivado em 2015-10-17 no Wayback Machine
. PMID 20054170. doi:10.1159/000126822 as PDF Arquivado em 2015-10-17 no Wayback Machine
- ↑ Narkiewicz, Krzysztof (25 de novembro de 2005). «Obesity and hypertension--the issue is more complex than we thought». Nephrology, Dialysis, Transplantation. 21 (2): 264–267. ISSN 0931-0509. PMID 16311261. doi:10.1093/ndt/gfi290

- ↑ Hall, John E (2003). «The kidney, hypertension, and obesity.». Hypertension. 41 (3 Pt 2): 625–633. PMID 12623970. doi:10.1161/01.HYP.0000052314.95497.78

- ↑ Rahmouni K, Correia ML, Haynes WG, Mark AL (janeiro de 2005). «Obesity-associated hypertension: new insights into mechanisms». Hypertension. 45 (1): 9–14. PMID 15583075. doi:10.1161/01.HYP.0000151325.83008.b4

- ↑ Chiolero A, Bovet P, Paradis G, Paccaud F (março de 2007). «Has blood pressure increased in children in response to the obesity epidemic?». Pediatrics. 119 (3): 544–53. PMID 17332208. doi:10.1542/peds.2006-2136
- ↑ Ageno W, Becattini C, Brighton T, Selby R, Kamphuisen PW (janeiro de 2008). «Cardiovascular risk factors and venous thromboembolism: a meta-analysis». Circulation. 117 (1): 93–102. PMID 18086925. doi:10.1161/CIRCULATIONAHA.107.709204

- ↑ Darvall KA, Sam RC, Silverman SH, Bradbury AW, Adam DJ (fevereiro de 2007). «Obesity and thrombosis». Eur J Vasc Endovasc Surg. 33 (2): 223–33. PMID 17185009. doi:10.1016/j.ejvs.2006.10.006

- ↑ Yosipovitch G, DeVore A, Dawn A (junho de 2007). «Obesity and the skin: skin physiology and skin manifestations of obesity». J. Am. Acad. Dermatol. 56 (6): 901–16; quiz 917–20. PMID 17504714. doi:10.1016/j.jaad.2006.12.004
- ↑ Hahler B (junho de 2006). «An overview of dermatological conditions commonly associated with the obese patient». Ostomy Wound Manage. 52 (6): 34–6, 38, 40 passim. PMID 16799182
- ↑ Peter G. Kopelman; Ian D. Caterson; Michael J. Stock; William H. Dietz (2005). Clinical obesity in adults and children: In Adults and Children. [S.l.]: Blackwell. 493 páginas. ISBN 978-1-4051-1672-5
- ↑ Johnson, Ruth E.; Murad, M. Hassan (1 de novembro de 2009). «Gynecomastia: Pathophysiology, Evaluation, and Management». Mayo Clinic Proceedings. 84 (11): 1010–1015. ISSN 0025-6196. PMC 2770912
 . PMID 19880691. doi:10.4065/84.11.1010
. PMID 19880691. doi:10.4065/84.11.1010
- ↑ a b c Anand G, Katz PO (2008). «Gastroesophageal reflux disease and obesity». Rev Gastroenterol Disord. 8 (4): 233–9. PMID 19107097
- ↑ Ayazi S, Hagen JA, Chan LS, et al. (agosto de 2009). «Obesity and gastroesophageal reflux: quantifying the association between body mass index, esophageal acid exposure, and lower esophageal sphincter status in a large series of patients with reflux symptoms». J. Gastrointest. Surg. 13 (8): 1440–7. PMC 2710497
 . PMID 19475461. doi:10.1007/s11605-009-0930-7
. PMID 19475461. doi:10.1007/s11605-009-0930-7
- ↑ Kjellin; Ramel; Rössner; Thor (1996). «Gastroesophageal reflux in obese patients is not reduced by weight reduction». Scand J Gastroenterol. 31 (11): 1047–1051. PMID 8938895. doi:10.3109/00365529609036885
- ↑ «Gallstones». www.niddk.nih.gov. Consultado em 13 de maio de 2016
- ↑ Samer El Hayek; Lynn Bitar; Layal H. Hamdar; Fadi G. Mirza; Georges Daoud (5 de abril de 2016). «Poly Cystic Ovarian Syndrome: An Updated Overview». Frontiers in Physiology. 7: 124. PMC 4820451
 . PMID 27092084. doi:10.3389/fphys.2016.00124
. PMID 27092084. doi:10.3389/fphys.2016.00124
- ↑ Kamangar; Okhovat; Schmidt; Beshay; Pasch; Cedars; Huddleston; Shinkai (2015). «Polycystic Ovary Syndrome: Special Diagnostic and Therapeutic Considerations for Children». Pediatr. Dermatol. 32 (5): 571–578. PMID 25787290. doi:10.1111/pde.12566
- ↑ Hammoud AO, Gibson M, Peterson CM, Meikle AW, Carrell DT (outubro de 2008). «Impact of male obesity on infertility: a critical review of the current literature». Fertil. Steril. 90 (4): 897–904. PMID 18929048. doi:10.1016/j.fertnstert.2008.08.026

- ↑ a b Arendas K, Qiu Q, Gruslin A (junho de 2008). «Obesity in pregnancy: pre-conceptional to postpartum consequences». J Obstet Gynaecol Can. 30 (6): 477–88. PMID 18611299. doi:10.1016/s1701-2163(16)32863-8
- ↑ a b [1] Sermondade, N.; Faure, C.; Fezeu, L.; et al. (2012). «BMI in relation to sperm count: An updated systematic review and collaborative meta-analysis». Human Reproduction Update. 19 (3): 221–231. PMC 3621293
 . PMID 23242914. doi:10.1093/humupd/dms050
. PMID 23242914. doi:10.1093/humupd/dms050
- ↑ Heslehurst N, Simpson H, Ells LJ, et al. (novembro de 2008). «The impact of maternal BMI status on pregnancy outcomes with immediate short-term obstetric resource implications: a meta-analysis». Obes Rev. 9 (6): 635–83. PMID 18673307. doi:10.1111/j.1467-789X.2008.00511.x. Consultado em 7 de novembro de 2018. Cópia arquivada em 1 de abril de 2019
- ↑ McDonald SD, Han Z, Mulla S, Beyene J (2010). «Overweight and obesity in mothers and risk of preterm birth and low birth weight infants: systematic review and meta-analyses». BMJ. 341: c3428. PMC 2907482
 . PMID 20647282. doi:10.1136/bmj.c3428
. PMID 20647282. doi:10.1136/bmj.c3428
- ↑ Poobalan AS, Aucott LS, Gurung T, Smith WC, Bhattacharya S (janeiro de 2009). «Obesity as an independent risk factor for elective and emergency caesarean delivery in nulliparous women--systematic review and meta-analysis of cohort studies». Obes Rev. 10 (1): 28–35. PMID 19021871. doi:10.1111/j.1467-789X.2008.00537.x
- ↑ DeJoy; Bittner (2015). «Obesity stigma as a determinant of poor birth outcomes in women with high BMI: a conceptual framework.». Maternal and Child Health Journal. 19 (4): 693–699. PMID 25047786. doi:10.1007/s10995-014-1577-x
- ↑ Stothard KJ, Tennant PW, Bell R, Rankin J (fevereiro de 2009). «Maternal overweight and obesity and the risk of congenital anomalies: a systematic review and meta-analysis». JAMA. 301 (6): 636–50. PMID 19211471. doi:10.1001/jama.2009.113
- ↑ Pestana, IA; Greenfield, JM; Walsh, M; Donatucci, CF; Erdmann, D (2009). «Management of "Buried" Penis in Adulthood: An Overview». Plastic and Reconstructive Surgery. 124 (4): 1186–1195. PMID 19935302. doi:10.1097/PRS.0b013e3181b5a37f
- ↑ Patijn J, Mekhail N, Hayek S, Lataster A, van Kleef M, Van Zundert J (maio de 2011). «Meralgia Paresthetica». Pain Practice. 11 (3): 302–8. PMID 21435164. doi:10.1111/j.1533-2500.2011.00458.x
- ↑ a b Chai NC, Scher AI, Moghekar A, Bond DS, Peterlin BL (fevereiro de 2014). «Obesity and headache: part I--a systematic review of the epidemiology of obesity and headache». Headache. 54 (2): 219–34. PMC 3971380
 . PMID 24512574. doi:10.1111/head.12296
. PMID 24512574. doi:10.1111/head.12296
- ↑ Peterlin BL, Sacco S, Bernecker C, Scher AI (abril de 2016). «Adipokines and Migraine: A Systematic Review». Headache. 56 (4): 622–44. PMC 4836978
 . PMID 27012149. doi:10.1111/head.12788
. PMID 27012149. doi:10.1111/head.12788
- ↑ Shiri R, Pourmemari MH, Falah-Hassani K, Viikari-Juntura E (dezembro de 2015). «The effect of excess body mass on the risk of carpal tunnel syndrome: a meta-analysis of 58 studies». Obesity Reviews. 16 (12): 1094–104. PMID 26395787. doi:10.1111/obr.12324
- ↑ Beydoun MA, Beydoun HA, Wang Y (maio de 2008). «Obesity and central obesity as risk factors for incident dementia and its subtypes: A systematic review and meta-analysis». Obes Rev. 9 (3): 204–18. PMC 4887143
 . PMID 18331422. doi:10.1111/j.1467-789X.2008.00473.x
. PMID 18331422. doi:10.1111/j.1467-789X.2008.00473.x
- ↑ Wall M (março de 2008). «Idiopathic intracranial hypertension (pseudotumor cerebri)». Curr Neurol Neurosci Rep. 8 (2): 87–93. PMID 18460275. doi:10.1007/s11910-008-0015-0
- ↑ Julayanont P, Karukote A, Ruthirago D, Panikkath D, Panikkath R (19 de fevereiro de 2016). «Idiopathic intracranial hypertension: ongoing clinical challenges and future prospects». Journal of Pain Research. 9: 87–99. PMC 4767055
 . PMID 26929666. doi:10.2147/JPR.S60633
. PMID 26929666. doi:10.2147/JPR.S60633
- ↑ a b Munger KL, Chitnis T, Ascherio A (2009). «Body size and risk of MS in two cohorts of US women». Neurology. 73 (19): 1543–50. PMC 2777074
 . PMID 19901245. doi:10.1212/WNL.0b013e3181c0d6e0
. PMID 19901245. doi:10.1212/WNL.0b013e3181c0d6e0
- ↑ Reeves GK, Pirie K, Beral V, Green J, Spencer E, Bull D (2016). «Cancer incidence and mortality in relation to body mass index in the Million Women Study: cohort study». BMJ. 335 (7630). 1134 páginas. PMC 2099519
 . PMID 17986716. doi:10.1136/bmj.39367.495995.AE
. PMID 17986716. doi:10.1136/bmj.39367.495995.AE
- ↑ Calle EE, Rodriguez C, Walker-Thurmond K, Thun MJ (abril de 2003). «Overweight, obesity, and mortality from cancer in a prospectively studied cohort of U.S. adults». N. Engl. J. Med. 348 (17): 1625–38. PMID 12711737. doi:10.1056/NEJMoa021423
- ↑ Lyford, Joanna (agosto de 2014). «Rising obesity levels in UK could result in 4,000 extra cancer cases each year». The Pharmaceutical Journal
- ↑ STARSurg (2016). «Multicentre prospective cohort study of body mass index and postoperative complications following gastrointestinal surgery». British Journal of Surgery. 103 (9): 1157–1172. PMC 4973675
 . PMID 27321766. doi:10.1002/bjs.10203
. PMID 27321766. doi:10.1002/bjs.10203
- ↑ a b Mukamal KJ, Rimm EB, Kawachi I, O'Reilly EJ, Calle EE, Miller M (novembro de 2009). «Body Mass Index and Risk of Suicide Among One Million US Adults». Epidemiology. 21 (1): 82–6. PMID 19907331. doi:10.1097/EDE.0b013e3181c1fa2d
- ↑ a b c d Dixon JB, Dixon ME, O'Brien PE (setembro de 2003). «Depression in association with severe obesity: changes with weight loss». Arch. Intern. Med. 163 (17): 2058–65. PMID 14504119. doi:10.1001/archinte.163.17.2058

- ↑ Tindle; Omalu; Courcoulas; Marcus; Hammers; Kuller (2010). «Risk of suicide after long-term follow-up from bariatric surgery». The American Journal of Medicine. 123 (11): 1036–1042. PMC 4296730
 . PMID 20843498. doi:10.1016/j.amjmed.2010.06.016
. PMID 20843498. doi:10.1016/j.amjmed.2010.06.016
- ↑ Sikorski, Claudia; Luppa, Melanie; Kaiser, Marie; Glaesmer, Heide; Schomerus, Georg; König, Hans-Helmut; Riedel-Heller, Steffi G (23 de agosto de 2011). «The stigma of obesity in the general public and its implications for public health - a systematic review». BMC Public Health. 11. 661 páginas. ISSN 1471-2458. PMC 3175190
 . PMID 21859493. doi:10.1186/1471-2458-11-661
. PMID 21859493. doi:10.1186/1471-2458-11-661
- ↑ «Dicke sind faul und dumm» (em alemão). Süddeutsche Zeitung. 11 de agosto de 2008. Consultado em 8 de março de 2011
- ↑ a b Poulain M, Doucet M, Major GC, et al. (abril de 2006). «The effect of obesity on chronic respiratory diseases: pathophysiology and therapeutic strategies». CMAJ. 174 (9): 1293–9. PMC 1435949
 . PMID 16636330. doi:10.1503/cmaj.051299
. PMID 16636330. doi:10.1503/cmaj.051299
- ↑ Olson, Amy L.; Zwillich, Clifford (1 de setembro de 2005). «The obesity hypoventilation syndrome». The American Journal of Medicine. 118 (9): 948–956. ISSN 0002-9343. PMID 16164877. doi:10.1016/j.amjmed.2005.03.042

- ↑ Poulain M, Doucet M, Major GC, et al. (abril de 2006). «The effect of obesity on chronic respiratory diseases: pathophysiology and therapeutic strategies». CMAJ. 174 (9): 1293–9. PMC 1435949
 . PMID 16636330. doi:10.1503/cmaj.051299
. PMID 16636330. doi:10.1503/cmaj.051299
- ↑ Hodgson LE, Murphy PB, Hart N (maio de 2015). «Respiratory management of the obese patient undergoing surgery». Journal of Thoracic Disease. 7 (5): 943–52. PMC 4454851
 . PMID 26101653. doi:10.3978/j.issn.2072-1439.2015.03.08
. PMID 26101653. doi:10.3978/j.issn.2072-1439.2015.03.08
- ↑ Peters, Michael C; McGrath, Kelly Wong; Hawkins, Gregory A; Hastie, Annette T; Levy, Bruce D; Israel, Elliot; Phillips, Brenda R; Mauger, David T; Comhair, Suzy A; Erzurum, Serpil C; Johansson, Mats W; Jarjour, Nizar N; Coverstone, Andrea M; Castro, Mario; Holguin, Fernando; Wenzel, Sally E; Woodruff, Prescott G; Bleecker, Eugene R; Fahy, John V (junho de 2016). «Plasma interleukin-6 concentrations, metabolic dysfunction, and asthma severity: a cross-sectional analysis of two cohorts». The Lancet Respiratory Medicine. 4 (7): 574–584. PMC 5007068
 . PMID 27283230. doi:10.1016/S2213-2600(16)30048-0
. PMID 27283230. doi:10.1016/S2213-2600(16)30048-0
- ↑ Gao, Min; Piernas, Carmen; Astbury, Nerys M.; Hippisley-Cox, Julia; O'Rahilly, Stephen; Aveyard, Paul; Jebb, Susan A. (1 de junho de 2021). «Associations between body-mass index and COVID-19 severity in 6·9 million people in England: a prospective, community-based, cohort study». The Lancet Diabetes & Endocrinology (em inglês). 9 (6): 350–359. ISSN 2213-8587. PMC 8081400
 . PMID 33932335. doi:10.1016/S2213-8587(21)00089-9
. PMID 33932335. doi:10.1016/S2213-8587(21)00089-9
- ↑ Vera-Zertuche, J. M.; Mancilla-Galindo, J.; Tlalpa-Prisco, M.; Aguilar-Alonso, P.; Aguirre-García, M. M.; Segura-Badilla, O.; Lazcano-Hernández, M.; Rocha-González, H. I.; Navarro-Cruz, A. R.; Kammar-García, A.; Vidal-Mayo, J. de J. (2021). «Obesity is a strong risk factor for short-term mortality and adverse outcomes in Mexican patients with COVID-19: a national observational study». Epidemiology & Infection. 149: e109. PMC 8134888
 . PMID 33913410. doi:10.1017/S0950268821001023
. PMID 33913410. doi:10.1017/S0950268821001023
- ↑ Kass, David A.; Duggal, Priya; Cingolani, Oscar (16 de maio de 2020). «Obesity could shift severe COVID-19 disease to younger ages». The Lancet. 395 (10236): 1544–1545. PMC 7196905
 . PMID 32380044. doi:10.1016/S0140-6736(20)31024-2
. PMID 32380044. doi:10.1016/S0140-6736(20)31024-2
- ↑ Choi HK, Atkinson K, Karlson EW, Curhan G (abril de 2005). «Obesity, weight change, hypertension, diuretic use, and risk of gout in men: the health professionals follow-up study». Arch. Intern. Med. 165 (7): 742–8. PMID 15824292. doi:10.1001/archinte.165.7.742

- ↑ Tukker A, Visscher T, Picavet H (abril de 2008). «Overweight and health problems of the lower extremities: osteoarthritis, pain and disability». Public Health Nutr. 12 (3): 359–68. PMID 18426630. doi:10.1017/S1368980008002103

- ↑ Yu SP, Hunter DJ (agosto de 2015). «Managing osteoarthritis». Australian Prescriber. 38 (4): 115–9. PMC 4653978
 . PMID 26648637. doi:10.18773/austprescr.2015.039
. PMID 26648637. doi:10.18773/austprescr.2015.039
- ↑ Molenaar EA, Numans ME, van Ameijden EJ, Grobbee DE (novembro de 2008). «[Considerable comorbidity in overweight adults: results from the Utrecht Health Project]». Ned Tijdschr Geneeskd (em neerlandês). 152 (45): 2457–63. PMID 19051798
- ↑ a b Johansson, Helena; Kanis, John A; Odén, Anders; McCloskey, Eugene; Chapurlat, Roland D; Christiansen, Claus; Cummings, Steve R; Diez-Perez, Adolfo; Eisman, John A; Fujiwara, Saeko; Glüer, Claus-C; Goltzman, David; Hans, Didier; Khaw, Kay-Tee; Krieg, Marc-Antoine; Kröger, Heikki; LaCroix, Andrea Z; Lau, Edith; Leslie, William D; Mellström, Dan; Melton, L Joseph; O'Neill, Terence W; Pasco, Julie A; Prior, Jerilynn C; Reid, David M; Rivadeneira, Fernando; van Staa, Tjerd; Yoshimura, Noriko; Zillikens, M Carola (janeiro de 2014). «A Meta-Analysis of the Association of Fracture Risk and Body Mass Index in Women». Journal of Bone and Mineral Research. 29 (1): 223–233. PMID 23775829. doi:10.1002/jbmr.2017
- ↑ Hunskaar S (2008). «A systematic review of overweight and obesity as risk factors and targets for clinical intervention for urinary incontinence in women». Neurourol. Urodyn. 27 (8): 749–57. PMID 18951445. doi:10.1002/nau.20635
- ↑ Bart S, Ciangura C, Thibault F, et al. (setembro de 2008). «[Stress urinary incontinence and obesity]». Prog. Urol. (em francês). 18 (8): 493–8. PMID 18760738. doi:10.1016/j.purol.2008.04.015
- ↑ Subak LL, Wing R, West DS, et al. (janeiro de 2009). «Weight loss to treat urinary incontinence in overweight and obese women». N. Engl. J. Med. 360 (5): 481–90. PMC 2877497
 . PMID 19179316. doi:10.1056/NEJMoa0806375
. PMID 19179316. doi:10.1056/NEJMoa0806375
- ↑ Ejerblad E, Fored CM, Lindblad P, Fryzek J, McLaughlin JK, Nyrén O (2006). «Obesity and risk for chronic renal failure». J. Am. Soc. Nephrol. 17 (6): 1695–702. PMID 16641153. doi:10.1681/ASN.2005060638

- ↑ Corona G, Bianchini S, Sforza A, Vignozzi L, Maggi M (outubro de 2015). «Hypogonadism as a possible link between metabolic diseases and erectile dysfunction in aging men». Hormones (Athens). 14 (4): 569–78. PMID 26732155. doi:10.14310/horm.2002.1635

- ↑ Corona, Giovanni; Rastrelli, Giulia; Filippi, Sandra; Vignozzi, Linda; Mannucci, Edoardo; Maggi, Mario (1 de janeiro de 2014). «Erectile dysfunction and central obesity: an Italian perspective». Asian Journal of Andrology. 16 (4): 581–591. ISSN 1008-682X. PMC 4104087
 . PMID 24713832. doi:10.4103/1008-682X.126386
. PMID 24713832. doi:10.4103/1008-682X.126386
- ↑ Chitaley, Kanchan; Kupelian, Varant; Subak, Leslee; Wessells, Hunter (1 de dezembro de 2009). «Diabetes, Obesity and Erectile Dysfunction: Field Overview and Research Priorities». The Journal of Urology. 182 (6 Suppl): S45–S50. ISSN 0022-5347. PMC 2864637
 . PMID 19846136. doi:10.1016/j.juro.2009.07.089
. PMID 19846136. doi:10.1016/j.juro.2009.07.089
Leitura adicional
[editar | editar código-fonte]- King, Lauren K.; March, Lyn; Anandacoomarasamy, Ananthila (1 de agosto de 2013). «Obesity & osteoarthritis». The Indian Journal of Medical Research. 138 (2): 185–193. ISSN 0971-5916. PMC 3788203
 . PMID 24056594
. PMID 24056594 - Zhao, Lan-Juan; Jiang, Hui; Papasian, Christopher J; Maulik, Dev; Drees, Betty; Hamilton, James; Deng, Hong-Wen (1 de janeiro de 2008). «Correlation of Obesity and Osteoporosis: Effect of Fat Mass on the Determination of Osteoporosis». Journal of Bone and Mineral Research (em inglês). 23 (1): 17–29. ISSN 1523-4681. PMC 2663586
 . PMID 17784844. doi:10.1359/jbmr.070813
. PMID 17784844. doi:10.1359/jbmr.070813 - Guh, Daphne P; Zhang, Wei; Bansback, Nick; Amarsi, Zubin; Birmingham, C Laird; Anis, Aslam H (25 de março de 2009). «The incidence of co-morbidities related to obesity and overweight: A systematic review and meta-analysis». BMC Public Health (em inglês). 9 (1). 88 páginas. ISSN 1471-2458. PMC 2667420
 . PMID 19320986. doi:10.1186/1471-2458-9-88
. PMID 19320986. doi:10.1186/1471-2458-9-88

