Perfuração gastrointestinal
| Perfuração gastrointestinal | |
|---|---|
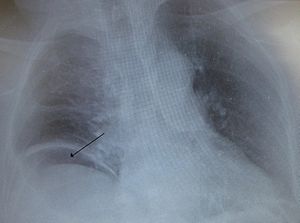
| Ar livre sob o diafragma direito devido a um intestino perfurado | |
| Especialidade | gastrenterologia, medicina de urgência |
| Classificação e recursos externos | |
| CID-10 | K63.1, S36.9 |
| CID-9 | 569.83, 863.9 |
| DiseasesDB | 34042 |
| MedlinePlus | 000235 |
| eMedicine | 2822 |
Perfuração gastrointestinal, é um buraco na parede da parte do trato gastrointestinal.[1] O trato gastrointestinal inclui o esôfago, estômago, intestino delgado e intestino grosso.[1][2] Sintomas incluem grave dor abdominal e dor ao toque na área envolvida.[1] Quando o buraco é no estômago ou parte inicial do intestino delgado, o início da dor geralmente é súbito, enquanto que com um buraco no intestino grosso o início pode ser mais gradual.[1] A dor geralmente é constante.[1] Sepse, com um aumento da frequência cardíaca, aumento da frequência respiratória, febre e confusão pode ocorrer.[1]
A causa pode incluir um trauma, como de um ferimento por faca, comer um objeto pontiagudo ou um procedimento médico, tais como colonoscopia, obstrução intestinal , tais como devido a um volvo, câncer de cólon, ou diverticulite, úlceras de estômago, isquêmica do cólon e uma série de infecções, incluindo C. difficile.[1] Um buraco permite que o conteúdo intestinal entre na cavidade abdominal.[1] A entrada de bactérias resulta em uma condição conhecida como a peritonite ou na formação de um abscesso.[1] Um buraco no estômago também pode levar a uma peritonite química devido ao ácido gástrico.[1] Uma Tomografia computadorizada é, normalmente, o método preferido de diagnóstico; no entanto, ar livre a partir de uma perfuração muitas vezes pode ser visto em raios-X simples.[1]
A perfuração em qualquer lugar ao longo do trato gastrointestinal, normalmente, requer uma cirurgia de emergência , na forma de uma laparotomia exploratória.[1] Ela é, geralmente, realizada em associação com a administração fluidos intravenosos e antibióticos.[1] Diferentes antibióticos podem ser utilizados, tais como piperacilina/tazobactam ou a combinação de ciprofloxacina e metronidazol.[3][4] Ocasionalmente, o furo pode ser costurado, enquanto que outras vezes, uma ressecção intestinal é necessária.[1] Mesmo com o máximo de tratamento o risco de morte pode chegar a 50%.[1] Um buraco de uma úlcera de estômago ocorre em cerca de 1 por cada 10.000 pessoas por ano, enquanto que um de diverticulite ocorre em cerca de 0,4 por 10.000 pessoas por ano.[5][2]
Sinais e sintomas[editar | editar código-fonte]
Súbita dor no epigástrio para a direita da linha mediana indica perfuração de uma úlcera duodenal. Em uma úlcera gástrica a perfuração cria uma história de dor em queimação na região epigástrica, com flatulência e dispepsia. Uma história de abuso de drogas e ingestão insuficiente de alimentos podem estar presentes.
Na perfuração intestinal, a dor começa a partir do local de perfuração e espalha-se por todo o abdómen.
Perfuração gastrointestinal resulta em graves dores abdominais intensificadas pelo movimento, náuseas, vômitos e hematemesis. Posteriormente, podem aparecer os sintomas de febre e/ou calafrios.[6]
Em qualquer caso, o abdômen torna-se rígido, com dor ao toque e dor à descompressão. Depois de algum tempo, o abdômen torna-se silencioso e sons do coração podem ser ouvidas em todas as partes. Paciente pára de eliminar flatos e contrair o intestino. O abdômen torna-se distendido.
Os sintomas de ruptura esofágica podem incluir início súbito de dor torácica.
Causas[editar | editar código-fonte]
Causas subjacentes incluem úlceras gástricas, úlceras duodenais, apendicite, câncer gastrointestinal, diverticulite, doença inflamatória intestinal, síndrome da artéria mesentérica superior, trauma e ascaridíase. A febre tifóide,[7] anti-inflamatprios não-esteróides,[8][9] a ingestão de corrosivos podem também ser responsáveis.[10]
Diagnóstico[editar | editar código-fonte]
Ao exame de raios x, o gás pode ser visível na cavidade abdominal. O gás é facilmente visualizado no raio-x , enquanto o paciente está na posição vertical. A perfuração pode muitas vezes ser visualizada utilizando a tomografia computadorizada. Células brancas do sangue estão, geralmente, aumentadas.
Tratamento[editar | editar código-fonte]
A intervenção cirúrgica é quase sempre necessária em forma de laparotomia exploratória e fechamento da perfuração com lavagem peritoneal. Ocasionalmente, eles podem ser tratados por laparoscopia.[11]
Tratamento conservador incluindo terapia intravenosa de fluidos, antibióticos, aspiração nasogástrica e descanso intestinal é indicado somente se a pessoa apresenta sinais de redução da consciência e clinicamente estável.[citação necessários]
Referências[editar | editar código-fonte]
- ↑ a b c d e f g h i j k l m n o Langell, JT; Mulvihill, SJ (maio de 2008). «Gastrointestinal perforation and the acute abdomen.». The Medical clinics of North America. 92 (3): 599-625, viii-ix. PMID 18387378
- ↑ a b Domino, Frank J.; Baldor, Robert A. (2013). The 5-Minute Clinical Consult 2014 (em inglês). [S.l.]: Lippincott Williams & Wilkins. p. 1086. ISBN 9781451188509. Consultado em 4 de Agosto de 2016
- ↑ Wong, PF; Gilliam, AD; Kumar, S; Shenfine, J; O'Dair, GN; Leaper, DJ (18 de Abril de 2005). «Antibiotic regimens for secondary peritonitis of gastrointestinal origin in adults.». The Cochrane database of systematic reviews (2): CD004539. PMID 15846719
- ↑ Wilson, William C.; Grande, Christopher M.; Hoyt, David B. (2007). Trauma: Resuscitation, Perioperative Management, and Critical Care (em inglês). [S.l.]: CRC Press. p. 882. ISBN 9781420015263
- ↑ Yeo, Charles J.; McFadden, David W.; Pemberton, John H.; Peters, Jeffrey H.; Matthews, Jeffrey B. (2012). Shackelford's Surgery of the Alimentary Tract (em inglês) 7 ed. [S.l.]: Elsevier Health Sciences. p. 701. ISBN 1455738077
- ↑ Ansari, Parswa. «Acute Perforation». Merck Manuals. Consultado em 30 de junho de 2016
- ↑ Sharma AK, Sharma RK, Sharma SK, Sharma A, Soni D (2013). «Typhoid Intestinal Perforation: 24 Perforations in One Patient». Ann Med Health Sci Res. 3 (Suppl1): S41–S43. PMC 3853607
 . doi:10.4103/2141-9248.121220
. doi:10.4103/2141-9248.121220
- ↑ R I Russell (2001). «Non-steroidal anti-inflammatory drugs and gastrointestinal damage—problems and solutions». Postgrad Med J. 77 (904): 82–88. doi:10.1136/pmj.77.904.82
- ↑ Carlos Sostres; Carla J Gargallo; Angel Lanas (2013). «Nonsteroidal anti-inflammatory drugs and upper and lower gastrointestinal mucosal damage». Arthritis Res Ther. 15 (Suppl 3): S3. PMC 3890944
 . doi:10.1186/ar4175
. doi:10.1186/ar4175
- ↑ Ramasamy, Kovil; Gumaste, Vivek V. (2003). «Corrosive Ingestion in Adults». Journal of Clinical Gastroenterology:. 37 (2): 119–124
- ↑ Rustagi, T; McCarty, TR; Aslanian, HR (2015). «Endoscopic Treatment of Gastrointestinal Perforations, Leaks, and Fistulae.». Journal of clinical gastroenterology. 49 (10): 804-9. PMID 26325190