Vírus do papiloma humano
| Infeção por vírus do papiloma humano | |
|---|---|
| Microscopia electrónica do vírus do papiloma humano | |
| Especialidade | Infectologia, ginecologia |
| Sintomas | Nenhum, verrugas[1][2] |
| Complicações | Cancros do colo do útero, da vulva, da vagina, do pénis, do ânus, da boca ou do pescoço[1][2] |
| Causas | Vírus do papiloma humano transmitido por contacto direto[3][4] |
| Prevenção | Vacina contra o VPH, uso de preservativo[3][5] |
| Frequência | A maior parte das pessoas é infetada pelo vírus em dado momento da vida[3] |
| Classificação e recursos externos | |
| CID-10 | B97.7 |
| CID-9 | 078.1, 079.4 |
| DiseasesDB | 6032 |
| eMedicine | med/1037 |
| MeSH | D030361 |
A infeção por vírus do papiloma humano é uma infeção causada pelo vírus do papiloma humano (VPH).[4] A maior parte das infeções não manifesta quaisquer sintomas e resolve-se de forma espontânea.[1] Em algumas pessoas, a infeção por VPH é persistente e causa verrugas ou lesões pré-malignas.[2] Estas lesões pré-malignas aumentam o risco de cancros do colo do útero, da vulva, da vagina, do pénis, do ânus e da boca ou do pescoço.[1][2] Praticamente todos os casos de cancro do colo do útero são causados pelo VPH. Cerca de 70% desses casos são causados por dois tipos: o VPH16 e VPH18.[1][6] O VPH está também associado a 60–90% dos casos dos restantes tipos de cancro.[6] O VPH6 e VPH11 são causas comuns de verrugas genitais e papilomatose respiratória.[1]
Uma infeção por VPH é causada pelo vírus do papiloma humano, um vírus ADN da família dos papilomavírus, do qual se conhecem mais de 170 tipos.[7] Mais de 40 tipos do vírus podem ser transmitidos por contacto sexual e infetar o ânus e os órgãos sexuais.[3] Entre os fatores de risco para desenvolver infeções persistentes de VPH estão o início precoce da atividade sexual, múltiplos parceiros sexuais, fumar e insuficiência imunitária.[1] O VPH geralmente transmite-se por contacto pele a pele directo e sustentado, sendo as formas mais comuns o sexo vaginal e sexo anal.[3] Em alguns casos pode ser transmitido da mãe para o bebé durante a gravidez.[8] O vírus não se transmite através de objetos comuns como tampas de sanita.[8] É possível ser infetado com mais de um tipo de VPH.[8] O vírus infeta apenas os seres humanos.[4][9]
A vacina contra o VPH pode prevenir os tipos mais comuns de infeção.[3] Para um máximo de eficácia, a vacina deve ser administrada antes da infeção, pelo que se recomenda a vacinação entre os nove e os treze anos de idade.[1] O rastreio ao cancro do colo do útero, através do teste de Papanicolau ou a observação do colo do útero com ácido acético, permitem detectar o cancro numa fase inicial ou detectar células anormais que podem evoluir para cancro.[1] O rastreio permite iniciar o tratamento em estádios iniciais, o que resulta em melhor prognóstico.[1] As verrugas podem ser removidas por crioterapia.[4]
O VPH é a infeção sexualmente transmissível mais comum em todo o mundo.[4] A maior parte das pessoas é infetada em dado momento da vida.[3] Em 2012 ocorreram 528 000 novos casos de cancro do colo do útero, o qual foi a causa de 266 000 mortes.[10] Cerca de 85% destes casos ocorreu em países em vias de desenvolvimento.[1] Em países desenvolvidos, o rastreio permitiu diminuir o número de casos e o número de mortes por cancro do colo do útero.[11] Cerca de 1% de todos os adultos sexualmente ativos apresentam verrugas genitais.[8] Embora já na Antiguidade grega fossem descritos casos de verrugas, só em 1907 é que foi descoberta a sua causa viral.[12]
Sinais e sintomas
Em fases iniciais, o Papiloma Vírus Humano, muitas vezes, não apresenta nenhum sinal ou sintoma. Já a gravidade dos sintomas depende do "tipo" de vírus do HPV, e do local de infecção. A principal diferença entre as variantes do vírus distribui-os por duas categorias: os que infectam as superfícies cutâneas em geral, e os que infectam as regiões genitais femininas ou masculinas, sendo freqüente na região ano-genital e raro na mucosa oral.. Seja qual for a região afetada, na maior parte dos casos a infecção, por ser assintomática, resolve-se espontaneamente sem deixar sequelas. Alguns tipos de vírus, contudo, e em especial os que afetam a área genital, podem causar alterações que vão desde lesões benignas a câncer.
Verrugas
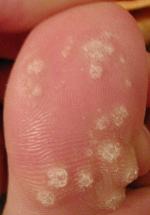
A manifestação mais característica e frequente da infecção por HPV é a formação de verrugas, que são lesões hiper proliferativas benignas também designadas por papilomas, de onde deriva o nome do vírus. Contudo, diferentes subtipos de HPV são responsáveis por infecção preferencial em diferentes zonas, sendo capazes de causar diversas patologias.
- Verruga Vulgar: São lesões de consistência firme, superfície rugosa e base séssil, causadas por subtipos cutâneos como o HPV-2 e HPV-4, e podem ocorrer em mucosas, como língua e lábios. A forma de transmissão do vírus inclui o contacto casual com zonas infectadas, podendo ocorrer autoinoculação para novas áreas. Se não tratadas podem se manter iguais, desaparecer ou multiplicar dependendo do subtipo.
- Condiloma acuminado: Os tipos 6 e 11 do HPV são os principais responsáveis por cerca de 90% dos casos, podendo causar verrugas na vulva, pênis e ânus. Estes condilomas se apresentam como nódulos múltiplos, pequenos, rosados ou esbranquiçados, que se proliferam em projeções papilares e verificam-se sobretudo em populações adultas e sexualmente ativas. Na boca, o condiloma é transmitido pela prática de sexo oral.
- Papilomatose respiratória: Esta manifestação rara decorre com a formação de verrugas ao longo das vias respiratórias, podendo causar obstrução à passagem do ar e obrigando a intervenções cirúrgicas recorrentes para a sua excisão.
- Papiloma de célula escamosa: Apresenta-se como lesão exofítica, de superfície rugosa, coloração rosada ou esbranquiçada e pode ser pediculada ou séssil, causada por subtipos como os HPV 6 e 11. Geralmente o palato mole é afetado, podendo ocorrer em qualquer faixa etária.
- Hiperplasia epitelial focal (doença de Heck): Apresenta-se como nódulos múltiplos, elevados, moles e arredondados, podendo ser assintomáticos e de coloração variável entre o rosa pálido à cor normal da mucosa. Quando a mucosa é distendida, a lesão desaparece. . A etiologia virótica é causada pelos HPV 13 e 32.
Cancro (câncer)

Os tipos de canceres que estão em alguma medida associados com o HPV incluem cancro do colo do útero, do ânus, da vulva, do pênis e da orofaringe (cabeça e pescoço). Essa é a consequência mais grave da infecção por HPV, onde ocorre a transformação das células benignas em células malignas, provenientes de uma infecção persistente durante muitos anos. Vários tipos de HPV podem ocasiona-la, dentre eles o 16, 18, 31 e 45.
Prevenção
Entre os métodos para diminuir a possibilidade de infeção estão a abstinência sexual, uso de preservativo e vacinação.[13] A vacina contra o VPH pode prevenir os tipos de infeção mais comuns.[3] Para um máximo de eficácia, a vacina deve ser administrada antes da ocorrência de uma infeção, pelo que está recomendada entre os nove e treze anos de idade.[1]
O rastreio ao canco do colo do útero, através do teste de Papanicolau ou a observação do colo do útero com ácido acético, permitem detectar o cancro numa fase inicial ou detectar células anormais que podem evoluir para cancro.[1] O rastreio permite iniciar o tratamento em estádios iniciais, o que resulta em melhor prognóstico.[1] Em países desenvolvidos, o rastreio permitiu diminuir o número de casos e o número de mortes por cancro do colo do útero.[11]
Diagnóstico

O diagnóstico pode ser feito através da história clínica, exame físico e exames complementares com a pesquisa direta do vírus ou indiretamente através das alterações provocadas pela infecção nas células e no tecido.
O exame preventivo mais comum é feito por rotina através do Papanicolau, que embora não detecte a presença do vírus, permite reconhecer as alterações que ele causa nas células. Ele é indicado na rotina de identificação presuntiva de doença não reconhecida anteriormente (denominado "screening" ou rastreamento),para o câncer cervical ou na presença de lesão HPV(nos genitais) induzida no sentido de diagnóstico de neoplasia intra-epitelial ou câncer invasor associado.
A inspeção com ácido acético a 5% mostrou-se eficaz para ajudar na identificação de lesões precursoras do câncer cervical, aumentando a sensibilidade da citologia cérvicovaginal. Além de ter grande auxílio na triagem dos casos para a colposcopia e biópsia, mesmo em locais em que não haja condições adequadas para a realização da citologia.
A biopsia é utilizada para a observação e caracterização das alterações celulares através da análise microscópica de uma amostra, embora apenas seja efectuada em situações concretas, como em pacientes imunodeprimidos, quando há dúvida no diagnóstico, ou caso haja suspeita de evolução para neoplasia. Lesões verrugosas, localizadas na vagina ou vulva, que pelo aspecto levam-nos ao diagnóstico clínico de infecção viral, no geral não precisam ser biopsiadas.
A colposcopia e peniscopia são exames feitos por um aparelho chamado colposcópio, que aumenta o poder de visão do médico, permitindo identificar condilomas de reduzidas dimensões nas mucosas da vulva, vagina, colo do útero e pênis, que constituem um sinal claro da infecção por HPV.
Mais recentemente, foram desenvolvidas técnicas de biologia molecular (hibridização, PCR, captura híbrida) que permitem a detecção de DNA vírico em fragmentos de biopsia ou escovado cervical, e possuem elevada especificidade e sensibilidade. Estas técnicas são as únicas formas de diagnosticar inequivocamente o HPV, embora em termos clínicos seja de maior valia a caracterização do nível de alterações morfológicas, visto que a presença de HPV sem alterações citológicas não é motivo de alarme visto muitas das infecções serem transitórias e de resolução espontânea.
Fisiopatologia

Os mecanismos patológicos da HPV estão melhor caracterizados nas espécies com elevado risco de induzir cancro do colo do útero.
De uma forma geral, o HPV possui no seu genoma vários genes que são expressos numa fase inicial (“early genes”). Alguns destes, concretamente os genes E6 e E7, foram classificados como oncogenes pela sua capacidade de induzir a transformação maligna das células infectadas. O E6 e E7 codificam oncoproteínas que têm como alvo as proteínas p53 e Rb respectivamente, que são proteínas codificadas por genes supressores tumorais. O Rb (gene do retinoblastoma) impede a célula de prosseguir a divisão celular, ao bloquear o factor de transcrição E2F. A p53 tem o mesmo efeito ao aumentar a expressão de p21, além de também desencadear a apoptose em casos de dano extenso ao ADN. Basicamente, os genes E6 e E7 induzem a divisão celular e evitam a apoptose.
- E1 e E2: têm a função de controlar a replicação e a transcrição do DNA.
- E4: Alteração da matriz intracelular
- E5: Estímulo para proliferação
- E6 e E7: Transformação celular
Pensa-se que o HPV infecta células da camada basal do epitélio estratificado, inserindo o seu ADN no núcleo de forma a ser copiado durante a replicação celular; nesta fase são expressos os “early genes”. Quando uma das células migra para longe da membrana basal, atinge um maior estado de diferenciação, que poderá constituir o sinal para a expressão dos “late genes”, codificando as proteínas L1 e L2 responsáveis pela síntese da cápside para criação de novos vírus.
A prevenção da apoptose e indução da divisão celular são os principais mecanismos responsáveis pelo desenvolvimento de neoplasias. A evolução da infecção por HPV no colo uterino (e mais raramente no pénis, cabeça e pescoço ou outros locais) cursa com uma alteração crescente da morfologia celular (displasia) do epitélio, com posterior invasão local de tecidos adjacentes, e metastização à distância.

A prevenção da infecção por HPV pode ocorrer a dois níveis distintos, para prevenção das estirpes cutâneas, e das estirpes genitais.
Estirpes cutâneas
Devido à cápside proteica, o HPV pode resistir durante períodos prolongados em várias superfícies. Alguns cuidados que podem evitar a infecção incluem:
- Proteger os pés com calçado apropriado em balneários públicos
- Evitar o contacto com a superfície de sanitários de uso público, e outras superfícies com nível de higienização duvidoso
- Tratar as verrugas, para evitar que o vírus seja transportado acidentalmente para zonas de pele sadia e cause um novo foco (auto-inoculação)
Estirpes genitais
A principal via de contágio das variantes genitais do HPV é através de contacto sexual, factor importante na prevenção.
- Evitar comportamentos sexuais de risco — Nomeadamente através do uso de preservativo com parceiros ocasionais, com a vantagem acrescida de proteger contra outras DSTs. De acordo com alguns autores, a aplicação de microbicidas tópicos antes da relação sexual também parece prevenir a infecção por HPV.
- Evitar o contacto com a superfície de sanitários de uso público, e outras superfícies com nível de higienização duvidoso.
- Vacina contra o HPV — Encontra-se disponível em vários mercados vacinas (Gardasil, Cervarix) contra algumas estirpes de HPV implicadas na génese do cancro do colo do útero e dos condilomas acuminados, que são capazes de evitar a infecção. É de notar, contudo, que não são eficazes caso a doença tenha sido adquirida antes da administração da vacina, e que apenas protegem contra a infecção por determinadas estirpes e não de todas, pelo que a realização de rastreios regulares continua a ser indispensável. Indivíduos infectados com um tipo de HPV podem ainda beneficiar do efeito protector da vacina contra a infecção pelos outros subtipos que esta cobre.
- Papanicolau — O exame citológico de rotina é a maneira mais eficaz de detectar as alterações celulares causadas pelo HPV, permitindo assim a intervenção antes da evolução para cancro.
Tratamento
É em regra muito difícil erradicar por completo a infecção, pelo que na maioria dos casos o tratamento visa reduzir ou eliminar as lesões causadas pelo HPV. Como a infecção subjacente às lesões mantém-se, é frequente a ocorrência de recidivas, devendo manter-se o acompanhamento médico.
A maioria dos métodos tem bons resultados, não havendo ainda dados que apontem para um procedimento preferencial, nem informação sobre a eficácia comparativa entre tratamentos combinados e monoterapia, pelo que a abordagem terapêutica é deixada ao critério do médico e do paciente.
- Agentes tópicos — Aplicados sobre a lesão, promovem a dissolução da queratina e/ou morte das células que constituem a lesão. Ex: podofilina, 5-fluorouracil, ácido tricloroacético.
- Imunomoduladores — Substâncias que estimulam o sistema imunitário no combate à infecção. Ex: imiquimod , retinóides, interferão.
- Procedimentos cirúrgicos — Remoção das lesões através de diversos processos, como, por exemplo, excisão com bisturi, cirurgia de alta frequência, laserterapia e crioterapia.
Prognóstico
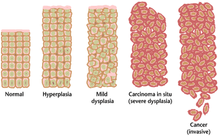
As lesões cutâneas (verrugas) não são em geral preocupantes do ponto de vista do quadro clínico. A principal complicação está relacionada com a evolução para cancro das lesões causadas por alguns tipos de HPV, em especial no colo do útero. As lesões observáveis por citologia ou biopsia são categorizadas em três estádios, que vão desde CIN-I (displasia ligeira) a CIN-III (carcinoma ‘’in situ’’), que tem elevada probabilidade de evoluir para cancro cervical invasivo. Uma maior extensão da displasia acarreta um pior prognóstico, pelo que quanto mais cedo é feito o diagnóstico, melhores são as hipóteses de que as lesões sejam controladas com tratamento. É muito improvável que após diagnóstico e início de tratamento a displasia evolua para cancro.
Em doentes imunocomprometidos, o risco de evolução para cancro encontra-se elevado, devido à menor capacidade de resposta contra o agente agressor, assim como à diminuição da capacidade de detectar e destruir as células infectadas.
O resultado de um Papanicolau pode por vezes indicar a presença de células atípicas (ASCUS, do inglês atypical cells of undertemined significance). Como o nome indica, estas células atípicas não têm um significado claro, mas são uma indicação para aumentar preventivamente o nível de vigilância.
História
Os condilomas acuminados, manifestação típica de uma infecção genital por HPV, são conhecidos desde a antiguidade e desde então reconhecidos como uma doença venérea. O termo deriva da junção do termo Latim "condyloma" ou Grego "kondyloma", que significa tumor duro, e do termo Latim "acuminare", cujo significado é tornar pontiagudo ou aguçar.
No início do século XX, realizaram-se estudos com filtrado acelular obtido de verrugas genitais, que se provou causarem o aparecimento de verrugas na pele, e indicou a etiologia viral da infecção.
Foi no final da década de 1960, com o advento da microscopia electrónica, que se detectaram e caracterizaram as partículas virais em amostras de verrugas genitais. No início dos anos 1970, estudos epidemiológicos evidenciaram que a transmissão do HPV ocorria por contacto sexual.
Na segunda metade dos anos 1970, foi constatado que as alterações induzidas pelo HPV poderiam levar à malignização e ao cancro, tendo desde então inúmeros estudos comprovado a elevadíssima relação entre infecção por HPV e cancro do colo do útero e no final dos anos 1990 descrevia-se a presença viral em aproximadamente 100% dos casos de câncer cervical. Por esse motivo passou-se a afirmar que não existe câncer do colo sem HPV.[14] Desde então, uma grande variedade de estirpes foi identificada por análise de ADN (mais de 200), encontrando-se agora bem caracterizadas mais de 85, de entre as quais as que causam a quase totalidade do carcinoma cervical. A partir da segunda metade dos anos 1990 o vírus HPV passou também a ser associado a alguns casos de câncer peniano. Embora ainda seja um assunto controverso pois admita-se outras hipóteses causais (p.ex. fimose), estudos utilizando PCR descrevem a presença de HPV no carcinoma peniano variando de 30 a 100% dos casos.[15][16] Estudos recentes também tentam estabelecer uma correlação importante entre cânceres de orofaringe e o HPV. Tais estudos tentam explicar o aumento desses tipos de câncer através do aumento da prática do sexo oral ao longo das últimas décadas. Entre os anos de 2006 a 2007 o HPV pôde ser encontrado em 93% dos tumores localizados na boca e na faringe.[17]
Em 2006 completou-se o desenvolvimento de duas vacinas contra alguns subtipos de HPV, que utilizam a proteína L1 da cápside. Estas vacinas, agora disponíveis no mercado, permitirão (segundo as expectativas) diminuir em mais de 70%[18] o número total de cancros do colo do útero no prazo de cerca de 20 anos, caso as nova gerações de mulheres sejam vacinadas (uma vez que elas apenas são activas antes da infecção se instalar).
De futuro, é possível que as vacinas sejam mais abrangentes no espectro de HPV que cobrem, aumentando ainda mais os seus benefícios.O exame é feito pela vagina da mulher que fez sexo.
O câncer de colo de útero é o segundo mais comum em mulheres, atrás apenas do câncer de mama. Dados do Inca estimam que, em 2012, houve 17.540 novos casos do câncer para cada 100.000 mulheres - e mais de 4.800 mortes em decorrência da doença. "Acredito que esses números estejam subestimados", diz José Fochi, professor adjunto do Departamento de Ginecologia da Unifesp. Segundo o especialista, uma hipótese para isso é a falta de atestados de óbito e o registro errado, que assinala apenas câncer no útero (sem especificação).[19]
Ver também
Referências
- ↑ a b c d e f g h i j k l m n «Human papillomavirus (HPV) and cervical cancer». WHO. Junho de 2016. Consultado em 10 de agosto de 2016. Cópia arquivada em 5 de agosto de 2016
- ↑ a b c d Ljubojevic, Suzana; Skerlev, Mihael (2014). «HPV-associated diseases». Clinics in Dermatology. 32 (2): 227–234. ISSN 0738-081X. PMID 24559558. doi:10.1016/j.clindermatol.2013.08.007
- ↑ a b c d e f g h «What is HPV?». CDC. 28 de dezembro de 2015. Consultado em 10 de agosto de 2016. Cópia arquivada em 7 de agosto de 2016
- ↑ a b c d e Milner, Danny A. (2015). Diagnostic Pathology: Infectious Diseases (em inglês). [S.l.]: Elsevier Health Sciences. p. 40. ISBN 9780323400374. Cópia arquivada em 11 de setembro de 2017
- ↑ «Fact Sheet for Public Health Personnel | Condom Effectiveness | CDC». www.cdc.gov (em inglês). 25 de março de 2013. Consultado em 1 de maio de 2017. Cópia arquivada em 27 de maio de 2017
- ↑ a b «The Link Between HPV and Cancer». CDC. 30 de setembro de 2015. Consultado em 11 de agosto de 2016. Cópia arquivada em 9 de novembro de 2015
- ↑ Bzhalava, D; Guan, P; Franceschi, S; Dillner, J; Clifford, G (2013), «A systematic review of the prevalence of mucosal and cutaneous human papillomavirus types», Virology, 445 (1–2): 224–31, PMID 23928291, doi:10.1016/j.virol.2013.07.015
- ↑ a b c d «Human Papillomavirus (HPV) Questions and Answers». CDC. 28 de dezembro de 2015. Consultado em 11 de agosto de 2016. Cópia arquivada em 11 de agosto de 2016
- ↑ «Pink Book (Human Papillomavirus)» (PDF). CDC.gov. Consultado em 18 de abril de 2017. Cópia arquivada (PDF) em 21 de março de 2017
- ↑ World Cancer Report 2014. [S.l.]: World Health Organization. 2014. pp. Chapter 5.12. ISBN 9283204298
- ↑ a b Sawaya, GF; Kulasingam, S; Denberg, TD; Qaseem, A; Clinical Guidelines Committee of American College of, Physicians (16 de junho de 2015). «Cervical Cancer Screening in Average-Risk Women: Best Practice Advice From the Clinical Guidelines Committee of the American College of Physicians.». Annals of Internal Medicine. 162 (12): 851–9. PMID 25928075. doi:10.7326/M14-2426. Cópia arquivada em 5 de maio de 2015
- ↑ Tyring, Stephen; Moore, Angela Yen; Lupi, Omar (2016). Mucocutaneous Manifestations of Viral Diseases: An Illustrated Guide to Diagnosis and Management (em inglês) 2 ed. [S.l.]: CRC Press. p. 207. ISBN 9781420073133
- ↑ «Genital Human Papillomavirus (HPV) Infection - Ready-to-Use - Faculty Notes» (PDF). Consultado em 7 de fevereiro de 2018[ligação inativa]
- ↑ Sérgio Mancini Nicolau. «Existe câncer do colo uterino sem HPV?». Rev. Assoc. Med. Bras. 49 (3). July/Sept. 2003. doi:10.1590/S0104-42302003000300018. Consultado em 24 de julho de 2009
- ↑ Adriano Augusto Peclat de Paula, Joaquim Caetano Almeida Netto, Aparecido Divino da Cruz, Ruffo de Freitas Júnior (2005). «Carcinoma epidermóide do pênis: considerações epidemiológicas, histopatológicas, influência viral e tratamento cirúrgico» (PDF). Instituto Nacional do Câncer. Consultado em 24 de julho de 2009
- ↑ Cláudia Collucci, Julliane Silveira (21 de julho de 2009). «Mil pênis são amputados por ano no país devido a câncer, diz estudo». Folha Online. Consultado em 24 de julho de 2009
- ↑ Ricardo Mioto (7 de maio de 2010). «Estudo liga câncer na boca a sexo oral com várias pessoas». Folha Online. Consultado em 9 de maio de 2010
- ↑ Aline Campos Gonçalves Almeida, Adriana Takamatsu Sakama, Rosângela Galindo de Campos (2006). «A Correlação do Câncer do Colo Uterino com o Papilomavirus Humano» (PDF). NATES/UFJF. Consultado em 24 de julho de 2009
- ↑ Aretha Yarak (14 de maio de 2013). «Brasileira desconhece relação entre câncer de colo de útero e HPV». Consultado em 28 de fevereiro de 2015
Bibliografia
- Jung WW, et al. Strategies against human papillomavirus infection and cervical cancer. J Microbiol. 2004 Dec;42(4):255-66
- Anhang R, et al. HPV communication: review of existing research and recommendations for patient education. CA Cancer J Clin. 2004 Sep-Oct;54(5):248-59
- Longworth MS, Laimins LA. Pathogenesis of human papillomaviruses in differentiating epithelia. Microbiol Mol Biol Rev. 2004 Jun;68(2):362-72
- Burd EM. Human papillomavirus and cervical cancer. Clin Microbiol Rev. 2003 Jan;16(1):1-17
- Jastreboff AM, Cymet T. Role of the human papilloma vírus in the development of cervical intraepithelial neoplasia and malignancy. Postgrad Med J. 2002 Apr;78(918):225-8
- Mougin C, et al. Human papillomaviruses, cell cycle and cervical cancer. J Gynecol Obstet Biol Reprod (Paris). 2000 Feb;29(1):13-20
- Lowy DR, et al. Genital human papillomavirus infection. Proc Natl Acad Sci U S A. 1994 Mar 29;91(7):2436-40
- Lowy DR, Schiller JT. Prophylactic human papillomavirus vaccines. J Clin Invest. 2006 May;116(5):1167-73
- Scheinfeld N, Lehman DS. An evidence-based review of medical and surgical treatments of genital warts. Dermatol Online J. 2006 Mar 30;12(3):5
- Kreimer AR, et al. Human papillomavirus types in head and neck squamous cell carcinomas worldwide: a systematic review. Cancer Epidemiol Biomarkers Prev. 2005 Feb;14(2):467-75
- Silvia Tieko Yano, Dr. Sérgio Mancini Nicolau. HPV. [1]
- Russomano, F., 2000. Presença de HPV nos fluidos em geral. [2]
- Van Regenmortel HV, et al. Vírus Taxonomy: Eighth Report of the International Committee on Taxonomy of Viruses.
- Syrjanen S, Puranen M. Human papillomavirus infections in children: the potential role of maternal transmission. Crit Rev Oral Biol Med. 2000;11(2):259-74
- MEDRADO, Kelly Silva; DE OLIVEIRA SANTOS, Mônica; DE MORAES FILHO, Aroldo Vieira. Papiloma vírus humano (hpv): revisão bibliográfica. Saúde & ciência em ação, v. 3, n. 2, p. 52-63, 2017.
- CASTRO, Therezita MPG et al. Manifestações orais associada ao papilomavírus humano (hpv) conceitos atuais: revisão bibliográfica. Revista Brasileira de otorrinolaringologia, v. 70, p. 546-550, 2004.
Ligações externas
- Artigos médicos de HPV, Portal Medcenter.
- INCA — Instituto Nacional do Cancêr HPV: Perguntas frequentes
- IPO Porto — Instituto Português de Oncologia (Porto) Informação ao Doente, Formação e Ensino
- SPPV - Sociedade Portuguesa de Papillomavirus SPPV - Sociedade Portuguesa de Papillomavirus
- (em inglês) Alternatives in Gynecology [3]
- (em inglês) Gardasil [4], (em inglês) Cervarix [5]
- (em inglês) Cervical cancer vaccine information from GSK www.cervicalcancer.gsk.com

