Esquistossomose
| Esquistossomose | |
|---|---|
| Menino de 11 anos com fluido abdominal e hipertensão portal devido a esquisstossomose (Agusan del Sur, Filipinas) | |
| Especialidade | infecciologia |
| Complicações | dano ao fígado, insuficiência renal, infertilidade, câncer de bexiga[1] |
| Causas | Schistosoma de caramujos de água doce[1] |
| Prevenção | Acesso a água limpa[1] |
| Medicação | Praziquantel[1] |
| Classificação e recursos externos | |
| CID-10 | B65 |
| CID-9 | 120 |
| CID-11 | 1194562592 |
| DiseasesDB | 11875 |
| MedlinePlus | 001321 |
| eMedicine | 228392 |
| MeSH | D012552 |
A esquistossomose, também conhecida como barriga d'água, xistose,[2] febre do caramujo ou bilharzíaze,[3][4] é uma doença causada pelos platelmintos do gênero Schistosoma. O trato urinário e/ou intestinos podem ser infectados.
A doença é transmitida por contato com água doce contaminada com parasitas, que são liberados a partir de caracóis infectados de água doce. A doença é especialmente comum entre as crianças em países em desenvolvimento como elas são mais propensas a brincar na água contaminada. Outros grupos de alto risco incluem: agricultores, pescadores ou pessoas que utilizam a água suja para uso diário.[1] Ela pertence ao grupo de infecções helmínticas[5] e o diagnóstico é através da identificação de ovos do parasita, na urina ou fezes da pessoa. Também pode ser confirmada pela identificação de anticorpos contra a doença no sangue.[1]
Métodos de prevenção da doença incluem a melhoria do acesso a água potável e a redução do número de caracóis. Em áreas onde a doença é comum, o medicamento praziquantel pode ser dado uma vez por ano, para todo o grupo. Isto é feito para diminuir o número de pessoas infectadas e, consequentemente, a propagação da doença. O praziquantel também é o tratamento recomendado pela Organização Mundial de Saúde (OMS) para aqueles que estão infectados.[1]
A esquistossomose afetou cerca de 252 milhões de pessoas em todo o mundo em 2015. Estima-se que 4.400 a 200.000 pessoas morrem a cada ano.[6] A doença é mais comum na África, bem como a Ásia e a América do Sul.[1] Em torno de 700 milhões de pessoas, em mais de 70 países, vivem em áreas onde a doença é comum.[7] Em países tropicais, a esquistossomose é segunda apenas para a malária entre doenças parasitárias com o maior impacto económico.[8] Está listada como uma doença tropical negligenciada.[9]
Sinais e sintomas[editar | editar código-fonte]


Muitos indivíduos não apresentam sintomas. Se os sintomas aparecerem, eles geralmente levam de 4 a 6 semanas a partir do momento da infecção. O primeiro sintoma da doença pode ser uma sensação de mal-estar geral]. Dentro de 12 horas após a infecção, a pessoa pode reclamar de uma sensação de formigamento ou leve erupção cutânea, comumente referido como "coceira do nadador", devido à irritação no ponto de entrada. A erupção que pode se desenvolver pode simular sarna e outros tipos de erupções cutâneas. Outros sintomas podem ocorrer 2 a 10 semanas depois e podem incluir febre, dor, tosse, diarreia, calafrios ou aumento da glândula. Esses sintomas também podem estar relacionados à esquistossomose aviária, que não causa mais sintomas em humanos.[10]
As manifestações da infecção esquistossomótica variam ao longo do tempo à medida que as cercárias e, posteriormente, os vermes adultos e seus ovos migram pelo corpo.[11] Se os ovos migrarem para o cérebro ou medula espinhal, podem ocorrer convulsões, paralisia ou inflamação da medula espinhal.[12]
Aqueles que foram infectados por um longo tempo podem apresentar dano hepático, insuficiência renal, infertilidade ou câncer de bexiga.[1] Em crianças, pode causar baixo crescimento e dificuldade de aprendizagem.[1]
Esquistossomose aguda[editar | editar código-fonte]
Dermatite cercária[editar | editar código-fonte]
A primeira reação potencial é uma erupção pruriginosa, maculopapular que resulta da penetração de cercárias na pele nas primeiras 12 horas a dias após a penetração da cercária na pele.[13][14] A primeira vez que uma pessoa não sensibilizada é exposta, as erupções são geralmente leves com uma sensação de formigamento associada que desaparece rapidamente por conta própria, pois esse é um tipo de reação de hipersensibilidade. Em pessoas sensibilizadas que foram previamente infectadas, a erupção cutânea pode se desenvolver em lesões elevadas, pruriginosas e vermelhas (pápula), algumas se transformando em lesões cheias de líquido (vesículas).[14] Infecções prévias com cercárias causam um desenvolvimento mais rápido e pior apresentação da dermatite devido à resposta imune mais forte.[15] The round bumps are usually one to three centimeters across.[16] Como as pessoas que vivem nas áreas afetadas foram frequentemente expostas repetidamente, as reações agudas são mais comuns em turistas e migrantes.[17] A erupção pode ocorrer entre as primeiras horas e uma semana após a exposição, e normalmente desaparece por conta própria em cerca de 7 a 10 dias.[14][16] Para a esquistossomose humana, um tipo semelhante de dermatite chamado "coceira do nadador" também pode ser causado por cercárias de animais trematódeos que freqüentemente infectam pássaros.[11][14][18] A dermatite cercariana não é contagiosa e não pode ser transmitida de pessoa para pessoa.[19]
Os sintomas podem incluir:[14][19]
- Erupção plana e vermelha
- Pequenas espinhas vermelhas e salientes
- Pequenas bolhas vermelhas
- Sensação de formigamento ou formigamento, queimação, coceira na pele
Coçar a erupção cutânea pode levar a uma infecção bacteriana secundária da pele, por isso é importante evitar coçar. Alguns tratamentos comuns para a coceira incluem creme corticosteroide, loção anti-coceira e aplicação de compressas frias a erupções cutâneas, tomar banho com sais de Epsom ou bicarbonato de sódio e, em casos de coceira intensa, cremes e loções fortes prescritos, anti-histamínicos orais também podem ajudar a aliviar a coceira.[14][19]
Esquistossomose aguda (febre de Katayama)[editar | editar código-fonte]
A esquistossomose aguda (febre de Katayama) pode ocorrer semanas ou meses (cerca de 2 a 8 semanas)[20] após a infecção inicial como uma reação sistêmica contra a migração dos esquistossômulos conforme eles passam pela corrente sanguínea através dos pulmões para o fígado e também contra os antígenos dos ovos.[11] Da mesma forma que a coceira do nadador, a febre de Katayama é mais comumente visto em pessoas com sua primeira infecção, como migrantes e turistas, e está associado a infecções pesadas.[21] É visto, no entanto, em residentes nativos da China infectados com S. japonicum.[22] S. japonicum pode causar esquistossomose aguda em população cronicamente infectada e pode levar a uma forma mais grave de esquistossomose aguda.[14]
Os sintomas podem incluir:[20][21]
- Tosse seca com alterações na radiografia de tórax
- Febre
- Fadiga
- Dores musculares
- Dor de cabeça
- Mal-estar
- Dor abdominal
- Diarreia
- Aumento do fígado e do baço
- Colmeias
A esquistossomose aguda geralmente se resolve em 2 a 8 semanas na maioria dos casos,[20] mas uma pequena proporção de pessoas apresenta perda de peso persistente, diarreia, dor abdominal difusa e erupção cutânea.[11]
As complicações podem incluir:
- Inflamação da medula espinhal (mielite transversa) pode ocorrer se vermes ou ovos viajarem para a medula espinhal durante esta fase aguda da infecção.[14]
Infecção crônica[editar | editar código-fonte]
Na doença de longa data, os vermes adultos põem ovos que podem causar reações inflamatória. Os ovos secretam proteolítico e enzimas que os ajudam a migrar para a bexiga e os intestinos para serem eliminados. As enzimas também causam uma reação inflamatória eosinofílica quando os ovos ficam presos nos tecidos ou embolizam para o fígado, baço, pulmões ou cérebro.[11] As manifestações de longo prazo são dependentes da espécie de esquistossomo, pois os vermes adultos de diferentes espécies migram para diferentes áreas.[23] Muitas infecções são levemente sintomáticas, sendo anemia e desnutrição comuns em áreas endêmicas.[24]
Esquistossomose intestinal[editar | editar código-fonte]
Os vermes de S. mansoni e S. japonicum migram para as veias do trato gastrointestinal e fígado.[18] Ovos na parede do intestino podem causar dor, sangue nas fezes e diarréia (especialmente em crianças).[18] A doença grave pode levar ao estreitamento do cólon ou reto.[16]
Na esquistossomose intestinal, os ovos ficam alojados na parede intestinal durante sua migração das vênulas mesentéricas para o lúmen intestinal, e os ovos aprisionados causam uma reação do sistema imunológico chamada reação granulomatosa.[25] Eles afetam principalmente o intestino grosso e o reto, e o envolvimento do intestino delgado é mais raro.[14] Essa resposta imune pode levar à obstrução do cólon e à perda de sangue. O indivíduo infectado pode ter o que parece ser uma barriga. Existe uma forte correlação entre a morbidade da esquistossomose intestinal e a intensidade da infecção.[14] Em casos de infecções leves, os sintomas podem ser leves e passar despercebidos.[21] As espécies mais comuns de causar esquistossomose intestinal são S. mansoni e S. japonicum, porém, S. mekongi e S. intercalatum também pode causar esta doença.[21]
Os sintomas podem incluir:[14]
- Dor e desconforto abdominal
- Perda de apetite
- Diarréia mucosa com ou sem sangue bruto
- Sangue nas fezes que não está visivelmente presente (sangue oculto nas fezes)
- Distensão abdominal
As complicações podem incluir:
- Pólipos intestinais
- Úlceras intestinais
- Anemia por deficiência de ferro[26]
- Fístula[14]
- Estenose intestinal (estreitamento do cólon ou reto)
- Enteropatia perdedora de proteínas
- Obstrução intestinal parcial ou completa
- Apendicite (raro)
Aproximadamente 10-50% das pessoas que vivem em regiões endêmicas de S. mansoni e S. japonicum desenvolve esquistossomose intestinal.[14] S. mansoni sobrepõe-se epidemiologicamente com alta prevalência de HIV na África Subsaariana, onde a esquistossomose gastrointestinal tem sido associada ao aumento da transmissão do HIV.[27]
Esquistossomose hepatoesplênica[editar | editar código-fonte]

Os ovos também migram para o fígado, causando fibrose em 4 a 8% das pessoas com infecção crônica, principalmente aquelas com infecção grave de longa duração.[18]
Os ovos podem ficar alojados no fígado,[25] levando a hipertensão portal, esplenomegalia, acúmulo de líquido no abdômen e risco de vida potencial dilatações ou áreas inchadas no esôfago ou trato gastrointestinal que podem rasgar e sangrar profusamente (varizes esofágicas). Esta condição pode ser dividida em duas fases distintas: esquistossomose hepática inflamatória (reação inflamatória precoce) e esquistossomose hepática crônica. As espécies mais comuns que causam esta condição são S. mansoni, S. japonicum, e S. mekongi.
- Esquistossomose hepática inflamatória
- Esta condição ocorre principalmente em crianças e adolescentes devido à reação imune precoce aos ovos presos nos espaços periportal e pré-sinusoidal do fígado, criando numerosos granulomas.[14] A função hepática não é afetada e a gravidade da doença o aumento do fígado e do baço está correlacionado com a intensidade da infecção.[14] Caracteriza-se por um lobo esquerdo do fígado aumentado com uma borda afiada e baço aumentado com nódulos.[28] O aumento do fígado e baço geralmente é leve, mas em casos graves, eles podem aumentar até o nível do umbigo e até mesmo na pelve.[14]
- Esquistossomose hepática crônica (fibrótica)
- Esta é uma doença hepática em estágio avançado que ocorre principalmente em adultos jovens e de meia-idade que foram infectados cronicamente por uma infecção grave e cuja regulação imunológica da fibrose não está funcionando adequadamente.[14] Afeta apenas uma pequena proporção de pessoas infectadas.[14] A função e a arquitetura do fígado não são afetadas, ao contrário da cirrose.[14] A patogênese dessa doença é causada pela deposição de colágeno e proteínas da matriz extracelular dentro do espaço periportal, o que leva à fibrose portal do fígado e tratos portais fibróticos aumentados (fibrose da haste do tubo de Symmer).[26] A fibrose periportal comprime fisicamente a veia porta levando a hipertensão portal (aumento da pressão venosa portal), aumento da pressão da veia esplênica e subsequente aumento do baço.[14] A hipertensão portal também pode aumentar a pressão nas anastomoses portossistêmicas (conexões de vasos entre a circulação portal e a circulação sistêmica) levando a varizes esofágicas e caput medusae. , ou cérebro.[14] A co-infecção com hepatite é comum em regiões endêmicas de esquistossomose com hepatite B ou hepatite C, e a co-infecção com hepatite C está associada a deterioração hepática mais rápida e pior prognóstico .[26] Esquistossomose hepática fibrótica causada por S. mansoni geralmente se desenvolve em cerca de 5 a 15 anos, enquanto pode levar menos tempo para S. japonicum.[14]
- Os sintomas podem incluir:
- Varizes esofágicas (pode causar sangramento varicoso esofágico com risco de vida)[26]
- Ascite (estágio final)[26]
- Caput medusae[14]
- Baço e fígado aumentados[14]
- As complicações podem incluir:
Esquistossomose pulmonar[editar | editar código-fonte]
A hipertensão portal secundária à esquistossomose hepatoesplênica pode causar conexões de vasos entre a circulação portal (fígado e intestino) e a circulação sistêmica, o que cria um caminho para os ovos e vermes viajarem para os pulmões.[14] Os ovos podem se depositar ao redor dos leitos capilares alveolares e causar inflamação granulomatosa das arteríolas pulmonares, seguida de fibrose.[14] Isso leva à hipertensão arterial no sistema circulatório pulmonar (hipertensão pulmonar ), aumento da pressão no coração direito, dilatação da artéria pulmonar e do átrio direito e espessamento da parede ventricular direita.[14]
Os sintomas de hipertensão pulmonar podem incluir:
- Falta de ar
- Dor no peito
- Sentindo-se cansado
- Desmaio durante o esforço físico
Esquistossomose urogenital[editar | editar código-fonte]

Os vermes de S. haematobium migram para as veias ao redor da bexiga e ureter onde se reproduzem.[23][29] O S. haematobium pode produzir até 3.000 ovos por dia, esses ovos migram das veias para a bexiga e os lúmens do ureter, mas até 50% deles podem ficar presos nos tecidos circundantes, causando inflamação granulomatosa, formação de pólipos e ulceração da bexiga, do ureter e tecidos do trato genital.[14][29] Isso pode levar a sangue na urina 10 a 12 semanas após a infecção.[11][16] Com o tempo, fibrose pode levar à obstrução do trato urinário, hidronefrose e insuficiência renal.[11][16] Câncer de bexiga o diagnóstico e a mortalidade geralmente são elevados nas áreas afetadas; os esforços para controlar a esquistossomose no Egito levaram a uma diminuição na taxa de câncer de bexiga.[16][30] O risco de câncer de bexiga parece ser especialmente alto em fumantes do sexo masculino, talvez devido à irritação crônica do revestimento da bexiga, permitindo que ela seja exposta a cancerígenos do fumo.[18][23]
Nas mulheres, a doença geniturinária também pode incluir lesões genitais que podem levar ao aumento das taxas de transmissão do HIV.[16][27][31] Se as lesões envolverem as trompas de falópio ou os ovários, podem levar à infertilidade, se os órgãos reprodutivos masculinos forem afetados, pode haver sangue no esperma.[14]
Os sintomas urinários podem incluir:[14]
- Sangue na urina - o sangue geralmente é visto no final do jato urinário (sintoma mais comum)[21]
- Dor ao urinar
- Aumentar a frequência de micção
- Proteína na urina
- Infecção urinária secundária
- Infecção renal secundária
Os sintomas genitais podem incluir:
- Inflamação e ulceração do colo uterino, vagina ou vulva[21]
- Sangue no esperma
- Infertilidade feminina
A função renal não é afetada em muitos casos, e as lesões são reversíveis com o tratamento adequado para eliminar os vermes.[14]
Neuroesquistossomose[editar | editar código-fonte]
A complicação ectópica da esquistossomose, conhecida como neuroesquistossomose, tem sido cada vez mais relatada na literatura médica devido à sua incidência que varia de 0,4% a 3% entre pacientes com esquistossomose. No Brasil, onde há cerca de 16 milhões de esquistossomóticos, a ocorrência desse distúrbio neurológico é particularmente relevante. A apresentação clínica da neuroesquistossomose mansônica é variável e depende do estágio de evolução da esquistossomose.[32]
O ciclo da esquistossomose[editar | editar código-fonte]
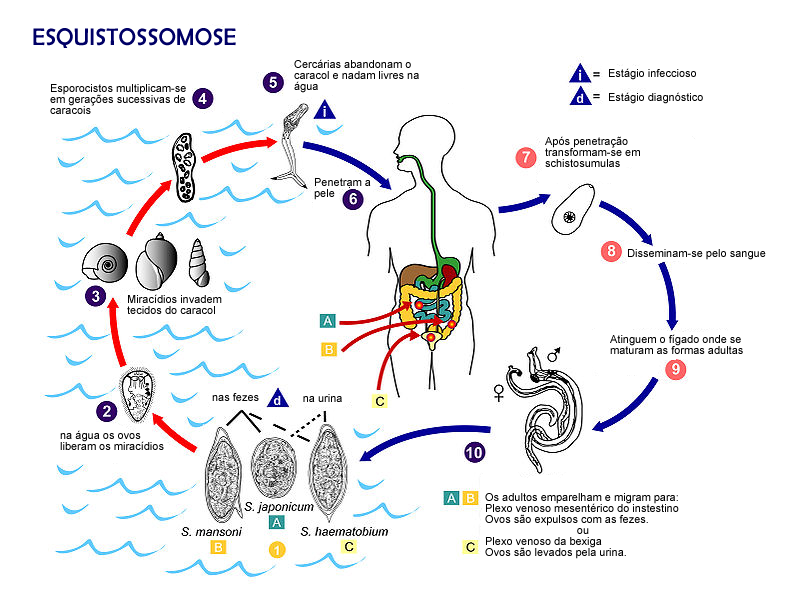 Machos e Fêmeas adultos instalam-se nos vasos sanguíneos do intestino, do fígado e do baço do ser humano, onde se reproduzem.
Machos e Fêmeas adultos instalam-se nos vasos sanguíneos do intestino, do fígado e do baço do ser humano, onde se reproduzem.
Diagnóstico[editar | editar código-fonte]
Nas análises sanguíneas há eosinofilia (aumento dos eosinófilos, células do sistema imunitário antiparasitas). Estes quadros só ocorrem secundariamente à hipersensibilidade ao parasita, sendo uma doença mais comum em pacientes moradores de áreas não endêmicas que se expõem a coleções hídricas contaminadas. Estes quadros duram em geral alguns dias, mas podem durar até meses e em casos raros podem ser fatais. Estes pacientes apresentam grandes granulomas periovulares necrótico-exsudativos dispersos pelos intestinos, fígado e outros órgãos. Estes sintomas podem ceder espontaneamente ou podem nem sequer surgir, mas a doença crônica silenciosa.
Os ovos podem ser encontrados no exame parasitológico de fezes, mas nas infecções recentes o exame apresenta baixa sensibilidade. Para aumentar a sensibilidade podem ser usados de coproscopia qualitativa, como Hoffman ou quantitativo, como Kato-Katz. A eficácia com três amostras chega apenas a 75%.
O hemograma demonstra leucopenia, anemia e plaquetopenia. Ocorrem alterações das provas de função hepática, com aumento de TGO, TGP e fosfatase alcalina. Embora crie a hipertensão portal, classicamente a esquistossomose preserva a função hepática. Assim, os critérios de Child-Pught, úteis no cirrótico, nem sempre funcionam no esquistossomótico que não tem associado hepatite viral ou alcoólica.
A ultrassonografia em mãos experientes pode fazer o diagnóstico, sendo patognomônico a fibrose e espessamento periportal, hipertrofia do lobo hepático esquerdo e aumento do calibre da mesentérica superior.[33]
A biopsia retal é uma técnica também utilizável, tendo uma sensibilidade de 80%.
Prevenção[editar | editar código-fonte]
Saneamento básico com esgotos e água tratada. Controle dos caramujos que são hospedeiros intermediários da doença. Proteção dos pés e pernas com botas de borracha com solado antiderrapante. Informar a população das medidas profiláticas da doença. Evitar entrar em contato com água que contenha cercárias. A Educação em saúde é fundamental para o controle da doença. No entanto deve ser pensada em conjunto com a população local para que tenha um impacto sustentável ao longo do tempo.
Em junho de 2012, a Fundação Oswaldo Cruz anunciou a criação de uma vacina contra a esquistossomose,[34] utilizando a proteína SM14, que se encontra em fase final de testes.[35]
Tratamento[editar | editar código-fonte]
Existem duas drogas: praziquantel e oxamniquina[36], para o tratamento da esquistossomose.[37] Eles são considerados equivalentes em relação à eficácia e segurança contra a S. mansoni.[38] Devido ao menor custo por tratamento do praziquantel e à falta de eficácia da oxaminiquina contra a forma urogenital da doença causada por S. haematobium, em geral o praziquantel é considerado a primeira opção de tratamento.[39] Praziquantel pode ser usado com segurança em crianças e mulheres grávidas.[21] O objetivo do tratamento é curar a doença e prevenir a evolução da forma aguda para a crônica da doença. Todos os casos de suspeita de esquistossomose devem ser tratados independentemente da apresentação, pois o parasita adulto pode viver no hospedeiro por anos.[40]
A esquistossomose é tratável tomando por via oral, uma única dose do praziquantel, anualmente.[41]
O praziquantel elimina apenas os esquistossomas adultos, não é eficaz em matar os ovos e os vermes imaturos, os ovos vivos podem ser excretados pela pessoa infectada semanas após o tratamento com praziquantel, os vermes imaturos podem sobreviver e crescer até se tornarem esquistossomas adultos após a terapia com praziquantel, sendo assim, é importante repetir o teste de esquistossomose nas fezes e/ou urina cerca de 4 a 6 semanas após a terapia com praziquantel, o tratamento com praziquantel pode ser repetido para garantir a eliminação completa do parasita.[14]
A OMS desenvolveu diretrizes para o tratamento comunitário com base no impacto que a doença tem nas crianças das aldeias nas quais é comum:[41]
- Quando uma aldeia informa que mais de 50 por cento das crianças têm sangue na urina, todos na aldeia recebem tratamento.[41]
- Quando 20 a 50 por cento das crianças têm urina com sangue, apenas crianças em idade escolar são tratadas.[41]
- Quando menos de 20% das crianças apresentam sintomas, o tratamento em massa não é implementado.[41]
Outros tratamentos possíveis incluem uma combinação de praziquantel com metrifonato, artesunato ou mefloquina.[42] Uma revisão Cochrane encontrou evidências preliminares de que, quando usado sozinho, o metrifonato era tão eficaz quanto o praziquantel.[42] A mefloquina, que já foi usada para tratar e prevenir a malária, foi reconhecida em 2008-2009 como eficaz contra esquistossomos.[43]
Historicamente, o Antimonium tartaricum permaneceu como o tratamento de escolha para a esquistossomose até o desenvolvimento do praziquantel na década de 1980.[44]
Monitoramento pós-tratamento[editar | editar código-fonte]
A Osteopontina (OPN) é uma ferramenta promissora para monitorar a eficácia do praziquantel e a regressão da fibrose pós-tratamento à medida que a expressão (OPN) é modulada por S. mansoni e seus níveis se correlacionam com a gravidade da fibrose da esquistossomose e hipertensão portal em camundongos e humanos. A farmacoterapia com praziquantel reduz os níveis sistêmicos de OPN e o conteúdo de colágeno hepático em camundongos.[45]
Brasil[editar | editar código-fonte]
No Brasil o composto do praziquantel é importando da China e produzido exclusivamente pelo Farmanguinhos, laboratório da Fundação Oswaldo Cruz (Fiocruz), e vende somente só para o Ministério da Saúde, que o distribui para postos de saúde pelo país, o medicamento não é encontrado em farmácias.[46]
A Merck, empresa detentora dos direitos patenteados dos medicamentos praziquantel Cisticid®, disponível em comprimidos de 500 mg, e Cestox®, em comprimidos de 150 mg - informou que solicitou à Anvisa a suspensão da produção do Cestox em abril de 2012. A suspensão ocorreu 180 dias depois, embora a razão não tenha sido divulgada pela empresa. Enquanto isso, o Cisticid é vendido por uma distribuidora de São Paulo e destinado ao uso hospitalar. O SUS fornece o praziquantel produzido pela Fundação Oswaldo Cruz (Fiocruz) no Rio de Janeiro, em cápsulas de 600 mg e 150 mg, e garante que não há falta do medicamento na rede pública.[47]
História[editar | editar código-fonte]
Com o desenvolvimento da agricultura, a esquistossomose passou de doença rara a problema sério. Muitas múmias egípcias apresentam as lesões inconfundíveis da esquistossomose por S. haematobium. A infecção pelos parasitas dava-se nos trabalhos de irrigação da agricultura. As cheias do Nilo sempre foram a fonte da prosperidade do Egito, mas também traziam os caracóis portadores dos schistosomas. O hábito dos agricultores de fazer as plantações e trabalhos de irrigação com os pés descalços metidos na água parada, favorecia a disseminação da doença crônica causada por estes parasitas.
A doença foi descrita cientificamente pela primeira vez em 1851 pelo médico alemão Theodor Maximilian Bilharz, que lhe dá o nome alternativo de bilharzíase.
Referências
- ↑ a b c d e f g h i j «Schistosomiasis Fact sheet N°115». World Health Organization. 3 de fevereiro de 2014. Consultado em 15 de março de 2014. Arquivado do original em 12 de março de 2014
- ↑ «Esquistossomose». Ministério da Saúde. Consultado em 31 de dezembro de 2022
- ↑ X Simpósio Internacional
- ↑ Colley, Daniel G.; Bustinduy, Amaya L.; Secor, W. Evan; King, Charles H. «Human schistosomiasis». The Lancet. 383 (9936): 2253–2264. PMC 4672382
 . PMID 24698483. doi:10.1016/s0140-6736(13)61949-2. Cópia arquivada em 29 de agosto de 2014
. PMID 24698483. doi:10.1016/s0140-6736(13)61949-2. Cópia arquivada em 29 de agosto de 2014
- ↑ «Chapter 3 Infectious Diseases Related To Travel». cdc.gov. 1 de agosto de 2013. Consultado em 30 de novembro de 2014. Cópia arquivada em 2 de abril de 2015
- ↑ Thétiot-Laurent, S. A.; Boissier, J.; Robert, A.; Meunier, B. (27 de junho de 2013). «Schistosomiasis Chemotherapy». Angewandte Chemie International Edition in English. 52 (31): 7936–56. PMID 23813602. doi:10.1002/anie.201208390
- ↑ «Schistosomiasis A major public health problem». World Health Organization. Consultado em 15 de março de 2014. Cópia arquivada em 5 de abril de 2014
- ↑ The Carter Center. «Schistosomiasis Control Program». Consultado em 17 de julho de 2008. Cópia arquivada em 20 de julho de 2008
- ↑ «Neglected Tropical Diseases». cdc.gov. 6 de junho de 2011. Consultado em 28 de novembro de 2014. Cópia arquivada em 4 de dezembro de 2014
- ↑ «Schistosoma/Schistosomiasis». The Lecturio Medical Concept Library. Consultado em 2 de julho de 2021
- ↑ a b c d e f g Gryseels B, Polman K, Clerinx J, Kestens L (setembro de 2006). «Human schistosomiasis». Lancet. 368 (9541): 1106–18. PMID 16997665. doi:10.1016/s0140-6736(06)69440-3
- ↑ «Parasites - Schistosomiasis, Disease». www.cdc.gov. Consultado em 4 de dezembro de 2016. Cópia arquivada em 2 de dezembro de 2016
- ↑ «Esquistossomose (Bilharzíase)». Manual Merck Sharp-Dhome. Consultado em 18 de abril de 2023
- ↑ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah Hunter's Tropical Medicine and Emerging Infectious Diseases (em inglês). [S.l.]: Elsevier. 2020. ISBN 978-0-323-55512-8. doi:10.1016/c2016-0-01879-x
- ↑ «CDC - DPDx - Cercarial Dermatitis». www.cdc.gov (em inglês). 13 de maio de 2019. Consultado em 1 de novembro de 2021
- ↑ a b c d e f g Gray DJ, Ross AG, Li YS, McManus DP (maio de 2011). «Diagnosis and management of schistosomiasis». BMJ. 342: d2651. PMC 3230106
 . PMID 21586478. doi:10.1136/bmj.d2651
. PMID 21586478. doi:10.1136/bmj.d2651
- ↑ Bottieau E, Clerinx J, de Vega MR, Van den Enden E, Colebunders R, Van Esbroeck M, et al. (maio 2006). «Imported Katayama fever: clinical and biological features at presentation and during treatment». The Journal of Infection. 52 (5): 339–45. PMID 16169593. doi:10.1016/j.jinf.2005.07.022
- ↑ a b c d e Ross AG, Bartley PB, Sleigh AC, Olds GR, Li Y, Williams GM, McManus DP (abril de 2002). «Schistosomiasis» (PDF). The New England Journal of Medicine. 346 (16): 1212–20. PMID 11961151. doi:10.1056/NEJMra012396
- ↑ a b c Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nome:9 - ↑ a b c Rosenthal, Philip J. (2021), Papadakis, Maxine A.; McPhee, Stephen J.; Rabow, Michael W., eds., «Schistosomiasis (Bilharziasis)», New York, NY: McGraw-Hill Education, Current Medical Diagnosis & Treatment 2021, consultado em 1 de novembro de 2021
- ↑ a b c d e f g Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nome:8 - ↑ Ross AG, Sleigh AC, Li Y, Davis GM, Williams GM, Jiang Z, et al. (abril 2001). «Schistosomiasis in the People's Republic of China: prospects and challenges for the 21st century». Clinical Microbiology Reviews. 14 (2): 270–95. PMC 88974
 . PMID 11292639. doi:10.1128/CMR.14.2.270-295.2001
. PMID 11292639. doi:10.1128/CMR.14.2.270-295.2001
- ↑ a b c Mandell GL, Bennett JE, Dolin R, Douglas RG (2010). «Trematodes (Schistosomes and Liver, Intestinal, and Lung Flukes)». Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases. [S.l.: s.n.] pp. 3216–3226.e3. ISBN 978-0443068393
- ↑ «Schistosomiasis». www.niaid.nih.gov. Consultado em 7 de fevereiro de 2016. Cópia arquivada em 13 de fevereiro de 2016
- ↑ a b Elbaz, Tamer; Esmat, Gamal (1 de setembro de 2013). «Hepatic and Intestinal Schistosomiasis: Review». Journal of Advanced Research (em inglês). 4 (5): 445–452. ISSN 2090-1232. PMC 4293886
 . PMID 25685451. doi:10.1016/j.jare.2012.12.001
. PMID 25685451. doi:10.1016/j.jare.2012.12.001
- ↑ a b c d e Elbaz, Tamer; Esmat, Gamal (setembro 2013). «Hepatic and Intestinal Schistosomiasis: Review». Journal of Advanced Research (em inglês). 4 (5): 445–452. ISSN 2090-1232. PMC 4293886
 . PMID 25685451. doi:10.1016/j.jare.2012.12.001
. PMID 25685451. doi:10.1016/j.jare.2012.12.001
- ↑ a b Yegorov S, Joag V, Galiwango RM, Good SV, Okech B, Kaul R (2019). «Impact of Endemic Infections on HIV Susceptibility in Sub-Saharan Africa». Tropical Diseases, Travel Medicine and Vaccines. 5. 22 páginas. PMC 6884859
 . PMID 31798936. doi:10.1186/s40794-019-0097-5
. PMID 31798936. doi:10.1186/s40794-019-0097-5
- ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nome: 7 - ↑ a b Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nome:12 - ↑ Mostafa MH, Sheweita SA, O'Connor PJ (janeiro de 1999). «Relationship between schistosomiasis and bladder cancer». Clinical Microbiology Reviews. 12 (1): 97–111. PMC 88908
 . PMID 9880476. doi:10.1128/CMR.12.1.97
. PMID 9880476. doi:10.1128/CMR.12.1.97
- ↑ Feldmeier H, Krantz I, Poggensee G (março de 1995). «Female genital schistosomiasis: a neglected risk factor for the transmission of HIV?». Transactions of the Royal Society of Tropical Medicine and Hygiene. 89 (2). 237 páginas. PMID 7778161. doi:10.1016/0035-9203(95)90512-x
- ↑ «Neuroesquistossomose». Revista Neurociências - UNIFESP. Consultado em 18 de abril de 2023
- ↑ Esquistossomose (Barriga-d'água): causa, sintomas, tratamento e prevenção. - Brasil Escola
- ↑ Cientistas brasileiros criam vacina contra doença parasitária grave
- ↑ Neher, Clarissa (24 de março de 2014). «Brasil está perto de lançar vacina pioneira contra esquistossomose». DW. Consultado em 7 de maio de 2014
- ↑ Ferrari et al. Efficacy of oxamniquine and praziquantel in the treatment of Schistosoma mansoni infection: a controlled trial. Bulletin of the World Health Organization, 2003
- ↑ «eMedicine - Schistosomiasis». eMedicine. Consultado em 14 de junho de 2007. Arquivado do original em 7 de julho de 2007
- ↑ Danso-Appiah A, Olliaro PL, Donegan S, Sinclair D, Utzinger J (fevereiro 2013). «Drugs for treating Schistosoma mansoni infection» (PDF). The Cochrane Database of Systematic Reviews. 2 (2): CD000528. PMC 6532716
 . PMID 23450530. doi:10.1002/14651858.cd000528.pub2
. PMID 23450530. doi:10.1002/14651858.cd000528.pub2
- ↑ «WHO TDR news item, 4th Dec 2014, Praziquantel dose confirmed for schistosomiasis». Consultado em 5 de setembro de 2016. Arquivado do original em 13 de setembro de 2016
- ↑ Brinkmann UK, Werler C, Traoré M, Doumbia S, Diarra A (junho 1988). «Experiences with mass chemotherapy in the control of schistosomiasis in Mali». Tropical Medicine and Parasitology. 39 (2): 167–74. PMID 3140359
- ↑ a b c d e The Carter Center. «How is Schistosomiasis Treated?». Consultado em 17 julho de 2008. Cópia arquivada em 25 de fevereiro de 2008
- ↑ a b Kramer CV, Zhang F, Sinclair D, Olliaro PL (agosto 2014). «Drugs for treating urinary schistosomiasis». The Cochrane Database of Systematic Reviews. 8 (8): CD000053. PMC 4447116
 . PMID 25099517. doi:10.1002/14651858.CD000053.pub3
. PMID 25099517. doi:10.1002/14651858.CD000053.pub3
- ↑ Xiao SH (novembro 2013). «Mefloquine, a new type of compound against schistosomes and other helminthes in experimental studies». Parasitology Research. 112 (11): 3723–40. PMID 23979493. doi:10.1007/s00436-013-3559-0
- ↑ Walker MD (agosto 2018). «Etymologia: Antimony». Emerg. Infect. Dis. 24 (8). 1601 páginas. doi:10.3201/eid2408.et2408
 .
. citing public domain text, published by the CDC
- ↑ Pereira, Thiago A.; Vaz De Melo Trindade, Guilherme; Trindade Santos, Elisangela; Pereira, Fausto E.L.; Souza, Márcia Maria de (23 de janeiro de 2021). «Praziquantel pharmacotherapy reduces systemic osteopontin levels and liver collagen content in murine schistosomiasis mansoni». International Journal for Parasitology (em inglês). 51 (6): 437–440. ISSN 0020-7519. PMID 33493521. doi:10.1016/j.ijpara.2020.11.002
- ↑ «Esquistossomose: os perigos presentes e futuros do declínio do praziquantel». Marco Zero. Consultado em 17 de abril de 2023
- ↑ «Falta remédio para xistose nas farmácias». Estado de Minas. 31 de maio de 2013. Consultado em 17 de abril de 2023
Ligações externas[editar | editar código-fonte]
- «www.xistose.com». – material educativo para crianças

