Morte encefálica
Esta página ou seção está redigida sob uma perspectiva principalmente brasileira e pode não representar uma visão mundial do assunto. |
Este artigo carece de reciclagem de acordo com o livro de estilo. |
A neutralidade deste artigo foi questionada. |
| Morte encefálica | |
|---|---|
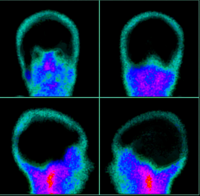 Exame de cintilografia cerebral sem perfusão, corroborando o diagnóstico de morte encefálica (ME) | |
| Sinónimos | Morte Cerebral, morte, óbito, coma irreversível, ME |
| Especialidade | Neurocirurgia, Neurologia, Medicina Intensiva, Medicina Legal, Transplante de Órgãos |
| Sintomas | Coma não responsivo, ausência dos reflexos do tronco encefálico e apneia |
| Complicações | A ME ocorre, em geral, devido a hipertensão intracraniana, que é secundária, comumente ao AVCH ou TCE grave |
| Início habitual | Pré-requisitos: causa conhecida e intratável, PAS>100, SatO2>94%, Temp retal>35°C, sem distúrbio eletrolítico e sem drogas psicoativas ou intoxicação |
| Duração | Mínimo de seis horas no hospital, exames clínicos por dois médicos e uma hora de espera entre exames. Aguardar 24 horas quando hipóxia/PCR |
| Tipos | Cinco etapas para diagnosticar (pré-teste, exame neuro um, exame complementar, exame neuro dois, teste de apneia) |
| Causas | Para adultos no Brasil em 2016: AVE 45%, TCE 35% e violência urbana, TCE por PAF TCE por Projétil de Arma de Fogo, 23% dos TCE |
| Fatores de risco | Homens jovens (60%) quando por TCE, motociclistas (trânsito). |
| Método de diagnóstico | Dois exames clínicos compatíveis com ME em um intervalo maior de uma hora, um teste de apneia (último exame a ser realizado), feitos por médicos treinados especialistas (neuro, intensivista, emergencista) e um exame complementar (EEG, cintilografia, doppler ou arteriografia) compatível |
| Prevenção | Educação no trânsito, diminuição da violência, CTI e Neurocirurgia de ponta |
| Medicação | Não existe tratamento |
| Prognóstico | Não há caso de alguma melhora após o diagnóstico, significa e é igual a morte |
| Frequência | Cerca de 70 casos por 1 milhão de habitantes por ano, seriam 14 mil casos por ano no Brasil, mas somente 9 mil são notificados |
| Mortes | No Brasil, 4.650 pessoas receberam o diagnóstico de ME (2016) |
| Classificação e recursos externos | |
| CID-10 | G93.82 |
| CID-9 | 348.82 |
| CID-11 | Predefinição:ICD-11 |
| DiseasesDB | 7947 |
| MedlinePlus | 000850 |
| eMedicine | 1100753 |
| MeSH | D008545 |
A morte encefálica (ou morte cerebral) é o estado clínico definido pela perda completa e irreversível das funções encefálicas, secundária à parada total da atividade funcional do cérebro (telencéfalo/diencéfalo) e do tronco encefálico.[1] É designada pela presença concomitante de coma não responsivo, ausência de reflexos do tronco e apneia.[2][1] É diagnosticada através de protocolo específico determinado por lei, que é singular em cada país, e significa a morte da pessoa.
Morte encefálica (ME) como conceito, é hoje, sob a ótica social, ética, religiosa e científica, o que determinamos legalmente como morte.[1]
Não há comprovação científica validada de qualquer caso de alguma melhora neurológica após o diagnóstico de morte encefálica (ME) segundo os critérios da ANA (Associação Americana de Neurologia) 2010/1995, bem como os do CFM (Conselho Federal de Medicina) 1997/2017.[1][3][4]
No Brasil é diagnosticada através do protocolo de morte encefálica, utilizando dois exames clínicos, teste de apneia e um exame complementar, determinado por lei (lei federal Nº9434/97, regulamentada pelo decreto n° 9.175/17, e Res CFM Nº2173/17) e significa a morte da pessoa.[1][5][3][6] Em Portugal o exame complementar não é obrigatório, seguindo a visão do Reino Unido e da Commonwealth; utiliza-se dois exames clínicos alinhados ao protocolo específico determinado pela Lei nº 22 de 29 de junho de 2007 e, seguindo diretriz de lei análoga do Parlamento Europeu, significa a morte da pessoa.
Introdução e conceitos essenciais[editar | editar código-fonte]
Morte encefálica ou morte cerebral[editar | editar código-fonte]
O termo morte encefálica, para efeitos clínicos, é mais apropriado que morte cerebral.
Anatomicamente, o termo cerebral designa somente parte do encéfalo, enquanto encefálico comporta o cérebro e o tronco encefálico. Não existe morte encefálica para brasileiros, americanos e franceses sem a lesão irremediável do cérebro e do tronco encefálico. Assim, morte encefálica é o termo técnico mais adequado pela abrangência anatômica das regiões do sistema nervoso central (SNC) acometidas.
Apesar disso, o termo morte cerebral, derivado do inglês brain death, acabou se popularizando no meio leigo e adotado como sinônimo de morte encefálica.[7][8] Em países onde a morte encefálica pode ser constatada somente com a ausência de função do tronco cerebral, não sendo obrigatório e necessário demonstrar a ausência de atividade do telencéfalo, tais como Reino Unido, Portugal, Austrália e Nova Zelândia, o termo mais adequado seria morte do tronco cerebral, já que abrange uma estrutura vital específica do SNC.
Conceito leigo e helênico da morte e a finitude da vida viável[editar | editar código-fonte]
Desde quando Galeno, em 6 A.C., determinou que era o coração (devido a descarga simpática do sistema nervoso autônomo) o responsável pela alma e suas emoções, a humanidade correlaciona morte à parada da contração cardíaca.
Porém, ao contrário do que possa parecer, o que nos faz vivos, pensantes e com capacidades variáveis e infinitas; de conceituar, elaborar, criar, escrever e ser entendidos, de viver sensações, intelectuais ou não; variando de um espirro ao do sentido do vento, do momento de um filho nascer até aquele de se imaginar o próprio eu, e como tudo se origina e se forma a partir disso. Estas faculdades ímpares são possíveis, sem sombra de dúvida, devido à presença, na nossa espécie, de um sistema nervoso central ímpar e de um periférico sensível e onipresente em quase todos os sistemas e tecidos do corpo.
Constituído por cerca de 86 bilhões de células amplamente diferenciadas e adaptadas para esta função, mais conhecidas como neurônios, ligadas entre si por trilhões de conexões de mielina e eletricidade que se organizam de forma complexa e adaptável, construindo assim um conjunto harmônico e funcional de estruturas chamado encéfalo, amplamente tido por muitos, como a matéria mais elaborada do universo conhecido.[1]
Portanto, a destruição, a lesão irreversível ou a interrupção da nutrição deste sistema complexo, pode instituir ou determinar o que chamamos morte encefálica (ME), que consequentemente determinará a perda total da estimulação nervosa aos outros sistemas e que leva, em mais ou menos dias, inexoravelmente, à falência global de todo o sistema anatômico humano.[9]
Denominamos distanásia, a ação de tentar perpetuar a vida a qualquer custo, independente do estado cognitivo anterior, da multiplicidade da dor, da esperada invasão aflingida, da certeza do falido enlace, do prognóstico sombrio, da expectativa ínfima de vida e principalmente, da integridade real, funcional e prática do sistema nervoso central.
História da morte encefálica[editar | editar código-fonte]
O conceito moderno de morte encefálica (ME) foi cientificamente definido como cessação da vida, ou seja morte, sendo seus critérios determinados por inúmeros comitês médicos em vários países. Widjicks at All, em 2005, chamou a atenção ao fato de que, no mundo, o conceito de morte encefálica partilha de uma unidade conceitual, mas também de uma pulverização e falta de harmonia e normatização. Em um diagnóstico mais minucioso, não se encontrará uniformidade nem respaldo legal em inúmeros países. Um protocolo único seria o ideal, mas a realidade está longe disso na maioria dos países.[10][9] Inclusive nos EUA, onde o primeiro critério foi criado e onde uma comissão presidencial foi instalada, que pesquisou e concluiu para tratar do assunto.
O conceito e os critérios hoje utilizados no Brasil diferem pouco daqueles utilizados em toda a comunidade ocidental (EUA, CEE e América latina).[10][1][4]
Ao contrário do que afirmam alguns médicos mais céticos, a ME não surgiu exclusivamente e logo após a realização do primeiro transplante cardíaco em 1968. A história do conceito de ME tem seu início no surgimento e desenvolvimento da ventilação assistida por pressão positiva e dos primórdios de uma nova especialidade médica, a medicina intensiva, ocorrido principalmente devido aos esforços médicos militares na assistência aos soldados e à população atingida, durante a Guerra da Coréia (1950–1953).
A entubação orotraqueal, e o uso de ventiladores mecânicos por pressão positiva intermitente, revolucionara o cuidado com o soldado gravemente ferido. Permitiu àqueles pacientes, que tinham a função do tronco cerebral de estimular o diafragma e a musculatura ventilatória acessória comprometida, permanecerem "vivos" à despeito da falta de estímulo encefálico. Com isso em 1959, já usando ventilação mecânica, os neurologistas franceses Mollaret e Goulon, descreveram uma série de casos de pacientes em coma depassé (atrasado, passado/sentido de irreversível) isoelétrico. Eram pacientes vítimas de "catástrofes neurológicas", em que o encéfalo estava completamente destruído, porém a medicina fornecendo o oxigênio aos tecidos conjuntamente com a reposição volêmica conseguira manter a perfusão dos outros tecidos por um período limitado de tempo, mas muito maior que outrora.[11]
O grande fato desencadeador da construção, não do conceito, mas sim dos primeiros critérios e protocolos, foi sem dúvida alguma, a realização por Christiaan Barnard (1922–2001) na cidade do Cabo, África do Sul, em 5 de dezembro de 1967, do primeiro transplante cardíaco. Este acontecimento, por todas as implicações éticas vinculadas, principalmente a retirada do coração de uma doadora "viva", levou a Universidade de Harvard em Boston a constituir uma comissão multidisciplinar em 1968 composta não só por médicos mas também por juristas, religiosos e filósofos, que definiu os primeiros critérios de coma irreversível, e instituiu um novo conceito de morte.[12][13]

Neuroanatomia e fisiopatologia[editar | editar código-fonte]
O sistema nervoso central: cérebro, cerebelo, tronco encefálico e sua importância na ME[editar | editar código-fonte]
O sistema nervoso é subdividido morfológica e funcionalmente em central e periférico. O sistema nervoso central (SNC) é constituído pelo encéfalo e pela medula espinhal, tem como características básicas a especialização funcional de acordo com área cortical examinada e a densidade tecidual nervosa. Vale citar que o número de neurônio bem como de suas conexões é muito mais alta que a maioria dos mamíferos, somente alcançada devido a evolução singular do tecido cerebral cortical através de circunvoluções em si mesmo formando os sulcos e giros do cérebro. Se pudéssemos criar uma malha cortical com espessura constante de um corpo neuronal, estendendo-se o cérebro de um homem normal de 40 anos, este manto cortical resultante, cobria a área do campo oficial de futebol.[15]
O SNC pode ser facilmente identificado, como a estrutura nervosa que é inteiramente revestida por uma armadura ou arcabouço ósseo resistente e articulável designado respectivamente crânio e coluna vertebral.
O encéfalo é constituído por 4 grandes segmentos assim denominados: telencéfalo, diencéfalo, tronco cerebral e cerebelo. No encéfalo encontramos a central da perpetuação da vida (defesa, dor, reflexo), do controle autônomo e fisiológico do corpo, do controle volitivo motor dos músculos, do sentimento, da abstração e de todas as outras vontade humanas. Cabe ao telencéfalo as funções superiores, ao sistema límbico a manipulação dos sentimentos, amor, memória, ao diencéfalo a produção de hormônios, relé sensitivo, ciclo circadiano, organização do sono, perpetuação da homeostase, sensibilidade táctil e dolorosa.
Ao tronco encefálico cabe as funções mais primitivas, como deglutir, soluçar, tossir, vomitar, respirar, articular a fala, enxergar, seguir com os olhos, escutar, sentir a face e ainda, permanecer consciente e alerta. A área de tecido nervoso do tronco encefálico, abrangendo o bulbo, a ponte e o mesencéfalo é somente cerca de 4cm3, sendo a maior concentração de funções por cm2 do sintema nervoso, determinando consequentemente que, pequenas lesões nestes locais causem grandes e inúmeros sintomas, definindo o tronco encefálico como uma região vital a vida.
O tronco cerebral é a parte mais primitiva e filogeneticamente mais antiga do encéfalo (figura 1) sendo constituído por três segmentos menores: mesencéfalo, ponte e bulbo. Tem localização e função de interligar à porção superior do encéfalo, que é o cérebro (item 1 da figura 1) à medula espinhal, além de ser responsável pela ativação e distribuição da atividade nervosa para a face através dos nervos cranianos que se distribuem em pares, saindo e entrando no tronco cerebral. A quase totalidade das funções vegetativas, reflexas e primitivas tem como relé principal o tronco cerebral, o ciclo sono vigília apesar de ser regido pelo hipotálamo é determinado e excitado por uma estrutura que nasce e atravessa o tronco cerebral: a SARA. Esta de grande importância para entendermos o coma e a morte encefálica.
SARA (Sistema Ativador Reticular Ascendente) e o nível da consciência.[editar | editar código-fonte]
O sistema ativador reticular (SARA) ascendente é um sistema de fibras, em geral axônio de neurônios, originado da formação reticular do tronco encefálico, principalmente do tegmento paramediano da parte superior da ponte e do mesencéfalo, que se projeta para os núcleos do tálamo e também para a porção inferior da ponte e bulbo. Os neurônios na formação reticular também recebem colaterais das vias espinotalâmicas ascendentes e enviam projeções difusas para todo o córtex cerebral de maneira que os estímulos sensoriais participem não só da percepção sensorial, mas também – pelas conexões com o SARA – da manutenção da consciência. As fibras do SARA são colinérgicas, adrenérgicas, dopaminérgicas, serotoninérgicas e histaminérgicas, o que nos mostra claramente tratar-se de feixes excitatórios multifocais e inter dinâmicos. Em condições experimentais, a estimulação do SARA provoca vigília, e a destruição do SARA provoca coma. O hipotálamo também é importante para a consciência, apesar de contribuir primordialmente para a estruturação do ciclo "sono-vigília": a vigília pode ser produzida por estimulação da região hipotalâmica posterior. O SARA atravessa o centro do tronco encefálico, e justamente por isso, injúrias nesta região, como por exemplo, isquemia da ponte (AVE) ou LAD (Lesão Axonal Difusa) do mesencéfalo, cursam rotineiramente com rebaixamento importante do nível da consciência, que se traduz clinicamente em coma. Os núcleos e as vias que controlam os movimentos oculares ocupam as mesmas regiões, sendo a avaliação dos movimento oculares etapa fundamental do exame neurológico de pacientes comatosos, e portanto indispensáveis na avaliação e diagnóstico da morte encefálica (ME).[16]
Os processos causadores de coma devem ser separados em dois grandes grupos, metabólicos e estruturais, principalmente devido a premente necessidade de urgência no tratamento do último. As lesões hemisféricas só provocam coma quando extensas e bilaterais, como no traumatismo cranioencefálico, na meningite, na encefalite ou no infarto cerebral bilateral. O grau de alteração da consciência é aproximadamente proporcional ao volume de tecido encefálico acometido no processo. Algumas teorias afirmam que é mais provável que lesões focais do hemisfério esquerdo causem alterações da consciência do que lesões do hemisfério direito, e alguns pesquisadores apontaram o hemisfério esquerdo como dominante para a consciência. Ainda assim, lesões focais restritas a um dos hemisférios raramente causam alterações relevantes da consciência.
Os processos metabólicos provocam coma por acometimento difuso dos hemisférios cerebrais, depressão da atividade no SARA ou ambos. As lesões focais e restritas do SARA podem causar alterações profundas da consciência, portanto na maioria dos pacientes em coma grave existe grande comprometimento da SARA ao nível do tronco encefálico.
Inexiste paciente em morte encefálica que não tenha uma TC ou RM mostrando lesão primária do tronco ou que comprime gravemente esta região do encéfalo. O tronco encefálico é de tamanha importância para o coma e consequentemente para a morte encefálica, que em todos os países da antiga Coroa Britânica exceto EUA, basta a constatação de lesão irreversível do tronco para o diagnóstico de morte encefálica. Ao contrário, no Brasil, França, Itália e EUA, é necessário a constatação de destruição difusa tanto do cérebro quanto do tronco encefálico.[10]

Na prática, um animal pode ter seu cérebro, a parte superior do encéfalo, retirado cirurgicamente e mantido vivo (obviamente sem as funções cerebrais) graças ao seu tronco cerebral que se mantém íntegro até sofrer as degenerações secundárias pela falta do cérebro, sobretudo em espécies inferiores.[17] Em estudos de fisiologia chama-se "animal descerebrado". O animal descerebrado mantém postura típica com os membros em extensão.
Na figura 1, dentro do tronco cerebral (4), que é dividido grosseiramente em mesencéfalo(5), ponte(6) e bulbo(7), há diversas estruturas neurológicas responsáveis pelas nossas funções vitais (controle de pressão arterial, atividade cardíaca, respiratória e nível de consciência) em resumo, é o que nos mantém vivos. A lesão do mesmo é a via final de qualquer agressão ao encéfalo (isquêmica, anóxica, metabólica). A lesão não necessariamente é causada por um problema primário do encéfalo, pode ser consequência de uma enfermidade sistêmica.[carece de fontes]
A morte encefálica foi um avanço no conceito de morte. Para entender, de forma prática, basta termos em mente que uma parada cardíaca, nas condições adequadas, pode ser revertida; já o mesmo não acontece com a atividade do tronco cerebral.[carece de fontes]
Este último localiza-se, grosso modo, atrás do tronco cerebral. Portanto todo o conteúdo craniano é chamado encéfalo. No Brasil, na França e nos Estados Unidos, a determinação de morte encefálica necessariamente implica na disfunção concomitante irreversível do cérebro e também do tronco cerebral. Portanto só existe morte encefálica quando o telencéfalo, o diencéfalo e o tronco cerebral encontram-se sem qualquer função perceptível, observada clinicamente e através de exames complementares.
Nível da consciência: coma, estado vegetativo e morte encefálica (ME)[editar | editar código-fonte]
Apesar de existirem inúmeras definições, tanto científicas quanto filosóficas, para a consciência, bem como sua relevância para a história do homem na terra e para esta percepção dentro do eu-próprio, é somente sua qualidade mais primitiva e básica que nos interessa na abordagem da morte encefálica:
O nível de consciência, que seria a capacidade do indivíduo de interagir com o meio, manter-se alerta e proteger de maneira reflexa seu próprio corpo.
- Segundo Charcot, pai da neurologia moderna, a consciência tem duas principais propriedades bem marcantes, quantificáveis e distintas:[18]
- Conteúdo da consciência, que são todas as funções superiores do pensamento, memória, as concepções e percepções do eu-próprio e sentimentos específicos únicos do ser humano. É justamente o conteúdo da consciência que é progressivamente acometido, por exemplo, em portadores da doença de Alzheimer, tornando esta, a causa mais comum de degeneração do conteúdo da consciência em nosso meio. Quando ela acontece progressivamente e principalmente, de forma crônica ou subaguda, denominamos conhecida como demência.
- Nível da consciência, que é justamente o mais afetado nas condições ou doenças causadoras de ME. Vária desde o estado alerta e orientado, até o coma não responsivo (Glasgow três), passando pelo obnubilamento, torpor, sonolência, confusão, agitação, acatisia e outros estados menos conhecidos, e pouco padronizados entre os examinadores neurológicos.
Coma[editar | editar código-fonte]
Definido deste o início da prática neurológica, como um nível da consciência parecido com o sono, porém, onde não há capacidade de se acordar mesmo com o estímulo intenso de outrem, além disso está presente a perda parcial ou total de reflexos e atitudes automáticas de autopreservação, tais como tossir, mudar de posição durante o sono, vomitar se estimulado e respirar. O mais profundo ou rebaixado nível da consciência (coma) pode variar, tanto em profundidade, gravidade, quanto em capacidade de reversão.
Escala de Coma de Glasgow (ECG)[editar | editar código-fonte]
Antes de 1973, a determinação do nível de consciência (quando este é profundo, denominamos coma) era muita vaga e imensamente variável conforme a prática neurológica.
Naquele ano de 1973, na cidade de Glasgow (Escócia), o governo inglês financiou um estudo para se criar um método capaz de prever a evolução e quantificar a gravidade das vítimas de traumatismo, assim dois médicos pesquisadores da Universidade de Glasgow foram os idealizadores e responsáveis por esta pesquisa publicada na renomada revista científica Lancet, nascia ali então, uma escala simples, facilmente memorável e que principalmente, permitia uma uniformização do nível de consciência e da gravidade do coma e que seria usada em todo mundo.
A escala de coma de Glasgow (ECG) é uma escala quantitativa, padronizada a fim de normatizar a descrição de quanto o nível de consciência está afetado. Inicialmente foi concebida para uso exclusivamente em pacientes vítima de trauma crânio encefálico. Hoje, a escala de coma de Glasgow é usada em todos o globo e nas mais diversas situações, sempre onde e quando o nível de consciência precisa ser monitorado e quantificado.
Sua padronização varia do nível, mais alto, 15, ou seja, paciente alerta e orientado, ao nível três, mais baixo, onde este encontra-se em coma profundo sem nenhuma resposta ao estímulo doloroso.

No coma, o Glasgow varia de três até oito, sendo sempre menor que nove, neste nível é onde percebemos a perda da capacidade reflexa humana de proteger as vias aéreas, e o próprio corpo. Existem variados níveis de coma e também diferentes e concomitantes causas.
Causas mais comuns de coma[editar | editar código-fonte]
As causas que levam ao coma (escala de coma de Glasgow menor que nove) são inúmeras, porém quando focalizamos para um quadro mais específico, o de coma profundo (três na ECG) e irreversível, o que eram centenas de moléstias causadoras se tornam dezenas e comuns, somente algumas, e normalmente determinam direta ou indiretamente, destruição, compressão ou inativação de regiões vitais do diencéfalo e/ou tronco encefálico (Sistema Reticular Ativador Ascendente — SARA). Importante frisar que alterações metabólicas difusas tais como: intoxicações, hipo ou hiperglicemia, hipo ou hipernatremia, insuficiência hepática, insuficiência renal, sepse e lesões destrutivas bilaterais (ambos frontais), podem também serem arroladas como causas de coma, porém raramente são causadoras diretamente de morte encefálica.[19] Em geral, quando determinado o diagnóstico de morte encefálica, a causa é nítida, catastrófica e irremediavelmente destruidora de grande parte do tecido nervoso encefálico.
Uma indesejável confusão acontece, difundida inconsequentemente pela internet, imprensa sensacionalista e entre leigos, quando o coma é profundo ou é parte do tratamento da injúria sofrida, quando denominamos coma induzido. Então, logo após findo o tratamento intensivo (sedação, curarização) e visto a melhora do paciente, alguns desinformados interpretam como se aquela pessoa retornasse do quadro de morte cerebral. Isso definitivamente não existe, na morte encefálica o coma não pode ser induzido, já que para se iniciar o protocolo deste diagnóstico, o paciente não pode ter recebido drogas psicoativas e nem ter sido vítima de intoxicação exógena.
Coma profundo e morte encefálica (ME)[editar | editar código-fonte]
A literatura e a prática neurocirúrgica estão recheadas de casos onde ocorre uma lesão cerebral e este paciente evolui, em geral rapidamente, para um coma profundo arreativo e quando operado, recupera-se bem, e depois de algum tempo pode ter uma vida normal, porém, isto que foi relatado anteriormente, não é morte encefálica.
Na morte encefálica, uma condição sine qua non, ou seja, essencial e imprescindível, é justamente ter causa conhecida e definida como capaz de levar ao quadro, e ainda ser impossível o tratamento eficaz.[20]
Estado vegetativo ou coma vigil[editar | editar código-fonte]
Trata-se de quadro clínico pós lesional caracterizado principalmente por ausência total ou quase total de consciência superior, incapacidade de interação racional com o meio, o que determina uma total inexistência de racionalidade ou humanidade dos atos. Este estado não tem relação própria com o nível de consciência, apesar de quase a totalidade dos pacientes em estado vegetativo já terem passado um período em coma profundo. O paciente pode até, em alguns momentos, parecer alerta, porém é somente a atitude primitiva de retorno às funções circadianas do diencéfalo (hipotálamo) e não há conexão funcional deste com o córtex encefálico. Inicia-se normalmente entre três a nove meses após injúria grave e difusa do telencéfalo. Causas comuns de estado vegetativo são a Lesão Axonal Difusa (LAD) grave, a hipoxemia prolongada e o trauma cranioencefálico por projétil de arma de fogo (TCE por PAF) e paulatinamente, o ciclo sono e vigília retorna, com a abertura ocular durante o dia, reflexos primitivos frontais e repouso durante a noite; durante o dia não há consciência, atos ou sentimentos elaborados, e noturnamente observamos ausência de sonho e sono REM.[21]
A morte encefálica no mundo[editar | editar código-fonte]
Os critérios definidos para morte encefálica variam muito ao redor do mundo, devido principalmente a questões culturais, religiosas e jurídicas, do que propriamente médicas ou científicas.[10] Cientificamente, todas as sociedades fundamentam o diagnóstico de ME no exame clinico neurológico que confirme a irreversibilidade do coma e a falência do tronco cerebral.
Segundo Widjicks t all,[10] 69% dos países apresentam respaldo legal à morte encefálica. Em relação a exames específicos, estes devem ser complementares e muitos países os dispensam como obrigatórios ao diagnóstico. Nestes países (Comomweath), o exame complementar é utilizado nos casos mais complexos e que tem determinação de ME mais dúbea. Vale a pena frisar mais uma vez que não existe “exame complementar confirmatório de morte". Todos os exames utilizados hoje (eletroencefalograma, arteriografia, doppler, SPECT, cintilografia) isoladamente, sem a história e exame neurológico adequado, de forma alguma auxiliam ou mesmo confirmam o diagnóstico.
França[editar | editar código-fonte]
A despeito do que a maioria dos médicos pensa, foi na França onde houve o primeiro documento esboçando um critério normativo para a ME e somente este fato, ocorrido em 1959, refuta a tese que a ME como entidade, conceito e certeza, nasceu decorrente claramente do dilema ético trazido pelo primeiro transplante de coração em dezembro de 1967 na cidade do Cabo, África do Sul. Esta afirmação é claramente falsa, já que muito antes disso em Paris (1959), além das primeiras descrições de ME, propuseram um protocolo que validava a irreversibilidade do estado de coma profundo quando ocorria associado a ausência de todos os reflexos do tronco mais um recente eletroencefalograma isoelétrico.
EUA[editar | editar código-fonte]
Recentemente a Sociedade Americana de Neurologia definiu orientações claras para o diagnóstico de morte encefálica.[2] Vejam a Tabela 1. com a evolução das características dos seis principais critérios de morte encefálica do mundo. Vale a pena citar, que em 1994, estabeleceu-se pela Academia Americana de Neurologia um fórum permanente e livre a fim de dizimar qualquer dúvida sobre a irreversibilidade do seu protocolo. Os membros desse comitê que permaneceu aberto para qualquer manifestação tanto médica quanto leiga, recebeu centenas de cartas e após investigação criteriosa e baseada em evidências científicas, selecionou 3 casos que estariam próximos de uma pequena melhora neurológica. Após curta investigação in loco nos hospitais de origem, constatou-se que nenhum dos casos preenchiam formalmente os critérios para iniciar e também para os 2 exames neurológicos, o que se observou foi má fé de funcionários e de familiares em busca de fama e reconhecimento.
Após mais de um ano aguardando algum caso milagroso, este comitê declarou o que qualquer neurologista um pouco familiarizado com doenças graves conhece.
A morte encefálica ocorre exclusivamente em casos de catástrofes neurológicas e por essa vívida e invasiva gravidade leva a destruição do encéfalo, de forma irreversível.
Países da Commonwealth - Canadá, Índia, Austrália, Nova Zelândia, Africa do Sul e Reino Unido[editar | editar código-fonte]
Estes citados países que compõem a Commonwealth, assim como Portugal, seguem um conceito menos amplo de constatação da ME, baseado quase exclusivamente na determinação da lesão irreversível e incapacitante do tronco encefálico. Na prática, neste grande grupo de países, os exames complementares usados na ME, que quase invariavelmente, demonstram a ausência de atividade cortical e/ou ausência de nutrição arterial de todo o encéfalo, mostram-se nesta conceituação, necessidade irrelevante, já que não é necessário para eles, a constatação de inatividade cortical. Neste paíse, o teste de apnéia é determinante e imprescindível para o diagnóstico.
Portugal[editar | editar código-fonte]
No mesmo dia da publicação dos “Critérios de Harvard”, ocorria a 22ª Reunião da Associação Médica Mundial em Sydney, tendo anunciado alguns dias depois a Declaration of Sydney on the Determination of Death and the Recovery of Organs.[22] Apesar de se tratar de um documento de muito menor notoriedade, tendo sido eclipsado pelo relatório de Harvard,[13] nem por isso perde importância histórica. Os critério aceitos em todas as colônias britânicas exceto o EUA, apoiam-se somente à necessidade da constatação de lesão irreversível e grave no tronco cerebral, levando o indivíduo a morte. em Portugal, todos os protocolos derivam deste modelo britânico que acrescido do teste da apnéia, praticamente de nada difere do que hoje se pratica em termos de diagnóstico de morte cerebral nestas terras lusitanas.
Japão e Israel[editar | editar código-fonte]
Paradoxalmente; o ganho em desenvolvimento tecnológico, qualidade de vida e longevidade dos japoneses e judeus repatriados, não se refletiu sobre a capacidade de diagnóstico da finitude da vida viável, e assim, secundariamente, impossibilitou o desenvolvimento de uma atividade transplantadora eficiente para, ao menos, atender a demanda natural de transplantes naqueles territórios. Até 1989, a grande maioria dos transplantes efetuados no império japonês ainda era da modalidade inter vivos, o que limitava drasticamente (máx. 20%) o rol de órgãos sólidos transplantáveis. Sem transplantes de órgãos únicos e pulmão, a prática transplantadora médica era restrita quase exclusivamente aos transplantes renais interfamiliares.
A cultura e prática religiosa japonesa e do estado judaico, levou estes territórios a negação da verdade científica e por isso a ME, e seu conceito somente foram realmente assimilados perto do inicio do séc XXI.
Nos últimos dez anos, constatamos a tardia porém necessária, crescente e inédita disseminação pública dos dados científicos de evolução e prognóstico desta singular classe de pacientes vítimas de graves, rápidas e devastadoras injúrias encefálicas. A notoriedade de que são incompatíveis com a homeostase neuronal e que todos os pacientes que recebem o diagnóstico de ME passaram por catástrofes encefálicas que determinaram um avassalador aumento da pressão nesta armadura ossea fechada denomina crânio, o que leva a fatal e consequente herniação cerebral e destruição irreversível do bulbo, ponte ou mesencéfalo.
A ME e o setor de transplantes no Brasil[editar | editar código-fonte]
O primeiro critério de morte encefálica instituído em território nacional, foi o do Hospital das Clínicas da USP em 1971.[23] surgido, este sim, pelo estimulo de seu Instituto do coração (InCor), quarto centro médico a realizar um transplante cardíaco no mundo. O 1º transplante cardíaco brasileiro ocorreu somente 4 meses após, o primum de Christiaan Barnard. Importante frisar que este critério foi inteiramente baseado no artigo publicado do JAMA,[12] descrevendo métodos, resultados e conclusões do multidisciplinar comitê de Harvard (1968) constituído exclusivamente para determinar sob a otica científica e mas tambem filosofica, como e principalmente, quando, a lesão encefálica intratável selaria de forma sine qua non o destino de seu portador, sem possibilidade de qualquer retorno funcional, ou ao menos, que possibilitasse a vida sem auxílio de outrem ou da tecnologia médica.
A ME sempre será irreversível quando o limite de destruição irremediável do SNC for alcançado, e isso é a base fisiopatológica secular que nos permite afirmar categoricamente, que a partir deste conhecido ponto no tempo, aquele onde é tamanho o grau de disfunção neurológica central, que a vida com qualidade será impossível de ser reestabelecida.
Antes de 1997[editar | editar código-fonte]
No Brasil, podemos separar dois momentos bem distintos, tanto da prática neurológica de notificação, realização de protocolos rígidos e severos para o diagnóstico da morte encefálica, bem como também da captação e prática transplantadora de órgãos a nível estadual e nacional.
Até 1997, existiam inúmeras filas de espera tanto por instituição, como municipais e estaduais, inúmeros critérios fictícios e as equipes transplantadoras nunca expunham nem o número e nem a ordem de suas listas intermináveis de espera. A mortalidade anual de inscritos não era sequer conhecida A concentração das equipes era tamanha que 80% dos transplantes eram realizados em somente cinco cidades de três estados, diversas irregularidades e injustiças eram aceitas e toleradas, prejudicando um dos maiores preceitos e pilares do SUS, que é o da equidade. Tratar todos de maneira a terem direitos e acessos iguais, porém se for a necessidade, prover aos desiguais acesso e qualquer serviços necessários para cada um viver de forma digna.
Somente cerca de nove anos após sua implantação (1988), o SUS e seus pilares foram contemplar também àqueles que necessitavam de novos órgãos para viver com qualidade.
Após a lei federal Nº9434/97
A partir de 1997, após a formulação e promulgação da "lei dos transplantes” observamos um acentuado, constante e nítido crescimento da estrutura captadora de órgãos advindos de doadores falecidos.
Nascia assim um sistema ímpar de justiça social, onde o único fator para privilégio na espera por órgãos era francamente exposto de forma clara, límpida e organizada, sendo norteado somente por critérios exclusivamente médicos, a fim de disponibilizar àqueles que mais prementemente necessitavam de transplantes, os novos órgãos advindos de vítimas com ME, cessando o fluxo certo de tantos novos sopros de vida, que anteriormente, serviriam todos, somente para alimentar os férteis solos helminticos dos cemitérios.
Em dez anos, o Brasil passou de 14º lugar em número absoluto de transplantes para o segundo lugar, somente suplantado pelo EUA que em termos de doadores cadavéricos ficava a mercê da experiência gratuita, única e de qualidade do Brasil. Até dezembro de 2017, o diagnóstico de morte encefálica era realizado seguindo o “Termo de Declaração de Morte Encefálica”, onde o exame clinico é feito por dois diferentes médicos em diferentes intervalos de tempo, sendo obrigatória a utilização e confirmação do diagnóstico por exame complementar.[24]
Os artigos da lei federal Nº 9434/97 que normatizou a área de transplantes no Brasil, também determinou o órgão responsável por ditar normas para o diagnóstico de morte encefálica, atribuindo ao Conselho Federal de Medicina (CFM) a tarefa de produzir, de forma colegiada e fundamentado em evidências científicas, o conceito, o protocolo e as normas para definir a morte encefálica.
No dia 18 de outubro de 2017, publicou-se um novo decreto lei, o de Nº 9175, modificando inúmeros artigos da lei 9434 publicada vinte anos antes. Ressalvo que um item modificado trouxe enorme alívio à comunidade científica nacional além de uma importante sinalização ao CFM, a fim de se estimular a capacitação do médico não neurologista em realizar o diagnóstico, foi o de extinguir uma real inutilidade, para não se falar de potencial dano, que era a obrigatoriedade da realização de dois testes de apneia.[25]
A nova resolução (nº 2173) do CFM para o diagnóstico de morte encefálica[editar | editar código-fonte]
O CFM sob determinação do decreto-lei publicou sua resolução nº 2173 de 12 de dezembro de 2017, indicando novas e mais racionais práticas para se estabelecer a morte encefálica. Após uma observarmos profunda, constatamos que não houve mudança no conceito geral e central do diagnóstico e sim, em melhora e mais esclarecimento, descartando exigências dúbias e fúteis que muitas vezes adiavam e atrasavam o diagnóstico.
Como já citado, as duas principais mudanças melhoraram a operacionalidade desse procedimento, estas foram a não obrigatoriedade de um neurologista para validar o teste, hoje podemos realizar o protocolo sem necessariamente um neurologista, mas indica que os dois médicos terão obrigatoriamente de ser especialistas em neurologia, neurocirurgia, emergências ou medicina intensiva.
Há muito se observava a realização inútil de dois testes da apneia no protocolo brasileiro, quase nenhum país no mundo usa essa norma, e muitos questionam a capacidade iatrogênica e fútil do teste, portanto, a partir de dezembro de 2017 não é mais preciso repetir tal pleonástico procedimento neurológico.[19]
É necessário somente um teste de apneia com tempo variável, sendo que, o que é mais importante não é o tempo de exposição ao CO2, já que conhecemos bem a permeabilidade do gás e a extrema sensibilidade do bulbo quando este encontra-se vivo.
Se existe atividade bulbar, certamente irá ocorrer reação do paciente em coma. Basta imaginarmos, teoricamente, alguém praticando o autoextermínio parando a própria respiração, ou se estrangulando, ação voluntária impossível de ser levado a cabo.
No Brasil a avaliação da morte encefálica estava normatizada pela Resolução 1.480/97 do Conselho Federal de Medicina.[24] Hoje em dia, foi aprovada nova resolução do CFM, esta válida e atual, publicada no DOU no dia 12 de dezembro de 2017, atualizando aquela de 20 anos antes.[3]
Epidemiologia e causas[editar | editar código-fonte]
Na civilização ocidental, devido à violência urbana, ao trânsito e às guerras, estima-se uma incidência de cerca de 90 casos de ME por 1 milhão de habitantes por ano; saliento que este dado fixa nosso limite máximo para as captações de orgãos. Num hospital geral de médio porte (200 leitos) estima-se que 8% de todos os óbitos em enfermaria, e cerca de 20% dos em CTI, serão firmados através da constatação de ME.
Até dezembro de 2017, o diagnóstico de morte encefálica era de notificação compulsória, porém como este era só alcançado depois de extenso protocolo, o ato anterior e muito mais importante, que é a notificação de potenciais pacientes com ME, não era realizado. Notava-se isso principalmente naqueles pacientes que a família não desejava ou os médicos consideravam pouco capazes de doar algum órgão.
A partir da Resolução 2173 do CFM, todo e qualquer paciente diagnosticado com coma irresponsivo (Glasgow 3) e sem algum reflexo de tronco deve ser obrigatoriamente comunicado à central de transplantes mesmo por profissional não médico (notificação compulsória), além disso determina também, consequentemente, que deve ser realizada a pesquisa das premissas para iniciar o protocolo de morte encefálica no relatado paciente; se este apresentar-se portador das três premissas obrigatórias, deve-se comunicar a família e iniciar o protocolo.
Resumindo, é obrigatório ao médico notificar a presença em seu conjunto de pacientes, aqueles com potencial para evoluir para o diagnóstico de ME, além disso deve iniciar o protocolo de morte encefálica em todos esses casos se existir concomitantemente: estado de coma sem resposta, reconhecidamente irreversível e com sinais de reflexos cranianos do tronco encefálico abolidos.[3]
O não comprimento dessa resolução será entendido pelo órgão médico regimental máximo, Conselho Federal de Medicina (CFM), como quebra do decoro e negligência, considerado falta ética grave e sujeito às sanções previstas em lei.
No Brasil este diagnóstico é extremamente subnotificado, estima-se que em 2016, cerca de 18 mil pessoas evoluíram com ME, mas somente foram notificados e registrados 10.400 diagnóstico de ME naquele ano, e somente 2.650 foram efetivamente doadores de múltiplos órgãos para transplante.
Causas mais comuns que levam à ME[editar | editar código-fonte]
O diagnóstico de morte encefálica está quase que invariavelmente associado a quadros designados por neurologistas, emergencistas e neurocirurgiões como "catástrofes neurológicas", relativamente raras em sua frequência e causadas por três ou quatro entidades, que respondem por 90% das doenças causadoras de ME.
O trauma cranioencefálico (TCE), a hemorragia cerebral espontânea tanto intraparenquimatosa como subaracnoidea e a encefalopatia hipóxico-isquêmica são as causas mais comuns que determinam o desenvolvimento da HIC (hipertensão intracraniana) e consequentemente da morte encefálica (ME).
A hipertensão intracraniana (HIC) se instala quando em um recipiente fechado (crânio) ocorre um evento catastrófico agudo que determina aumento do seu conteúdo (sangramento ou inchaço) e como a área é a mesma, segundo a lei de Monroe-Fisher, um aumento da massa gera aumento da pressão e neste caso particular, a lesão direta (destruição do tecido no local do aumento de volume) e principalmente as lesões indiretas (incapacidade do sistema circulatório de levar sangue ao crânio e herniado de tecido nervoso vital) que ocorrem nestas moléstias é o que determina o surgimento do coma profundo sem a presença dos reflexos do tronco encefálico. A sequência de eventos clínicos normalmente é sucessiva e leva à instalação rápida ou subaguda de HIC que é seguida por coma profundo e finda com a ME.
Vale ressaltar que a abordagem de ME para crianças é marcadamente diferente, principalmente em menores de 2 anos, e observamos que as causas também são bem diferentes. Enquanto nas crianças a encefalopatia hipóxico-isquêmica é responsável por cerca de 70% dos diagnósticos, no adulto este percentil não chega a 15%.
Antes de iniciar o protocolo de morte encefálica (ME) - Revise estes itens[editar | editar código-fonte]
- IDENTIFICAÇÃO: O paciente deverá estar plenamente identificado e registrado na unidade hospitalar, todos os exames deem ser checados e conferidos como pertencentes ao paciente.
- FAMILIARES / CONSULTOR MÉDICO: Seus familiares devem ser avisados do início do protocolo. É facultado aos familiares, a possibilidade de solicitarem o parecer de um outro médico externo especialista, visando acompanhar e criticar se necessário, o protocolo para o diagnóstico.[3]
- TC DE CRÂNIO / Ressonância Magnética ENCÉFALO/ LCR : Todos os pacientes devem ter exame complementares de imagem (Tomografia ou Ressonância magnética) ou exame do liquor mostrando uma causa inequívoca de coma. Os exames (TC, RM, LCR) deverão estar perfeitamente identificados e nomeados, como do referido paciente.
- USO de PSICOTRÓPICOS: A informação do uso de sedação, curare ou opioide deve ser checada, confirmada e descrita em prontuário, deve-se aguardar ao menos 24 horas após suspensão dos mesmos. Se o paciente estiver sob o tratamento denominado coma barbitúrico, utilizando na maioria das vezes o thiopental, indicamos ao menos 48 hs de intervalo entra suspensão e inicio do protocolo. Os anticonvulsivantes devem ser suspensos, o fenobarbital é um tipico barbitúrico, porém se estiver sendo usado somente como anticonvulsivante deve-se aguardar ao menos 12hs após sua suspensão para começar o protocolo.[2]
- TEMPO de HOSPITAL: Todo paciente deve ter sido observado em nível hospitalar por ao menos 6 horas, antes do início do protocolo.
- HIPÓXIA e/ou ISQUEMIA - min 24hs OBS : Nos pacientes onde a causa do coma for encefalopatia hipóxico-isquêmica este período deve ser de ao menos 24 horas, é importante ressaltar que naqueles pacientes que foram submetidos a manobras de PCR(Parada Cardio Respiratoria),[3] a maior causa desse tipo de encefalopatia em adultos, e estes evoluem com ausência de reflexos de tronco, só poderão ter o diagnóstico de morte encefálica após 24 horas de observação neurológica hospitalar[3]
- INTOXICAÇÃO EXÓGENA - NÃO realizar ME : Ênfase àqueles vítimas ou com suspeita de intoxicação exógena, que mesmo com imagem corroborando causa do coma como sendo intratável, estes pacientes não devem ter o diagnóstico de ME estabelecido, salvo em casos onde o centro de assistencia médica dispôs dos meios de detecção laboratorial sérica do potencial causador do coma (barbitúricoa, tricíclicos, sedativos, arsênico, venenos industriais, agricolas ou militares), tendo estas dosagens confirmadas e bem descritas em prontuário, bem como medidas para sua antagonisação ou eliminação (diálise, plasmafêrese, camara hiperbárica), todas estas terem sido tomadas ou disponibilizadas, bem relatadas em prontuário durante o assistir ao paciente vítima de como arreflexivo por intoxicação exógena.
Protocolo de morte encefálica[editar | editar código-fonte]
Segundo o decreto nº 9.175 de outubro de 2017 (que regulamenta a lei n° 9.434 de fevereiro de 1997) e a resolução nº 2.173 do CFM de dezembro de 2017, no Brasil dividimos o protocolo de morte encefálica em cinco etapas distintas:
- Pré-teste: três premissas para iniciar.
- Exame neurológico do nível de consciência realizado por dois médicos especialistas em intervalo específico.
- Exame neurológico dos reflexos do tronco encefálico realizado por dois médicos especialistas em intervalo específico.
- Um exame diagnóstico complementar (pode ser eletroencefalograma, doppler transcraniano, angiografia cerebral ou cintilografia).
- Teste de apneia (recomenda-se realizar por último).
1ª - Etapa - Premissas ou Pré-teste[editar | editar código-fonte]
Condições imprescindíveis para iniciar o protocolo de ME[26][editar | editar código-fonte]
1. Causa conhecida e impossível de tratamento eficaz. (Idealmente deve-se ter no prontuário, avaliação neurocirúrgica, onde o neurocirurgião contra indica ou realizou tratamento específico sem êxito, esclarecendo o motivo da evolução ou da não indicação cirúrgica)
2. Ausência de hipotensão grave (PAS<90mmHg), hipóxia (SatO2<94%) ou hipotermia importante (<35ºC, o CFM indica medir a temperatura esofagiana ou retal), ausência de distúrbio eletrolítico grave (Na<120 ou >170mEqq/dl) que possa mimetizar o coma.[3][26]
3. Ausência de intoxicação exógena ou concentração plasmática da referida droga suspeita na intoxicação normal ou nula, ausência de uso de medicamento psico ativos (sedativos, hipnóticos, anticonvulsivantes) ou bloqueadores musculares
*ATENÇÃO: SE EXISTIR ALGUMA DÚVIDA, SOBRE A PRESENÇA CONCOMITANTE, DE TODAS ESTAS PREMISSAS, NÃO DEVE SE INICIAR O PROTOCOLO!
A partir do conhecimento e certeza da existência destas TRÊS características, pode-se iniciar o protocolo para determinação da morte encefálica.
- Antes de tudo, o paciente deve ter a causa do coma conhecida (trauma, AVC, hipoxemia...), não deve estar em condição que mascare ou interfira no exame clínico, como uso de drogas sedativas, distúrbios metabólicos ou hipotermia prévia.
Não existe o diagnóstico de morte encefálica em pacientes que não forem apresentados exames de imagem do encéfalo (TC crânio e/ou Ressonância Magnética), muito menos naquele paciente sem identificação formal, ou que se desconhece a causa do coma.[1] Salvo em casos muito particulares, moradores de rua, indigentes, incapaz intelectualmente, fugitivos da justiça, se não identificados corretamente, não devem ter o diagnóstico de morte encefálica.
Baseado na resolução 2173/17 do CFM- Conselho Federal de Medicina[3] em cumprimento do determinado pelo decreto lei Nº 9175 de 18/10/2017, ambos complementando a lei original de transplantes de 9434/97,[5][24][3] essas premissas ou a 1ª- etapa do diagnóstico de ME é responsável pela desconstrução sumária da errônea ideia que se possa "melhorar" da morte encefálica, não existe essa possibilidade.
A imensa maioria das anedóticas histórias de "retorno de morte cerebral" divulgadas na mídia escrita, falada e principalmente vinculadas na internet, não preenchem estas primeiras premissas para iniciar o diagnóstico, portanto não poderiam ser ME. Cerca de 90% delas, esbarram na causa intratável do coma(1ª condição-) e no uso de medicação sedativa (coma induzido) (3ª-condição).
A essência de todo o diagnóstico de ME é a realização de um completo e minucioso exame clínico, tanto o é, que em 46 estados americanos, na ausência de fatores conflitantes, não é necessário qualquer exame complementar para se estabelecer a ME, mesmo os estadunidenses acreditando e utilizando, como nós, o conceito global de ME, ou seja, morte concomitante do cérebro e do tronco cerebral.
Segundo a nova resolução do CFM e decreto lei de 2017, não é mais necessário que um dos examinadores seja neurologista ou neurocirurgião, mas devem ser dois médicos distintos, que tenham conhecimento e treinamento em morte encefálica, experiência com os atuais critérios e sem nenhuma relação com a equipe de transplante.
Recomenda-se que pelo menos um dos médicos seja especialista em uma das seguintes especialidades médicas: medicina intensiva, medicina de urgência, neurologia (adulto/pediátrico) ou neurocirurgia.
É obrigatória a realização mínima dos seguintes procedimentos para determinação da morte encefálica:
a) Dois exames clínicos que confirmem coma não perceptivo e ausência de função do tronco encefálico;
b) Exame complementar que comprove ausência de atividade encefálica.
c) Teste de apneia que confirme ausência de movimentos respiratórios após estimulação máxima dos centros para respiração localizados no bulbo;
O exame neurológico — etapa mais importante do protocolo — 75%[editar | editar código-fonte]
2ª Etapa: Nível de consciência (Escala de coma de Glasgow[editar | editar código-fonte]

O protocolo é iniciado pelo exame do nível da consciência, onde determina-se a escala de Glasgow do paciente, sendo que este deverá estar em coma irresponsivo (ECG=3 vide figura) a qualquer estimulo doloroso, idealmente na face. Deve-se fazer a compressão do ramo supra orbitário da divisão oftálmica do nervo trigêmeo e/ou comprimir látero-medialmente a cápsula da articulação temporomandibular bilateralmente, estes são os estímulos álgidos mais indicados, sutis e com menor chance de causar dano ao corpo do paciente. Opcionalmente, se o médico achar necessário, pode-se estimular o leito ungueal do dedo indicador, com o cabo do martelo ou uma caneta, e observar a resposta na face ou nos membros.
- A estimulação friccionando o externo não é a mais indicada, já que encontra-se na linha média, ocorre vibração, alteração de temperatura e ainda pode deflagar reflexos medulares, enganando assim o examinador. Paciente precisa estar em Glasgow 3. A presença de posturas anormais, tanto em extensão quanto em flexão (descerebrando e decorticando respectivamente) inviabiliza o diagnóstico.
O estímulo doloroso na face é mais adequado, pois testa uma bidirecional do tronco encefálico, afinal estamos testando a via trigeminal (nervo trigêmeo), sendo assim testamos a ponte (maior parte do tronco cerebral). O paciente não pode ter nenhuma resposta ao comando verbal, nem qualquer abertura ocular e nenhuma resposta motora ao estímulo doloroso; o que tecnicamente corresponde ao nível 3 da Escala de Coma de Glasgow, veja um esquema fácil de determinar o Glasgow no infográfico
Os testes dos reflexos do tronco encefálico são hierarquizados, e realizados de maneira cranio para caudal, devido a seguir a evolução observada na maioria dos pacientes quando vítimas de Hipertensão intracraniana (HIC), que é o mecanismo praticamente único que leva a ME.
Deve-se interromper o exame se alguma resposta neurológica for identificada, e iniciar todo o protocolo do início (etapa 1), após aguardamos ao menos 1 h, no adulto.
3ª Etapa: Reflexos do tronco encefálico[editar | editar código-fonte]
Os reflexos são baseados na estrutura dos nervos cranianos, suas funções, localização de seus corpos nucleares e de fibras de associação entre eles. Logicamente, testar os reflexos mediados pelos nervos cranianos é testar a integridade do tronco cerebral.[27] Testamos nesta ordem, crânio caudal, os reflexos do mesencéfalo (reflexo pupilar, consensual), da ponte (corneano, vestíbulo calórico e óculo cefálico) e por último do bulbo (tosse, apneia).
ATENÇÃO: Todos os reflexos descritos neste texto devem ser examinados, e são compulsórios para o diagnóstico e de notificação obrigatória para determinar a morte encefálica no Brasil.
- *Pacientes portadores de mal formações da face, bem como ausência tanto dos olhos, quanto do aparelho auditivo externo, devem ser testados normalmente, e logicamente não apresentarão qualquer resposta devido a ausência da via aferente. Esta condição NÃO inviabiliza o diagnóstico de ME. O médico examinador deve registrar esta exceção em prontuário.
- **Uma exceção obrigatória é o reflexo óculo-cefálico, que NUNCA deve ser testado em pacientes vítimas ou suspeitos de trauma raquimedular (TRM), principalmente nos que ainda não realizaram exames para excluir injúria da coluna e medula cervical, esses pacientes devem estar devidamente protegidos com um colar cervical tipo Miami J ou Philadelphia e não deverão ter o segmento cefálico rodado bilateralmente. O médico examinador deve registrar esta exceção em prontuário.
Pupilar ou Foto motor Direto e Consensual[editar | editar código-fonte]
- Local do Encefálo testado: Mesencéfalo
- Vias testadas: N.Óptico (II) e N. oculomotor (III)
As pupilas não são reativas ao estímulo luminoso (fixas). Os olhos do paciente são abertos e uma luz é incidida em direção a pupila. A luz passando pela retina ativará o nervo ótico e enviará uma mensagem ao mesencéfalo (tronco cerebral). No mesencéfalo normal, será mandado de volta um impulso ao olho para constringir as duas pupilas (reflexo foto motor + consensual). No encéfalo possivelmente morto não será gerado nenhum impulso. Isto é executado em ambos os olhos. Uma vez constatada a ausência de resposta na pesquisa do reflexo foto motor, segue-se adiante. Do contrário, interrompe-se o exame. Importante frisar que o tamanho deve ser qualquer um exceto puntiformes ou pequenas. O que importa é a ausência de contração pupilar e não assimetria, forma ou tamanho.
Corneano (teste do piscar)[editar | editar código-fonte]
- Local do Encéfalo testado: Ponte
- Vias testadas: N. Trigêmeo (V) e N. Facial (VII)
Um cotonete de algodão é arrastado pela córnea enquanto o olho é segurado aberto. Deve-se estimular a córnea e não a esclera (parte branca do olho), devido a concentração muito maior de receptores tácteis (nervo trigêmeo) nesta última. Se a ponte estiver funcional mandará o olho piscar automaticamente através do nervo facial. Isto é executado em ambos os olhos, porém a intensidade pode variar, principalmente quando em coma. Uma vez constatada a ausência de reflexo segue-se adiante. Do contrário, interrompe-se o exame. Existe uma limitação natural nos pacientes vítimas de trauma extenso da face e naqueles com fraturas do osso temporal que invariavelmente podem cursar com paresia facial periférica.

Vestíbulo-calórico (teste do soro gelado)[editar | editar código-fonte]
- Local do Encéfalo testado: Ponte
- Vias testadas: N. Vestíbulo-coclear (VIII), N. Oculomotor (III) e N. Abducente (VI)
O paciente não deve ter resposta à pesquisa do reflexo óculo-vestibular (olhos da boneca). O canal auditivo do paciente é inspecionado para certificar-se que seu tímpano está intacto e que não há obstrução por cerume. Enquanto mantém-se os olhos do paciente abertos, água gelada (temperatura entre -1 e 5 graus) é injetada dentro do canal auditivo.
A mudança drástica da temperatura do ouvido causará um violento espasmo ocular por parte de um encéfalo intacto, mas nada ocorrerá em um paciente com possível morte encefálica. Esta verificação é executada em ambos os ouvidos, deve-se aguardar ao menos um minuto por alguma resposta. Uma vez constatada a ausência de resposta à pesquisa reflexo segue-se adiante. É fortemente recomendado que se não for possível realizar este teste, o protocolo deve ser suspenso. Do contrário, interrompe-se o exame
Óculo-cefálico (Olhos da boneca)[editar | editar código-fonte]
- Local do Encéfalo testado: Mesencéfalo e Ponte
- Vias testadas: N. Vestíbulo Coclear (VIII), N. Oculomotor (III) e N. Abducente (VI)
O paciente não deve ter resposta à pesquisa do reflexo óculo-cefálico. Os olhos do paciente são abertos e a cabeça virada de lado a lado. O encéfalo ativo permitirá um movimento dos olhos (igual aos olhos de boneca de louça, a cabeça gira e olhos tendem reflexa mente a se manter na posição original); no encéfalo possivelmente morto, os olhos ficam fixos como em uma estátua. Uma vez constatada a ausência de resposta ao reflexo, segue-se adiante. Do contrário, interrompe-se o exame.
Observação especial: A realização deste exame em pacientes vitimas ou em suspeita de trauma raquidiano medular ao nível da coluna cervical está contraindicada NUNCA deve ser testado em pacientes vítimas ou suspeitos de trauma raqui medular (TRM

Tosse[editar | editar código-fonte]
- Local do Encéfalo testado: Bulbo
- Vias testadas: N. Glossofaríngeo (IX), N. Vago (X) e N. Hipoglosso (XII)
Deve-se desconectar o paciente do respirador, utilizando-se de uma cânula de aspiração ou sonda nasogástrica, insere-se a mesma dentro do tubo orotraqueal, se nesse momento ocorre a tosse, o paciente não se encontra em, morte encefálica, agora se isso não ocorrer, progride-se a sonda até a bifurcação dos brônquios, onde o examinador gentilmente tocara sua parede três vezes com a sonda, se não houver resposta, encerra-se aqui o exame de reflexos.
Somente a manipulação do tubo orotraqueal por tração ao nível bucal NÃO pode ser considerado como uma manobra de teste do reflexo de tosse.
Intervalo entre exames e quando iniciar[editar | editar código-fonte]
Todo o protocolo deve ser repetido por outro médico, em intervalo mínimo de uma hora se for paciente adulto, sendo que em crianças o tempo é maior, variando conforme a idade. Esse intervalo entre os dois exames neurológicos também mudou com a nova resolução, permite-se assim uma maior agilidade no diagnóstico.
Aconselhamos realizar o exame complementar entre os dois exames neurológicos. Advogo esta conduta principalmente devido às alegações de uma parcela da comunidade neurológica sobre o papel "iatrogênico" do teste de apneia, principalmente nos raríssimos pacientes que não estariam em ME, ou seja, vivos. Aqui vale a pena frisar que a cada constatação clínica durante o protocolo, da ausência de reflexos, do coma arreflexivo, e após os exames complementares, da ausência de perfusão, metabolismo ou atividade elétrica, mais irrisória, anedótica e sem valor epidemiológico é a incidência de efeito nocivo do teste de apneia aos raríssimos ditos "vivos".
Uma vez realizado o segundo exame clínico, realiza-se o teste de apneia, que devido à sua singularidade e ao suposto potencial para agravar o quadro clínico sistêmico, sugere-se realizar após os dois exames neurológicos e o exame complementar.[14]
Vale ressaltar que o diagnóstico de morte encefálica é tão definitivo como o de “morte cardíaca”, ou seja, não se morre duas vezes; após o diagnóstico confirmado o corpo é considerado cadáver e existe ampla aceitação de que, na recusa ou impossibilidade de doação, o suporte artificial à vida, inclusive o suporte à respiração, deve ser suspenso.[24]
Uma vez confirmada a morte encefálica o paciente está definitivamente morto. No momento em que se colhe o sangue arterial e constata-se pCO2 maior que 55 mmHg na ausência total de incursões respiratórias, encerra-se o protocolo e essa hora exata é definida como a hora da morte.
Reflexos medulares e o sistema autônomo periférico[editar | editar código-fonte]
Quando o ser humano nasce, uma grande parte do encéfalo encontra-se ainda desprovido de mielina, justamente por isso, ou seja, pela incapacidade do telencéfalo de inibir a medula e o tronco encefálico, apresentamos muitos reflexos primitivos. Esses reflexos primitivos vão desaparecendo um a um, a partir da mielinização que ocorre no primeiro e segundo anos de vida. No paciente vítima de grave injúria cerebral ocorre o caminho inverso, portanto é lógico pressupormos que, após a perda da função do encéfalo, possam surgir reflexos primitivos. É interessante ressaltar que segundo Widjicks et all,[28] quanto mais tempo o cadáver fica em suporte intensivo, maior é a incidência desses reflexos primitivos.
O paciente em morte encefálica pode, eventualmente, realizar movimentos involuntários conhecidos como lazaroides. A maioria deve-se à atividade reflexa medular, que neste momento encontra-se completamente abolida de seus inibidores telencefálicos. A medula espinhal é a última estrutura do sistema nervoso central a cessar suas atividades. São há muito conhecidos; filósofos como Descartes já mencionavam movimentos em animais decapitados; durante a revolução francesa muitos foram os relatos de executados que realizavam movimentos pós-decapitação, portanto, a observação de tais movimentos é plenamente compatível com a confirmação de morte encefálica e de maneira alguma invalida o diagnóstico.
Mais popularmente sabemos que galinhas com as cabeças recém-decepadas saem correndo muitas vezes. Existem casos em que indivíduos com morte encefálica confirmada podem adotar "tentativa de se sentar"; tudo isso é por atividade medular isolada reflexa, devido à perda da inibição frontal superior. Um reflexo complexo e somente presente em pacientes com sinais de evolução para ME ou em ME, é o sinal de Lázaro, onde ocorre um movimento complexo dos braços, com abdução do ombro, flexão do tronco e elevação do braço. O sinal de Lázaro é deflagrado pelo teste de apneia mas também já foi descrito quando se fletia o pescoço do paciente em ME.[29]
4ª - Etapa - Teste da Apneia - Somente um teste é necessário[editar | editar código-fonte]
Histórico
O teste da apneia foi inicialmente proposto pelo Royal College of Medicine, na Inglaterra, devido a corrente neurológica inglesa preconizar o conceito de lesão irreversível do tronco encefálico, consequentemente era importante e necessário um teste quase infalível. Com especificidade muito perto de 100%, o que significa dizer que se o paciente não apresentar incursões respiratórias quando seu bulbo estiver exposto a níveis elevados de CO2, é uma verdade científica que o tronco encefálico está morto.
Ao contrário da Grã bretanha, Nova Zelândia, Índia, Canadá, Portugal e Austrália, no Brasil e também nos EUA, na França, na Itália e a grande maioria do mundo, postulamos a morte encefálica baseada na premissa de disfunção conhecida, intratável e irreversível do tronco encefálico conjuntamente com a do cérebro (telencéfalo e diencéfalo), daí o termo Encefálica.[30]
Base anatômica
Local do tronco testado: Bulbo Pros/Contras
Realmente o teste da apneia é muito específico e bastante sensível também, mas apresenta uma característica que dificulta tando a sua realização quanto a manutenção do cadáver possível doador de órgãos.
Trata-se da acidose, inicialmente respiratória e logo sistêmica (sanguínea) e celular, que já no terceiro minuto da apneia, o PH sanguíneo decliva a níveis deletérios para o ser humano.
O paciente não tem respiração espontânea, ou seja, qualquer movimento respiratório próprio, inclusive batimento de asa do nariz deve ser observado.
Como realizar[editar | editar código-fonte]
O paciente, após prévia constatação de estabilidade hemodinâmica PAM>60mm Hg, temperatura corporal. >35 ºC, pulmonar sat O2>95%, é temporariamente desconectado do ventilador mecânico, inserido um cateter de O2 posicionado dentro do tubo endotraqueal infundindo de 05 a 10l/min. A manobra forçará uma elevação do nível do gás carbônico (CO2) na corrente sanguínea sem a queda correspondente do O2, quando o CO2 alcançar um nível de 55mm Hg, é impossível que um tronco cerebral com alguma atividade vital, mais precisamente o bulbo, não desencadeie um movimento respiratório no paciente.
Já o tronco cerebral morto não dará nenhuma resposta. Uma vez constatada a ausência deste reflexo, fecha-se o protocolo de morte encefálica. Geralmente, principalmente após a nova diretriz do CFM, realizamos o teste da apneia por último, ou seja, após no mínimo 6 horas de chegada do paciente ao hospital e dois exames neurológicos com ausência completa de resposta do paciente, se a causa da provável ME não for encefalopatia hipóxico isquêmica.
O protocolo de Harvard(1968) para o diagnóstico de morte encefálica não determinava a realização do teste de apneia, este só foi instituído na Inglaterra, em 1976, visando diminuir até zero a possibilidade de se determinar a morte encefálica em um paciente que estaria ainda vivo.
Provável iatrogenia do teste de apneia
Críticos do teste da apneia esclarecem que este procedimento poderia por si só provocar a morte encefálica, ao agravar o edema cerebral decorrente da lesão, ao invés de simplesmente constatá-la.[31][32]
Quem é neurologista ou neurocirurgião, e já trabalhou ou trabalha em grande centro quaternário, sabe categoricamente que é muito pouco provável e totalmente raro o paciente após, preencher mais de 30 requisitos que corroboram a presença de lesão irreversível, apresentar um teste da apnéia positivo, ou seja, respirar quando desconectado da ventilação mecânica.
Estes são todos os requisitos (testes) que um paciente, indubitavelmente, deve ser submetido, e com ausência total de resposta, antes de se iniciar ao teste da apneia:
- Ter mais de 6 horas de admissão
- Realizar Tc Cranio ou RM do encéfalo mostrando lesão que cause coma e avaliada como irreversível
- Ter exames laboratórias excluindo causas metabólicas
- Ter dois médicos diferentes examinando e cada um constatar o seguinte, em momentos diferentes, com ao menos 60 minutos de intervalo entre os exames:
- 2 exames de coma glasgow=3 sem resposta a dor
- 2x Ausência de resposta pupilar a luz bilateralmente
- 2x ausência de resposta dos olhos ao movimento cefálico ou a estimulação com água gelada,
- 2x ausência de reflexo corneano,
- 2x ausência de reflexo de tosse
- 1 exame complementar realizado utilizando protocolo rigoroso, laudado por médico competente para tal e compatível com a morte encefálica.
Estima-se que nos EUA, onde se realizam cerca de 50000 diagnósticos de ME por ano, aconteçam dois episódios de respiração durante a prova de apneia (testes com resposta positiva), provavelmente devido a ser muito mais frequente a resposta positiva nos outros testes (requisitos) anteriores do protocolo, já que este é o último ato a ser realizado para ser constatar a ME
A probabilidade de um resultado positivo, onde o paciente irá respirar, torna-se muito, muitíssimo baixo, portanto sob a ótica populacional e epidemiológica, trata-se de questão menor o dilema sobre a iatrogenia do teste da apneia.
5ª - Etapa - Exames complementares obrigatórios[editar | editar código-fonte]
Importante frisar que em inúmeros países do mundo, bem como em 12 estados dos EUA, NÃO É NECESSÄRIO NENHUM EXAME COMPLEMENTAR para concluir o diagnóstico da MORTE ENCEFÄLICA, porém no Brasil, por força de lei, é necessário realizar ao menos um exame complementar.[1]
No Brasil, desde os primeiros protocolos de morte encefálica, utiliza-se um exame complementar comprobatório a fim de demonstrar qualquer das seguintes disfunções globais, bilaterais e difusas do encéfalo:
- Ausência de atividade elétrica cortical:
- EEG

- Ausência de perfusão cerebral:
- Arteriografia dos 4 vasos cerebrais
- Doppler trans craniano

Ausência de metabolismo cerebral:
- Cintilografia cerebral afere a perfusão segundo a emissão radio ativa de isotopos de elementos pesados (Tecnécio 99, Molibdênio 98)
- PET-SCAn (TCcranio +Cintilografia)
- O PET-SCAN consiste da associação de cintilografia e tomografia multislice com mais de 36 canais de emissão de raios x e recepção, com este hardware é possível realizar exames tanto anatômicos como funcionais do encéfalo, além de permitir a manipulação das imagens e reconstruções pormenorizadas. A técnica mais empregada no diagnóstico de morte encefálica consiste na utilização de Tecnécio 99 que permite visualizar o consumo de glicose no parênquima encefálico.

Cintilografia cerebral. Evidente ausência de perfusão da massa encefálic
- O PET-SCAN consiste da associação de cintilografia e tomografia multislice com mais de 36 canais de emissão de raios x e recepção, com este hardware é possível realizar exames tanto anatômicos como funcionais do encéfalo, além de permitir a manipulação das imagens e reconstruções pormenorizadas. A técnica mais empregada no diagnóstico de morte encefálica consiste na utilização de Tecnécio 99 que permite visualizar o consumo de glicose no parênquima encefálico.

Condições que podem mimetizar a Morte Encefálica[editar | editar código-fonte]
É necessário salientar, que se procedermos criteriosamente e sistematicamente percorrermos com método todos os requisitos e etapas para o diagnóstico da morte encefálica, é impossível alguma condição reversível ou potencialmente tratável, simular a morte encefálica.[1]
Widjicks et all destacam que a característica mais importante para refutar o diagnóstico de morte encefálica na grande maioria destes casos que parecem a ME, é a AUSÊNCIA clara e irrefutável da premissa numero 1 para iniciar o protocolo:
- A causa do coma deve ser conhecida, intratável e possível de causar a morte. Em geral, basta avaliar os exames de neuroimagem (TC Crânio ou RM) que veremos que não existe lesão destrutiva cerebral.
A historia pregressa e da moléstia actual mostram uma evolução muito mais arrastada, um diagnóstico muitas vezes ainda não firmado ou duvidoso, um exame de imagem sutilmente alterado ou até mesmo normal. Tudo isso é incompatível e não permite nem iniciar o protocolo de ME, mesmo estando que o paciente esteja em coma irresponsivo (Glasgow=3) associado a ausência de todos os reflexos do tronco encefálico.
As três principais afecções neurológicas que podem cursar excepcionalmente com quadro parecido com coma irresponsivo ( ECG=3) e ausência de reflexos do tronco são:
Síndrome de Guillain Barré / Miller-Fisher[editar | editar código-fonte]
Trata-se de doença subaguda de causa ainda pouco conhecida que determina uma reação inflamatória auto imune que causa uma Poliradiculoneurite desmielinizante predominantemente motora, que quando restringi-se as raizes lombares e cervicais, denominamos Síndrome de Guillain Barré que pode ser desencadeada por uma infecção intestinal e alguns medicamentos. Esta síndrome não mimetiza a ME, porém existe uma variante que é caracterizada por uma desmielinização aguda de fibras cerebelares e internucleares, acometendo assim as funções do tronco encefálico, do pedúnculo cerebral e dos núcleos cerebelares. Se o grau de desmielinização na Síndrome de Miller Fisher for muito intenso, existe o bloqueio do estimulo à SARA, levando ao coma que associa-se frequentemente a disfunção variada dos reflexos do tronco, principalmente o óculos-cefálico, vestíbulo-calórico e tosse. Rarissimamente determina apneia, em geral tem Tomografia Computadorizada crânio inicial normal, Ressonância Magnética bem característica sem sinais de HIC somente lesões indiretas das fibras internucleares e cerebelares, sem hemorragia ou efeito de massa importantes. O exame do LCR é a chave do diagnóstico , já que são as únicas entidade onde ocorre um processo inflamatório grave e intenso, sem aumento da celularidade liquórico correspondente. Então ao exame citometrico e bioquímico do Líquor, há uma nítida disjunção cito proteica, com a proteína liquórico bem elevada e a citologia normal ou muito pouco afetada.
Síndrome de Locked-in ou encarceramento[editar | editar código-fonte]
Uma lesão destrutiva localizada no tronco encefálico, em geral um infarto ou pequena hemorragia, na base da protuberância da ponte determina a síndrome clínica do encarceramento, em inglês locked-in, caracterizada por: tetraplegia, paralisia dos nervos cranianos (V,VI, VII, IX, X, XI e XII) e consciência intacta.
O paciente portador desta injúria somente é capaz de movimentar voluntariamente, os olhos para cima ou para baixo, a capacidade de piscar está preservada, bem como a visão e a audição.
O exame neurológico mostrar conteúdo da consciência completamente preservado e ausência de coma, associado a reflexo pupilar, piscar e movimentação vertical do olhar ao comando o que facilmente descarta a morte encefálica.
Intoxicação Exógena por Tricíclicos[editar | editar código-fonte]
P.S Inúmeros relatos circulam pela internet afirmando o retorno de funções neurológicas apos o diagnostico de morte cerebral, ISSO NÃO EXISTE, o total destes relatos NUNCA preencheram os critérios descritos neste artigo e portanto NÃO PODEM SER TAXADOS como MORTE ENCEFÄLICA. A grande maioria deles são pacientes que foram vítimas de injúrias encefálicas que causaram COMA profundo porém NÃO perdendo os reflexos do tronco encefálico e nem tiveram apneia. A sociedade America de neurologista entre os anos de 2007 a 2017, instaurou comitê permanente para receber possíveis casos de recuperação clínica de paciente com diagnóstico de ME estabelecido segundos os critérios acima descritos. Após avaliar 38 relatos, foi unanime em relatar, que nenhum dos casos tinha seu diagnóstico firmado segundo estes critérios.
Referências
- ↑ a b c d e f g h i Morato, Eric Grossi (2009). «Morte encefálica: conceitos essenciais, diagnóstico e atualização.». Rev Med Minas Gerais 2009; 19(3): 227-236. doi:10.6084/m9.figshare.5787180 – via Google Academico
- ↑ a b c Wijdicks, Eelco F. M.; Varelas, Panayiotis N.; Gronseth, Gary S.; Greer, David M. (8 de junho de 2010). «Evidence-based guideline update: Determining brain death in adults Report of the Quality Standards Subcommittee of the American Academy of Neurology». Neurology (em inglês). 74 (23): 1911–1918. ISSN 0028-3878. PMID 20530327. doi:10.1212/WNL.0b013e3181e242a8
- ↑ a b c d e f g h i j D.O.U de 15 de dezembro de 2017 , página 274, resolução 2173/17 do CFM - Conselho Federal de Medicina
- ↑ a b Wijdicks, Eelco FM, et al. "Evidence-based guideline update: Determining brain death in adults Report of the Quality Standards Subcommittee of the American Academy of Neurology." Neurology 74.23 (2010): 1911-1918.
- ↑ a b DOU de 4 de fevereiro de 1997 Lei 9434 conhecida como Lei dos Transplantes
- ↑ Morsch, Dr José Aldair (20 de fevereiro de 2020). «Protocolo de morte encefálica: conceito, atualizações e regras do Brasil». Telemedicina Morsch: Referência em laudo a distância no Brasil. Consultado em 3 de março de 2024
- ↑ Grossi, Morato, Eric. «Morte encefálica: conceitos essenciais, diagnóstico e atualização». 19 (3)
- ↑ «Brain death». nhs.uk (em inglês). 20 de outubro de 2017. Consultado em 5 de março de 2024
- ↑ a b Swash, Michael; Beresford, Richard (8 de janeiro de 2002). «Brain death: Still-unresolved issues worldwide». Neurology (em inglês). 58 (1): 9–10. ISSN 0028-3878. PMID 11781397. doi:10.1212/wnl.58.1.9
- ↑ a b c d e Wijdicks, Eelco F. M. (8 de janeiro de 2002). «Brain death worldwide Accepted fact but no global consensus in diagnostic criteria». Neurology (em inglês). 58 (1): 20–25. ISSN 0028-3878. PMID 11781400. doi:10.1212/WNL.58.1.20
- ↑ Mollaret et Goulon (1959). «Le coma depassé». Revue Neurologique. 101:3-15 – via MedLine
- ↑ a b «Landmark article Aug 5, 1968: A definition of irreversible coma. Report of the Ad Hoc Committee of the Harvard Medical School to examine the definition of brain death». JAMA. 252 (5): 677–679. 3 de agosto de 1984. ISSN 0098-7484. PMID 6376839
- ↑ a b «A Definition of Irreversible Coma: Report of the Ad Hoc Committee of the Harvard Medical School to Examine the Definition of Brain Death». JAMA. 205 (6): 337–340. 5 de agosto de 1968. ISSN 0098-7484. doi:10.1001/jama.1968.03140320031009
- ↑ a b «Artigo de morte ebncefálica»
- ↑ Roberto., Lent, (2010). Cem bilhoes de neurônios : conceitos fundamentais de neurociência. [S.l.]: Atheneu. ISBN 9788538801023. OCLC 817278477
- ↑ 1929-, Platzer, Werner,; (Werner)., Kahle, W. (2003). Color atlas and textbook of human anatomy : in three volumes 5 ed. Stuttgart: Thieme. ISBN 1588900649. OCLC 54767617
- ↑ «Considerações sobre a evolução filogenética do sistema nervoso, o comportamento e a emergência da consciência». Revista Brasileira de Psiquiatria. Consultado em 31 de dezembro de 2014
- ↑ Mathias., Bähr,; 1908-, Duus, Peter, (2012). Duus' topical diagnosis in neurology : anatomy, physiology, signs, symptoms 5th ed. Stuttgart: Thieme. ISBN 9783136128053. OCLC 726820596
- ↑ a b Jack., Jallo,; M., Loftus, Christopher (2009). Neurotrauma and critical care of the brain. New York: Thieme. ISBN 9781604060324. OCLC 263294909
- ↑ Conference of Medical Royal Colleges and their Faculties (UK). Diagnosis of brain death. Br Med J 1976; 2: 1187–8.
- ↑ «L9434». www.planalto.gov.br. Consultado em 23 de dezembro de 2017
- ↑ «Declaration of Sydney.». BMJ. 3 (5616): 449–449. 24 de agosto de 1968. ISSN 0959-8138. doi:10.1136/bmj.3.5616.449
- ↑ Procaccio, F. (2010). «Fisiopatologia della morte encefalica». Milano: Springer Milan: 155–159. ISBN 9788847014596
- ↑ a b c d «Resolução CFM nº 1.480/97». www.portalmedico.org.br. Conselho Federal de Medicina- CFM. Consultado em 5 de janeiro de 2017
- ↑ Swash, Michael; Beresford, Richard (8 de janeiro de 2002). «Brain death: Still-unresolved issues worldwide». Neurology (em inglês). 58 (1): 9–10. ISSN 0028-3878. PMID 11781397. doi:10.1212/wnl.58.1.9
- ↑ a b Comitê de Neurocirurgia do HC/UFMG (2015). «Protocolo de diagnóstico de Morte Encefálica do Hospital das Clínicas da UFMG, chancela do MG transplantes(Relatório técnico)». Seminário de critério de Morte Encefálica – via LILACS
- ↑ Young, G.B. (2008). Handbook of Clinical Neurology, Vol. 90 (3rd series) Disorders of consciousness. [S.l.]: Elsevier
- ↑ Wijdicks, Eelco F.M. (19 de abril de 2001). «The Diagnosis of Brain Death». New England Journal of Medicine. 344 (16): 1215–1221. ISSN 0028-4793. doi:10.1056/nejm200104193441606
- ↑ Morato, EG (8 de novembro de 2017). «YouTube - Playlist 4 casos em vídeo do sinal de Lázaro». www.youtube.com. Neurocirurgiao BH Dr Eric Grossi canal do Youtube. Consultado em 8 de janeiro de 2019
- ↑ Mackinlay, Justin (2010). Neurocritical Care | SpringerLink (em inglês). [S.l.: s.n.] doi:10.1007/978-1-84882-070-8
- ↑ «Apnéia na Morte Encefálica». 11 de junho de 2011. Consultado em 5 de janeiro de 2017
- ↑ «Morte Encefálica». 6 de julho de 2011. Consultado em 5 de janeiro de 2017
Bibliografia[editar | editar código-fonte]
- Lock M. Twice Dead: Organ Transplants and the Reinvention of Death. 2002, University of California Press, Berkeley, CA.
- Howsepian AA. In defense of whole-brain definitions of death. Linacre Quarterly. 000000000000000000000 Nov;65(4):39-61. PMID 12199254
- Karasawa H, et al. Intracranial electroencephalographic changes in deep anesthesia. Clin Neurophysiol. 2001 Jan;112(1):25-30. PMID 11137657
- Potts M, Byrne PA, Nilges RG. Beyond Brain Death: The Case Against Brain-Based Criteria for Human Death. 2000, Kluwer Academic Publishers, Dordrecht, The Netherlands.
- Shewmon DA. The brain and somatic integration. J Med Phil 2001;26:457-78.
- Shewmon DA. Chronic 'brain death': Meta-analysis and conceptual consequences, Neurology 1998;51:1538-45.
- Young CB, Shemie SD, Doig CJ. Brief review: The role of ancillary tests in the neurological determination of death," Can J Anesth 2006;53:533-39.
Ligações externas[editar | editar código-fonte]
- «Morte encefálica informação pertinente». Principais referências em lingua portuguesa sobre morte encefálica
- «Morte cerebral». da Encyclopedia of Death and Dying
- «Textbook section»


