Amamentação
Foram assinalados vários problemas nesta página ou se(c)ção: |

Amamentação ou aleitamento é a alimentação de bebés e crianças pequenas com leite produzido pelas mamas de uma mulher.[1][2] Os profissionais de saúde recomendam que se inicie a amamentação na primeira hora de vida do bebé (hora de ouro) e que continue a ser amamentado com a frequência e quantidade que o bebé desejar.[3][4] Durante as primeiras semanas de vida, os bebés podem amamentar com intervalos de aproximadamente duas a três horas. A duração de cada mamada é, em média, de dez a quinze minutos em cada mama.[5] Os bebés mais velhos mamam com menos frequência.[6] Quando não é possível à mãe amamentar, podem ser usadas bombas de extração de leite e o leite armazenado para consumo posterior.[1] A amamentação possui uma série de benefícios para a mãe e para o bebé, benefícios esses que não estão presentes no leite artificial.[4][7]
Estima-se que o aumento da amamentação pudesse evitar anualmente a morte de 820 000 crianças com menos de cinco anos em todo o mundo.[8] A amamentação diminui o risco de infeções respiratória e diarreia, tanto em países desenvolvidos como em países em vias de desenvolvimento.[3][4] Diminui ainda o risco de asma, alergias alimentares, doença celíaca, diabetes tipo 1 e leucemia.[4] A amamentação pode também melhorar o desenvolvimento cognitivo e diminuir o risco de obesidade em adulto.[3]
Entre os benefícios da amamentação para a mãe estão uma diminuição das hemorragias após o parto, melhor recuperação do útero, perda de peso e menor incidência de depressão pós-parto. A amamentação atrasa o regresso da menstruação e da fertilidade, um fenómeno denominado amenorreia lactacional. Entre os benefícios a longo prazo para a mãe estão a diminuição do risco de cancro da mama, doenças cardiovasculares e artrite reumatoide.[4][8] A amamentação é geralmente menos dispendiosa do que o leite artificial.[9][10] As mães podem-se sentir pressionadas para amamentar. No entanto, em países desenvolvidos as crianças amamentadas com biberão geralmente crescem saudáveis.[11]
As organizações de saúde, entre as quais a Organização Mundial de Saúde, recomendam que as crianças sejam amamentadas em exclusivo durante seis meses.[3][12] Isto significa que geralmente não são dados outros alimentos, com a exceção de vitamina D em alguns casos.[13] Depois da introdução de alimentos sólidos aos seis meses, recomendam que se continue a amamentar até, pelo menos, os dois anos de idade.[3][4] 38% de todas as crianças do mundo são amamentadas em exclusivo até aos seis meses de idade.[3] Nos Estados Unidos, embora cerca de 75% das mulheres comecem a amamentar, só 13% é que amamentam até aos seis meses.[4] As condições médicas que impedem a amamentação são raras.[4] As mulheres que consumam determinadas drogas recreativas e medicamentos não devem amamentar.[14] Fumar, consumir álcool em pouca quantidade e beber café não são motivos para deixar de amamentar.[15][16][17]
Fisiologia da amamentação[editar | editar código-fonte]
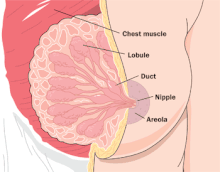
O desenvolvimento dos seios começa na puberdade com o crescimento dos ductos, células de gordura e tecido conjuntivo.[18]:18–21 O tamanho final dos seios é determinado pelo número de células de gordura. O tamanho da mama não está relacionado à capacidade de amamentação da mãe ou ao volume de leite que ela produzirá.[18]:18–21 O processo de produção de leite, denominado lactogénese, ocorre em três estágios. A primeira fase ocorre durante a gravidez, permitindo o desenvolvimento da mama e a produção de colostro, a forma espessa e inicial do leite, de baixo volume, mas rica em nutrientes.[18]:18–21 O nascimento do bebé e da placenta desencadeia o início do segundo estágio da produção de leite, fazendo com que o leite seja suficiente nos próximos dias. A terceira fase da produção de leite ocorre gradualmente ao longo de várias semanas e é caracterizada por um suplemento completo do leite que é regulado localmente (no seio), predominantemente pela procura alimentar e sucção do bebé, que mantém os níveis de prolactina elevados, permitindo a contínua produção de leite.[19] Isso difere do segundo estágio da lactogénese, que é regulado centralmente (no cérebro) por ciclos de retoma hormonal que ocorrem naturalmente após a expulsão da placenta.[18]:18–21[20]
Mesmo que tradicionalmente a lactação ocorra após a gravidez, a lactação também pode ser induzida com terapia hormonal e estimulação dos mamilos na ausência de gravidez. Mais informações sobre este tópico podem ser encontradas no aertigo "lactação induzida".
Lactogénese I e outras alterações na gravidez[editar | editar código-fonte]
As alterações na gravidez que começam por volta das 16 semanas da idade gestacional, preparam a mama para a lactação. Essas mudanças, conhecidas coletivamente como Lactogénese I, são controladas por hormónios produzidos pela placenta e pelo cérebro, nomeadamente estrogénio, progesterona, prolactina, que aumentam gradualmente ao longo da gravidez e resultam no desenvolvimento estrutural do tecido alveolar (produtor de leite) e na produção do colostro.[18]:18–21[21][22] Embora a prolactina seja o hormónio predominante na “produção” do leite, a progesterona, que está em níveis elevados durante a gravidez, bloqueia os receptores de prolactina na mama, inibindo o efeito lactogénico durante a gravidez.[18]:18–21[20][23]
Muitas outras alterações fisiológicas ocorrem sob o controle da progesterona e do estrogénio. Essas alterações incluem, mas não estão limitadas a, dilatação dos vasos sanguíneos, aumento do fluxo sanguíneo para o útero, aumento da disponibilidade de glicose (que posteriormente é passada através da placenta para o feto) e aumento da pigmentação da pele, o que resulta no escurecimento do mamilo e da aréola, formação da linea nigra, e aparecimento de melasma da gravidez.[18]:18–21[24][25]
Lactogênese II[editar | editar código-fonte]

A terceira fase do trabalho de parto descreve o período entre o nascimento do bebê e a expulsão da placenta, que normalmente dura menos de 30 minutos.[26] A libertação da placenta causa uma queda abrupta dos hormónios placentários.[26][18]:18–21[23] Essa queda, especificamente na progesterona, permite que a prolactina funcione eficientemente nos receptores na mama, levando a uma série de alterações nos dias seguintes que permitem que o leite “entre”; essas mudanças são conhecidas coletivamente como Lactogénese II.[18]:18–21[23][27] O colostro continua a ser produzido nos dias seguintes, conforme ocorre a Lactogénese II.[18]:18–21 O leite pode “chegar” até cinco dias após o parto; no entanto, esse processo pode ser atrasado devido a vários fatores, conforme descrito na subseção Processo.[18]:18–21[23] A oxitocina, que sinaliza o músculo liso do útero para que se contraia durante a gravidez, trabalho de parto, nascimento e pós-parto, também está envolvido no processo de amamentação.[26][23] As sucções do bebê na mama favorece a produção do leite, devido a ocorrência do estímulo da glândula cerebral hipófise, que libera a prolactina também conhecido como hormônio lactogênico e a ação do hormônio hipófise posteriormente também produz o hormônio ocitocina que usando a corrente sanguínea chega às células que envolvem os alvéolos provocando a apojadura (descida do leite até as ampolas das aréolas), completando a ação da descida com as sucções do bebê.[28]. A oxitocina também contrai a camada muscular lisa de células semelhantes a faixas que circundam os ductos de leite e alvéolos para formar o leite recém-produzido através do sistema de dutos que sai pelo mamilo.[18]:18–21[23] Este processo é conhecido como reflexo de ejeção do leite ou descida.[18]:18–21 Devido à dupla atividade da oxitocina na mama e no útero, as mães que amamentam também podem sentir cólicas uterinas na amamentação, durante os primeiros dias ou semanas.[23]
Lactogénese III[editar | editar código-fonte]
Após a apojadura (descida do leite), inicia-se a fase III da lactogénese, também denominada galactopoiese. Essa fase mantém-se por toda a lactação, depende principalmente da sucção do bebê e do esvaziamento da mama. A prolactina e a oxitocina são vitais para estabelecer o suplemento de leite no início, no entanto, uma vez que o suplemento de leite esteja bem estabelecido, o volume e o conteúdo do leite produzido são controlados localmente.[18]:18–21[20] Embora os níveis de prolactina sejam, em média, mais elevados entre as mães que amamentam, os níveis de prolactina em si não se correlacionam com o volume do leite.[18]:18–21 Nesta fase, a produção de leite é desencadeada pelo esvaziamento do leite das mamas. Nos primeiros dias após o parto, a secreção de leite é pequena, menor que 100 ml/dia, mas já no quarto dia a nutriz é capaz de produzir, em média, 600 ml de leite. Uma nutriz que amamenta exclusivamente produz, em média, 800 ml/ dia no 6º mês. Na amamentação, o volume de leite produzido varia na dependência da quantidade e frequência com que a criança mama, se por qualquer motivo o esvaziamento da mama for prejudicado, pode haver diminuição da produção de leite. A única maneira de manter a produção de leite é drenar as mamas com frequência. A redução da frequência do esvaziamento ou um esvaziamento incompleto das mamas diminui o fluxo sanguíneo para os alvéolos e sinaliza às células produtoras de leite para produzirem menos leite.[18]:18–21[20][23][18]:72–80
Leite materno[editar | editar código-fonte]


O conteúdo do leite materno deve ser discutido em duas categorias distintas – o conteúdo nutricional e o conteúdo bioativo, ou seja, as enzimas, proteínas, anticorpos e moléculas de sinalização que auxiliam o bebé doutras maneiras para além da nutrição.[18]:10–14
Conteúdo nutricional[editar | editar código-fonte]
O padrão do conteúdo pretendido de nutrientes no leite materno é relativamente consistente. O leite materno é produzido a partir de nutrientes da corrente sanguínea e das reservas corporais da mãe. Possui um equilíbrio ideal de gordura, açúcar, água e proteínas que são necessários para o crescimento e desenvolvimento adequados à idade do bebé.[18]:10–14[31] Dito isto, existe uma variedade de fatores que pode influenciar a composição nutricional do leite materno, incluindo a idade gestacional, idade do bebé, idade materna, tabagismo materno e necessidades nutricionais do bebé.[18]:10–14[32]
O primeiro tipo de leite produzido chama-se colostro. O volume de colostro produzido em cada mamada é adequado ao tamanho do estómago do recém-nascido e é suficiente, em termos calóricos, para alimentar o recém-nascido nos primeiros dias de vida.[18]:27–34[33] Produzido durante a gravidez e nos primeiros dias após o parto, o colostro é rico em proteínas e vitaminas A, B12 e K, que apoiam o crescimento dos bebés, o desenvolvimento do cérebro, a visão, o sistema imunológico, os glóbulos vermelhos e cascata de coagulação.[34][35][36][37] O leite materno também contém ácidos gordos poliinsaturados de cadeia longa que ajudam no desenvolvimento normal da retina e neural. [38] O conteúdo calórico do colostro é de cerca de 54 calorias/100mL.[39] O segundo tipo de leite é o leite de transição, que é produzido durante a transição do colostro para o leite materno maduro. À medida que o leite materno amadurece ao longo de várias semanas, o teor de proteína do leite diminui, em média. [18]:10–14 O conteúdo calórico do leite materno reflete as necessidades calóricas do bebê, aumentando continuamente após 12 meses.[18]:10–14 O conteúdo calórico do leite materno nos primeiros 12 meses de amamentação é aproximado de 58-72 calorias/100mL. Comparativamente, o conteúdo calórico após 48 meses é de aproximadamente 83-129 Calorias/100mL.[18]:10–14
Quando uma mãe tem seu suprimento completo de leite e está amamentando seu bebê, o primeiro leite a ser ordenhado é chamado de primeiro leite. O primeiro leite é normalmente mais fino e menos rico em calorias. O leite posterior que se segue é rico em calorias e gordura.[40]:239
Se a mãe não tiver deficiência de vitaminas, o leite materno normalmente supre as necessidades do bebé, com exceção da vitamina D. O CDC, o Serviço Nacional de Saúde (Reino Unido), a Sociedade Pediátrica Canadense, a Academia Americana de Pediatria e a Academia Americana de Todos os Médicos de Família concordam que o leite materno por si só não fornece aos bebés uma quantidade adequada de vitamina D, pelo que aconselham os pais a suplementarem os seus bebés com 400 UI de vitamina D diariamente.[41][42][43][44][45][46]] Demonstrou-se que o fornecimento dessa quantidade de vitamina D a bebés amamentados reduz as taxas de insuficiência de vitamina D (definida como 25‐OH vitamina D < 50 nmol/L ). No entanto, não houve evidências suficientes na Revisão Cochrane mais recente para determinar se esta quantidade reduzia as taxas de deficiência de vitamina D (definida como 25-OH vitamina D < 30 nmol/L) ou raquitismo.[47] Bebés a termo normalmente não precisam de suplementação de ferro. Atrasar o clampeamento do cordão umbilical ao nascimento por pelo menos um minuto melhora o nível de ferro dos bebés durante o primeiro ano.[18]:50–51[48] Quando alimentos complementares (sólidos) são introduzidos por volta dos 6 meses de idade, os pais devem escolher alimentos ricos em ferro para ajudar a manter os estoques de ferro dos seus filhos.[18]:50–51[48]
Conteúdo bioativo[editar | editar código-fonte]
Além dos benefícios nutricionais do leite materno, o leite materno também fornece enzimas, anticorpos e outras substâncias que apoiam o crescimento e desenvolvimento do bebé.[18]:10–14 A composição bioativa do leite materno também muda com base nas necessidades do bebé; por exemplo, quando um bebé está a se recuperar de uma infecção respiratória superior, a sinalização local permite uma maior passagem de células imunológicas e proteínas para ajudar o sistema imunológico do bebé.[18]:10–14[49]
Produzido durante a gravidez e nos primeiros dias após o parto, o colostro é de fácil digestão e tem propriedades laxantes que ajudam o bebé a evacuar as fezes precocemente.[18]:27–34[35] Isso auxilia na excreção do excesso de bilirrubina, o que ajuda a prevenir a icterícia.[18]:27–34[35] O colostro também ajuda a vedar o trato gastrointestinal do bebé contra substâncias estranhas e germes, o que pode sensibilizar o bebé aos alimentos que a mãe comeu e diminuir o risco de doenças diarreicas.[18]:10–14[23] Embora o bebé tenha recebido alguns anticorpos (IgG) através da placenta, o colostro contém uma substância que é nova para o recém-nascido, a imunoglobulina A (IgA) secretora. A IgA atua atacando germes nas membranas mucosas da garganta, pulmões e intestinos, que têm maior probabilidade de serem atacadas por germes.[18]:10–14[23][50] Além disso, o colostro e o leite materno maduro contêm muitas enzimas e proteínas antioxidantes e anti-inflamatórias que diminuem o risco de alergias gastrointestinais a alimentos, alergias respiratórias a partículas de ar como pólen e outras doenças atópicas, como asma e eczema.[18]:10–14[23]
Bebés prematuros ou com hipotonia[editar | editar código-fonte]
Crianças que nascem prematuras (antes de 37 semanas), crianças nascidas a pré-termo (37 semanas a 38 semanas e 6 dias) e crianças nascidas com baixo tónus muscular, como aquelas com anomalias cromossómicas como Síndrome de Down ou condições neurológicas como Paralisia Cerebral , podem ter dificuldade em iniciar a amamentação imediatamente após o nascimento.[18]:34–47[51][52] Esses bebés prematuros tardios (34 semanas a 36 semanas e 6 dias) e a termo precoce (37 semanas a 38 semanas e 6 dias) correm maior risco de interrupção da amamentação e de complicações de ingestão insuficiente de leite (por exemplo, desidratação, hipoglicemia, icterícia e perda excessiva de peso).[53] Freqüentemente, espera-se que se alimentem como bebés a termo pleno, mas têm menos força e resistência para se alimentar adequadamente.[53]
Por convenção, essas crianças são frequentemente alimentadas com leite materno ordenhado ou outros alimentos complementares através de sondas, sistemas de amamentação suplementares, biberões, colheres ou copos até desenvolverem uma capacidade satisfatória de sugar e engolir o leite materno. Independentemente do método de alimentação escolhido, a alimentação com leite humano, seja da mãe ou de um doador, é importante no desenvolvimento cerebral de bebés prematuros, e a unidade de terapia intensiva neonatal (UTIN) com um protocolo padronizado de alimentação protege contra infecções gastrointestinais perigosas (enterocolite necrosante) nesses bebés.[40]:502–545 A amamentação frequente e/ou em pequenas quantidades de suplementação podem ser necessárias para resultados prometedores; a extração do leite da mama e/ou a expressão manual costumam ser métodos úteis para fornecer um adequado estimulo aos seios da mãe.[53]
Começar a amamentar pode ser um desafio para as mães de bebés prematuros, especialmente aqueles nascidos antes das 34 semanas, porque as suas mamas podem ainda estar em desenvolvimento (na Lactogénese I, ver #Fisiologia da Amamentação). Além disso, a separação mãe-bebé e o ambiente estressante da UTIN também são obstáculos à amamentação. A disponibilidade de um especialista em lactação na UTIN pode ser útil para as mães que tentam estabilizar a sua produção de leite.[40] Além disso, o contato pele a pele (Método Canguru) demonstra ser seguro e benéfico tanto para a mãe quanto para o bebé.[40]:502–545 O método canguru estabiliza os sinais vitais dos recém-nascidos prematuros, como a frequência cardíaca, proporcionando um ambiente naturalmente quente que os ajuda a regular a temperatura.[40]:502–545 Também é benéfico para a mãe, pois pode melhorar o desenvolvimento da sua produção de leite e ser benéfico para a sua saúde mental.[18]:34–47
Duração e exclusividade[editar | editar código-fonte]
Numerosas organizações de saúde, incluindo, entre outras, o CDC, a OMS, o Serviço Nacional de Saúde, a Sociedade Canadiana de Pediatria, a Academia Americana de Pediatria e a Academia Americana de Médicos de Família, recomendam a amamentação exclusivamente durante seis meses após o nascimento, a menos que haja contra-indicação médica.[54][18]:15–17[55][56][57][58][59][60][61][62][63][64][65] A amamentação exclusiva é definida como "um consumo de leite humano pelo bebé sem qualquer tipo de suplementação (sem água, sem sumo, sem leite não humano e sem alimentos), excepto vitaminas, minerais e medicamentos”.[18]:15–17[66] A suplementação com leite materno de doador humano pode ser indicada em alguns casos específicos, conforme discutido abaixo. [67] Após a introdução dos alimentos sólidos, por volta dos seis meses de idade, recomenda-se a continuação da amamentação. A Academia Americana de Pediatria recomenda que os bebés sejam amamentados pelo menos até os 12 meses, ou mais, se a mãe e a criança assim o desejarem. [18]:15–17[59] As diretrizes da Organização Mundial da Saúde recomendam "continuar [d] amamentação frequente e sob demanda até os dois anos de idade ou mais.[68][69]
Aleitamento materno prolongado significa amamentar após os 12 ou 24 meses de idade, dependendo da fonte. Em países ocidentais como os Estados Unidos , Canadá e Grã-Bretanha , a amamentação prolongada é relativamente incomum e é alvo de criticas. [70][71]
Nos Estados Unidos, 22,4% dos bebês são amamentados durante 12 meses, tempo mínimo recomendado pela Academia Americana de Pediatria. Na Índia , as mães geralmente amamentam durante 2 a 3 anos.[72]
Suplementação[editar | editar código-fonte]
A suplementação é definida como o uso adicional de leite ou produtos líquidos para alimentar uma criança, além do leite materno, durante os primeiros 6 meses de vida.[18]:34–47[73] A Academy of Breastfeeding Medicine recomenda apenas a suplementação quando indicado pelo médico, em vez de misturar o uso de fórmula e leite materno por razões que não necessariamente por indicação médica.[73] Algumas indicações médicas para suplementação incluem baixo nível de açúcar no sangue, desidratação, perda excessiva de peso ou baixo ganho e icterícia no bebé; uma considerável baixa da administração de leite; dor intensa nos mamilos que não seja aliviada por intervenções; e contra-indicações médicas à amamentação, conforme descrito abaixo.[18]:34–47[73] Os suplementos podem ser administrados ao seio através de um sistema de amamentação suplementar, a fim de estimular a produção do próprio leite materno e preservar a relação de amamentação.[74] Alguns pais podem desejar suplementar proativamente se forem observados sinais precoces de ingestão insuficiente, como diminuição da micção, membranas mucosas secas ou sinais persistentes de fome. Caso esses sinais esteja evidentes, é importante que a díáde mãe-bebé seja avaliada por um especialista em amamentação ou pediatra para determinar a verdadeira causa dos sintomas e determinar a necessidade de suplementação.[73] Muitas vezes, esses sintomas são causados pela má transferência de leite na mama e podem ser resolvidos com ajustes na pega, mas ocasionalmente podem ser causados por outros processos, não relacionados à amamentação, por isso a avaliação é necessária.[18](72–73) A suplementação com fórmula está associada à diminuição das taxas de amamentação exclusiva aos 6 meses e à diminuição geral da duração da amamentação. [73]
Quanto à suplementação, a primeira escolha é sempre o leite materno da própria mãe, salvo contra-indicações médicas sobre o seu uso.[18]:34–47[73] A segunda melhor opção para suplementação é o leite pasteurizado de doador humano .[18]:34–47[73] Por fim, podem ser usadas fórmulas específicas para a suplementação se o leite materno ou do doador não forem opções.[18]:34–47[73] Uma situação em que este pode ser o caso é em casos de doenças metabólicas infantis, como a galactosemia .[18]:15–17[73] A Academy of Breastfeeding Medicine recomenda que a suplementação só seja usada quando houver indicação médica e quando supervisionada por um profissional de saúde, como um pediatra ou médico de família, e após consulta com um IBCLC. [18]:34–47 Sem estimulação mamária suficiente, a suplementação pode reduzir a produção de leite materno, portanto a extração deveria ser indicada nesses casos se a amamentação contínua for desejada.
As indicações para o uso do leite materno doado são descritas detalhadamente pela Academia Americana de Pediatria (AAP). Devido à baixa disponibilidade e ao alto custo do leite materno doado, a AAP recomenda priorizar o uso do leite para bebés nascidos com peso inferior a 1.500g (aproximadamente 3lb 5oz), pois é útil na diminuição das taxas de infecção intestinal grave, enterocolite necrosante , nesta população.[67]
Posição[editar | editar código-fonte]
O posicionamento eficaz e a técnica de pega são necessários para evitar dores nos mamilos e permitir que o bebé obtenha leite suficiente.[18]:27–34[18]:50–51[75]
Os bebés podem pegar a mama com sucesso em várias posições. Cada bebé pode preferir uma posição específica. A posição "futebol" coloca o bebé encostado à mãe, de lado, com o tronco e pés aconchegados debaixo do braço da mãe. Usando o apoio em “berço” ou “cruzado”, a mãe apoia a cabeça do bebé na dobra do braço. A pega “cruzada” é semelhante à pega de embalar, exceto que a mãe apoia a cabeça do bebé com a mão oposta. A mãe pode escolher uma posição reclinada de costas ou de lado com o bebé deitado ao seu lado.[76]
Não importa a posição que a díade pai-bebé considere mais confortável, existem alguns componentes de cada posição que ajudarão a facilitar uma pega bem-sucedida . Um componente chave é o conforto materno. A mãe deve sentir-se confortável durante a amamentação e deve ter as costas, os pés e os braços apoiados em travesseiros, conforme necessário. Além disso, ao iniciar o processo de pega, o bebé deve estar alinhado com o abdómen voltado para a mãe, numa posição de barriga do bebé com a "barriga da mãe”, e com quadris, ombros e cabeça alinhados. Esse alinhamento ajuda a facilitar uma mecânica de deglutição adequada e eficiente.[18]:27–34
-
Mãe de pé a amamentar o seu bebé, Canjambari, Guiné-Bissau, 1973
-
Amamentação - Posição embalar.
-
Amamentação - Posição de embalar cruzada
-
Amamentação – Posição Futebol
-
Amamentação – Posição semi-reclinada.
-
Amamentação - Posição deitada de lado
-
Amamentação - Posição supina
-
Amamentação - Gémeos, posição de embalar cruzada I.
-
Amamentação - Gémeos, futebol ou cruzada.
-
Amamentação - Gémeos, posição paralela II
História da amamentação[editar | editar código-fonte]

Existe uma crença que todas as mulheres amamentaram na antiguidade, desde as deusas da mitologia até as simples camponesas. A alimentação ao seio foi considerada a forma natural e praticamente exclusiva de alimentar a criança nos seus primeiros meses de vida.[77] A amamentação era simbolizada como a dedicação do amor maternal, uma graça divina. As gregas mesmos com as suas escravas amamentavam os seus filhos. Com o tempo isso foi mudando, as escravas passaram a amamentar as crianças romanas. Porque na visão dos homens, as suas mulheres deveriam estar prontas para uma nova gravidez e para satisfação dos seus desejos sexuais. A amamentação era um empecilho para isso. Uma crença de que a relação sexual faria o leite secar ou até mesmo estragar, a mulher não poderia amamentar e ter relação sexual ao mesmo tempo. Hipócrates foi um dos primeiros a reconhecer e escrever sobre os benefícios da amamentação, evidenciando a maior mortalidade entre aqueles bebés que não amamentavam no peito. Posteriormente, Sorano interessou-se pelos aspectos cor, odor, sabor e densidade do leite humano, e Galeno foi o primeiro a considerar que a alimentação deveria ser feita sob a supervisão de um médico.[78].

No antigo Egito, na Grécia antiga e no Império Romano, a amamentação passou a ser vista como algo muito comum, algo que não deveria ser feito por pessoas de sangue real, por isso surgiu um instituto de enfermeiras que amamentavam os filhos das famílias reais. Esta prática espalhou-se ao longo do tempo, especialmente na Europa Ocidental, onde as mulheres nobres usavam frequentemente amas de leite. Mas as mulheres de famílias mais simples só utilizavam os serviços das amas de leite quando não conseguiam alimentar os seus próprios bebés. As tentativas foram feitas no século XV. na Europa para usar leite de vaca ou de cabra , mas essas tentativas não tiveram sucesso. No século XVIII, misturavam-se farinha ou cereais com caldos e tentavam-se introduzi-los como substitutos da amamentação, mas também sem sucesso.
A proteção às crianças e o incentivo à prática da amamentação aumentou com o surgimento do cristianismo. As mulheres eram aconselhadas a deixarem seus filhos para outra mulher amamentar, assim, evitaria que seus maridos cometessem adultério. As famílias mais abastadas contratavam camponesas que por sua vez deixavam de amamentar os seus próprios filhos. As senhoras da nobreza não amamentavam, pois esse ato não era bem visto pela sociedade, os seus filhos eram criados e amamentados pelas camponesas, tinham uma vida simples e quando desmamados eram enviados para escolas longe de casa, sendo assim, deviam apenas respeito e tinham uma relação distante com as suas genitoras. Com o descobrimento das Américas, os povos nativos dessas regiões chamavam a atenção, pois tinham por hábito amamentar as suas crianças por um período aproximado de 3 a 4 anos. Nessa época, o aleitamento materno estava em declínio, principalmente na França e na Inglaterra [79].
Com a revolução industrial no século XVIII as mulheres são obrigadas a trabalharem nas fábricas, deixando mais uma vez a amamentação para trás, virando uma profissão para algumas mulheres, as chamadas “amas de leite”. Os esforços das autoridades para libertar as mulheres que alimentam os filhos de outras pessoas para trabalharem em empresas industriais coincidiram com as intervenções científicas dos homens , que começaram a envolver-se amplamente em áreas dominadas pelas mulheres: obstetrícia e cuidados infantis. Foi lançada uma ampla campanha para a alimentação independente dos seus filhos. Em função do desmame precoce, a mortalidade infantil aumentou muito, chegando a alcançar a cifra de 99,6% das crianças em Dublin, as quais não tinham a opção da ama-de-leite. Em Paris e em Londres este índice chegou a 80% e 56%, respectivamente, mesmo as crianças sendo amamentadas pelas amas-de-leite. Na Inglaterra, o índice menor foi devido ao trabalho de Cadogan, que instituiu alguns cuidados na alimentação das crianças com amas-de-leite, e com esta teoria de amamentar e introduzir mais tardiamente os alimentos ele conseguiu salvar muitas vidas [80]. Como argumentos a favor da amamentação independente, podemos citar a opinião de Linnaeus num panfleto por ele publicado em 1752. Linnaeus acreditava que o uso de uma ama de leite contrariava as leis da natureza. Uma criança cuja mãe não a alimentou ficaria privada de colostro. Linnaeus acreditava que as enfermeiras de classe baixa comiam muita comida gordurosa, abusavam do álcool e muitas vezes tinham várias doenças, incluindo doenças venéreas, por isso o seu leite era mortal[81].
No início dos anos 1900. a amamentação começou a ser vista de forma negativa nas sociedades ocidentais, especialmente no Canadá e nos Estados Unidos . Era visto como algo de classe baixa e incivilizado[82]. Isto coincidiu com o aparecimento de misturas mais avançadas para comida de bebé em meados do século XIX, a expansão da sua utilização acelerou após a Segunda Guerra Mundial. Desde a década de 1960, a amamentação experimentou um renascimento que continuou desde a década de 2000, embora as atitudes negativas em relação à prática ainda persistissem na década de 1990.[82]
Colostro: o primeiro alimento do recém-nascido[editar | editar código-fonte]
O colostro é a primeira secreção láctea produzida pelo seio materno, podendo ter uma coloração translúcida (transparente) ou amarelada.[83] Por meio do colostro a mãe transfere anticorpos para o recém-nascido, que possui um sistema imunitário ainda imaturo.[84]
Conforme indicado pela Organização Mundial da Saúde (OMS), é possível distinguir três tipos de leite materno, a saber:
Colostro: Este é o leite que é secretado nos primeiros dias imediatamente após o parto. Notável por sua riqueza em eletrólitos, proteínas, vitaminas e imunoglobulina A (IgA), ele também apresenta níveis relativamente baixos de gordura e lactose.
Leite de transição: O leite de transição é caracterizado por uma composição que se situa em um estágio intermediário entre o colostro e o leite maduro. Sua produção ocorre normalmente entre o 7º e o 14º dia após o parto.
Leite maduro: A partir da segunda quinzena após o parto, tem-se o leite maduro, que se diferencia pela elevada concentração de gordura e lactose. No entanto, é importante notar que sua composição de proteínas e IgA tende a apresentar níveis mais baixos quando comparada ao colostro.
Estas distinções nos tipos de leite materno refletem a complexidade e a adaptabilidade do corpo humano no fornecimento de nutrientes essenciais para o desenvolvimento saudável do bebê ao longo das diferentes fases pós-parto.
O primeiro ano de vida[editar | editar código-fonte]

Considera-se que um ganho de peso normal para os 6 primeiros meses seja de cerca de 500g por mês e entre os 6 e os 12 meses cerca de 400 g por mês. Assim sendo, em condições normais, o peso do bebe duplica ao fim dos primeiros seis meses de vida e triplica ao fim de um ano. Cada vez mais e segundo as orientações da OMS para o Aleitamento Materno, a quantificação tão rigorosa deste ganho de peso não deve ser muito valorizado, especialmente junto dos pais. É de salientar que estes valores podem variar porque cada bebe tem o seu próprio ritmo de crescimento, sobretudo dependendo do tipo de alimentação que faz, devendo ser sempre um profissional de saúde, o enfermeiro, o médico de família ou o pediatra a avaliar se o ritmo é adequado ou não.
Alimentação artificial[editar | editar código-fonte]
O aleitamento materno exclusivo até os seis meses de idade, e complementado até dois anos ou mais, é o melhor para a criança, para a mãe e para os familiares. A alimentação artificial, com fórmulas infantis a base de leite de vaca, soja ou outras fontes, pode ser utilizada nos seguintes casos:
- A mãe decide não amamentar;
- Necessidades nutricionais especiais, como doenças metabólicas;
- A criança é adotada;
- Quando a mãe tem uma infecção ativa, como a o vírus da imunodeficiência humana (HIV).
Os leites artificiais são recomendados com base nas necessidades alimentares da criança, as preferências dos pais, o custo, as necessidades de refrigeração e as capacidades dos pais para preparar cuidadosamente os leites.
Durante este tipo de alimentação é importante também que se promova a relação entre os pais e o bebé pelo que se aconselha que os pais devem assumir uma posição face a face com a criança, a olhar nos seus olhos, e a mantê-la próxima de si e segura. Este período é uma boa altura para ir falando com a criança, para cantar para ela ou simplesmente estar tranquila com o bebé. Este tipo de alimentação permite também que o pai e toda a família possa participar na alimentação do bebé.
Cuidados necessários[editar | editar código-fonte]
Relativamente aos cuidados a ter, os pais devem ter em atenção os seguintes pontos:
- Os biberões, tetinas, a água e o leite não precisam de ser esterilizados a não ser que a água não seja potável, no entanto necessitam de ser fervidos;
- Quando não se utiliza o leite todo, deve-se deitar fora o restante, porque uma vez aberto, a sua composição altera-se. Além disso, se voltar a ser aquecido o leite fermenta, para além de já ter acumulado na tetina micro-organismos provenientes da boca do bebé.
- O leite deve ser dado a uma temperatura ambiente ou então pode ser aquecido até que fique morno quando testado na face interna do punho. Pode aquecer-se em banho-maria, ou no micro-ondas, mas deve ter-se o cuidado de agitar bem o biberão antes de testar a temperatura do leite no punho;
- Se o leite está frio, aqueça-o colocando o biberão num pouco de água quente; (diz o mesmo que o anterior)
- O biberão nunca deve ser apoiado com uma almofada ou qualquer outro objeto e deixado com a criança. E porquê? Porque o bebé poderá asfixiar e este comportamento priva a criança de uma interação importante durante a alimentação;
- Para alimentar o bebé, deve-se colocar a tetina na boca, sobre a língua, devendo apoiá-la contra o palato (céu da boca), e o leite deve cair gota a gota;
- Segure o biberão de modo a manter a tetina sempre cheia de leite, de modo a evitar a entrada de ar durante a mamada, mesmo assim deve-se colocar a criança a arrotar pelo menos a meio da ingestão;
- A criança que adormece rapidamente, volta a cabeça para o lado ou que para de mamar, normalmente indica-nos que mamou o suficiente.
- Quando terminar de mamar, o bebé deve ser posto a "arrotar", para que possa eliminar algum ar que tenha engolido durante a mamada, pois se não o fizer, pode ficar com gases e cólicas e a digestão pode tornar-se mais difícil.
Tipos de alimentação artificial[editar | editar código-fonte]
Leite artificial[editar | editar código-fonte]
- Existe sob três formas: pronto a usar, concentrado e em pó. O leite em pó é solúvel na água e não necessita de refrigeração. Os pré-preparados e os leites condensados vêm normalmente em recipientes de uso múltiplo que necessitam de refrigeração depois de abertos.
- Na preparação do leite, as proporções indicadas não devem ser alteradas e é muito importante que o leite seja diluído corretamente, pois ao diluir-se uma quantidade de leite maior do que a recomendada, pode provocar-se uma desidratação no bebé, e se a quantidade for menos do que a recomendada o bebé pode não ficar bem alimentado.
Leite de vaca não modificado[editar | editar código-fonte]
- Os pais não devem alimentar os bebés com leite de vaca enquanto o bebé não tiver, pelo menos, um ano de idade. E porquê? Porque este leite é de mais difícil digestão, permite uma absorção pobre das gorduras e tem baixa concentração de ferro. Para além disso contém proteínas que podem ser demasiado agressivas para o intestino do bebé.
- Não se deve dar leite magro a crianças com menos de um ano de idade, porque para além de também ser derivado do leite de vaca, é pobre em calorias, o que contraria o processo de crescimento do bebé; É também inadequado a prática da diluição do leite de vaca integral (líquido ou pó), apesar de constar como orientação nutricional em publicações desatualizadas e antigas.
Deve-se então contactar um médico, preferencialmente, um nutricionista, um pediatra ou um enfermeiro do bebê no sentido de este orientar os pais para o tipo de leite que devem adquirir. Geralmente, a indicação correta remete as Fórmulas Infantis, que são produtos modificados visando atender as necessidades nutricionais do lactente (bebê). É importante ressaltar que, assim como o aleitamento materno, o uso das Fórmulas Infantis deve ser mantida até os 12 meses ou mais, conforme indicação do Profissional de Saúde.
Alimentação complementar[editar | editar código-fonte]
A OMS (Organização Mundial de Saúde) preconiza o aleitamento materno exclusivo até aos 6 meses, devendo ser complementado com outros alimentos para atender as necessidades nutricionais do bebê. Vale lembrar que o aleitamento materno pode ser continuado por até dois anos ou mais como uma forma de complementar a alimentação da criança.
A introdução de novos alimentos antes dos 6 meses de idade não é aconselhável, pois para os bebés o leite materno é o ideal para a sua alimentação. Pode também contribuir para a obesidade do bebé, que não quer dizer que o bebé é mais saudável por aumentar tanto de peso, ou até para o aparecimento de alergias, pois o seu sistema imunitário, as suas defesas, ainda não estão suficientemente fortes. Quando tiver um ano de idade é capaz de ingerir todos os alimentos sólidos, a menos que ocorra alguma intolerância alimentar. Aos 6 meses o aparelho digestivo do bebé já está suficientemente desenvolvido para receber os alimentos sólidos e as crianças começam a precisar de outros nutrientes além do que é oferecido pelo leite materno.
É importante que os pais tenham consciência que eles mesmos podem preparar a alimentação dos seus filhos e que não é necessário alimentos infantis preparados comercialmente. A alimentação deverá ser rica em calorias, ferro e vitaminas D e Vitamina C em quantidades suficientes. (Sorensen Tutti)
No entanto, deverá ser o médico, preferencialmente, o pediatra ou médico de família, ou o nutricionista ou o enfermeiro de saúde infantil a aconselhar quando introduzir os alimentos sólidos. O calendário para essa introdução e o tipo de alimentos a utilizar será discutido durante as consultas de vigilância de saúde do bebé, com estes profissionais. Para mais esclarecimentos poderão recorrer aos conselhos dos profissionais da Associação Ajuda de Mãe. (Bobak)
Frequência[editar | editar código-fonte]
Inicialmente deve começar-se por oferecer ao bebé uma ingestão de alimentos sólidos por dia, a meio da manhã ou da tarde. Passadas algumas semanas, aumenta-se a frequência para 2 vezes por dia. Um mês após este início começa a dar-se entre a amamentação e os biberões, pois o bebé terá mais apetite nessa altura.
Uma forma de familiarizar o bebé com os novos alimentos será dar estes ao bebé para que ele os possa manipular e tomar conhecimento da sua textura e consistência.
Quantidade[editar | editar código-fonte]
De início devem dar-se alimentos sólidos ao bebé em pequenas quantidades, como 1 a 2 colheres de sobremesa de comida, até ele se habituar ao gosto. Depois, aumente gradualmente a quantidade para 4 a 6 colheres de sopa de comida. Deve ter-se sempre em conta que não é aconselhável obrigar o bebé a ingerir a comida e deve dar-se tempo para que ele se habitue à colher, uma vez que está habituado à mama.
Alguns exemplos de alimentação[editar | editar código-fonte]
Papas[editar | editar código-fonte]
O Ministério de Saúde do Brasil recomenda evitar as papas industrializadas. Sendo o leite materno (ou a fórmula em crianças não amamentadas) o principal alimento até pelo menos 1 ano de idade, não há necessidade da criança comer papas ricas em hidratos de carbono com o intuito de fornecer muita energia logo no início da introdução alimentar. Alimentos que contém glúten não devem ser evitados se não houver sinais de intolerância. Papas caseiras de cereais ou legumes podem ser oferecidas, mas é mais recomendável oferecer os alimentos amassados com o garfo e não liquidificados para a criança experimentar texturas diferentes e desenvolver a mastigação.[85]
Vegetais[editar | editar código-fonte]
De uma forma geral, a partir dos 6 meses inicia-se a introdução dos vegetais sob a forma de puré (sopa), podendo utilizar inicialmente uma batata, uma cebola e uma cenoura, pois são os vegetais melhor tolerados.
Não se deverá acrescentar sal, e só depois dos legumes cozinhados e de estar fora do fogo é que se introduz uma colher de sobremesa de azeite, que não deverá ir ao fogo, pois as gorduras expostas a altas temperaturas sofrem transformações químicas que as tornam mais nocivas para a saúde. Se o bebé não apresentar nenhuma reacção alérgica a esta base, semana a semana será acrescentado mais um vegetal de cada vez, para que caso ocorra alguma reação alérgica se possa identificar qual a sua origem.
Assim sendo, introduz-se depois o nabo, o alho, a alface, a abóbora, espinafres e os restantes vegetais.
Fruta[editar | editar código-fonte]
A fruta também poderá ser introduzida por esta altura, gradualmente, começando por se cozer uma maça ou uma pera, até se pode misturar posteriormente bolacha maria de forma a se fazer uma papa. Posteriormente pode introduzir-se a banana, o pêssego e os alperces. As últimas peças de fruta a serem introduzidas deverão ser as laranjas, tangerinas e frutos vermelhos, como os morangos, pois causam facilmente alergias. (Nestlé Tutti)
Carne, peixe e ovos[editar | editar código-fonte]
Entre o 5º e o 6º mês deverá introduzir-se a carne (de carneiro, vaca e frango), altura em que a criança pode também começar a comer pão. Por volta do 8º mês deve introduzir-se o peixe, alternando com as refeições em que a carne está presente. É também nesta altura que se introduz o ovo (apenas a gema), de preferência cozida, oferecendo-se pequenas quantidades e aumentando gradualmente até se atingir uma gema inteira. A clara do ovo deverá ser introduzida cerca dos 12 meses. É importante salientar que, quer com o peixe, quer com a carne, deve começar-se por dar apenas o caldo onde estes foram cozinhados. Se for bem tolerado pelo bebé pode então, no dia seguinte, dar-se a carne e o peixe. Mas atenção: a Organização Mundial de Saúde recomenda que a introdução de alimentos ocorra no 6º mês.
Subnutrição[editar | editar código-fonte]
Causas[editar | editar código-fonte]
Infelizmente, por vezes deparamo-nos perante situações de desequilíbrios calóricos/alimentares, às quais os pais devem estar atentos para as prevenir. As causas mais comuns dessa situação são:
- Leites de elevado ou baixo teor calórico/muito ou pouco gordos;
- Erro na compreensão do choro, interpretado como fome ou não sendo percebido como tal;
- Alimentação com excesso de nutrientes sólidos, com consequente excesso de calorias;
- Ambiente gerador de stress, o que diminuirá o apetite;
- Anorexia (falta de apetite) crónica relacionada com doença ou com terapia medicamentosa;
- Perda excessiva de calorias por vómitos ou diarreia. (Sorensen)
É importante também se estar atento a um possível desequilíbrio hídrico do bebé, a nível dos líquidos, uma vez que o organismo de um lactente produz mais calor, há uma maior perda de líquidos por transpiração invisível, o que pode acarretar consequências graves para o bem estar do bebé. Pode começar a dar-se água ao bebé assim que este deixe de se alimentar exclusivamente de leite materno. A água deve ser fervida. É desaconselhado dar chá, a não ser um chá próprio para bebés, à venda nas farmácias. Assim, os pais devem estar atentos a alguns sinais de desidratação, de perda exagerada de líquidos, como:
- O turgor cutâneo (elasticidade da pele) avaliado no abdómen;
- A fontanela deprimida;
- Sinais de sede; quais são
- Alterações a nível do peso;
- Jato urinário menor.
Amamentação e inteligência[editar | editar código-fonte]
Estudos indicam que a amamentação prolongada pode contribuir para uma maior inteligência e melhores rendimentos na idade adulta. Um estudo, realizado por investigadores da Universidade de Pelotas, no Rio Grande do Sul, Brasil acompanhou o desenvolvimento de 3500 crianças nascidas em 1982 e amamentadas por períodos variáveis. Trinta anos mais tarde, os investigadores constataram que a amamentação foi benéfica para todos, em relação aos que não tiveram aleitamento materno e que o benefício foi tanto maior quanto mais longo foi o período da amamentação. Segundo o estudo, as crianças que foram amamentadas durante um ano terão um QI (quociente de inteligência) quatro pontos acima dos que tiveram aleitamento materno durante menos de um mês. Terão também maior escolaridade (quase um ano), enquanto os seus rendimentos serão um terço superiores à média.[86]
Ver também[editar | editar código-fonte]
Referências
- ↑ a b «Breastfeeding and Breast Milk: Condition Information». 19 de dezembro de 2013. Consultado em 27 de julho de 2015
- ↑ «Aleitamento materno – UNICEF». www.unicef.org. Consultado em 19 de outubro de 2023
- ↑ a b c d e f «Infant and young child feeding Fact sheet N°342». WHO. Fevereiro de 2014. Consultado em 8 de fevereiro de 2015
- ↑ a b c d e f g h American Academy of Pediatrics Section on Breastfeeding. (março de 2012). «Breastfeeding and the use of human milk». Pediatrics. 129 (3): 827–841. PMID 22371471. doi:10.1542/peds.2011-3552
- ↑ «How do I breastfeed? Skip sharing on social media links». 14 de abril de 2014. Consultado em 27 de julho de 2015
- ↑ «What is weaning and how do I do it?». 19 de dezembro de 2013. Consultado em 27 de julho de 2015
- ↑ Ip, S; Chung, M; Raman, G; Trikalinos, TA; Lau, J (outubro de 2009). «A summary of the Agency for Healthcare Research and Quality's evidence report on breastfeeding in developed countries.». Breastfeeding Medicine. 4 Suppl 1: S17-30. PMID 19827919. doi:10.1089/bfm.2009.0050
- ↑ a b Victora, CG; Bahl, R; Barros, AJ; França, GV; Horton, S; Krasevec, J; Murch, S; Sankar, MJ; Walker, N; Rollins, NC; Lancet Breastfeeding Series, Group (30 de janeiro de 2016). «Breastfeeding in the 21st century: epidemiology, mechanisms, and lifelong effect.». Lancet (London, England). 387 (10017): 475–90. PMID 26869575. doi:10.1016/s0140-6736(15)01024-7
- ↑ «Breastfeeding and the use of human milk. American Academy of Pediatrics. Work Group on Breastfeeding.» (PDF). Pediatrics. 100 (6): 1035–9. Dezembro de 1997. PMID 9411381. doi:10.1542/peds.100.6.1035
- ↑ «What are the benefits of breastfeeding?». 14 de abril de 2014. Consultado em 27 de julho de 2015
- ↑ Lawrence, Ruth A.; Lawrence, Robert Michael (1 de janeiro de 2011). Breastfeeding: A Guide for the Medical Profession. [S.l.]: Elsevier Health Sciences. pp. 227–228. ISBN 1437707882
- ↑ Kramer, MS; Kakuma, R (15 de Agosto de 2012). «Optimal duration of exclusive breastfeeding.». The Cochrane database of systematic reviews. 8: CD003517. PMID 22895934. doi:10.1002/14651858.CD003517.pub2
- ↑ «What are the recommendations for breastfeeding?». 14 de abril de 2014. Consultado em 27 de julho de 2015
- ↑ «Are there any special conditions or situations in which I should not breastfeed?». 19 de dezembro de 2013. Consultado em 27 de julho de 2015
- ↑ «Breastfeeding and alcohol». NHS Choices. NHS
- ↑ «Breastfeeding and diet». NHS Choices. NHS
- ↑ «Tobacco Use | Breastfeeding | CDC». www.cdc.gov. Consultado em 4 de agosto de 2016
- ↑ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah ai aj ak al am an ao ap aq ar as at au av aw Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nomeEglash_2020 - ↑ «Aleitamento materno». Infopédia. Consultado em 25 de março de 2024
- ↑ a b c d Brodribb W (Junho de 2018). «ABM Clinical Protocol #9: Use of Galactogogues in Initiating or Augmenting Maternal Milk Production, Second Revision 2018». Breastfeeding Medicine. 13 (5): 307–314. PMID 29902083. doi:10.1089/bfm.2018.29092.wjb
- ↑ Napso T, Yong HE, Lopez-Tello J, Sferruzzi-Perri AN (2018). «The Role of Placental Hormones in Mediating Maternal Adaptations to Support Pregnancy and Lactation». Frontiers in Physiology. 9. 1091 páginas. PMC 6108594
 . PMID 30174608. doi:10.3389/fphys.2018.01091
. PMID 30174608. doi:10.3389/fphys.2018.01091
- ↑ Hale TW, Hartmann PE, Czank C, Henderson J, Kent JC, Lai CT (2007). Hale & Hartmann's textbook of human lactation 1 ed. Amarillo, TX: Hale Pub. pp. 89–111. ISBN 978-0-9772268-9-4. OCLC 233970853
- ↑ a b c d e f g h i j k l Lawrence RA, Lawrence RM (2016). Breastfeeding : a guide for the medical profession 8 ed. Philadelphia, PA: [s.n.] ISBN 978-0-323-39420-8. OCLC 921886130
- ↑ a b Elling SV, Powell FC (Janeiro de 1997). «Physiological changes in the skin during pregnancy». Clinics in Dermatology. Dermatologic Diseases and Problems of Women Throughout the Life Cycle. 15 (1): 35–43. PMID 9034654. doi:10.1016/S0738-081X(96)00108-3
- ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nomeSimpson-2014 - ↑ a b c Zheng T (2020). Comprehensive Handbook: Obstetrics & Gynecology. Paradise Valley, AZ: Phoenix Medical Press. OCLC 1249555693
- ↑ Hurst NM (2007). «Recognizing and treating delayed or failed lactogenesis II». Journal of Midwifery & Women's Health. 52 (6): 588–594. PMID 17983996. doi:10.1016/j.jmwh.2007.05.005
- ↑ Silva et al., 2009
- ↑ Dobransky P. «Colostrum, Foremilk and Hindmilk». www.drpaul.com. Consultado em 24 de Julho de 2017. Cópia arquivada em 3 de Julho de 2017
- ↑ (GRAAFF, 2003).
- ↑ «Mothers and Children Benefit from Breastfeeding». Womenshealth.gov. 27 de fevereiro de 2009. Cópia arquivada em 16 de março de 2009
- ↑ Hendrickson RG, McKeown NJ (Janeiro de 2012). «Is maternal opioid use hazardous to breast-fed infants?». Clinical Toxicology. 50 (1): 1–14. PMID 22148986. doi:10.3109/15563650.2011.635147
- ↑ Flaherman VJ, Maisels MJ (Junho de 2017). «ABM Clinical Protocol #22: Guidelines for Management of Jaundice in the Breastfeeding Infant 35 Weeks or More of Gestation-Revised 2017». Academy of Breastfeeding Medicine. Breastfeeding Medicine. 12 (5): 250–257. PMID 29624434. doi:10.1089/bfm.2017.29042.vjf
- ↑ «WHO | Vitamin A supplementation in neonates». WHO. Consultado em 10 de novembro 2021. Cópia arquivada em 31 de março de 2014
- ↑ a b c Y de Vries J, Pundir S, Mckenzie E, Keijer J, Kussmann M (Maio de 2018). «Maternal Circulating Vitamin Status and Colostrum Vitamin Composition in Healthy Lactating Women-A Systematic Approach». Nutrients. 10 (6): E687. PMC 6024806
 . PMID 29843443. doi:10.3390/nu10060687
. PMID 29843443. doi:10.3390/nu10060687
- ↑ CDC (26 de agosto de 2021). «Do infants get enough B12 from breast milk?». Centers for Disease Control and Prevention (em inglês). Consultado em 10 de Novembro de 2021
- ↑ CDC (19 de Dezembro de 2019). «FAQs About Vitamin K Deficiency Bleeding | CDC». Centers for Disease Control and Prevention (em inglês). Consultado em 10 de Novembro de 2021
- ↑ Colen CG, Ramey DM (Maio de 2014). «Is breast truly best? Estimating the effects of breastfeeding on long-term child health and wellbeing in the United States using sibling comparisons». Social Science & Medicine. 109: 55–65. PMC 4077166
 . PMID 24698713. doi:10.1016/j.socscimed.2014.01.027
. PMID 24698713. doi:10.1016/j.socscimed.2014.01.027
- ↑ Gidrewicz DA, Fenton TR (Agosto 2014). «A systematic review and meta-analysis of the nutrient content of preterm and term breast milk». BMC Pediatrics. 14 (1). 216 páginas. PMC 4236651
 . PMID 25174435. doi:10.1186/1471-2431-14-216
. PMID 25174435. doi:10.1186/1471-2431-14-216
- ↑ a b c d e Lawrence RA, Lawrence RM, Noble L, Rosen-Carole C, Stuebe AM (2021). Breastfeeding: a guide for the medical profession 9th ed. Philadelphia, PA: [s.n.] ISBN 978-0-323-68014-1. OCLC 1256449680
- ↑ «Prevention of Rickets and Vitamin D Deficiency in Infants, Children, and Adolescents» (PDF). American Academy of Pediatrics. Consultado em 17 de maio de 2021
- ↑ Casey CF, Slawson DC, Neal LR (Março de 2010). «Vitamin D supplementation in infants, children, and adolescents». American Family Physician. 81 (6): 745–748. PMID 20229973
- ↑ CDC (2 de Julho de 2021). «Vitamin D is needed to support healthy bone development.». Centers for Disease Control and Prevention (em inglês). Consultado em 10 de Novembro 2021
- ↑ «Vitamin D Supplementation – Breastfeeding». CDC. 20 de Outubro de 2009. Consultado em 15 de Janeiro de 2018
- ↑ Canadian Paediatric Society. «Vitamin D». Caring for Kids. Consultado em 15 de Janeiro de 2018
- ↑ «Vitamins for children - NHS.UK». NHS Choices Home Page. 21 de Dezembro de 2017. Consultado em 15 de Janeiro de 2018
- ↑ Tan ML, Abrams SA, Osborn DA (Dezembro de 2020). «Vitamin D supplementation for term breastfed infants to prevent vitamin D deficiency and improve bone health». The Cochrane Database of Systematic Reviews. 2020 (12): CD013046. PMC 8812278
 . PMID 33305822. doi:10.1002/14651858.CD013046.pub2
. PMID 33305822. doi:10.1002/14651858.CD013046.pub2
- ↑ a b CDC (2 de Setembro de 2021). «Do infants get enough iron from breast milk?». Centers for Disease Control and Prevention (em inglês). Consultado em 10 de Novembro de 2021
- ↑ Riskin A, Almog M, Peri R, Halasz K, Srugo I, Kessel A (Fevereiro de 2012). «Changes in immunomodulatory constituents of human milk in response to active infection in the nursing infant». Pediatric Research. 71 (2): 220–225. PMID 22258136. doi:10.1038/pr.2011.34

- ↑ «What is colostrum? How does it benefit my baby?». La Leche League. Consultado em 28 de Novembro de 2015. Cópia arquivada em 27 de Novembro de 2015
- ↑ Thomas J, Marinelli KA (Agosto de 2016). «ABM Clinical Protocol #16: Breastfeeding the Hypotonic Infant, Revision 2016». Breastfeeding Medicine. 11 (6): 271–276. PMID 27314160. doi:10.1089/bfm.2016.29014.jat
- ↑ Boies EG, Vaucher YE (Dezembro de 2016). «ABM Clinical Protocol #10: Breastfeeding the Late Preterm (34–36 6/7 Weeks of Gestation) and Early Term Infants (37–38 6/7 Weeks of Gestation), Second Revision 2016». Breastfeeding Medicine. 11 (10): 494–500. PMID 27830934. doi:10.1089/bfm.2016.29031.egb
- ↑ a b c Boies EG, Vaucher YE (Dezembro de 2016). «ABM Clinical Protocol #10: Breastfeeding the Late Preterm (34–36 6/7 Weeks of Gestation) and Early Term Infants (37–38 6/7 Weeks of Gestation), Second Revision 2016». Breastfeeding Medicine. 11 (10): 494–500. PMID 27830934. doi:10.1089/bfm.2016.29031.egb
- ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nomeWHO20142 - ↑ «Breastfeeding: Data: Report Card 2012: Outcome Indicators – DNPAO – CDC». 20 de agosto de 2018. Cópia arquivada em 7 de julho de 2017
- ↑ «Nutrition for Healthy Term Infants: Recommendations from Birth to Six Months». A joint statement of Health Canada, Canadian Paediatric Society, Dietitians of Canada, and Breastfeeding Committee for Canada. Health Canada. 18 de agosto de 2015. Consultado em 31 de janeiro de 2017. Cópia arquivada em 23 de dezembro de 2016
- ↑ «Breastfeeding». Australian Government. 27 de maio de 2014. Consultado em 8 de fevereiro de 2015. Cópia arquivada em 8 de fevereiro de 2015
- ↑ «Why breastfeed? | National Health Service». 21 de dezembro de 2017. Cópia arquivada em 1 de agosto de 2013
- ↑ a b Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nomeJohnston_2012 - ↑ «Breastfeeding: Promotion & Support». CDC. 2 de agosto de 2011. Cópia arquivada em 29 de julho de 2017
- ↑ «Protection, promotion and support of breastfeeding in Europe: a blueprint for action» (PDF). Unit for Health Services Research and International Health. 2008. Consultado em 15 de fevereiro de 2015. Cópia arquivada (PDF) em 11 de junho de 2014
- ↑ Cattaneo A, Burmaz T, Arendt M, Nilsson I, Mikiel-Kostyra K, Kondrate I, Communal MJ, Massart C, Chapin E, Fallon M (June 2010). «Protection, promotion and support of breast-feeding in Europe: progress from 2002 to 2007». Public Health Nutrition. 13 (6): 751–759. PMID 19860992. doi:10.1017/S1368980009991844
 Verifique data em:
Verifique data em: |data=(ajuda) - ↑ Smith HA, Becker GE (Agosto de 2016). «Early additional food and fluids for healthy breastfed full-term infants». The Cochrane Database of Systematic Reviews. 2016 (8): CD006462. PMC 8588276
 . PMID 27574798. doi:10.1002/14651858.CD006462.pub4
. PMID 27574798. doi:10.1002/14651858.CD006462.pub4
- ↑ «Breastfeeding, Family Physicians Supporting (Position Paper)». American Academy of Family Physicians (AAFP) (em inglês). Consultado em 1 de novembro de 2021
- ↑ «ACOG Committee Opinion No. 756: Optimizing Support for Breastfeeding as Part of Obstetric Practice». Obstetrics and Gynecology. 132 (4): e187–e196. Outubro de 2018. PMID 30247365. doi:10.1097/AOG.0000000000002890
- ↑ Erro de citação: Etiqueta
<ref>inválida; não foi fornecido texto para as refs de nomeGartner_2005 - ↑ a b Abrams SA, Landers S, Noble LM, Poindexter BB, Daniels S, Corkins M, et al. (Committee on Nutrition; Section on Breastfeeding; Committee on Fetus and Newborn) (Janeiro de 2017). «Donor Human Milk for the High-Risk Infant: Preparation, Safety, and Usage Options in the United States». Pediatrics. 139 (1): e20163440. PMID 27994111. doi:10.1542/peds.2016-3440

- ↑ «Breastfeeding». Cópia arquivada em 20 de fevereiro de 2016
- ↑ World Health Organization. (2003). Global strategy for infant and young child feeding (PDF). Geneva, Switzerland: World Health Organization and UNICEF. ISBN 978-92-4-156221-8. Consultado em 20 de Setembro de 2009. Cópia arquivada (PDF) em 24 de Setembro de 2009
- ↑ «Breastfeeding: Data: Report Card» (PDF). Center for Disease Control and Prevention. Consultado em 5 de novembro de 2015. Cópia arquivada (PDF) em 4 de janeiro de 2016
- ↑ «Infant and toddler health». Mayo Clinic. Consultado em 12 de maio de 2016. Cópia arquivada em 2 de maio de 2016
- ↑ Stein MT, Boies EG, Snyder D (Outubro de 2004). «Parental concerns about extended breastfeeding in a toddler». Journal of Developmental and Behavioral Pediatrics. 25 (5 Suppl): S107–S111. PMID 15502526. doi:10.1097/00004703-200410001-00022
- ↑ a b c d e f g h i Kellams A, Harrel C, Omage S, Gregory C, Rosen-Carole C (Maio de 2017). «ABM Clinical Protocol #3: Supplementary Feedings in the Healthy Term Breastfed Neonate, Revised 2017». Breastfeeding Medicine. 12 (4): 188–198. PMID 28294631. doi:10.1089/bfm.2017.29038.ajk. hdl:10150/626017

- ↑ Penny F, Judge M, Brownell E, McGrath JM (Fevereiro de 2018). «What Is the Evidence for Use of a Supplemental Feeding Tube Device as an Alternative Supplemental Feeding Method for Breastfed Infants?». Advances in Neonatal Care. 18 (1): 31–37. PMID 29373347. doi:10.1097/ANC.0000000000000446
- ↑ Healthwise Staff. «Breast-feeding: Learning how to nurse». Consultado em 17 de junho de 2009. Cópia arquivada em 21 de março de 2012
- ↑ «Positions and Tips for Making Breastfeeding Work». BabyCenter.com. Consultado em 27 de outubro de 2014. Cópia arquivada em 27 de outubro de 2014
- ↑ «A história do aleitamento materno: dos povos primitivos até a atualidade». efdeportes. Consultado em 28 de Março de 2024
- ↑ Vinagre; Diniz, 2001
- ↑ Silva 1989.
- ↑ Bitar 1995.
- ↑ Schiebinger, Londa (1993). Nature’s Body. Gender in the Making of Modern Science. Boston: Beacon Press. page 68
- ↑ a b Nathoo, Tasnim; Ostry, Aleck (2009). The One Best Way?: Breastfeeding History, Politics, and Policy in Canada. [S.l.]: Wilfrid Laurier Univ. Press. ISBN 978-1-55458-171-9
- ↑ «Patton S, Canfield LM, Huston GE, Ferris AM, Jensen RG. Carotenoids of human colostrum. Lipids. 1990 Mar;25(3):159-65.» (em inglês). Consultado em 14 de abril de 2012
- ↑ «Walter L. Hurley and Peter K. Theil. Perspectives on immunoglobulins in colostrum and milk. Nutrients. 2011 Apr;3(4):442-74. Epub 2011 Apr 14.» (em inglês). Consultado em 14 de abril de 2012
- ↑ Ministério da Saúde (2021). Guia alimentar para crianças brasileiras menores de 2 anos versão resumida. Brasília: Ministério da Saúde. p. 36. 80 páginas
- ↑ «Amamentação prolongada contribui para adultos mais inteligentes»
Bibliografia[editar | editar código-fonte]
- Bitar, Maf. Aleitamento materno: um estudo etnográfico sobre os costumes crenças e tabus ligados a esta prática. [dissertação]. Belém (PA): Centro de Ciências da Saúde Departamento de Enfermagem/Universidade Federal do Pará; 1995.
- Diniz, Ema; Vinagre, RD. O leite humano e sua importância na nutrição do recém-nascido prematuro. 2. ed. São Paulo: Atheneu, 2001.
- Silva, AAM. Amamentação: fardo ou desejo? Estudo histórico social dos deveres e práticas sobre aleitamento na sociedade brasileira. [dissertação]. Ribeirão Preto (SP): Faculdade de Medicina de Ribeirão Preto/USP; 1990. 17. Costa JF. Adultos e crianças. In: Costa JF. Ordem médica e norma familiar. 3ª ed. Rio de Janeiro (RJ): Graal; 1989. p.153- 214.












