Acne: diferenças entre revisões
m Foram revertidas as edições de 189.4.19.129 para a última revisão de Antero de Quintal, de 12h12min de 27 de março de 2015 (UTC) |
+ampliação, +fontes; |
||
| Linha 1: | Linha 1: | ||
{{mais notas|data=julho de 2013}} |
|||
{{Info/Patologia |
{{Info/Patologia |
||
|Nome = Acne |
|Nome = Acne |
||
| Linha 16: | Linha 15: | ||
}} |
}} |
||
'''Acne''' é uma |
'''Acne''' é uma condição cutânea de longa duração caracterizada por áreas de [[Comedão|pontos negros]], [[Comedão|pontos brancos]], [[pústula]]s, [[Dermatite seborreica|pele oleosa]] e possibilidade de aparecimento de [[cicatriz]]es.<ref name=Adi2009>{{citar periódico|autor=Adityan B, Kumari R, Thappa DM|título=Scoring systems in acne vulgaris|jornal=Indian Journal of Dermatology, Venereology and Leprology |volume=75 |número=3 |páginas=323–6|data=Maio de 2009|pmid=19439902|doi=10.4103/0378-6323.51258 }}</ref><ref name=Epi2013/> As consequências na aparência podem provocar [[ansiedade]], diminuição da [[autoestima]] e, em casos extremos, [[Depressão nervosa|depressão]] e [[Idealização suicida|pensamentos de suicídio]].<ref name=Barnes2012>{{citar periódico|autor=Barnes LE, Levender MM, Fleischer AB Jr, Feldman SR|título=Quality of life measures for acne patients|jornal=Dermatologic Clinics|volume=30|número=2|páginas=293–300|data=Abril de 2012|pmid=22284143|doi=10.1016/j.det.2011.11.001}}</ref><ref name=Goodman2006>{{citar periódico|autor=Goodman, G|título=Acne and acne scarring–the case for active and early intervention|jornal=Australian family physician|volume=35 |número=7 |páginas=503–4|data=Julho de 2006|pmid=16820822|url=http://www.racgp.org.au/afp/200607/8194 }}</ref> |
||
<!-- Causa e fisiopatologia --> |
<!-- Causa e fisiopatologia --> |
||
Estima-se que 80% dos casos tenham origem [[genética]].<ref name=Epi2013>{{citar periódico|último=Bhate|primeiro=K|coautor=Williams, HC |título=Epidemiology of acne vulgaris. |jornal=The British journal of dermatology |data=Março de 2013 |volume=168 |número=3 |páginas=474–85|pmid=23210645|doi=10.1111/bjd.12149}}</ref> O papel da dieta enquanto causa ainda não é claro.<ref name=Epi2013/> A [[higiene]] ou a luz do sol não parecem ter qualquer influência.<ref name=Epi2013/> No entanto, o [[tabagismo]] aumenta o risco de vir a desenvolver acne e a sua gravidade.<ref name=Knutsen2012>{{citar periódico |autor=Knutsen-Larson S, Dawson AL, Dunnick CA, Dellavalle RP|título=Acne vulgaris: pathogenesis, treatment, and needs assessment|jornal=Dermatologic Clinics|volume=30|número=1|páginas=99–106|data=Janeiro de 2012|pmid=22117871|doi=10.1016/j.det.2011.09.001}}</ref> O acne afeta principalmente a pele com elevado número de [[Folículo piloso|glândulas sebáceas]], como o rosto, a parte superior do peito e as costas.<ref name=Overview>{{citar periódico |autor=Benner N, Sammons D|título=Overview of the treatment of acne vulgaris|jornal=Osteopathic Family Physician|volume=5 |número=5|jpáginas=185–90|data=Setembro de 2013|doi=10.1016/j.osfp.2013.03.003}}</ref> Durante a [[puberdade]], em ambos os [[sexo]]s, o aparecimento do acne deve-se muitas vezes ao aumento da quantidade de [[andrógeno]]s como a [[testosterona]],<ref name=NEJM2005/> A estando também envolvida a bactéria ''[[Propionibacterium acnes]]''.<ref name=NEJM2005>{{citar periódico|autor=James WD|título=Acne|jornal=New England Journal of Medicine|volume=352|número=14|jpáginas=1463–72|data=Abril de 2005|pmid=15814882|doi=10.1056/NEJMcp033487}}</ref> |
|||
Na [[adolescência]], a acne é geralmente provocada pelo aumento de [[andrógeno]]s como a [[testosterona]], que ocorre durante a [[puberdade]] em ambos os sexos.<ref>{{cite journal |doi=10.1056/NEJMcp033487 |title=Acne |year=2005 |last1=James |first1=William D. |journal=New England Journal of Medicine |volume=352 |issue=14 |pages=1463–72 |pmid=15814882}}</ref> A doença incide principalmente nas áreas da pele com maior número de [[Folículo piloso|folículos pilosos]], como o rosto, a parte superior do peito e as costas.<ref name="Overview">{{cite journal |doi=10.1016/j.osfp.2013.03.003 |title=Overview of the treatment of acne vulgaris |year=2013 |last1=Benner |first1=Nicholas |last2=Sammons |first2=Dawn |journal=Osteopathic Family Physician |volume=5 |issue=5 |pages=185–90}}</ref> A acne grave é [[Inflamação|inflamatória]], embora a doença também se possa manifestar de forma não inflamatória.<ref>{{cite web |url=http://www.emedicine.com/DERM/topic2.htm |title=Acne Vulgaris |first=Julie C |last=Harper |publisher=eMedicine |date=6 August 2009 |accessdate=2009-12-21}}</ref> As alterações na pele são provocadas por modificações nas unidades pilosebáceas (estruturas constituídas pelo folículo piloso e respetiva [[glândula sebácea]]) induzidas pela estimulação dos andrógenos.<ref name="Kong2013">{{cite journal|author=Kong YL, Tey HL |title=Treatment of acne vulgaris during pregnancy and lactation|journal=Drugs |volume=73 |issue=8 |pages=779–87|date=June 2013|pmid=23657872|doi=10.1007/s40265-013-0060-0}}</ref> |
|||
<!-- Prevenção e tratamento --> |
<!-- Prevenção e tratamento --> |
||
Estão disponíveis muitas opções de tratamento destinadas a melhorar a aparência do acne, entre as quais alterações ao estilo de vida e medicação. Ingerir [[hidratos de carbono]] simples em menor quantidade, como o [[açúcar]], pode ajudar.<ref name=Mahmood2014>{{citar periódico|autor=Mahmood SN, Bowe WP|título=Diet and acne update: carbohydrates emerge as the main culprit|jornal=Journal of drugs in dermatology: JDD|volume=13|número=4|jpáginas=428–35|data=April 2014|pmid=24719062}}</ref> Os tratamentos mais comuns são a aplicação tópica de [[peróxido de benzoílo]], [[ácido salicílico]] e [[ácido azelaico]].<ref name=Titus2012/> Estão também disponíveis [[antibiótico]]s e [[retinoide]]s tópicos e orais.<ref name=Titus2012/> No entanto, é possível que possam provocar [[resistência antibiótica]].<ref>{{citar periódico|último1=Beylot|primeiro1=C|último2=Auffret|primeiro2=N|último3=Poli|primeiro3=F|último4=Claudel|primeiro4=JP|último5=Leccia|primeiro5=MT|último6=Del Giudice|primeiro6=P|último7=Dreno|primeiro7=B|título=Propionibacterium acnes: an update on its role in the pathogenesis of acne.|jornal=Journal of the European Academy of Dermatology and Venereology : JEADV|data=Março de 2014|volume=28|número=3|jpáginas=271–8|pmid=23905540|doi=10.1111/jdv.12224}}</ref> Em mulheres, algumas [[Pílula contraceptiva oral combinada|pílulas contraceptivas orais combinadas]] podem ser benéficas no tratamento.<ref name=Titus2012/> A [[isotretinoína]] oral geralmente só é administrada em casos graves devido aos efeitos secundários.<ref name=Titus2012>{{citar periódico|autor=Titus S, Hodge J|título=Diagnosis and treatment of acne|jornal=American family physician|data=Outbro de 2012|volume=86|número=8|jpáginas=734–40|pmid=23062156|url=http://www.aafp.org/afp/2012/1015/p734.html}}</ref> Alguns especialistas recomendam o tratamento agressivo e numa fase precoce de modo a diminuir o impacto a longo prazo na pessoa.<ref name=Goodman2006/> |
|||
<!-- Epidemiologia --> |
<!-- Epidemiologia --> |
||
O acne ocorre de forma comum durante a [[adolescência]], estimando-se que afete entre 80 a 90% dos adolescentes no [[mundo ocidental]].<ref name=Taylor2011>{{citar periódico |doi=10.1684/ejd.2011.1357 |primeiro1=Marisa |último1=Taylor |primeiro2=Maria |último2=Gonzalez |primeiro3=Rebecca |último3=Porter |data=Maio–Junho de 2011|título=Pathways to inflammation: acne pathophysiology |jornal=European Journal of Dermatology |volume=21 |número=3 |jpáginas=323–33 |pmid=21609898}}</ref><ref name=BMJ2013>{{citar periódico|autor=Dawson AL, Dellavalle RP|título=Acne vulgaris|jornal=BMJ |volume=346|número=5|jpágina=f2634|data=Maio de 2013|pmid=23657180|doi=10.1136/bmj.f2634 }}</ref><ref name=Ber2011>{{citar livro|último=Berlin|primeiro=David J. Goldberg, Alexander L.|título=Acne and Rosacea Epidemiology, Diagnosis and Treatment.|editora=Manson Pub.|local=London|isbn=9781840766165|jpágina=8|url=http://books.google.ca/books?id=ZSjauawI1FsC&pg=PA8&dq}}</ref> Nalgumas sociedades rurais a prevalência é menor.<ref name=Ber2011/><ref name=Spen2009>{{citar periódico|autor=Spencer EH, Ferdowsian, Barnard ND|título=Diet and acne: a review of the evidence.|jornal=International Journal of Dermatology|volume=48|número=4|jpáginas=339–47|data=Abril de 2009|pmid=19335417|doi=10.1111/j.1365-4632.2009.04002.x}}</ref> Em 2010, estima-se que o acne tenha afetado 650 milhões de pessoas à escala global, o que o torna a 8ª doença mais comum em todo o mundo.<ref name=Hay2013>{{citar periódico|último=Hay|primeiro=RJ|autor2=Johns, NE; Williams, HC; Bolliger, IW; Dellavalle, RP; Margolis, DJ; Marks, R; Naldi, L; Weinstock, MA; Wulf, SK; Michaud, C; J L Murray, C; Naghavi, M|título=The Global Burden of Skin Disease in 2010: An Analysis of the Prevalence and Impact of Skin Conditions|jornal=The Journal of investigative dermatology|volume=134|número=6|jpáginas=1527–34|data=Outubro 2013|pmid=24166134|doi=10.1038/jid.2013.446}}</ref> O acne pode também surgir antes e após a puberdade.<ref>{{citar periódico|autor=Admani S, Barrio VR|título=Evaluation and treatment of acne from infancy to preadolescence|jornal=Dermatologic therapy|volume=26|número=6|jpáginas=462–6|data=Novembro de 2013|pmid=24552409|doi=10.1111/dth.12108}}</ref> Embora a doença seja muito menos comum em adultos do que na adolescência, cerca de metade das pessoas na casa dos 20 e 30 anos continuam a ter acne,<ref name=Epi2013/> e cerca de 4% continuam a ter a partir dos 40 anos.<ref name=Epi2013/> |
|||
==Classificação== |
|||
== Manifestações clínicas == |
|||
O acne é geralmente classificado como ligeiro, moderado ou grave, conforme a gravidade. Este tipo de categorização pode ser um fator importante para determinar um regime terapêutico adequado.<ref name=BMJ2013/> O acne moderado é definido pela presença de [[Comedão |
|||
A acne é caracterizada pelo aumento de [[secreção]] de [[sebo]] pelas glândulas sebáceas, em conjunto com o acúmulo de células mortas no orifício do [[folículo pilossebáceo]], obstruindo o poro da pele. Isto impede a saída de sebo pelo orifício. O acúmulo de sebo libera algumas substâncias que irritam a pele, causando inflamação, e é um meio propício para as bactérias se desenvolverem - notadamente, a ''[[Propionibacterium acnes]]''. |
|||
|pontos negros e brancos]] limitada ao rosto, com ocorrência ocasional de lesões inflamadas.<ref name=BMJ2013/> O acne pode ser considerado de alguma gravidade quando se verifica maior número de [[pápula]]s e pústulas inflamatórias no rosto em comparação com os casos moderados, e quando também se verificam lesões de acne no tronco.<ref name=BMJ2013/> Por último, diz-se que ocorre acne grave quando as lesões características do rosto são nódulos e [[cistos]]s e se verifica envolvimento extensivo da região do tronco.<ref name=BMJ2013/> |
|||
Alguns dos nódulos de grande dimensão eram enteriormente denominados cistos, tendo sido usado o termo "nódulo-cístico" para descrever casos graves de acne inflamatório.<ref name=Thiboutot2003>{{citar livro |autor=Thiboutot, Diane M.; Strauss, John S. |ano=2003 |chapter=Diseases of the sebaceous glands |editor=Burns, Tony; Breathnach, Stephen; Cox, Neil; Griffiths, Christopher |título=Fitzpatrick's dermatology in general medicine |edição=6th |local=New York |editora=McGraw-Hill |isbn=0-07-138076-0 |jpáginas=672–87}}</ref> |
|||
==Sinais e sintomas== |
|||
As lesões da acne surgem, na maioria dos casos, no rosto. Surgem também, com menor freqüência, nas [[costas]], [[peito]], [[ombro]]s e [[braço]]s. |
|||
Entre as características mais comuns do acne estão a [[seborreia]] (aumento da secrção das glândulas sebáceas), presença de [[Comedão|comedões]] (pontos negros ou brancos), [[pápula]]s, pústulas, nódulos (páuplas de grande dimensão]] e possibilidade de ocorrência de cicatrizes.<ref name=Adi2009/><ref name=Zhao2012/> A aparência do acne varia consoante a cor da pele. A doença pode provocar problemas psicológicos e sociais.<ref name=BMJ2013/> |
|||
===Cicatrizes=== |
|||
Em seu processo de desenvolvimento a acne adquire diversas formas, representadas a seguir em grau de desenvolvimento e gravidade: |
|||
As [[cicatriz]]es do acne são o resultado da [[inflamação]] da [[Derme|camada dérmica da pele]] provocada pelo acne, estimando-se que ocorram em 95% das pessoas com a doença.<ref name=Levy2012>{{citar periódico|último1=Levy|primeiro1=LL|último2=Zeichner|primeiro2=JA|título=Management of acne scarring, part II: a comparative review of non-laser-based, minimally invasive approaches|jornal=Am J Clin Dermatol|volume=13|número=5|jpáginas=331–40|data=Outubro de 2012|pmid= 22849351|doi=10.2165/11631410-000000000-00000}}</ref> A cicatriz é criada pela resposta anormal de reparação que se segue à inflamação dérmica.<ref name=Levy2012/> A probabilidade de ocorrer cicatrização é maior nos casos de acne nódulo-cístico, mas pode ocorrer em qualquer forma de acne.<ref name=Levy2012/> A classificação das cicatrizes de acne baseia-se no facto da resposta anormal de reparação posterior à inflamação provocar ou depósito excessivo de [[colagénio]] ou, por outro lado, provocar perda de colagénio no local da lesão de acne.<ref name=Levy2012/> |
|||
As cicatrizes de acne atróficas são o tipo mais comum de cicatrizes de acne e derivam da perda de colagénio durante a resposta de cicatrização. As cicatrizes atróficas podem ser do tipo "picador de gelo" (''ice-picker''), onduladas (''rolling'') ou com depressão acentuada (''boxcar''). As cicatrizes do tipo "picador de gelo" são geralmente estreitas (largura < 2 [[Milímetro|mm]]) e profundas, prolongando-se até à derme. As cicatrizes onduladas acentada são maiores do que as do tipo "picador de gelo" (4-5 mm de largura) e têm forma semelhante a uma onda. As cicatrizes com depressão acentuada são redondas ou ovais, com margens bem definidas e cuja largura varia entre 1,5 e 4 mm.<ref name=Levy2012/> |
|||
[[Ficheiro:Teenager-with-acne.jpg|thumb|190px|left|Um adolescente de 16 anos com acne na bochecha.]] |
|||
=== Tipos de lesões === |
|||
* Seborréia: é o excesso de secreção sebácea que ocorre no rosto e tronco. A pele se torna oleosa e brilhante e com aparente dilatação do orifício de saída do folículo pilossebáceo. Ainda que as pessoas que desenvolvem a doença produzam maior quantidade de sebo que os não afetados, a intensidade da acne nem sempre está relacionada com a intensidade de seborréia. Uma medida para impedir o excesso de produção sebácea é o uso de [[retinóide]]s tópicos e [[isotretinoína]]; tais medicamentos interferem no tamanho e produção de sebo das glândulas sebáceas. |
|||
As cicatrizes hipertróficas são menos comuns e são caracterizadas por maior quantidade de colegénio após a resposta anormal de reparação anormal.<ref name=Levy2012/> São cicatrizes firmes e elevadas em relação à pele.<ref name=Levy2012/><ref name=Sobanko2012>{{citar periódico|último1=Sobanko|primeiro1=JF|último2=Alster|primeiro2=TS|título=Management of acne scarring, part I: a comparative review of laser surgical approaches|jornal=Am J Clin Dermatol|volume=13|número=5|jpáginas=319–30|data=October 2012|pmid=22612738|doi=10.2165/11598910-000000000-00000}}</ref> As cicatrizes hipertróficas restringem-se aos limites originais da ferida, enquanto que as [[Queloide|cicatrizes queloidianas]] podem formar tecido fibroso para além destes limites. As cicatrizes queloidianas de acne geralmente ocorrem em homens e no tronco, e não no rosto.<ref name=Levy2012/> |
|||
* Cravo: é a lesão mais característica da acne. O cravo fechado é de difícil visualização, sendo uma elevação cutânea de cor embranquecida ou amarelada. O cravo aberto costuma não ser elevado. No entanto, pode se apresentar como uma pequena elevação dura de cor preta, devido à oxidação da superfície do sebo. |
|||
===Pigmentação=== |
|||
* Pápula: é a inflamação do cravo, que se torna avermelhado e aumenta de tamanho de 1 a 4 milímetros. É dolorosa e se desenvolve principalmente do cravo fechado. O cravo aberto se inflama quando manipulado sem [[assepsia]]. |
|||
A [[hiperpigmentação pós-inflamatória]] é geralmente o resultado de acne cístico ou nodular (inchaços dolorosos que permanecem no interior da pele). Estes inchaços muitas vezes deixam uma mancha vermelha, mesmo após a lesão original ter sido resolvida. A hiperpigmentação pós-inflamatória ocorre com maior frequência em pesssoas com [[Fototipo|tom de pele escuro]].<ref name=Yin2014/> A alteração de cor da cicatriz não é permanente e pode ser prevenida evitando a irritação do nódulo ou cisto. Estas cicatrizes podem desaparecer com o tempo. No entanto, se não forem tratadas pode durar meses, anos ou tornarem-se permanentes em casos de lesão das camadas mais profundas da pele.<ref name=Callender2011/> A utilização diária de [[Filtro solar|protetor solar]] de fator 15 ou superior pode diminuir a pigmanteção associada ao acne.<ref name=Callender2011>{{citar periódico|último1=Callender|primeiro1=VD|último2=St Surin-Lord|primeiro2=S|último3=Davis|primeiro3=EC|último4=Maclin|primeiro4=M|título=Postinflammatory hyperpigmentation: etiologic and therapeutic considerations|jornal=Am J Clin Dermatol|data=Abril de 2011|volume=12|número=2|jpáginas=87–99|pmid=21348540|doi=10.2165/11536930-000000000-00000}}</ref> |
|||
==Causas== |
|||
* Pústula: é a evolução da pápula, com elevação da pele em uma bolsa de pus de profundidade variável, acompanhada de coceira e dor. |
|||
===Genéticas=== |
|||
* Nódulo: é uma lesão profunda, coberta por pele normal que evolui até a inflamação e termina com a formação de cicatrizes. |
|||
A predisposição de determinadas pessoas para o acne pode ser explicada em parte por uma componente genética, a qual tem sido apoiada por estudos em gémeos e estudos que analisaram a prevalência de acne entre parentes do primeiro grau.<ref name=Bhate2013/> A genética da susceptibilidade ao acne é provavelmente [[Poligenia|poligénica]], uma vez que a doenla não obeece ap padrão de [[Genética mendeliana|herança mendeliana]] clássico. Existem vários genes possivelmente relacionados com o acne, incluindo [[Polimorfismo (biologia)|polimorfismos]] no [[Factor de necrose tumoral|Factor de necrose tumoral alfa]], [[IL-1 alpha]] e [[CYP1A1]]<ref name=Taylor2011/> |
|||
===Hormonal=== |
|||
* Cicatriz: as cicatrizes podem ser atróficas, hipertróficas ou [[queloide]]s. Os quelóides se apresentam como inchaços bem delimitados, porém de formato irregular de cor rosa a vermelho escuro. |
|||
A atividade [[hormona]]l, como o [[ciclo menstrual]] e a [[puberdade]], podem contribuir para a formação de acne. Durante a puberdade, o aumento das hormonas sexuais, denominadas [[andrógeno]]s, provoca o crescimento das glândulas foliculares, fazendo com que produzam maior quantidade de sebo.<ref name=Overview/><ref>{{Citar web|url=http://www.womenshealth.gov/faq/acne.cfm|título=Frequently Asked Questions: Acne|data=16 de julho de 2009|editora=U.S. Department of Health and Human Services, Office of Public Health and Science, Office on Women's Health|acessodata=30 de julho de 2009}}</ref> Durante a [[gravidez]] verifica-se um aumento semelhante de andrógenos, aumentando também a produção de sebo.<ref name=Kong2013>{{citar periódico|autor=Kong YL, Tey HL |título=Treatment of acne vulgaris during pregnancy and lactation|jornal=Drugs |volume=73 |número=8 |jpáginas=779–87|data=Junho de 2013|pmid=23657872|doi=10.1007/s40265-013-0060-0}}</ref> |
|||
Existem várias hormonas que têm sido associadas ao acne, entre as quais os andrógenos [[testosterona]], [[di-hidrotestosterona]] (DHT) e [[desidroepiandrosterona]] (DHEAS), assim como o [[fator de crescimento semelhante à insulina tipo 1]] (IGF-I) e [[hormona do crescimento]].<ref name=Harper2011>{{citar livro|autor=Hoeger, Peter H.|autor2=Alan D. Irvine|autor3=Albert C. Yan|título=Chapter 79 Acne Harper's Textbook of Pediatric Dermatology|ano=2011|editora=Wiley-Blackwell|local=New Jersey|isbn=978-1-44-434536-0|edição=3rd}}</ref> O uso de [[Esteroide anabolizante|esteroides anabolizantes]] pode ter ação idêntica.<ref>{{citar periódico |doi=10.1111/j.1610-0387.2007.06176.x |título=Abuse of anabolic-androgenic steroids and bodybuilding acne: An underestimated health problem |ano=2007 |último1=Melnik |primeiro1=Bodo |último2=Jansen |primeiro2=Thomas |último3=Grabbe |primeiro3=Stephan |jornal=JDDG |volume=5 |número=2 |jpáginas=110–17 |pmid=17274777}}</ref> |
|||
[[Ficheiro:HairFollicle.jpg|thumb|Folículo piloso]] |
|||
É pouco comum o desenvolvimento de acne entre os 21 e 25 anos de idade.<ref name=Holzmann2013/> O acne em mulheres adultas pode ser devido à gravidez ou à [[síndrome do ovário policístico]].<ref name=Housman2014>{{citar periódico|autor=Housman E, Reynolds RV|título=Polycystic ovary syndrome: A review for dermatologists: Part I. Diagnosis and manifestations|jornal=Journal of the American Academy of Dermatology|volume=71|número=5|jpáginas=847|data=Novembro de 2014|pmid=25437977|doi=10.1016/j.jaad.2014.05.007}}</ref> |
|||
== Consequências da acne == |
|||
A acne, conforme o tipo das lesões, pode causar cicatrizes em alguns casos, e é esta a sua única consequência visível a longo prazo. Suas conseqüências mais preocupantes são, na verdade as [[Psicologia|psicológicas]]. Ocorre, conforme o grau, grande redução da [[auto-estima]], vergonha de sair de casa e [[depressão nervosa|depressão]]. O pior é que a acne geralmente aparece na adolescência, quando as pessoas tendem a ser mais inseguras socialmente. |
|||
===Infeções=== |
|||
Alvos, em alguns casos, de [[discriminação]], as pessoas acometidas pela doença em elevado grau buscam, em vários casos, o [[isolamento social]]. A acne atinge a vida social do indivíduo profundamente, pois é justamente na fase da adolescência em que se desenvolvem as [[relações sociais]] e o amadurecimento [[emoção|emocional]] e psicológico. Por esses motivos, é aconselhável, além do tratamento físico, o acompanhamento psicológico do paciente, para que saiba lidar com a doença e não se afaste do meio social. |
|||
A ''[[Propionibacterium acnes]]'' é o [[Anaerobiose|organismo anaeróbio]] de que se suspeita contribuir para o desenvolvimento de acne, embora o seu papel exato no processo não esteja ainda claro.<ref name=Bhate2013/><ref>{{citar periódico |doi=10.1128/JCM.00799-08 |título=Acne is Not Associated with Yet-Uncultured Bacteria |ano=2008 |último1=Bek-Thomsen |primeiro1=M. |último2=Lomholt |primeiro2=H. B. |último3=Kilian |primeiro3=M. |jornal=Journal of Clinical Microbiology |volume=46 |número=10 |jpáginas=3355–60 |pmid=18716234 |pmc=2566126}}</ref> Existem sub-estirpes específicas de ''P. acnes'' associadas à pele normal, enquanto outras estão associadas ao acne inflamatório moderado e grave.<ref name=Simonart2013/> Não é ainda claro se estas espécies pouco desejáveis evoluem no local ou são adquiridas, ou possivelmente ambas as situações, dependendo da pessoa. Estas estirpes têm a capacidade de se adaptar, alterar ou perpetuar o ciclo anormal de inflamação, produção sebácea e obstrução dos poros.<ref>{{citar periódico |doi=10.1371/journal.pone.0012277 |título=Population Genetic Analysis of Propionibacterium acnes Identifies a Subpopulation and Epidemic Clones Associated with Acne |ano=2010 |editor1-last=Bereswill |editor1-first=Stefan |último1=Lomholt |primeiro1=Hans B. |último2=Kilian |primeiro2=Mogens |jornal=PLoS ONE |volume=5 |número=8 |jpáginas=e12277 |pmid=20808860 |pmc=2924382}}</ref> A infeção pelo parasita acarídeo ''[[Demodex]]'' está também associada ao desenvolvimento de acne.<ref name=Zhao2012>{{citar periódico|autor=Zhao YE, Hu L, Wu LP, Ma JX|título=A meta-analysis of association between acne vulgaris and Demodex infestation|jornal=Journal of Zhejiang University. Science. B|volume=13|número=3|jpáginas=192–202|data=Março de 2012|pmid=22374611|pmc=3296070|doi=10.1631/jzus.B1100285}}</ref><ref name=Bhate2014>{{citar periódico|autor=Bhate K, Williams HC|título=What's new in acne? An analysis of systematic reviews published in 2011-2012|jornal=Clinical and experimental dermatology|volume=39|número=3|jpáginas=273–7|data=Abril 2014|pmid=24635060|doi=10.1111/ced.12270}}</ref> No entanto, não é ainda claro se a erradicação destes ácaros provoca melhorias na doença.<ref name=Bhate2014/> |
|||
===Estilo de vida e alimentos=== |
|||
== Tratamento == |
|||
[[Tabagismo|Fumar]] aumenta o risco de desenvolver acne.<ref name=Knutsen2012/> Para além disso, a gravidade da doença aumenta em função do número de cigarros que a pessoa fuma por dia.<ref name=Knutsen2012/> A relação entre a dieta e o acne é pouco clara, uma vez que não existem evidências de qualidade.<ref>{{citar periódico |doi=10.1016/j.clindermatol.2009.03.010 |título=The role of diet in acne: Facts and controversies |ano=2010 |último1=Davidovici |primeiro1=Batya B. |último2=Wolf |primeiro2=Ronni |jornal=Clinics in Dermatology |volume=28 |jpáginas=12–6 |pmid=20082944 |número=1}}</ref> No entanto, uma dieta com elevada [[carga glicêmica]] está associada ao agravamento do acne.<ref name=Mahmood2014/><ref name=Acta2013>{{citar periódico|último1=Melnik|primeiro1=BC|último2=John|primeiro2=SM|último3=Plewig|primeiro3=G|título=Acne: risk indicator for increased body mass index and insulin resistance|jornal=Acta dermato-venereologica|volume=93|número=6|jpáginas=644–9|data=Novembro de 2013|pmid=23975508|url=http://www.medicaljournals.se/acta/content/?doi=10.2340/00015555-1677&html=1|doi=10.2340/00015555-1677}}</ref> Existem evidências fracas de uma associação positiva entre o consumo de [[leite]] e o aumento da prevalência e gravidade da doença.<ref name=Bhate2014/><ref name=Diet2010>{{citar periódico|autor=Ferdowsian HR, Levin S|título=Does diet really affect acne?|jornal=Skin therapy letter|volume=15 |número=3 |jpáginas=1–2, 5|data=Março de 2010|pmid=20361171|url=http://www.skintherapyletter.com/2010/15.3/1.html}}</ref><ref>{{citar livro |doi=10.1159/000325580 |chapter=Evidence for Acne-Promoting Effects of Milk and Other Insulinotropic Dairy Products |título=Milk and Milk Products in Human Nutrition |series=Nestlé Nutrition Institute Workshop Series: Pediatric Program |ano=2011 |último1=Melnik |primeiro1=Bodo C. |isbn=978-3-8055-9587-2 |volume=67 |jpáginas=131}}</ref><ref>{{citar periódico |doi=10.1111/j.1600-0625.2009.00924.x |título=Role of insulin, insulin-like growth factor-1, hyperglycaemic food and milk consumption in the pathogenesis of acne vulgaris |ano=2009 |último1=Melnik |primeiro1=Bodo C. |último2=Schmitz |primeiro2=Gerd |jornal=Experimental Dermatology |volume=18 |número=10 |jpáginas=833–41 |pmid=19709092}}</ref> Outras associações, como o [[chocolate]] ou o [[sal]], não são comprovadas por evidências.<ref name=Diet2010/> No entanto, o chocolate também contém uma quantidade varável de açúcar, que pode levar a uma carga glicémica elevada, e é muitas vezes preparado com leite. Pode também existir uma relação entre o acne e o metabolismo da [[insulina]]. Um ensaio verificou existir uma relação entre o acne e a [[obesidade]].<ref>{{citar periódico|autor=Cordain L|título=Implications for the Role of Diet in Acne|jornal=Seminars in Cutaneous Medicine and Surgery|volume=24 |número=2 |jpáginas=84–91|data=Junho de 2005|pmid=16092796|doi=10.1016/j.sder.2005.04.002}}</ref> Quando excedida a dose diária recomendada, a [[vitamina B12]] pode desencadear erupções acneiformes ou exacerbar o acne existente.<ref>{{citar periódico|último1=Brescoll|primeiro1=J|último2=Daveluy|primeiro2=S|título=A review of vitamin B12 in dermatology.|jornal=American journal of clinical dermatology|data=Fevereiro de 2015|volume=16|número=1|jpáginas=27–33|pmid=25559140|doi=10.1007/s40257-014-0107-3}}</ref> |
|||
Existem muitos produtos no mercado para tratar a acne, muitos deles sem que os efeitos tenham sido comprovados cientificamente. Contudo, uma combinação de tratamentos pode reduzir muito a gravidade da acne na maioria dos casos. Os tratamentos que são mais efetivos devem ser acompanhados de perto por um [[dermatologia|dermatologista]] porque possuem uma maior possibilidade de [[efeito colateral|efeitos colaterais]]. Deve-se consultar um médico especializado para escolher qual tratamento utilizar, principalmente quando utilizados em combinação. Alguns tratamentos que se mostraram efetivos: |
|||
===Psicológicas=== |
|||
=== Reposição de minerais === |
|||
Embora a relação entre o acne e o [[stresse]] ainda seja alvo de debate, a investigação indica que o aumento de gravidade no acne está associada a um maior nível de stresse.<ref>{{citar periódico|autor=Chiu A, Chon SY, Kimball AB|título=The Response of Skin Disease to Stress|jornal=Archives of Dermatology|volume=139|número=7|jpáginas=897–900|data=Julho de 2003|pmid=12873885|doi=10.1001/archderm.139.7.897}}</ref><ref>{{cite web|título=Questions and Answers about Acne|url=http://www.niams.nih.gov/Health_Info/Acne/default.asp|website=http://www.niams.nih.gov/|acessodata=30 de janeiro de 2015|data=Maio de 2013}}</ref> |
|||
Estudos desenvolvidos na [[Suíça]] revelaram que uma grande parcela dos indivíduos que apresentam manifestação de acne também apresentam deficiências na concentração de determinados minerais no organismo. Nestes casos a simples ingestão diária de água mineral com maior teor de cloretos, acima de 8 mg. por litro permitiu a redução no surgimento da acne{{carece fontes}}. |
|||
==Fisiopatologia== |
|||
=== Esfoliação da pele === |
|||
[[File:Anatomy The Skin - NCI Visuals Online.jpg|thumb|Anatomia de um [[folículo piloso]].]] |
|||
A esfoliação da pele pode ser feita tanto de maneira mecânica quanto através de substâncias químicas como o [[peróxido de benzoíla]] e [[ácido salicílico]]. Elas atuam prevenindo o acúmulo de células mortas e também ajudam na desobstrução de poros afetados. Dentre os tratamentos tópicos, o [[peróxido de benzoíla]] e o [[ácido salicílico]] são as medicações mais eficientes. No entanto, o uso deles não pode ser exagerado, correndo o risco de trazer mais oleosidade ainda à pele. A esfoliação também pode prejudicar o tratamento, aumentando as espinhas em até 20% quando em excesso, pois remove a camada protetora da pele, estimulando a produção de mais sebo. |
|||
O acne desenvolve-se em resultado de bloqueios nos [[folículo piloso|folículos pilosos]]. Pensa-se que estes bloqueios ocorram devido a quatro processos anormais: uma produção de sebo superior ao normal (influenciada por [[andrógeno]]s); depósitos de [[queratina]] em excesso que causam a formação de comedões; colonização dos folículos pela bactéria ''[[Propionibacterium acnes]]''; e a libertação local de químicos pró-inflamatórios na pele.<ref name=Simonart2013>{{citar periódico|autor=Simonart T|título=Immunotherapy for acne vulgaris: current status and future directions|jornal=American journal of clinical dermatology|volume=14|número=6|jpáginas=429-35|data=Dezembro de 2013|pmid=24019180|doi=10.1007/s40257-013-0042-8}}</ref> |
|||
As alterações patológicas iniciais são o depósito em excesso da [[proteína]] queratina e de sebo no folículo piloso, o que provoca a formação de um tampão, ou [[Comedão|microcomedão]].<ref name=Overview/> Durante a [[adrenarca]], o aumento da quantidade de [[desidroepiandrosterona]] provoca o alargamento das glândulas sebáceas e aumenta a produção de sebo. Um microcomedão pode aumentar de tamanho para formar um [[comedão]] aberto (ponto negro) ou fechado. A cor negra de um ponto negro deve-se à [[oxidação]] da [[melanina]], o pigmento da pele.<ref name=BMJ2013/> |
|||
=== Antibióticos tópicos e orais === |
|||
A aplicação de [[antibiótico]]s na região afetada, utilizando-se cremes e loções a base de [[eritromicina]]<ref>Tratamento do acne vulgar pela eritromicina tópica [Tratamento do acne vulgar pela eritromicina tópica]</ref> e [[ácido fusídico]] pode ser bastante eficaz. Eles atuam matando as bactérias - notadamente, ''P. acnes'' - que se alojam no orifício do folículo piloso. Há também antibióticos orais, que são utilizados em casos mais graves e têm efeito melhor{{carece fontes}}. |
|||
Os comedões são o resultado do entupimento das [[glândulas sebáceas]] com células de pele mortas e sebo, um óleo natural da pele.<ref name=Overview/> Nestas condições, a ''[[Propionibacterium acnes]]'', uma bactéria [[Comensalismo|comensal]] que ocorre naturalmente, pode provocar [[inflamação]] dentro e à volta do folículo. Isto provoca lesões inflamatórias ([[pápula]]s, pústulas infetadas ou nódulos) na [[derme]] à volta do comedão ou microcomedão, o que por su avez provoca vermelhidão e pode provocar cicatrização ou [[hiperpigmentação]].<ref name=Overview/><ref name=Sieber2014>{{citar periódico|último1=Sieber|primeiro1=MA|último2=Hegel|primeiro2=JK|título=Azelaic acid: Properties and mode of action|jornal=Skin Pharmacol Physiol|volume=27|número=Supplement 1|jpáginas=9–17|data=Novembro de 2013|pmid=24280644|doi=10.1159/000354888}}</ref><ref name=Simpson2004>{{citar livro |autor=Simpson, Nicholas B.; Cunliffe, William J. |ano=2004 |chapter=Disorders of the sebaceous glands |editor=Burns, Tony; Breathnach, Stephen; Cox, Neil; Griffiths, Christopher |título=Rook's textbook of dermatology |edição=7th |local=Malden, Mass. |editora=Blackwell Science |isbn=0-632-06429-3 |jpáginas=43.1–75}}</ref> O acne grave é inflamatório, embora o acne também possa ser não inflamatório.<ref name=Holzmann2013>{{citar periódico|autor=Holzmann R, Shakery K|título=Postadolescent acne in females|jornal=Skin pharmacology and physiology|volume=27|número=Supplement 1|jpáginas=3–8|data=Novembro de 2013|pmid=24280643|doi=10.1159/000354887}}</ref> |
|||
O uso de antibióticos tem se tornado menos eficiente na medida em que bactérias ''P. acnes'' resistentes têm se tornado mais comuns. A acne geralmente irá reaparecer em alguns dias após o fim do tratamento tópico e algumas semanas após o oral{{carece fontes}}. |
|||
== Diagnóstico == |
|||
Existem várias escalas para medir a gravidade do acne vulgar, entre as quais: |
|||
Nas mulheres, é possível a aplicação de tratamento hormonal, que consiste na ingestão de contraceptivos orais que mantem constante a taxa de hormônios menstruais. |
|||
* Escala de Leeds: quantifica e categoriza as lesões entre inflamatórias e não inflamatórias, variando entre 0 e 10,0.<ref name="leeds">{{Citar periódico|autor=Sc O'brien, Jb Lewis, Wj Cunliffe |título=The Leeds revised acne grading system|jornal=Journal of Dermatological Treatment |ano=1998 |volume=9 |número=4 |páginas=215-220|url=http://informahealthcare.com/doi/abs/10.3109/09546639809160698?journalCode=jdt}}</ref> |
|||
Homem também tem controlador hormonal. |
|||
* Escala de Cook: utiliza fotografias para determinar a gravidade entre 0 e 8.<ref>{{Citar periódico|título=An acne grading method using photographic standards|autor=Cook CH, Centner RL, Michaels SE|jornal=Arch Dermatol. |ano=1979 |mês=Maio |volume=115 |número=5 |páginas=571-5 |pmid=156006 |url=http://www.ncbi.nlm.nih.gov/pubmed/156006}}</ref> |
|||
Para cada tipo de pele existe um determinado tratamento. Qualquer tipo de tratamento deve ser sempre acompanhado por um médico especializado. |
|||
* Escala de Pillsbury: classifica a gravidade entre 1 (menos grave) e 4 (mais grave).<ref>{{Citar livro|autor=Pillsbury, Donald Marion, Charles L. Heaton |título=A manual of dermatology |editora=WB Saunders Co |ano=1980}}</ref> |
|||
===Diagnóstico diferencial=== |
|||
=== Retinóides tópicos === |
|||
As condições semelhantes incluem, entre outras, [[Rosácea (doença)|rosácea]], [[foliculite]], [[queratose pilar]], [[dermatite perioral]] e [[angiofibroma]].<ref name=BMJ2013/> A idade é um dos fatores que pode ajudar o médico a diferenciar estas doenças. As doenças de pele como a dermatite perioral e a queratose pilar tendem a ocorrer com maior frequência na infância, enquanto que a rosácea tende a ocorrer com maior frequência em adultos mais velhos.<ref name=BMJ2013/> A vermelhidão facial espoletada pelo consumo de álcool ou comida condimentada é sugestiva de rosácea.<ref name=Archer2012>{{citar periódico|autor=Archer CB, Cohen SN, Baron SE; British Association of Dermatologists and Royal College of General Practitioners|título=Guidance on the diagnosis and clinical management of acne|jornal=Clinical and experimental dermatology|volume=37|número=Supplement 1|jpáginas=1–6|data=Maio de 2012|pmid=22486762|doi=10.1111/j.1365-2230.2012.04335.x}}</ref> A presença de comedões pode também auxiliar os profissionais de saúde a distinguir o acne de doenças de pele com aparência semelhante.<ref name=Titus2012/> |
|||
Os retinóides tópicos são mais eficientes que as esfoliações e os antibióticos sozinhos. Os retinóides agem na normalização do ciclo de vida das células do folículo, dissolvendo e prevenindo a formação de cravos. O [[ácido retinóico]], principalmente quando combinado com a [[eritromicina]], costuma ser bastante eficaz para o tratamento da acne. O [[adapaleno]], que tem menores efeitos colaterias, costuma trazer melhores resultados. Estão relacionados à [[vitamina A]] (retinóide significa semelhante ao retinol - que é justamente o nome químico da vitamina A){{carece fontes}}. |
|||
==Tratamento== |
|||
=== Retinóides orais === |
|||
Existem diversos tratamentos para o acne, incluindo [[peróxido de benzoílo]], [[antibiótico]]s, [[retinoide]]s, medicamentos anti-seborreicos, medicamentos antiandrogénicos, tratamentos [[hormona]]is, [[ácido salicílico]], [[hidroxiácido]], [[ácido azelaico]], [[nicotinamida]] e sabonetes [[queratolítico]]s.<ref name=Nurse09/> Os tratamentos podem ser agrupados em quatro grupos, de acordo com a forma como atuam: normalização da descamação da pele e da produção de sebo no poro de modo a impedir o seu bloqueio; morte da bactéria ''P. acnes''; efeito [[anti-inflamatório]]; e manipulação hormonal.<ref name=Overview/> |
|||
Consiste na ingestão diária de retinóides como a [[isotretinoína]] durante um período de 6 a 8 meses. A isotretinoína tem se mostrado muito eficiente; no entanto, pode causar efeitos colaterais perigosos. Por isto, só deve ser utilizada no tratamento da acne severa ou muito resistente{{carece fontes}}. |
|||
Entre os tratamentos médicos mais comuns estão as terapias de aplicação tópica, como os retinoides, antibióticos e peróxido de benzoílo, e as terapias sistémicas, como os retinoides orais, antibióticos orais e agentes hormonais.<ref name=BMJ2013/><ref name=Simonart2012>{{citar periódico|autor=Simonart T|título=Newer approaches to the treatment of acne vulgaris|jornal=America Journal of Clinical Dermatology|volume=13|número=6|jpáginas=357–64|data=Dezembro de 2012|pmid=22920095|doi=10.2165/11632500-000000000-00000}}</ref> Outros procedimentos, como a [[fototerapia]] ou terapia laser, não são considerados tratamentos de primeira linha e geralmente têm apenas um papel auxiliar devido ao seu elevado custo e poucas evidências de eficácia.<ref name=Simonart2012/> |
|||
O tratamento requer um acompanhamento médico bem próximo de um dermatologista devido justamente aos efeitos colaterais (os quais podem ser graves). Os efeitos colaterais mais comuns são a [[desidratação]] da pele e sangramentos nasais (conseqüentes da desidratação da [[mucosa]] nasal). Há relatos de que a substância possa prejudicar o [[fígado]] dos pacientes. Por esse motivo, é fundamental que os pacientes façam exames de sangue antes e durante o tratamento. Existem alguns relatos que comprovam que a droga pode gerar [[depressão nervosa|depressão]]. A droga também pode causar graves defeitos em [[feto]]s se as mulheres se submeterem ao tratamento antes ou durante a [[gravidez]] como defeitos na face, nas orelhas, no coração e no sistema nervoso do feto. Por essa razão o tratamento das mulheres é acompanhado por métodos contraceptivos ou [[abstinência sexual]]{{carece fontes}}. |
|||
=== |
===Medicação=== |
||
Algumas soluções inorgânicas de caráter básico, como o [[bicarbonato de sódio]] (NaHCO3) têm se mostrado eficazes no controle da oleosidade da pele em aplicações tópicas seguidas. Como o sebo nada mais é que um conjunto de ácidos gordos, estas substâncias aplicadas agem na neutralização destes ácidos, formando sais orgânicos que não servem de alimento para as bactérias e não têm aspecto oleoso. |
|||
====Peróxido de benzoílo==== |
|||
=== Plantas Medicinais === |
|||
[[File:Benzoyl peroxide gel.jpg|thumb|Pomada de peróxido de benzoílo, um dos tratamentos de primeira linha mais comuns.]] |
|||
O [[peróxido de benzoílo]] é um tratamento de primeira linha para acne leve a moderado devido à sua elevada eficácia e poucos efeitos adversos (sobretudo [[dermatite]] por irritação). Atua contra a bactéria ''P. acnes'', ajuda a prevenir a formação de comedões (pontos negros e brancos) e tem propriedades anti-inflamatórias.<ref name=Overview/> Nos casos em que se verificam efeitos adversos, estes geralmente incluem desidratação da pele, ligeira vermelhidão e esfoliação ocasional.<ref name=Benz09>{{citar periódico |doi=10.1517/14656560903277228 |título=Benzoyl peroxide: A review of its current use in the treatment of acne vulgaris |ano=2009 |último1=Sagransky |primeiro1=Matt |último2=Yentzer |primeiro2=Brad A |último3=Feldman |primeiro3=Steven R |jornal=Expert Opinion on Pharmacotherapy |volume=10 |número=15 |jpáginas=2555–62 |pmid=19761357}}</ref> Este medicamento aumenta a [[Fotossensibilidade|sensibilidade à luz do sol]], pelo que se recomenda o uso de [[protetor solar]] durante o tratamento para prevenir [[Queimadura solar|queimaduras solares]]. Tem-se verificado que o peróxido de benzoílo tem praticamente a mesma eficácia dos antibióticos mas, ao contrário destes, não provoca [[resistência antibiótica]].<ref name=Benz09/> O peróxido de benzoílo pode ser combinado com um antibiótico ou retinoide de aplicação tópica, como a associação peróxido de benzoílo/Clindamicina e peróxido de benzoílo/adapaleno, respetivamente.<ref name=Yin2014/> |
|||
====Antibióticos==== |
|||
Algumas plantas medicinais têm mostrado eficácia contra acne. Dentre ela, a [[bardana]], o óleo de [[prímula]], o óleo de [[argânia]] e o [[agrião]] podem ser usados no combate a cravos e espinhas e normalmente são administrados como cápsulas ou cremes. A tanchagem pode ser usada para fazer compressas e aplicada sobre as lesões<ref>[http://www.criasaude.com.br/N1927/doencas/acne/tratamento-natural-acne.html - Acne Plantas Medicinais]</ref>. A vulnerária, ou trevo-da-areia, é aplicada para amenizar as cicactizes deixadas pela acne. Outros usos da vulnerária são para lavar feridas e úlceras de difícil cicatrização.<ref>[http://www.plantasquecuram.com.br/ervas/vulneraria.html - Plantas que Curam]</ref>. Outra planta em estudo que tem se mostrado eficaz é o [[chá verde]], aplicado topicamente.<ref>[http://www.ncbi.nlm.nih.gov/pubmed/19363854 - The efficacy of topical 2% green tea lotion in mild-to-moderate acne vulgaris]</ref>. |
|||
Os antibióticos de aplicação tópica são frequentemente usados no tratamento de acne leve a moderado.<ref name=BMJ2013/> Os antibióticos de administração oral estão indicados em casos moderados a graves de acne inflamatório devido à sua atividade antimicrobiana contra a bactéria ''P. acnes'' e às suas propriedades anti-inflamatórias.<ref name=Overview/><ref name=BMJ2013/><ref name=Benz09/><ref name=Epi2013/> No entanto, com o aumento da resistência da ''P. acnes'' em todo o mundo, os antibióticos estão gradualmente a perder a eficácia.<ref name=Benz09/> Entre os antibióticos mais usados, tanto tópicos como orais, estão a [[eritromicina]], [[clindamicina]], [[metronidazol]] e [[tetraciclina]]s como a [[doxiciclina]] e a [[minociclina]].<ref name=Kong2013/> O uso de eritromicina e clindamicina é considerado seguro durante a gravidez devido à absorção sistémica desprezível.<ref name=Kong2013/> A [[nadifloxacina]] e a [[dapsona]] são outros antibióticos tópicos que podem ser usados no tratamento de acne em mulheres grávidas, embora tenham sido sujeitos a menos estudos.<ref name=Kong2013/> Recomenda-se que, assim que a doença mostrar sinais de melhoria, sejam interrompidos os antibióticos orais e sejam usados retinoides tópicos.<ref name=Titus2012/> |
|||
=== |
====Ácido salicílico==== |
||
O [[ácido salicílico]] é um [[beta-hidroxiácido]] com propriedades [[Agente bacteriostático|bacteriostáticas]] e [[Queratolítico|queratolíticas]].<ref name=Madan2014/><ref name=Well2013>{{citar periódico|autor=Well D|título=Acne vulgaris: A review of causes and treatment options|jornal=The Nurse practitioner|volume=38|número=10|jpáginas=22–31|data=Outubro de 2013|pmid=24048347|doi=10.1097/01.NPR.0000434089.88606.70}}</ref> O ácido salicílico abre ainda os poros obstruídos e promove a descamação das células epiteliais da pele.<ref name=Madan2014>{{citar periódico|autor=Madan RK, Levitt J|título=A review of toxicity from topical salicylic acid preparations|jornal=Journal of the American Academy of Dermatology|volume=70|número=4|jpáginas=788–92|data=Abril de 2014|pmid=24472429|doi=10.1016/j.jaad.2013.12.005}}</ref> No entanto, o ácido salicílico é menos eficaz do que a terapêutica de reinoides.<ref name=BMJ2013/> Em indivíduos com tipos de pele mais escura que usam ácido salicílico, tem-se observado [[hiperpigmentação]].<ref name=Overview/> |
|||
====Ácido azelaico==== |
|||
A acne costuma deixar a pele com manchas vermelhas. Opções para acelerar o clareamento dessas manchas incluem técnicas como [[luz intensa pulsátil]] ou produtos como [[ácido retinóico]] e ou [[ácido glicólico]] e [[ácido kójico]] combinados{{carece fontes}}. |
|||
O [[ácido azelaico]] tem demonstrado ser eficaz em casos de acne leve a moderado, quando aplicado de forma tópica em concentrações de 20%.<ref name=Sieber2014/> É necessária a aplicação duas vezes ao dia durante seis meses, tendo este tratamento a mesma eficácia do peróxido de benzoílo a 5%, isotretinoina a 0,05% e eritromicina a 2%.<ref name=Herb2010>{{citar periódico |doi=10.1016/j.pop.2010.02.005 |título=Alternative Therapies for Common Dermatologic Disorders, Part 2 |ano=2010 |último1=Morelli |primeiro1=Vincent |último2=Calmet |primeiro2=Erick |último3=Jhingade |primeiro3=Varalakshmi |jornal=Primary Care: Clinics in Office Practice |volume=37 |número=2 |jpáginas=285–96 |pmid=20493337}}</ref> Pensa-se que a eficácia do ácido azelaico no tratamento de acne se deva às suas propriedades antibacterianas, anti-inflamatórias e antiqueratinizantes.<ref name=Sieber2014/> Embora possa ocasionalmente causar irritação da pele, é na generalidade um fármaco bastante seguro.<ref>{{citar web|editora=National Institutes Of Health|título=Azelaic Acid Topical|url=http://www.nlm.nih.gov/medlineplus/druginfo/meds/a603020.html|acessodata=9 de setembro de 2013}}</ref> |
|||
Hidroquinona , um tratamento para manchas muito recomendado por dermatologistas, quando aplicado no rosto podem causar manchas na pele, por isso não é recomendável o seu uso.<ref>ihttp://www.andreaandrade.com/site/blog/67/hidroquinona-porque-nao-uso-e-nem-recomendo/ nserir fonte aqui</ref> |
|||
=== |
====Hormonas==== |
||
Em mulheres, o acne pode ser melhorado com o uso de qualquer [[pílula contraceptiva oral combinada]].<ref name=Tyler2013>{{citar periódico |doi=10.1002/14651858.CD004425.pub6 |título=Combined oral contraceptive pills for treatment of acne |jornal=Cochrane Database of Systematic Reviews |ano=2012 |último1=Arowojolu |primeiro1=Ayodele O |último2=Gallo |primeiro2=Maria F |último3=Lopez |primeiro3=Laureen M |último4=Grimes |primeiro4=David A |editor1-last=Arowojolu |editor1-first=Ayodele O |pmid=22786490 |volume=7 |jpágina=CD004425}}</ref> Em teoria, as combinações que contêm [[progestina]]s de terceira ou quarta geração, como o [[desogestrel]], [[norgestimate]] ou [[drospirenona]], podem ser as mais benéficas.<ref name=Tyler2013/> Os [[antiandrógeno]]s, como o [[acetato de ciproterona]] e a [[espironolactona]], têm também sido usados no tratamento de acne.<ref name=Kong2013/> As terapias horminais não devem ser usadas durante a gravidez ou [[amamentação]], uma vez que estão associadas a determinadas [[Doença congénita|doenças congénitas]], como a [[hipospádia]] ou feminização do [[feto]] masculino.<ref name=Kong2013/> |
|||
====Retinoides tópicos==== |
|||
A acne pode levar o rosto a ter cicatrizes, principalmente quando as espinhas são espremidas, pode-se tratar essas cicatrizes com várias técnicas como dermoabrasão (lixamento cirúrgico), preenchimento cutâneo, [[luz intensa pulsátil]] e [[peeling]] médio ou profundo com laser ou com ácidos como o retinóico, co2 fracionado, dependendo do grau da cicatriz{{carece fontes}}. |
|||
Os [[retinoide]]s tópicos são medicamentos com propriedades anti-inflamatórias que atuam ao normalizar o ciclo de vida das células dos folículos.<ref name=Overview/> Constituem um tratamento de primeira linha para pessoas com tom de pele escuro e são conhecidos por proporcionar uma rápida melhoria da hiperpigmentação pós-inflamatória.<ref name=Yin2014>{{citar periódico|autor=Yin NC, McMichael AJ|título=Acne in patients with skin of color: practical management|jornal=American Journal of Clinical Dermatology|volume=15|número=1|jpáginas=7–16|data=Fevereiro de 2014|pmid=24190453|doi=10.1007/s40257-013-0049-1}}</ref> Esta classe de fármacos inclui a [[tretinoína]], o [[adapaleno]] e o [[tazaroteno]].<ref name=Kong2013/> |
|||
== |
====Retinoides orais==== |
||
A [[isotretinoína]] é bastante eficaz no tratamento de acne grave e acne moderado resistentes a outros tratamentos.<ref name=BMJ2013/> As melhorias são observadas geralmente após um ou dois meses de utilização. Após o tratamento inicial, cerca de 80% das pessoas indicam terem tido melhorias e mais de 50% indicam remissão completa.<ref name=BMJ2013/> Cerca de 20% das pessoas necessitam de um segundo tratamento.<ref name=BMJ2013/> Podem, no entanto, ocorrer uma série de efeitos adversos: pele seca, [[Epistaxe|sangramento nasal]], [[Mialgia|dores musculares]], aumento das enzimas do fígado e [[Hiperlipidemia|aumento da quantidade de lípidos no sangue]].<ref name=BMJ2013/> Se usado durante a gravidez, existe um risco elevado de anormalidades no bebé, pelo que as mulheres em idade fértil são aconselhadas a usar [[contracepção]] durante o tratamento. Não existem evidências claras de que o uso de retinoides orais aumenta o risco de efeitos secundários do foro psiquiátrico, como [[Depressão nervosa|depressão]] ou [[suicídio]].<ref name=BMJ2013/> |
|||
Embora existam métodos que levem à sua diminuição ou extinção, não existe uma cura específica, pois a acne não é uma doença específica. Sendo uma doença com base em outros eventos, a sua cura tem ramificações, daí a existência de metodologias. Reconhece-se o [[peróxido de benzoíla]] eficaz contra a [[bactéria]] da acne, que normalmente diminui com a idade, acabando depois dos 21 anos. Em casos especificos, ela pode surgir mesmo depois da adolescência, desencadeada por um desequilíbrio hormonal, mais comumente apresentado em mulheres. |
|||
====Espironolactona==== |
|||
O acne causado pela colonização bacteriana posterior ao bloqueio dos poros pelo excesso de sebo, pode ser tratado com recurso a antibióticos que permitam reduzir a inflamação ao eliminar as bactérias responsáveis. No caso do acne feminino causado pelo aumento da produção ou sensibildiade aos [[androgénios]], pode ser receitada uma [[pílula contracetiva]] com potencial anti androgênico. |
|||
A [[espironolactona]], um [[antagonista da aldosterona]], é um tratamento de acne eficaz em mulheres adultas, embora não seja aprovado para esta finalidade em alguns países. Pensa-se que a eficácia da espironolactona no tratamento do acne se deva à sua capacidade de bloquear os recetores de andrógenos em doses elevadas. Pode ser usada com ou sem um contraceptivo oral.<ref name=Yin2014/> |
|||
Há um medicamento chamado [[Roacutan]], que propõe secar as glândulas sebáceas, eliminando assim a acne para sempre. Os tratamentos realizados com o remédio tem trazido bons resultados. Uma porcentagem de 90% dos usuários tiveram a cura efetiva da acne, enquanto outros 10% após algum tempo ouve o ressurgimento, sendo assim tiveram que refazer o tratamento. Porém o Medicamento tem sérios efeitos colaterais incluindo sangramento nasal, dores musculares, aumento do colesterol e triglicerídeos, dor de cabeça, queda de cabelos podendo ainda causar insuficiência renal. <ref>[http://www.deco.proteste.pt/saude/cuidados-pele/dicas/acne-tem-tratamento- Acne Tem Tratamento]</ref> |
|||
====Terapia combinada==== |
|||
== Ver também == |
|||
A terapia combinada, usando em conjunto medicamentos de diferentes classes, cada um com um diferente mecanismo de ação, tem demonstrado ser uma abordagem mais eficaz no tratemento de acne em relação à monoterapia. As combinações mais usadas são: antibiótico + peróxido de benzoílo, antibiótico + retinoide tópico ou retinoide tópico + peróxido de benzoílo.<ref name=Kong2013/> |
|||
===Procedimentos=== |
|||
* [[Grânulos de Fordyce]] |
|||
A extração dos comedões pode ser temporariamente benéfica em indivíduos que não melhoram com tratemento normal.<ref name=Titus2012/> Um dos procedimentos para alívio imediato é a injeção de [[corticosteroide]]s no comedão inflamado.<ref name=Overview/> |
|||
A [[fototerapia]] é um método que consiste na emissão de pulsos intensos de luz na área afetada, muitas vezes precedida pela aplicação de uma substância fotossenssíbilizante, como o [[ácido aminolevulínico]].<ref name=Pugashetti2013>{{citar periódico|último1=Pugashetti|primeiro1=R|último2=Shinkai|primeiro2=K|título=Treatment of acne vulgaris in pregnant patients|jornal=Dermatol Ther|volume=26|número=4|jpáginas=302–11|data=Julho de 2013|pmid=23914887|doi=10.1111/dth.12077}}</ref> Pensa-se que este processo mate as bactérias e diminua o tamanho e atividade das glândulas sebáceas.<ref name=Pugashetti2013/> À data de 2012, as evidências disponíveis para a fototerapia e terapia laser são insuficientes para recomendar o seu uso em tratamentos de rotina.<ref name=Titus2012/> A fototerapia é bastante dispensiosa e, embora aparente proporcionar alguns benefícios a curto prazo, não existem dados que permitam concluir a sua eficácia a longo prazo ou em casos graves de acne.<ref name=Overview/><ref name=Hamil2009>{{citar periódico |doi=10.1111/j.1365-2133.2009.09047.x |título=Laser and other light therapies for the treatment of acne vulgaris: Systematic review |ano=2009 |último1=Hamilton |primeiro1=F.L. |último2=Car |primeiro2=J. |último3=Lyons |primeiro3=C. |último4=Car |primeiro4=M. |último5=Layton |primeiro5=A. |último6=Majeed |primeiro6=A. |jornal=British Journal of Dermatology |volume=160 |número=6 |jpáginas=1273–85 |pmid=19239470}}</ref> |
|||
{{referências}} |
|||
A [[dermoabrasão]] é um procedimento terapêutico eficaz para diminuir a aparência de cicatrizes atróficas superficiais dos tipos ondulado e de depressão acentuada.<ref name=Levy2012/> No entanto, as cicatrizes do tipo "picador de gelo" não respondem bem ao tratamento com dermoabrasão devido à sua profundidade.<ref name=Levy2012/> No entanto, este procedimento é doloroso e apresenta o potencial de diversos efeitos adversos, como o aumento da [[fotossensibilidade]] da pele, [[Eritema|vermelhidão]] e [[Hipopigmentação|diminuição da pigmentação da pele]]. Com a introdução do ''resurfacing'' laser, esta terapia caiu em desuso.<ref name=Levy2012/> Não existem evidências de que a [[microdermoabrasão]] seja eficaz.<ref name=Titus2012/> |
|||
== Ligações externas == |
|||
*[http://www.versusacne.info/ Versus Acne, Fórum e relatos de tratamento de Acne] |
|||
O ''[[resurfacing]]'' a laser poder ser usado para diminuir as cicatrizes provocadas pelo acne.<ref>{{citar periódico |doi=10.1002/lsm.20659 |título=Successful treatment of acneiform scarring with CO2 ablative fractional resurfacing|ano=2008 |último1=Chapas |primeiro1=Anne M. |último2=Brightman |primeiro2=Lori |último3=Sukal |primeiro3=Sean |último4=Hale |primeiro4=Elizabeth |último5=Daniel |primeiro5=David |último6=Bernstein |primeiro6=Leonard J. |último7=Geronemus |primeiro7=Roy G. |jornal=Lasers in Surgery and Medicine |volume=40 |número=6 |jpáginas=381–6 |pmid=18649382}}</ref> O ''resurfacing'' por fototermólise fracionada ablativa a laser apresenta maior eficácia para a diminuição da visbilidade das cicatrizes de acne em relação à fototermólise não ablativa; no entanto, está associado a uma maior prevalência de hiperpigmentação pós-inflamatória (com duração de cerca de um mês), vermelhidão facial (geralmente 3-14 dias) e dor durante o procedimento.<ref name=Ong2012>{{citar periódico|último1=Ong|primeiro1=MW|último2=Bashir|primeiro2=SJ|título=Fractional laser resurfacing for acne scars: a review|jornal=Br J Dermatol|volume=166|número=6|jpáginas=1160–9|data=Junho de 2012|pmid= 22296284|doi=10.1111/j.1365-2133.2012.10870.x}}</ref> |
|||
A visibilidade das cicatrizes de acne também pode ser diminuída com ''[[peeling]]s'' químicos.<ref name=Levy2012/> Entre os ''peelings'' leves incluiem-se aqueles à base de [[ácido glicólico]], [[ácido láctico]], [[ácido salicílico]], [[solução de Jessner]] ou uma concentração reduzida (20%) de [[ácido tricloroacético]]. Estes tipos de ''peeling'' afetam apenas a [[Epiderme (pele)|camada epidérmica]] e podem ter utilidade no tratamento de cicatrizes superficiais de acne e das alterações na pigmentação resultantes do acne inflamatório.<ref name=Levy2012/> Em concentrações superiores de ácido tricloroacético (30-40%), o ''peeling'' é considerado de potência média e afeta a pele até à [[derme|derme papilar]].<ref name=Levy2012/> Em concentrações superiores a 50%, considera-se ''peeling'' profundo.<ref name=Levy2012/> Os ''peelings'' químicos médios a profundos apresentam maior eficácia em cicatrizes atróficas profundas, embora sejam mais susceptíveis de provocar efeitos adversos, como alterações na pigmentação da pele, infeções ou ''[[milium]]''.<ref name=Levy2012/> |
|||
===Medicina alternativa=== |
|||
Têm sido investigados diversos produtos naturais para o tratamento de pessoas com acne,<ref name="CaoYang2015">{{citar periódico|último1=Cao|primeiro1=Huijuan|último2=Yang|primeiro2=Guoyan|último3=Wang|primeiro3=Yuyi|último4=Liu|primeiro4=Jian Ping|último5=Smith|primeiro5=Caroline A|último6=Luo|primeiro6=Hui|último7=Liu|primeiro7=Yueming|último8=Liu|primeiro8=Jian Ping|título=Complementary therapies for acne vulgaris|ano=2015|doi=10.1002/14651858.CD009436.pub2}}</ref><ref name=Herb2006>{{citar periódico |doi=10.1089/act.2006.12.303 |título=Herbal Medicine for Acne Vulgaris |ano=2006 |último1=Yarnell |primeiro1=Eric |último2=Abascal |primeiro2=Kathy |jornal=Alternative and Complementary Therapies |volume=12 |número=6 |jpáginas=303–9}}</ref> embora não haja evidências que apoiem a sua eficácia.<ref>{{citar periódico|último1=Costa|primeiro1=CS|último2=Bagatin|primeiro2=E|título=Evidence on acne therapy|jornal=São Paulo medical journal = Revista paulista de medicina|data=2013|volume=131|número=3|jpáginas=193–7|pmid=23903269|url=http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1516-31802013000300193&lng=en&nrm=iso&tlng=en}}</ref> No entanto, tem sido sugerida a aplicação tópica de [[óleo de melaleuca]].<ref name=Herb2012>{{citar periódico |doi=10.1111/j.1365-4632.2012.05654.x |título=A review of applications of tea tree oil in dermatology |ano=2013 |último1=Pazyar |primeiro1=Nader |último2=Yaghoobi |primeiro2=Reza |último3=Bagherani |primeiro3=Nooshin |último4=Kazerouni |primeiro4=Afshin |jornal=International Journal of Dermatology |volume=52 |número=7 |jpáginas=784–90 |pmid=22998411}}</ref> |
|||
==Prognóstico== |
|||
O acne geralmente melhora substancialmente por volta dos vinte anos de idade, embora possa persistir durante a vida adulta.<ref name=Nurse09>{{citar periódico|autor=Ramos-e-Silva M, Carneiro SC|título=Acne vulgaris: Review and guidelines|jornal=Dermatology nursing/Dermatology Nurses' Association|volume=21 |número=2 |jpáginas=63–8; quiz 69|data=Março de 2009|pmid=19507372}}</ref> É possível que algumas das cicatrizes se tornem permanentes.<ref name=BMJ2013/> Existem evidências de qualidade que apoiam a ideia de que o acne tem impactos psicológicos negativos, afeta o humor, diminui a auto-estima e está associado a um risco acrescido de [[ansiedade]], [[Depressão nervosa|depressão]] e [[Suicídio|pensamentos suicidas]].<ref name=Bhate2014/> |
|||
==Epidemiologia== |
|||
À data de 2010, o acne afetava em todo o mundo cerca de 650 milhões de pessoas, o que corresponde a cerca de 9,4% da população.<ref name=LancetEpi2012>{{citar periódico |doi=10.1016/S0140-6736(12)61729-2 |título=Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990–2010: A systematic analysis for the Global Burden of Disease Study 2010 |ano=2012 |último1=Vos |primeiro1=Theo |último2=Flaxman |jornal=The Lancet |volume=380 |número=9859 |jpáginas=2163–96 |pmid=23245607}}</ref> É ligeiramente mais comum em mulheres (9,8%) do que em homens (9,0%).<ref name=LancetEpi2012/> No mundo Ocidental, o acne afeta cerca de 90% da população durante a adolescência e pode persistir durante a idade adulta.<ref name=BMJ2013/> Após os 25 anos de idade, o acne afeta 54% das mulheres e 40% dos homens.<ref name=Kong2013/> Considerando todo o período de vida, o acne tem uma prevalência de 85%.<ref name=Kong2013/> Cerca de 20% destes casos são moderados ou graves.<ref name=Bhate2013>{{citar periódico|autor=Bhate K, Williams HC|título=Epidemiology of acne vulgaris.|jornal=The British journal of dermatology|data=March 2013|volume=168|número=3|jpáginas=474–85|pmid=23210645|doi=10.1111/bjd.12149}}</ref> Em pessoas com mais de 40 anos, 1% dos homens e 5% das mulheres apresentam ainda sintomas de acne.<ref name=BMJ2013/> |
|||
A prevalência aparenta ser menor em sociedades rurais.<ref name=Spen2009/> Embora o acne afete pessoas de praticamente todos os [[Etnia|grupos étnicos]],<ref name=Color2010>{{citar periódico|doi=10.3109/09546630903401496 |título=Acne in skin of color: Practical approaches to treatment |ano=2010 |último1=Shah |primeiro1=Sejal K. |último2=Alexis |primeiro2=Andrew F.|jornal=Journal of Dermatological Treatment |volume=21 |número=3 |jpáginas=206–11|pmid=20132053}}</ref> aparenta estar ausente das populações indígenas da [[Papua Nova Guiné]] e do [[Paraguai]].<ref name=Bhate2013/> |
|||
==História== |
|||
Nas civilizações da [[Antiguidade]] [[Antigo Egito|egípcia]], [[Antiga Grécia|grega]] e [[Antiga Roma|romana]], o acne era tratado com [[enxofre]].<ref name=Keri2009>{{citar periódico |autor=Keri J, Shiman M |título=An update on the management of acne vulgaris |jornal=Clin Cosmet Investig Dermatol |volume=17 |número=2 |jpáginas=105–10 |ano=2009 |pmid=21436973 |pmc=3047935 |url=http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3047935/}}</ref> Na década de 1929, foi introduzido o [[peróxido de benzoílo]] como medicamento para o tratamento de acne.<ref>{{citar livro|título=Return to Beautiful Skin|autor=Myra Michelle Eby, Michelle Eby Myra|editora=Basic Health Publications|jpágina=275}}</ref> Na década de 1970, verificou-se que a tretinoína era um tratamento eficaz para a doença,<ref name=pmid4265099>{{citar periódico |pmid=4265099 |ano=1973 |título=Tretinoin (retinoic acid) in acne |volume=15 |número=1 |jpáginas=3 |jornal=The Medical letter on drugs and therapeutics}}</ref> Em 1980 foi introduzida a isotretinoína como tratamento,<ref name=pmid6107678>{{citar periódico |doi=10.1016/S0140-6736(80)92273-4 |título=13-Cis Retinoic Acid and Acne |ano=1980 |último1=Jones |primeiro1=H |jornal=The Lancet |volume=316 |número=8203 |jpáginas=1048–9 |pmid=6107678}}</ref> embora se tenha verificado ao longo da década seguinte que se tratava de um [[Teratologia|teratógeno]] capaz de provocar malformações congénitas durante a gravidez. Nos Estados Unidos, entre 1982 e 2003, cerca de 2000 mulheres engravidaram durante o tratamento com este fármaco, tendo a maior parte dos casos resultado em [[aborto]] ou [[aborto espontâneo]].<ref name=pmid17214828>{{citar periódico |doi=10.1111/j.1365-2125.2006.02837.x |título=Isotretinoin, pregnancies, abortions and birth defects: A population-based perspective |ano=2007 |último1=Bérard |primeiro1=Anick |último2=Azoulay |primeiro2=Laurent |último3=Koren |primeiro3=Gideon |último4=Blais |primeiro4=Lucie |último5=Perreault |primeiro5=Sylvie |último6=Oraichi |primeiro6=Driss |jornal=British Journal of Clinical Pharmacology |volume=63 |número=2 |jpáginas=196–205 |pmid=17214828 |pmc=1859978}}</ref><ref name=pmid9580798>{{citar periódico |doi=10.1046/j.1365-2133.1998.02123.x |título=The prescription of isotretinoin to women: Is every precaution taken? |ano=1998 |último1=Holmes |último2=Bankowska |último3=MacKie |jornal=British Journal of Dermatology |volume=138 |número=3 |jpáginas=450–55 |pmid=9580798 |primeiro1=SC |primeiro2=U |primeiro3=RM}}</ref> |
|||
==Sociedade e cultura== |
|||
===Custo=== |
|||
Os custos económico e social do tratamento do acne são substanciais. Nos Estados Unidos, o acne é responsável por mais de 5 milhões de consultas clínicas e apresenta custos indiretos superiores a 2,5 mil milhões de [[Dólar dos Estados Unidos|dólares]].<ref name=Knutsen2012/> |
|||
===Estigma social=== |
|||
O desconhecimento ou informação errada sobre as causas e factores agravantes do acne entre a população são comuns, atribuindo-se muitas vezes a culpa pela doença às próprias pessoas.<ref name=Goodman2006>{{citar periódico|autor=Goodman G|título=Acne--natural history, facts and myths|jornal=Australian Family Physician|volume=35|número=8|jpáginas=613–6|data=Agosto de 2006|pmid=16894437|url=http://www.racgp.org.au/afpbackissues/2006/200608/20060805goodman.pdf}}</ref> Esta culpabilização pode agravar ainda mais a perda de auto-estima.<ref name=Goodman2006/> O acne e as cicatrizes que dele resultam têm sido associadas a dificuldades de socialização significativas que podem persistir durante a idade adulta.<ref name=Brown2013>{{citar periódico|autor=Brown MM, Chamlin SL, Smidt AC|título=Quality of life in pediatric dermatology|jornal=Dermatologic Clinics|volume=31|número=2|jpáginas=211–21|data=Abril de 2013|pmid=23557650|doi=10.1016/j.det.2012.12.010}}</ref> |
|||
==Investigação== |
|||
Em 2007 foi anunciada a primeira [[Sequenciação de ADN|sequenciação]] do [[genoma]] de um [[fago|bacteriófago]] da ''[[Propionibacterium acnes|P. acnes]]'' (PA6). Os autores sugeriram aplicar esta investigação no desenvolvimento de uma [[fagoterapia]] para o tratamento de acne, de forma a superar os problemas associados ao uso continuado de antibióticos, como a resistência antibiótica.<ref name=Farrar2007>{{citar periódico |doi=10.1128/JB.00106-07 |título=Genome Sequence and Analysis of a Propionibacterium acnes Bacteriophage |ano=2007 |último1=Farrar |primeiro1=M. D. |último2=Howson |primeiro2=K. M. |último3=Bojar |primeiro3=R. A. |último4=West |primeiro4=D. |último5=Towler |primeiro5=J. C. |último6=Parry |primeiro6=J. |último7=Pelton |primeiro7=K. |último8=Holland |primeiro8=K. T. |jornal=Journal of Bacteriology |volume=189 |número=11 |jpáginas=4161–67 |pmid=17400737 |pmc=1913406}}</ref> |
|||
Uma [[vacina]] contra o acne inflamatório foi testada com eficácia em ratos de laboratório, mas ainda não se demonstrou ser eficaz em seres humanos.<ref name=Kao2009>{{citar periódico|autor=Kao M, Huang CM|título=Acne vaccines targeting Propionibacterium acnes|jornal=Giornale italiano di dermatologia e venerologia |volume=144|número=6|jpáginas=639-43|pmid= 19907403}}</ref> No entanto, este tipo de vacina tem levantado algumas preocupações sobre o facto de se estar a criar uma vacina destinada a neutralizar uma comunidade estável e normal de bactérias da pele, capaz de a proteger da colonização por microorganismos mais nocivos.<ref>{{Citar web |autor=MacKenzie, D. |data=Setembro de 2011 |título=In development: a vaccine for acne |url=http://www.newscientist.com/article/dn20958-in-development-a-vaccine-for-acne.html#.VRoBMbqL6QY |publicado=New Scientist |acessodata=18 de maio de 2015}}</ref> |
|||
{{referências|col=2}} |
|||
{{commons|Category:Acne}} |
{{commons|Category:Acne}} |
||
Revisão das 01h02min de 18 de maio de 2015
| Acne | |
|---|---|
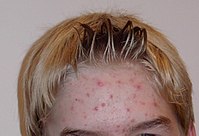
| Acne na testa de um jovem na puberdade | |
| Especialidade | dermatologia, medicina geral e familiar |
| Classificação e recursos externos | |
| CID-10 | L70.0 |
| CID-9 | 706.1 |
| CID-11 | 1892393023 |
| OMIM | 604324 |
| DiseasesDB | 10765 |
| MedlinePlus | 000873 |
| eMedicine | derm/2 |
| MeSH | D000152 |
Acne é uma condição cutânea de longa duração caracterizada por áreas de pontos negros, pontos brancos, pústulas, pele oleosa e possibilidade de aparecimento de cicatrizes.[1][2] As consequências na aparência podem provocar ansiedade, diminuição da autoestima e, em casos extremos, depressão e pensamentos de suicídio.[3][4]
Estima-se que 80% dos casos tenham origem genética.[2] O papel da dieta enquanto causa ainda não é claro.[2] A higiene ou a luz do sol não parecem ter qualquer influência.[2] No entanto, o tabagismo aumenta o risco de vir a desenvolver acne e a sua gravidade.[5] O acne afeta principalmente a pele com elevado número de glândulas sebáceas, como o rosto, a parte superior do peito e as costas.[6] Durante a puberdade, em ambos os sexos, o aparecimento do acne deve-se muitas vezes ao aumento da quantidade de andrógenos como a testosterona,[7] A estando também envolvida a bactéria Propionibacterium acnes.[7]
Estão disponíveis muitas opções de tratamento destinadas a melhorar a aparência do acne, entre as quais alterações ao estilo de vida e medicação. Ingerir hidratos de carbono simples em menor quantidade, como o açúcar, pode ajudar.[8] Os tratamentos mais comuns são a aplicação tópica de peróxido de benzoílo, ácido salicílico e ácido azelaico.[9] Estão também disponíveis antibióticos e retinoides tópicos e orais.[9] No entanto, é possível que possam provocar resistência antibiótica.[10] Em mulheres, algumas pílulas contraceptivas orais combinadas podem ser benéficas no tratamento.[9] A isotretinoína oral geralmente só é administrada em casos graves devido aos efeitos secundários.[9] Alguns especialistas recomendam o tratamento agressivo e numa fase precoce de modo a diminuir o impacto a longo prazo na pessoa.[4]
O acne ocorre de forma comum durante a adolescência, estimando-se que afete entre 80 a 90% dos adolescentes no mundo ocidental.[11][12][13] Nalgumas sociedades rurais a prevalência é menor.[13][14] Em 2010, estima-se que o acne tenha afetado 650 milhões de pessoas à escala global, o que o torna a 8ª doença mais comum em todo o mundo.[15] O acne pode também surgir antes e após a puberdade.[16] Embora a doença seja muito menos comum em adultos do que na adolescência, cerca de metade das pessoas na casa dos 20 e 30 anos continuam a ter acne,[2] e cerca de 4% continuam a ter a partir dos 40 anos.[2]
Classificação
O acne é geralmente classificado como ligeiro, moderado ou grave, conforme a gravidade. Este tipo de categorização pode ser um fator importante para determinar um regime terapêutico adequado.[12] O acne moderado é definido pela presença de [[Comedão |pontos negros e brancos]] limitada ao rosto, com ocorrência ocasional de lesões inflamadas.[12] O acne pode ser considerado de alguma gravidade quando se verifica maior número de pápulas e pústulas inflamatórias no rosto em comparação com os casos moderados, e quando também se verificam lesões de acne no tronco.[12] Por último, diz-se que ocorre acne grave quando as lesões características do rosto são nódulos e cistoss e se verifica envolvimento extensivo da região do tronco.[12] Alguns dos nódulos de grande dimensão eram enteriormente denominados cistos, tendo sido usado o termo "nódulo-cístico" para descrever casos graves de acne inflamatório.[17]
Sinais e sintomas
Entre as características mais comuns do acne estão a seborreia (aumento da secrção das glândulas sebáceas), presença de comedões (pontos negros ou brancos), pápulas, pústulas, nódulos (páuplas de grande dimensão]] e possibilidade de ocorrência de cicatrizes.[1][18] A aparência do acne varia consoante a cor da pele. A doença pode provocar problemas psicológicos e sociais.[12]
Cicatrizes
As cicatrizes do acne são o resultado da inflamação da camada dérmica da pele provocada pelo acne, estimando-se que ocorram em 95% das pessoas com a doença.[19] A cicatriz é criada pela resposta anormal de reparação que se segue à inflamação dérmica.[19] A probabilidade de ocorrer cicatrização é maior nos casos de acne nódulo-cístico, mas pode ocorrer em qualquer forma de acne.[19] A classificação das cicatrizes de acne baseia-se no facto da resposta anormal de reparação posterior à inflamação provocar ou depósito excessivo de colagénio ou, por outro lado, provocar perda de colagénio no local da lesão de acne.[19]
As cicatrizes de acne atróficas são o tipo mais comum de cicatrizes de acne e derivam da perda de colagénio durante a resposta de cicatrização. As cicatrizes atróficas podem ser do tipo "picador de gelo" (ice-picker), onduladas (rolling) ou com depressão acentuada (boxcar). As cicatrizes do tipo "picador de gelo" são geralmente estreitas (largura < 2 mm) e profundas, prolongando-se até à derme. As cicatrizes onduladas acentada são maiores do que as do tipo "picador de gelo" (4-5 mm de largura) e têm forma semelhante a uma onda. As cicatrizes com depressão acentuada são redondas ou ovais, com margens bem definidas e cuja largura varia entre 1,5 e 4 mm.[19]
As cicatrizes hipertróficas são menos comuns e são caracterizadas por maior quantidade de colegénio após a resposta anormal de reparação anormal.[19] São cicatrizes firmes e elevadas em relação à pele.[19][20] As cicatrizes hipertróficas restringem-se aos limites originais da ferida, enquanto que as cicatrizes queloidianas podem formar tecido fibroso para além destes limites. As cicatrizes queloidianas de acne geralmente ocorrem em homens e no tronco, e não no rosto.[19]
Pigmentação
A hiperpigmentação pós-inflamatória é geralmente o resultado de acne cístico ou nodular (inchaços dolorosos que permanecem no interior da pele). Estes inchaços muitas vezes deixam uma mancha vermelha, mesmo após a lesão original ter sido resolvida. A hiperpigmentação pós-inflamatória ocorre com maior frequência em pesssoas com tom de pele escuro.[21] A alteração de cor da cicatriz não é permanente e pode ser prevenida evitando a irritação do nódulo ou cisto. Estas cicatrizes podem desaparecer com o tempo. No entanto, se não forem tratadas pode durar meses, anos ou tornarem-se permanentes em casos de lesão das camadas mais profundas da pele.[22] A utilização diária de protetor solar de fator 15 ou superior pode diminuir a pigmanteção associada ao acne.[22]
Causas
Genéticas
A predisposição de determinadas pessoas para o acne pode ser explicada em parte por uma componente genética, a qual tem sido apoiada por estudos em gémeos e estudos que analisaram a prevalência de acne entre parentes do primeiro grau.[23] A genética da susceptibilidade ao acne é provavelmente poligénica, uma vez que a doenla não obeece ap padrão de herança mendeliana clássico. Existem vários genes possivelmente relacionados com o acne, incluindo polimorfismos no Factor de necrose tumoral alfa, IL-1 alpha e CYP1A1[11]
Hormonal
A atividade hormonal, como o ciclo menstrual e a puberdade, podem contribuir para a formação de acne. Durante a puberdade, o aumento das hormonas sexuais, denominadas andrógenos, provoca o crescimento das glândulas foliculares, fazendo com que produzam maior quantidade de sebo.[6][24] Durante a gravidez verifica-se um aumento semelhante de andrógenos, aumentando também a produção de sebo.[25]
Existem várias hormonas que têm sido associadas ao acne, entre as quais os andrógenos testosterona, di-hidrotestosterona (DHT) e desidroepiandrosterona (DHEAS), assim como o fator de crescimento semelhante à insulina tipo 1 (IGF-I) e hormona do crescimento.[26] O uso de esteroides anabolizantes pode ter ação idêntica.[27]
É pouco comum o desenvolvimento de acne entre os 21 e 25 anos de idade.[28] O acne em mulheres adultas pode ser devido à gravidez ou à síndrome do ovário policístico.[29]
Infeções
A Propionibacterium acnes é o organismo anaeróbio de que se suspeita contribuir para o desenvolvimento de acne, embora o seu papel exato no processo não esteja ainda claro.[23][30] Existem sub-estirpes específicas de P. acnes associadas à pele normal, enquanto outras estão associadas ao acne inflamatório moderado e grave.[31] Não é ainda claro se estas espécies pouco desejáveis evoluem no local ou são adquiridas, ou possivelmente ambas as situações, dependendo da pessoa. Estas estirpes têm a capacidade de se adaptar, alterar ou perpetuar o ciclo anormal de inflamação, produção sebácea e obstrução dos poros.[32] A infeção pelo parasita acarídeo Demodex está também associada ao desenvolvimento de acne.[18][33] No entanto, não é ainda claro se a erradicação destes ácaros provoca melhorias na doença.[33]
Estilo de vida e alimentos
Fumar aumenta o risco de desenvolver acne.[5] Para além disso, a gravidade da doença aumenta em função do número de cigarros que a pessoa fuma por dia.[5] A relação entre a dieta e o acne é pouco clara, uma vez que não existem evidências de qualidade.[34] No entanto, uma dieta com elevada carga glicêmica está associada ao agravamento do acne.[8][35] Existem evidências fracas de uma associação positiva entre o consumo de leite e o aumento da prevalência e gravidade da doença.[33][36][37][38] Outras associações, como o chocolate ou o sal, não são comprovadas por evidências.[36] No entanto, o chocolate também contém uma quantidade varável de açúcar, que pode levar a uma carga glicémica elevada, e é muitas vezes preparado com leite. Pode também existir uma relação entre o acne e o metabolismo da insulina. Um ensaio verificou existir uma relação entre o acne e a obesidade.[39] Quando excedida a dose diária recomendada, a vitamina B12 pode desencadear erupções acneiformes ou exacerbar o acne existente.[40]
Psicológicas
Embora a relação entre o acne e o stresse ainda seja alvo de debate, a investigação indica que o aumento de gravidade no acne está associada a um maior nível de stresse.[41][42]
Fisiopatologia

O acne desenvolve-se em resultado de bloqueios nos folículos pilosos. Pensa-se que estes bloqueios ocorram devido a quatro processos anormais: uma produção de sebo superior ao normal (influenciada por andrógenos); depósitos de queratina em excesso que causam a formação de comedões; colonização dos folículos pela bactéria Propionibacterium acnes; e a libertação local de químicos pró-inflamatórios na pele.[31]
As alterações patológicas iniciais são o depósito em excesso da proteína queratina e de sebo no folículo piloso, o que provoca a formação de um tampão, ou microcomedão.[6] Durante a adrenarca, o aumento da quantidade de desidroepiandrosterona provoca o alargamento das glândulas sebáceas e aumenta a produção de sebo. Um microcomedão pode aumentar de tamanho para formar um comedão aberto (ponto negro) ou fechado. A cor negra de um ponto negro deve-se à oxidação da melanina, o pigmento da pele.[12]
Os comedões são o resultado do entupimento das glândulas sebáceas com células de pele mortas e sebo, um óleo natural da pele.[6] Nestas condições, a Propionibacterium acnes, uma bactéria comensal que ocorre naturalmente, pode provocar inflamação dentro e à volta do folículo. Isto provoca lesões inflamatórias (pápulas, pústulas infetadas ou nódulos) na derme à volta do comedão ou microcomedão, o que por su avez provoca vermelhidão e pode provocar cicatrização ou hiperpigmentação.[6][43][44] O acne grave é inflamatório, embora o acne também possa ser não inflamatório.[28]
Diagnóstico
Existem várias escalas para medir a gravidade do acne vulgar, entre as quais:
- Escala de Leeds: quantifica e categoriza as lesões entre inflamatórias e não inflamatórias, variando entre 0 e 10,0.[45]
- Escala de Cook: utiliza fotografias para determinar a gravidade entre 0 e 8.[46]
- Escala de Pillsbury: classifica a gravidade entre 1 (menos grave) e 4 (mais grave).[47]
Diagnóstico diferencial
As condições semelhantes incluem, entre outras, rosácea, foliculite, queratose pilar, dermatite perioral e angiofibroma.[12] A idade é um dos fatores que pode ajudar o médico a diferenciar estas doenças. As doenças de pele como a dermatite perioral e a queratose pilar tendem a ocorrer com maior frequência na infância, enquanto que a rosácea tende a ocorrer com maior frequência em adultos mais velhos.[12] A vermelhidão facial espoletada pelo consumo de álcool ou comida condimentada é sugestiva de rosácea.[48] A presença de comedões pode também auxiliar os profissionais de saúde a distinguir o acne de doenças de pele com aparência semelhante.[9]
Tratamento
Existem diversos tratamentos para o acne, incluindo peróxido de benzoílo, antibióticos, retinoides, medicamentos anti-seborreicos, medicamentos antiandrogénicos, tratamentos hormonais, ácido salicílico, hidroxiácido, ácido azelaico, nicotinamida e sabonetes queratolíticos.[49] Os tratamentos podem ser agrupados em quatro grupos, de acordo com a forma como atuam: normalização da descamação da pele e da produção de sebo no poro de modo a impedir o seu bloqueio; morte da bactéria P. acnes; efeito anti-inflamatório; e manipulação hormonal.[6]
Entre os tratamentos médicos mais comuns estão as terapias de aplicação tópica, como os retinoides, antibióticos e peróxido de benzoílo, e as terapias sistémicas, como os retinoides orais, antibióticos orais e agentes hormonais.[12][50] Outros procedimentos, como a fototerapia ou terapia laser, não são considerados tratamentos de primeira linha e geralmente têm apenas um papel auxiliar devido ao seu elevado custo e poucas evidências de eficácia.[50]
Medicação
Peróxido de benzoílo

O peróxido de benzoílo é um tratamento de primeira linha para acne leve a moderado devido à sua elevada eficácia e poucos efeitos adversos (sobretudo dermatite por irritação). Atua contra a bactéria P. acnes, ajuda a prevenir a formação de comedões (pontos negros e brancos) e tem propriedades anti-inflamatórias.[6] Nos casos em que se verificam efeitos adversos, estes geralmente incluem desidratação da pele, ligeira vermelhidão e esfoliação ocasional.[51] Este medicamento aumenta a sensibilidade à luz do sol, pelo que se recomenda o uso de protetor solar durante o tratamento para prevenir queimaduras solares. Tem-se verificado que o peróxido de benzoílo tem praticamente a mesma eficácia dos antibióticos mas, ao contrário destes, não provoca resistência antibiótica.[51] O peróxido de benzoílo pode ser combinado com um antibiótico ou retinoide de aplicação tópica, como a associação peróxido de benzoílo/Clindamicina e peróxido de benzoílo/adapaleno, respetivamente.[21]
Antibióticos
Os antibióticos de aplicação tópica são frequentemente usados no tratamento de acne leve a moderado.[12] Os antibióticos de administração oral estão indicados em casos moderados a graves de acne inflamatório devido à sua atividade antimicrobiana contra a bactéria P. acnes e às suas propriedades anti-inflamatórias.[6][12][51][2] No entanto, com o aumento da resistência da P. acnes em todo o mundo, os antibióticos estão gradualmente a perder a eficácia.[51] Entre os antibióticos mais usados, tanto tópicos como orais, estão a eritromicina, clindamicina, metronidazol e tetraciclinas como a doxiciclina e a minociclina.[25] O uso de eritromicina e clindamicina é considerado seguro durante a gravidez devido à absorção sistémica desprezível.[25] A nadifloxacina e a dapsona são outros antibióticos tópicos que podem ser usados no tratamento de acne em mulheres grávidas, embora tenham sido sujeitos a menos estudos.[25] Recomenda-se que, assim que a doença mostrar sinais de melhoria, sejam interrompidos os antibióticos orais e sejam usados retinoides tópicos.[9]
Ácido salicílico
O ácido salicílico é um beta-hidroxiácido com propriedades bacteriostáticas e queratolíticas.[52][53] O ácido salicílico abre ainda os poros obstruídos e promove a descamação das células epiteliais da pele.[52] No entanto, o ácido salicílico é menos eficaz do que a terapêutica de reinoides.[12] Em indivíduos com tipos de pele mais escura que usam ácido salicílico, tem-se observado hiperpigmentação.[6]
Ácido azelaico
O ácido azelaico tem demonstrado ser eficaz em casos de acne leve a moderado, quando aplicado de forma tópica em concentrações de 20%.[43] É necessária a aplicação duas vezes ao dia durante seis meses, tendo este tratamento a mesma eficácia do peróxido de benzoílo a 5%, isotretinoina a 0,05% e eritromicina a 2%.[54] Pensa-se que a eficácia do ácido azelaico no tratamento de acne se deva às suas propriedades antibacterianas, anti-inflamatórias e antiqueratinizantes.[43] Embora possa ocasionalmente causar irritação da pele, é na generalidade um fármaco bastante seguro.[55]
Hormonas
Em mulheres, o acne pode ser melhorado com o uso de qualquer pílula contraceptiva oral combinada.[56] Em teoria, as combinações que contêm progestinas de terceira ou quarta geração, como o desogestrel, norgestimate ou drospirenona, podem ser as mais benéficas.[56] Os antiandrógenos, como o acetato de ciproterona e a espironolactona, têm também sido usados no tratamento de acne.[25] As terapias horminais não devem ser usadas durante a gravidez ou amamentação, uma vez que estão associadas a determinadas doenças congénitas, como a hipospádia ou feminização do feto masculino.[25]
Retinoides tópicos
Os retinoides tópicos são medicamentos com propriedades anti-inflamatórias que atuam ao normalizar o ciclo de vida das células dos folículos.[6] Constituem um tratamento de primeira linha para pessoas com tom de pele escuro e são conhecidos por proporcionar uma rápida melhoria da hiperpigmentação pós-inflamatória.[21] Esta classe de fármacos inclui a tretinoína, o adapaleno e o tazaroteno.[25]
Retinoides orais
A isotretinoína é bastante eficaz no tratamento de acne grave e acne moderado resistentes a outros tratamentos.[12] As melhorias são observadas geralmente após um ou dois meses de utilização. Após o tratamento inicial, cerca de 80% das pessoas indicam terem tido melhorias e mais de 50% indicam remissão completa.[12] Cerca de 20% das pessoas necessitam de um segundo tratamento.[12] Podem, no entanto, ocorrer uma série de efeitos adversos: pele seca, sangramento nasal, dores musculares, aumento das enzimas do fígado e aumento da quantidade de lípidos no sangue.[12] Se usado durante a gravidez, existe um risco elevado de anormalidades no bebé, pelo que as mulheres em idade fértil são aconselhadas a usar contracepção durante o tratamento. Não existem evidências claras de que o uso de retinoides orais aumenta o risco de efeitos secundários do foro psiquiátrico, como depressão ou suicídio.[12]
Espironolactona
A espironolactona, um antagonista da aldosterona, é um tratamento de acne eficaz em mulheres adultas, embora não seja aprovado para esta finalidade em alguns países. Pensa-se que a eficácia da espironolactona no tratamento do acne se deva à sua capacidade de bloquear os recetores de andrógenos em doses elevadas. Pode ser usada com ou sem um contraceptivo oral.[21]
Terapia combinada
A terapia combinada, usando em conjunto medicamentos de diferentes classes, cada um com um diferente mecanismo de ação, tem demonstrado ser uma abordagem mais eficaz no tratemento de acne em relação à monoterapia. As combinações mais usadas são: antibiótico + peróxido de benzoílo, antibiótico + retinoide tópico ou retinoide tópico + peróxido de benzoílo.[25]
Procedimentos
A extração dos comedões pode ser temporariamente benéfica em indivíduos que não melhoram com tratemento normal.[9] Um dos procedimentos para alívio imediato é a injeção de corticosteroides no comedão inflamado.[6]
A fototerapia é um método que consiste na emissão de pulsos intensos de luz na área afetada, muitas vezes precedida pela aplicação de uma substância fotossenssíbilizante, como o ácido aminolevulínico.[57] Pensa-se que este processo mate as bactérias e diminua o tamanho e atividade das glândulas sebáceas.[57] À data de 2012, as evidências disponíveis para a fototerapia e terapia laser são insuficientes para recomendar o seu uso em tratamentos de rotina.[9] A fototerapia é bastante dispensiosa e, embora aparente proporcionar alguns benefícios a curto prazo, não existem dados que permitam concluir a sua eficácia a longo prazo ou em casos graves de acne.[6][58]
A dermoabrasão é um procedimento terapêutico eficaz para diminuir a aparência de cicatrizes atróficas superficiais dos tipos ondulado e de depressão acentuada.[19] No entanto, as cicatrizes do tipo "picador de gelo" não respondem bem ao tratamento com dermoabrasão devido à sua profundidade.[19] No entanto, este procedimento é doloroso e apresenta o potencial de diversos efeitos adversos, como o aumento da fotossensibilidade da pele, vermelhidão e diminuição da pigmentação da pele. Com a introdução do resurfacing laser, esta terapia caiu em desuso.[19] Não existem evidências de que a microdermoabrasão seja eficaz.[9]
O resurfacing a laser poder ser usado para diminuir as cicatrizes provocadas pelo acne.[59] O resurfacing por fototermólise fracionada ablativa a laser apresenta maior eficácia para a diminuição da visbilidade das cicatrizes de acne em relação à fototermólise não ablativa; no entanto, está associado a uma maior prevalência de hiperpigmentação pós-inflamatória (com duração de cerca de um mês), vermelhidão facial (geralmente 3-14 dias) e dor durante o procedimento.[60]
A visibilidade das cicatrizes de acne também pode ser diminuída com peelings químicos.[19] Entre os peelings leves incluiem-se aqueles à base de ácido glicólico, ácido láctico, ácido salicílico, solução de Jessner ou uma concentração reduzida (20%) de ácido tricloroacético. Estes tipos de peeling afetam apenas a camada epidérmica e podem ter utilidade no tratamento de cicatrizes superficiais de acne e das alterações na pigmentação resultantes do acne inflamatório.[19] Em concentrações superiores de ácido tricloroacético (30-40%), o peeling é considerado de potência média e afeta a pele até à derme papilar.[19] Em concentrações superiores a 50%, considera-se peeling profundo.[19] Os peelings químicos médios a profundos apresentam maior eficácia em cicatrizes atróficas profundas, embora sejam mais susceptíveis de provocar efeitos adversos, como alterações na pigmentação da pele, infeções ou milium.[19]
Medicina alternativa
Têm sido investigados diversos produtos naturais para o tratamento de pessoas com acne,[61][62] embora não haja evidências que apoiem a sua eficácia.[63] No entanto, tem sido sugerida a aplicação tópica de óleo de melaleuca.[64]
Prognóstico
O acne geralmente melhora substancialmente por volta dos vinte anos de idade, embora possa persistir durante a vida adulta.[49] É possível que algumas das cicatrizes se tornem permanentes.[12] Existem evidências de qualidade que apoiam a ideia de que o acne tem impactos psicológicos negativos, afeta o humor, diminui a auto-estima e está associado a um risco acrescido de ansiedade, depressão e pensamentos suicidas.[33]
Epidemiologia
À data de 2010, o acne afetava em todo o mundo cerca de 650 milhões de pessoas, o que corresponde a cerca de 9,4% da população.[65] É ligeiramente mais comum em mulheres (9,8%) do que em homens (9,0%).[65] No mundo Ocidental, o acne afeta cerca de 90% da população durante a adolescência e pode persistir durante a idade adulta.[12] Após os 25 anos de idade, o acne afeta 54% das mulheres e 40% dos homens.[25] Considerando todo o período de vida, o acne tem uma prevalência de 85%.[25] Cerca de 20% destes casos são moderados ou graves.[23] Em pessoas com mais de 40 anos, 1% dos homens e 5% das mulheres apresentam ainda sintomas de acne.[12]
A prevalência aparenta ser menor em sociedades rurais.[14] Embora o acne afete pessoas de praticamente todos os grupos étnicos,[66] aparenta estar ausente das populações indígenas da Papua Nova Guiné e do Paraguai.[23]
História
Nas civilizações da Antiguidade egípcia, grega e romana, o acne era tratado com enxofre.[67] Na década de 1929, foi introduzido o peróxido de benzoílo como medicamento para o tratamento de acne.[68] Na década de 1970, verificou-se que a tretinoína era um tratamento eficaz para a doença,[69] Em 1980 foi introduzida a isotretinoína como tratamento,[70] embora se tenha verificado ao longo da década seguinte que se tratava de um teratógeno capaz de provocar malformações congénitas durante a gravidez. Nos Estados Unidos, entre 1982 e 2003, cerca de 2000 mulheres engravidaram durante o tratamento com este fármaco, tendo a maior parte dos casos resultado em aborto ou aborto espontâneo.[71][72]
Sociedade e cultura
Custo
Os custos económico e social do tratamento do acne são substanciais. Nos Estados Unidos, o acne é responsável por mais de 5 milhões de consultas clínicas e apresenta custos indiretos superiores a 2,5 mil milhões de dólares.[5]
Estigma social
O desconhecimento ou informação errada sobre as causas e factores agravantes do acne entre a população são comuns, atribuindo-se muitas vezes a culpa pela doença às próprias pessoas.[4] Esta culpabilização pode agravar ainda mais a perda de auto-estima.[4] O acne e as cicatrizes que dele resultam têm sido associadas a dificuldades de socialização significativas que podem persistir durante a idade adulta.[73]
Investigação
Em 2007 foi anunciada a primeira sequenciação do genoma de um bacteriófago da P. acnes (PA6). Os autores sugeriram aplicar esta investigação no desenvolvimento de uma fagoterapia para o tratamento de acne, de forma a superar os problemas associados ao uso continuado de antibióticos, como a resistência antibiótica.[74]
Uma vacina contra o acne inflamatório foi testada com eficácia em ratos de laboratório, mas ainda não se demonstrou ser eficaz em seres humanos.[75] No entanto, este tipo de vacina tem levantado algumas preocupações sobre o facto de se estar a criar uma vacina destinada a neutralizar uma comunidade estável e normal de bactérias da pele, capaz de a proteger da colonização por microorganismos mais nocivos.[76]
Referências
- ↑ a b Adityan B, Kumari R, Thappa DM (Maio de 2009). «Scoring systems in acne vulgaris». Indian Journal of Dermatology, Venereology and Leprology. 75 (3): 323–6. PMID 19439902. doi:10.4103/0378-6323.51258
- ↑ a b c d e f g Bhate, K; Williams, HC (Março de 2013). «Epidemiology of acne vulgaris.». The British journal of dermatology. 168 (3): 474–85. PMID 23210645. doi:10.1111/bjd.12149
- ↑ Barnes LE, Levender MM, Fleischer AB Jr, Feldman SR (Abril de 2012). «Quality of life measures for acne patients». Dermatologic Clinics. 30 (2): 293–300. PMID 22284143. doi:10.1016/j.det.2011.11.001
- ↑ a b c d Goodman, G (Julho de 2006). «Acne and acne scarring–the case for active and early intervention». Australian family physician. 35 (7): 503–4. PMID 16820822 Erro de citação: Código
<ref>inválido; o nome "Goodman2006" é definido mais de uma vez com conteúdos diferentes - ↑ a b c d Knutsen-Larson S, Dawson AL, Dunnick CA, Dellavalle RP (Janeiro de 2012). «Acne vulgaris: pathogenesis, treatment, and needs assessment». Dermatologic Clinics. 30 (1): 99–106. PMID 22117871. doi:10.1016/j.det.2011.09.001
- ↑ a b c d e f g h i j k l Benner N, Sammons D (Setembro de 2013). «Overview of the treatment of acne vulgaris». Osteopathic Family Physician. 5 (5). doi:10.1016/j.osfp.2013.03.003 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b James WD (Abril de 2005). «Acne». New England Journal of Medicine. 352 (14). PMID 15814882. doi:10.1056/NEJMcp033487 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b Mahmood SN, Bowe WP (April 2014). «Diet and acne update: carbohydrates emerge as the main culprit». Journal of drugs in dermatology: JDD. 13 (4). PMID 24719062 Parâmetro desconhecido
|jpáginas=ignorado (ajuda); Verifique data em:|data=(ajuda) - ↑ a b c d e f g h i Titus S, Hodge J (Outbro de 2012). «Diagnosis and treatment of acne». American family physician. 86 (8). PMID 23062156 Parâmetro desconhecido
|jpáginas=ignorado (ajuda); Verifique data em:|data=(ajuda) - ↑ Beylot, C; Auffret, N; Poli, F; Claudel, JP; Leccia, MT; Del Giudice, P; Dreno, B (Março de 2014). «Propionibacterium acnes: an update on its role in the pathogenesis of acne.». Journal of the European Academy of Dermatology and Venereology : JEADV. 28 (3). PMID 23905540. doi:10.1111/jdv.12224 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b Taylor, Marisa; Gonzalez, Maria; Porter, Rebecca (Maio–Junho de 2011). «Pathways to inflammation: acne pathophysiology». European Journal of Dermatology. 21 (3). PMID 21609898. doi:10.1684/ejd.2011.1357 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b c d e f g h i j k l m n o p q r s t u Dawson AL, Dellavalle RP (Maio de 2013). «Acne vulgaris». BMJ. 346 (5). PMID 23657180. doi:10.1136/bmj.f2634 Parâmetro desconhecido
|jpágina=ignorado (ajuda) - ↑ a b Berlin, David J. Goldberg, Alexander L. Acne and Rosacea Epidemiology, Diagnosis and Treatment. London: Manson Pub. ISBN 9781840766165 Parâmetro desconhecido
|jpágina=ignorado (ajuda) - ↑ a b Spencer EH, Ferdowsian, Barnard ND (Abril de 2009). «Diet and acne: a review of the evidence.». International Journal of Dermatology. 48 (4). PMID 19335417. doi:10.1111/j.1365-4632.2009.04002.x Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Hay, RJ; Johns, NE; Williams, HC; Bolliger, IW; Dellavalle, RP; Margolis, DJ; Marks, R; Naldi, L; Weinstock, MA; Wulf, SK; Michaud, C; J L Murray, C; Naghavi, M (Outubro 2013). «The Global Burden of Skin Disease in 2010: An Analysis of the Prevalence and Impact of Skin Conditions». The Journal of investigative dermatology. 134 (6). PMID 24166134. doi:10.1038/jid.2013.446 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Admani S, Barrio VR (Novembro de 2013). «Evaluation and treatment of acne from infancy to preadolescence». Dermatologic therapy. 26 (6). PMID 24552409. doi:10.1111/dth.12108 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Thiboutot, Diane M.; Strauss, John S. (2003). «Diseases of the sebaceous glands». In: Burns, Tony; Breathnach, Stephen; Cox, Neil; Griffiths, Christopher. Fitzpatrick's dermatology in general medicine 6th ed. New York: McGraw-Hill. ISBN 0-07-138076-0 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b Zhao YE, Hu L, Wu LP, Ma JX (Março de 2012). «A meta-analysis of association between acne vulgaris and Demodex infestation». Journal of Zhejiang University. Science. B. 13 (3). PMC 3296070
 . PMID 22374611. doi:10.1631/jzus.B1100285 Parâmetro desconhecido
. PMID 22374611. doi:10.1631/jzus.B1100285 Parâmetro desconhecido |jpáginas=ignorado (ajuda) - ↑ a b c d e f g h i j k l m n o p Levy, LL; Zeichner, JA (Outubro de 2012). «Management of acne scarring, part II: a comparative review of non-laser-based, minimally invasive approaches». Am J Clin Dermatol. 13 (5). PMID 22849351. doi:10.2165/11631410-000000000-00000 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Sobanko, JF; Alster, TS (October 2012). «Management of acne scarring, part I: a comparative review of laser surgical approaches». Am J Clin Dermatol. 13 (5). PMID 22612738. doi:10.2165/11598910-000000000-00000 Parâmetro desconhecido
|jpáginas=ignorado (ajuda); Verifique data em:|data=(ajuda) - ↑ a b c d Yin NC, McMichael AJ (Fevereiro de 2014). «Acne in patients with skin of color: practical management». American Journal of Clinical Dermatology. 15 (1). PMID 24190453. doi:10.1007/s40257-013-0049-1 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b Callender, VD; St Surin-Lord, S; Davis, EC; Maclin, M (Abril de 2011). «Postinflammatory hyperpigmentation: etiologic and therapeutic considerations». Am J Clin Dermatol. 12 (2). PMID 21348540. doi:10.2165/11536930-000000000-00000 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b c d Bhate K, Williams HC (March 2013). «Epidemiology of acne vulgaris.». The British journal of dermatology. 168 (3). PMID 23210645. doi:10.1111/bjd.12149 Parâmetro desconhecido
|jpáginas=ignorado (ajuda); Verifique data em:|data=(ajuda) - ↑ «Frequently Asked Questions: Acne». U.S. Department of Health and Human Services, Office of Public Health and Science, Office on Women's Health. 16 de julho de 2009. Consultado em 30 de julho de 2009
- ↑ a b c d e f g h i j Kong YL, Tey HL (Junho de 2013). «Treatment of acne vulgaris during pregnancy and lactation». Drugs. 73 (8). PMID 23657872. doi:10.1007/s40265-013-0060-0 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Hoeger, Peter H.; Alan D. Irvine; Albert C. Yan (2011). Chapter 79 Acne Harper's Textbook of Pediatric Dermatology 3rd ed. New Jersey: Wiley-Blackwell. ISBN 978-1-44-434536-0
- ↑ Melnik, Bodo; Jansen, Thomas; Grabbe, Stephan (2007). «Abuse of anabolic-androgenic steroids and bodybuilding acne: An underestimated health problem». JDDG. 5 (2). PMID 17274777. doi:10.1111/j.1610-0387.2007.06176.x Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b Holzmann R, Shakery K (Novembro de 2013). «Postadolescent acne in females». Skin pharmacology and physiology. 27 (Supplement 1). PMID 24280643. doi:10.1159/000354887 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Housman E, Reynolds RV (Novembro de 2014). «Polycystic ovary syndrome: A review for dermatologists: Part I. Diagnosis and manifestations». Journal of the American Academy of Dermatology. 71 (5). PMID 25437977. doi:10.1016/j.jaad.2014.05.007 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Bek-Thomsen, M.; Lomholt, H. B.; Kilian, M. (2008). «Acne is Not Associated with Yet-Uncultured Bacteria». Journal of Clinical Microbiology. 46 (10). PMC 2566126
 . PMID 18716234. doi:10.1128/JCM.00799-08 Parâmetro desconhecido
. PMID 18716234. doi:10.1128/JCM.00799-08 Parâmetro desconhecido |jpáginas=ignorado (ajuda) - ↑ a b Simonart T (Dezembro de 2013). «Immunotherapy for acne vulgaris: current status and future directions». American journal of clinical dermatology. 14 (6). PMID 24019180. doi:10.1007/s40257-013-0042-8 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Lomholt, Hans B.; Kilian, Mogens (2010). Bereswill, Stefan, ed. «Population Genetic Analysis of Propionibacterium acnes Identifies a Subpopulation and Epidemic Clones Associated with Acne». PLoS ONE. 5 (8). PMC 2924382
 . PMID 20808860. doi:10.1371/journal.pone.0012277 Parâmetro desconhecido
. PMID 20808860. doi:10.1371/journal.pone.0012277 Parâmetro desconhecido |jpáginas=ignorado (ajuda) - ↑ a b c d Bhate K, Williams HC (Abril 2014). «What's new in acne? An analysis of systematic reviews published in 2011-2012». Clinical and experimental dermatology. 39 (3). PMID 24635060. doi:10.1111/ced.12270 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Davidovici, Batya B.; Wolf, Ronni (2010). «The role of diet in acne: Facts and controversies». Clinics in Dermatology. 28 (1). PMID 20082944. doi:10.1016/j.clindermatol.2009.03.010 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Melnik, BC; John, SM; Plewig, G (Novembro de 2013). «Acne: risk indicator for increased body mass index and insulin resistance». Acta dermato-venereologica. 93 (6). PMID 23975508. doi:10.2340/00015555-1677 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b Ferdowsian HR, Levin S (Março de 2010). «Does diet really affect acne?». Skin therapy letter. 15 (3). PMID 20361171 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Melnik, Bodo C. (2011). «Evidence for Acne-Promoting Effects of Milk and Other Insulinotropic Dairy Products». Milk and Milk Products in Human Nutrition. Col: Nestlé Nutrition Institute Workshop Series: Pediatric Program. 67. [S.l.: s.n.] ISBN 978-3-8055-9587-2. doi:10.1159/000325580 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Melnik, Bodo C.; Schmitz, Gerd (2009). «Role of insulin, insulin-like growth factor-1, hyperglycaemic food and milk consumption in the pathogenesis of acne vulgaris». Experimental Dermatology. 18 (10). PMID 19709092. doi:10.1111/j.1600-0625.2009.00924.x Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Cordain L (Junho de 2005). «Implications for the Role of Diet in Acne». Seminars in Cutaneous Medicine and Surgery. 24 (2). PMID 16092796. doi:10.1016/j.sder.2005.04.002 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Brescoll, J; Daveluy, S (Fevereiro de 2015). «A review of vitamin B12 in dermatology.». American journal of clinical dermatology. 16 (1). PMID 25559140. doi:10.1007/s40257-014-0107-3 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Chiu A, Chon SY, Kimball AB (Julho de 2003). «The Response of Skin Disease to Stress». Archives of Dermatology. 139 (7). PMID 12873885. doi:10.1001/archderm.139.7.897 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ «Questions and Answers about Acne». http://www.niams.nih.gov/. Maio de 2013. Consultado em 30 de janeiro de 2015
- ↑ a b c Sieber, MA; Hegel, JK (Novembro de 2013). «Azelaic acid: Properties and mode of action». Skin Pharmacol Physiol. 27 (Supplement 1). PMID 24280644. doi:10.1159/000354888 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Simpson, Nicholas B.; Cunliffe, William J. (2004). «Disorders of the sebaceous glands». In: Burns, Tony; Breathnach, Stephen; Cox, Neil; Griffiths, Christopher. Rook's textbook of dermatology 7th ed. Malden, Mass.: Blackwell Science. ISBN 0-632-06429-3 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Sc O'brien, Jb Lewis, Wj Cunliffe (1998). «The Leeds revised acne grading system». Journal of Dermatological Treatment. 9 (4): 215-220
- ↑ Cook CH, Centner RL, Michaels SE (1979). «An acne grading method using photographic standards». Arch Dermatol. 115 (5): 571-5. PMID 156006
- ↑ Pillsbury, Donald Marion, Charles L. Heaton (1980). A manual of dermatology. [S.l.]: WB Saunders Co
- ↑ Archer CB, Cohen SN, Baron SE; British Association of Dermatologists and Royal College of General Practitioners (Maio de 2012). «Guidance on the diagnosis and clinical management of acne». Clinical and experimental dermatology. 37 (Supplement 1). PMID 22486762. doi:10.1111/j.1365-2230.2012.04335.x Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b Ramos-e-Silva M, Carneiro SC (Março de 2009). «Acne vulgaris: Review and guidelines». Dermatology nursing/Dermatology Nurses' Association. 21 (2). PMID 19507372 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b Simonart T (Dezembro de 2012). «Newer approaches to the treatment of acne vulgaris». America Journal of Clinical Dermatology. 13 (6). PMID 22920095. doi:10.2165/11632500-000000000-00000 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b c d Sagransky, Matt; Yentzer, Brad A; Feldman, Steven R (2009). «Benzoyl peroxide: A review of its current use in the treatment of acne vulgaris». Expert Opinion on Pharmacotherapy. 10 (15). PMID 19761357. doi:10.1517/14656560903277228 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b Madan RK, Levitt J (Abril de 2014). «A review of toxicity from topical salicylic acid preparations». Journal of the American Academy of Dermatology. 70 (4). PMID 24472429. doi:10.1016/j.jaad.2013.12.005 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Well D (Outubro de 2013). «Acne vulgaris: A review of causes and treatment options». The Nurse practitioner. 38 (10). PMID 24048347. doi:10.1097/01.NPR.0000434089.88606.70 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Morelli, Vincent; Calmet, Erick; Jhingade, Varalakshmi (2010). «Alternative Therapies for Common Dermatologic Disorders, Part 2». Primary Care: Clinics in Office Practice. 37 (2). PMID 20493337. doi:10.1016/j.pop.2010.02.005 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ «Azelaic Acid Topical». National Institutes Of Health. Consultado em 9 de setembro de 2013
- ↑ a b Arowojolu, Ayodele O; Gallo, Maria F; Lopez, Laureen M; Grimes, David A (2012). Arowojolu, Ayodele O, ed. «Combined oral contraceptive pills for treatment of acne». Cochrane Database of Systematic Reviews. 7. PMID 22786490. doi:10.1002/14651858.CD004425.pub6 Parâmetro desconhecido
|jpágina=ignorado (ajuda) - ↑ a b Pugashetti, R; Shinkai, K (Julho de 2013). «Treatment of acne vulgaris in pregnant patients». Dermatol Ther. 26 (4). PMID 23914887. doi:10.1111/dth.12077 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Hamilton, F.L.; Car, J.; Lyons, C.; Car, M.; Layton, A.; Majeed, A. (2009). «Laser and other light therapies for the treatment of acne vulgaris: Systematic review». British Journal of Dermatology. 160 (6). PMID 19239470. doi:10.1111/j.1365-2133.2009.09047.x Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Chapas, Anne M.; Brightman, Lori; Sukal, Sean; Hale, Elizabeth; Daniel, David; Bernstein, Leonard J.; Geronemus, Roy G. (2008). «Successful treatment of acneiform scarring with CO2 ablative fractional resurfacing». Lasers in Surgery and Medicine. 40 (6). PMID 18649382. doi:10.1002/lsm.20659 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Ong, MW; Bashir, SJ (Junho de 2012). «Fractional laser resurfacing for acne scars: a review». Br J Dermatol. 166 (6). PMID 22296284. doi:10.1111/j.1365-2133.2012.10870.x Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Cao, Huijuan; Yang, Guoyan; Wang, Yuyi; Liu, Jian Ping; Smith, Caroline A; Luo, Hui; Liu, Yueming; Liu, Jian Ping (2015). «Complementary therapies for acne vulgaris». doi:10.1002/14651858.CD009436.pub2
- ↑ Yarnell, Eric; Abascal, Kathy (2006). «Herbal Medicine for Acne Vulgaris». Alternative and Complementary Therapies. 12 (6). doi:10.1089/act.2006.12.303 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Costa, CS; Bagatin, E (2013). «Evidence on acne therapy». São Paulo medical journal = Revista paulista de medicina. 131 (3). PMID 23903269 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Pazyar, Nader; Yaghoobi, Reza; Bagherani, Nooshin; Kazerouni, Afshin (2013). «A review of applications of tea tree oil in dermatology». International Journal of Dermatology. 52 (7). PMID 22998411. doi:10.1111/j.1365-4632.2012.05654.x Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ a b Vos, Theo; Flaxman (2012). «Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990–2010: A systematic analysis for the Global Burden of Disease Study 2010». The Lancet. 380 (9859). PMID 23245607. doi:10.1016/S0140-6736(12)61729-2 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Shah, Sejal K.; Alexis, Andrew F. (2010). «Acne in skin of color: Practical approaches to treatment». Journal of Dermatological Treatment. 21 (3). PMID 20132053. doi:10.3109/09546630903401496 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Keri J, Shiman M (2009). «An update on the management of acne vulgaris». Clin Cosmet Investig Dermatol. 17 (2). PMC 3047935
 . PMID 21436973 Parâmetro desconhecido
. PMID 21436973 Parâmetro desconhecido |jpáginas=ignorado (ajuda) - ↑ Myra Michelle Eby, Michelle Eby Myra. Return to Beautiful Skin. [S.l.]: Basic Health Publications Parâmetro desconhecido
|jpágina=ignorado (ajuda) - ↑ «Tretinoin (retinoic acid) in acne». The Medical letter on drugs and therapeutics. 15 (1). 1973. PMID 4265099 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Jones, H (1980). «13-Cis Retinoic Acid and Acne». The Lancet. 316 (8203). PMID 6107678. doi:10.1016/S0140-6736(80)92273-4 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Bérard, Anick; Azoulay, Laurent; Koren, Gideon; Blais, Lucie; Perreault, Sylvie; Oraichi, Driss (2007). «Isotretinoin, pregnancies, abortions and birth defects: A population-based perspective». British Journal of Clinical Pharmacology. 63 (2). PMC 1859978
 . PMID 17214828. doi:10.1111/j.1365-2125.2006.02837.x Parâmetro desconhecido
. PMID 17214828. doi:10.1111/j.1365-2125.2006.02837.x Parâmetro desconhecido |jpáginas=ignorado (ajuda) - ↑ Holmes, SC; Bankowska, U; MacKie, RM (1998). «The prescription of isotretinoin to women: Is every precaution taken?». British Journal of Dermatology. 138 (3). PMID 9580798. doi:10.1046/j.1365-2133.1998.02123.x Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Brown MM, Chamlin SL, Smidt AC (Abril de 2013). «Quality of life in pediatric dermatology». Dermatologic Clinics. 31 (2). PMID 23557650. doi:10.1016/j.det.2012.12.010 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ Farrar, M. D.; Howson, K. M.; Bojar, R. A.; West, D.; Towler, J. C.; Parry, J.; Pelton, K.; Holland, K. T. (2007). «Genome Sequence and Analysis of a Propionibacterium acnes Bacteriophage». Journal of Bacteriology. 189 (11). PMC 1913406
 . PMID 17400737. doi:10.1128/JB.00106-07 Parâmetro desconhecido
. PMID 17400737. doi:10.1128/JB.00106-07 Parâmetro desconhecido |jpáginas=ignorado (ajuda) - ↑ Kao M, Huang CM. «Acne vaccines targeting Propionibacterium acnes». Giornale italiano di dermatologia e venerologia. 144 (6). PMID 19907403 Parâmetro desconhecido
|jpáginas=ignorado (ajuda) - ↑ MacKenzie, D. (Setembro de 2011). «In development: a vaccine for acne». New Scientist. Consultado em 18 de maio de 2015