Coração
| Coração | |
|---|---|
 O coração humano divide-se em quatro cavidades: duas aurículas e dois ventrículos | |
| Detalhes | |
| Sistema | Circulatório |
| Vascularização | Aorta, tronco pulmonar e artérias pulmonares direita e esquerda. Artéria coronária direita e artéria coronária esquerda. |
| Drenagem venosa | Veia cava superior, veia cava inferior,[nota 1] veias pulmonares direita e esquerda,[nota 2] grande veia cardíaca, média veia cardíaca, pequena veia cardíaca, Veias cardíacas anteriores.[nota 3] |
| Identificadores | |
| Latim | cor |
| MeSH | Heart |
O coração é um órgão muscular presente nos humanos e em outros animais que bombeia o sangue através dos vasos sanguíneos do sistema circulatório.[1] O sangue fornece ao corpo oxigénio e nutrientes e ajuda a eliminar resíduos metabólicos.[2] Nos humanos, o coração situa-se na cavidade torácica entre os pulmões, num espaço denominado mediastino.[3]
O coração humano divide-se em quatro cavidades. Na parte superior situam-se as aurículas direita e esquerda e, na parte inferior, os ventrículos direito e esquerdo.[4][5] É comum designar o conjunto da aurícula e do ventrículo direitos por "coração direito" e o conjunto equivalente do lado esquerdo por "coração esquerdo".[6] Num coração saudável, as válvulas cardíacas fazem com que o sangue dentro do coração flua em sentido único, impedindo o seu refluxo.[3] O coração é envolvido pelo pericárdio, uma membrana protetora em forma de saco que contém uma pequena quantidade de líquido. A parede do coração é constituída por três camadas: o epicárdio, o miocárdio e o endocárdio.[7] O coração dos restantes mamíferos e das aves apresenta igualmente quatro cavidades.[4] O coração dos peixes apresenta apenas duas cavidades, uma aurícula e um ventrículo, enquanto o dos répteis apresenta três cavidades.[5]
O coração bombeia sangue ao ritmo determinado por um grupo de células marca-passo situadas no nódulo sinoatrial. Estas células produzem uma corrente elétrica que percorre o nódulo atrioventricular e o sistema de condução elétrica do coração, provocando a sua contração a um ritmo regular. O coração recebe o sangue pobre em oxigénio da circulação sistémica, que entra na aurícula direita pelas veias cava superior e inferior e daí passa para o ventrículo direito. Do ventrículo direito o sangue é bombeado para a circulação pulmonar, onde liberta dióxido de carbono e recebe oxigénio. O sangue oxigenado regressa então à aurícula esquerda e daí passa para o ventrículo esquerdo, onde é bombeado para a artéria aorta, entrando novamente na circulação sistémica.[8] Em repouso, o coração bate a um ritmo de aproximadamente 72 batimentos por minuto.[9] O exercício físico aumenta temporariamente o ritmo cardíaco, embora a longo prazo contribua para diminuir o ritmo em repouso e seja benéfico para a saúde do coração.[10]
As doenças cardiovasculares foram a causa de morte mais comum em todo o mundo em 2008, sendo responsáveis por 30% dos óbitos.[11][12] Mais de três quartos dessas mortes foram causadas pela doença arterial coronária e por acidentes vasculares cerebrais.[11] Os fatores de risco incluem fumar, ter excesso de peso, falta de exercício físico, colesterol elevado, hipertensão arterial e diabetes descontrolada, entre outros.[13] As doenças cardiovasculares muitas vezes não apresentam sintomas ou podem causar dor no peito ou falta de ar. O diagnóstico baseia-se geralmente na avaliação do historial médico, na auscultação dos sons cardíacos com um estetoscópio e na realização de exames como o eletrocardiograma ou ecografia.[3] Os especialistas que se focam nas doenças do coração denominam-se cardiologistas, embora o tratamento possa envolver diversas especialidades médicas.[12]
Sistema cardiovascular
[editar | editar código-fonte]O sistema cardiovascular, ou sistema circulatório, é constituído pelo coração e pelos vasos sanguíneos. O coração, embora seja um órgão único, pode ser descrito como um conjunto de duas bombas que fazem circular o sangue de forma contínua em dois circuitos: a circulação sistémica e a circulação pulmonar. Os vasos sanguíneos transportam o sangue rico em oxigénio e nutrientes para todas as células do corpo.[14]
Circulação sistémica e circulação pulmonar
[editar | editar código-fonte]
O coração atua de forma semelhante a uma bomba hidráulica, fazendo com que o sangue circule no sistema cardiovascular de forma contínua. O sistema cardiovascular divide-se em dois circuitos distintos: a circulação pulmonar, que transporta o sangue para os pulmões onde se dão as trocas gasosas, e a circulação sistémica, que fornece sangue a todos os órgãos do corpo, incluindo aos pulmões e ao próprio coração.[14]
O coração esquerdo irriga a circulação sistémica, bombeando sangue arterial rico em oxigénio para a maior artéria do corpo, a artéria aorta. A aorta ramifica-se em inúmeras artérias que levam o sangue a todas as células do corpo. Nas células, o sangue liberta oxigénio e nutrientes e recolhe dióxido de carbono e outros resíduos metabólicos. O sangue venoso, pobre em oxigénio, regressa ao coração pelas veias.[14][15][7]
O coração direito irriga a circulação pulmonar. A aurícula direita recebe o sangue venoso da circulação sistémica, pobre em oxigénio. Daí passa para o ventrículo direito, onde é bombeado para a artéria pulmonar e entra na circulação pulmonar. Nos pulmões, o sangue liberta o dióxido de carbono e recebe o oxigénio inalado pelo sistema respiratório. O sangue rico em oxigénio regressa então ao coração esquerdo pelas veias pulmonares. Entra pela aurícula esquerda e daí passa para o ventrículo esquerdo, onde é novamente bombeado para a circulação sistémica, repetindo-se o ciclo. As válvulas cardíacas fazem com que o sangue flua em sentido único e ajudam a manter a pressão necessária.[14][15][7]
Localização e morfologia do coração
[editar | editar código-fonte]
O coração humano situa-se na caixa torácica, no espaço do mediastino médio à altura das vértebras dorsais T5 a T8. É envolvido por um saco com duas membranas denominado pericárdio, que o une ao mediastino.[16] A superfície posterior do coração encontra-se adjacente à coluna vertebral e a superfície anterior encontra-se adjacente ao osso esterno e às costelas.[7] A parte superior do coração é o nó de ligação de vários vasos sanguíneos de grande dimensão: a veia cava, a artéria aorta e a artéria pulmonar. A parte superior do coração situa-se à altura da terceira cartilagem costal.[7] O vértice inferior do coração, o ápice cardíaco, situa-se à esquerda do esterno, a aproximadamente 8–9 cm da linha médio-esternal, entre a união das quarta e quinta vértebras, perto da articulação com as respetivas cartilagens costais.[7]
O coração tem forma cónica, estando a base orientada para a parte superior do corpo e o ápice para a parte inferior.[7] A massa de um coração adulto é de 250 a 350 gramas.[17] O coração é geralmente do tamanho de um punho cerrado, medindo em média 12 cm de comprimento, 8 cm de largura e 6 cm de espessura.[7] No entanto, os atletas de competição podem apresentar corações de tamanho muito maior devido ao efeito do exercício físico no músculo cardíaco, de forma semelhante à resposta no músculo esquelético.[7]
Grande parte do volume do coração está ligeiramente orientado para o lado esquerdo do tórax, embora muito raramente possa estar orientada para o lado direito. A percepção de se encontrar no lado esquerdo é ainda ampliada pelo facto do coração esquerdo ser a parte maior e mais forte, dado que tem a função de bombear o sangue para todo o corpo. Como o coração se situa entre os pulmões, o pulmão esquerdo é ligeiramente menor que o pulmão direito e apresenta uma forma que permite encaixar o coração.[7]
Anatomia
[editar | editar código-fonte]Parede cardíaca
[editar | editar código-fonte]A parede do coração é constituída por três camadas: o endocárdio, o miocárdio e o epicárdio. Estas camadas estão envolvidas por um saco com duas membranas denominado pericárdio. O endocárdio é a camada mais interior do coração. É constituída por um revestimento de tecido epitelial escamoso simples e reveste as cavidades e as válvulas cardíacas. Forma uma camada contínua com o endotélio das veias e das artérias e encontra-se unida ao miocárdio por uma camada fina de tecido conjuntivo.[7] O endocárdio segrega endotelina, que pode ter uma função na regulação da contração do miocárdio.[7]
A camada intermédia da parede do coração é o miocárdio, que é o músculo cardíaco. Trata-se de uma camada de tecido muscular estriado envolvida por uma estrutura de colagénio. O padrão do músculo cardíaco é intrincado e complexo, de modo a permitir ao coração bombear sangue com maior eficácia. As células musculares fazem uma espiral à volta das cavidades do coração, em que os músculos exteriores formam um 8 à volta das aurículas e das bases dos grandes vasos, e os músculos interiores formam um 8 à volta dos dois ventrículos em direção ao ápice.[7]
O pericárdio envolve o coração e é constituído por duas membranas: uma membrana serosa interna denominada epicárdio e uma membrana fibrosa externa. Por sua vez, o epicárdio, divide-se em pericárdio visceral e pericárdio parietal. Dentro destas camadas existe a cavidade pericárdica, que contém o liquido pericárdico que lubrifica o coração.[7][18] O pericárdio ajuda a regular o ritmo cardíaco e é através do epicárdio que os vasos sanguíneos e os nervos irrigam o músculo cardíaco.[7]
Cavidades
[editar | editar código-fonte]
O coração humano possui quatro cavidades, ou câmaras: duas aurículas na parte superior e dois ventrículos na parte inferior. As aurículas recebem o sangue, enquanto os ventrículos têm a função de o bombear. O conjunto da aurícula e ventrículo direitos denomina-se "coração direito" e, da mesma forma, o conjunto da aurícula e ventrículo esquerdos denomina-se "coração esquerdo".[6]
As aurículas estão separadas dos ventrículos pelas válvulas auriculoventriculares presentes no septo atrioventricular. Os ventrículos estão separados entre si pelo septo interventricular,[19] enquanto as duas aurículas estão separadas entre si pelo septo interauricular. O septo interventricular é muito mais espesso que o septo interauricular, uma vez que durante a contração os ventrículos geram uma pressão muito superior.[7] A separação das cavidades pode também ser observada por sulcos presentes na superfície externa do coração. O sulco coronário separa as aurículas dos ventrículos, enquanto os sulcos interventriculares anterior e posterior separam os ventrículos.[19]
O septo atrioventricular que separa as aurículas dos ventrículos é formado pelo esqueleto cardíaco, uma estrutura de tecido conjuntivo fibroso onde também se apoiam os anéis fibrosos das válvulas cardíacas. O esqueleto cardíaco tem também a função de conduzir os estímulos elétricos através do coração, uma vez que o colagénio não é condutor de eletricidade.[7][20] Na aurícula superior direita existe uma estrutura com a forma de orelha denominada apêndice auricular direito e outra na aurícula superior esquerda denominada apêndice auricular esquerdo.[21]
Coração direito
[editar | editar código-fonte]O coração direito é constituído por duas cavidades, a aurícula direita e o ventrículo direito, separados pela válvula tricúspide.[7] A aurícula direita recebe sangue de forma quase contínua a partir das duas principais veias do corpo, a veia cava superior e inferior. A aurícula direita recebe ainda uma pequena quantidade de sangue da circulação coronária através do seio coronário, situado imediatamente acima da abertura da veia cava inferior.[7] Na parede da aurícula situa-se também uma depressão denominada fossa oval, a qual é um vestígio de uma abertura durante o desenvolvimento fetal denominada forame oval.[7] A maior parte da superfície interna da aurícula direita é lisa, embora a fossa oval seja rugosa e a superfície anterior possua cristas de músculo pectíneo.[7]
A aurícula direita encontra-se ligada ao ventrículo direito pela válvula tricúspide.[7] As paredes do ventrículo direito encontram-se revestidas com trabéculas cárneas, colunas de músculo cardíaco revestidas por endocárdio. Para além destas colunas, as paredes são também reforçadas por uma banda de músculo cardíaco denominada trabécula septomarginal, a qual é também fundamental para a condução dos impulsos elétricos cardíacos. Esta estrutura tem origem na parte inferior do septo interventricular e atravessa o espaço interior do ventrículo direito para se ligar ao músculo papilar inferior.[7] Quando se contrai, o ventrículo direito bombeia o sangue para o tronco da artéria pulmonar. A passagem do sangue entre o coração direito e o tronco pulmonar é controlada pela válvula pulmonar. O tronco divide-se então nas artérias pulmonares direita e esquerda, que transportam o sangue pobre em oxigénio para cada um dos pulmões.[7]
Coração esquerdo
[editar | editar código-fonte]O coração esquerdo possui duas cavidades: a aurícula esquerda e o ventrículo esquerdo, separados pela válvula mitral.[7] A aurícula esquerda recebe o sangue oxigenado que regressa dos pulmões através de uma das quatro veias pulmonares. Tal como a aurícula direita, a aurícula esquerda é revestida por músculo pectíneo.[22] A aurícula esquerda encontra-se ligada ao ventrículo esquerdo pela válvula mitral.[7] O ventrículo esquerdo é muito mais espesso em comparação com o direito, uma vez que exerce uma força muito superior para bombear o sangue para todo o corpo. Tal como o ventrículo direito, também apresenta trabéculas cárneas, mas não possui trabécula septomarginal. O ventrículo esquerdo bombeia o sangue para o corpo através da válvula aórtica para a artéria aorta. Por cima da válvula aórtica encontram-se dois pequenos orifícios que transportam sangue para o próprio coração, através da artéria coronária esquerda e direita.[7]
Válvulas
[editar | editar código-fonte]
O coração possui quatro válvulas que regulam a passagem do sangue entre as suas cavidades. Existe uma válvula entre cada aurícula e ventrículo e uma válvula à saída de cada ventrículo.[7] As válvulas entre as aurículas e os ventrículos são denominadas válvulas auriculoventriculares. Entre a aurícula direita e o ventrículo direito situa-se a válvula tricúspide. Esta válvula apresenta três cúspides[23] ligados às cordas tendinosas e três músculos papilares, denominados anterior, posterior e septal, de acordo com a sua posição.[23] Entre a aurícula esquerda e o ventrículo esquerdo situa-se a válvula mitral. Esta válvula é por vezes denominada bicúspide, por ter dois cúspides, um anterior e um posterior. Estes cúspides também estão ligados pelas cordas tendinosas aos dois músculos papilares que se projetam da parede ventricular.[24]
Os músculos papilares estendem-se a partir das paredes do coração para as válvulas através de ligações cartilaginosas denominadas cordas tendinosas. Estes músculos impedem as válvulas de regredir quando se fecham.[25] Durante a fase de relaxamento do ciclo cardíaco, os músculos papilares estão igualmente relaxados e a tensão nas cordas tendinosas é reduzida. Assim que as cavidades do coração se contraem, também se contraem os músculos papilares. Isto cria tensão nas cordas tendinosas, o que ajuda a manter os cúspides das válvulas auriculoventriculares no lugar e impede-as de serem projetadas para as aurículas.[7][nota 4]
À saída de cada um dos ventrículos existem duas válvulas adicionais. A válvula pulmonar situa-se na base da artéria pulmonar. Esta válvula apresenta três cúspides que não se encontram ligados a quaisquer músculos papilares. Quando o ventrículo relaxa, o sangue flui da artéria regressando ao ventrículo. Este refluxo preenche a válvula em forma de bolsa, o que exerce pressão contra os cúspides, que se fecham para selar a válvula impedindo assim esse refluxo. A válvula aórtica situa-se na base da artéria aorta e também não se encontra ligada aos músculos papilares. Também apresenta três cúspides que se fecham com a pressão do sangue que regressa da aorta.[7]
Circulação do sangue nas cavidades
[editar | editar código-fonte]
O coração direito recolhe o sangue desoxigenado a partir de duas grandes veias, a veia cava superior e a veia cava inferior. A veia cava superior recolhe o sangue proveniente das regiões do corpo acima do diafragma e descarrega-o na parte superior e posterior da aurícula direita. A veia cava inferior recolhe o sangue proveniente das regiões do corpo abaixo do diafragma e descarrega-o na parte posterior da aurícula, por baixo da abertura da veia cava superior. Imediatamente por cima do orifício da veia cava inferior encontra-se o orifício do seio coronário. O seio coronário descarrega na aurícula direita o sangue desoxigenado da circulação coronária. O sangue acumula-se na aurícula direita de forma contínua. Quando a aurícula se contrai, o sangue é forçado a passar para o ventrículo direito através da válvula tricúspide. Assim que o ventrículo se contrai, a válvula tricúspide fecha-se e o sangue é bombeado para o tronco pulmonar através da válvula pulmonar. O tronco pulmonar ramifica-se em artérias pulmonares e em artérias progressivamente menores até chegar aos vasos capilares que irrigam os pulmões. Ao passar nos alvéolos pulmonares, o dióxido de carbono é substituído por oxigénio.[7]
O sangue oxigenado é então transportado pelas veias pulmonares até à aurícula esquerda, de onde é bombeado para o ventrículo esquerdo através da válvula mitral. Daí, é bombeado para a artéria aorta através da válvula aórtica, onde entra novamente na circulação sistémica. A aorta é uma artéria de grande dimensão que se ramifica em muitas artérias menores, depois em arteríolas e finalmente em vasos capilares. Nos vasos capilares, o oxigénio e os nutrientes do sangue são recolhidos pelas células para que os possam usar nos processos metabólicos. As células libertam para o sangue dióxido de carbono e outros resíduos metabólicos.[7] O sangue capilar, agora desoxigenado, é transportado pelas vénulas e veias, que descarregam na veia cava superior, entrando novamente no coração direito.[7]
Circulação coronária
[editar | editar código-fonte]
Tal como todas as células no corpo, o tecido cardíaco necessita de oxigénio, de nutrientes e de uma forma de remover resíduos metabólicos. Esta função é desempenhada pela circulação coronária, que engloba as artérias, veias e vasos linfáticos que irrigam o coração. A corrente sanguínea através dos vasos coronários tem intensidade variável, em picos e quebras, de acordo com o ciclo de relaxamento ou contração do músculo cardíaco.[7]
O tecido do coração recebe sangue de duas artérias que têm início pouco acima da válvula aórtica: a artéria coronária esquerda e a artéria coronária direita. Pouco depois de deixar a aorta, a artéria coronária esquerda bifurca em duas: a artéria descendente anterior esquerda e a artéria circunflexa esquerda. A artéria descendente anterior esquerda ramifica-se depois em pequenas artérias que irrigam o tecido do coração e a parte anterior, exterior e o septo do ventrículo esquerdo. A artéria circunflexa esquerda irriga a parte posterior e inferior do ventrículo esquerdo. A artéria coronária direita irriga a aurícula direita, o ventrículo direito e as partes mais inferiores do ventrículo esquerdo. No entanto, existe uma variação significativa entre pessoas na anatomia das artérias que irrigam o coração. Em 90% das pessoas, a artéria coronária direita também irriga sangue para o nódulo atrioventricular e, em 60% das pessoas, para o nódulo sinusal.[26][7]
O seio coronário é uma grande veia que termina na aurícula direita e que recebe a maior parte do sangue venoso do coração. Recolhe o sangue da veia cardíaca maior, com origem na aurícula esquerda e em ambos os ventrículos, da veia cardíaca posterior, com origem na parte posterior do ventrículo esquerdo, da veia cardíaca média, com origem na parte inferior dos ventrículos, e da veia cardíaca menor.[27] As veias cardíacas anteriores recolhem o sangue da parte anterior do ventrículo direito e descarregam diretamente na aurícula direita.[7]
Sistema de condução elétrica e músculo cardíaco
[editar | editar código-fonte]Os batimentos cardíacos são o resultado de contrações do músculo miocárdio. Estas contrações são provocadas por estímulos elétricos rítmicos produzidos pelas células marca-passo do nódulo sinusal, situado na parede da aurícula direita. Os impulsos fazem com que as aurículas se contraiam, forçando o sangue a passar para os ventrículos. Os impulsos elétricos do nódulo atrioventricular fazem com que os ventrículos se contraiam, bombeando o sangue. Depois da contração, os ventrículos relaxam, a pressão diminui e são novamente preenchidos com sangue. Este processo tem o nome de ciclo cardíaco. O período de contração denomina-se sístole e período de relaxamento diástole. O ritmo cardíaco em repouso de um adulto é, em média de 70 batimentos por minuto, sendo mais elevado em crianças e idosos. O ritmo cardíaco aumenta temporariamente durante a prática de exercício físico vigoroso, excitação emocional ou situações de febre, e diminui ao dormir.[15]
Sistema de condução elétrica
[editar | editar código-fonte]

O coração possui um sistema excitatório que lhe permite gerar impulsos elétricos rítmicos e um sistema de condução que lhe permite conduzir rapidamente esses impulsos. Os impulsos provocam a contração rítmica das células cardíacas, provocando o batimento cardíaco. Esses impulsos elétricos são denominados potenciais de ação cardíacos e são produzidos por alterações químicas nas células marca-passo do nódulo sinusal.[15]
O ritmo cardíaco normal em repouso do coração é denominado ritmo sinusal. Este ritmo é produzido pelo nódulo sinusal, um grupo de células marca-passo situadas na parede superior da aurícula direita, perto da união com a veia cava superior.[28] Estas células produzem um potencial de ação a partir do movimento de eletrólitos específicos para dentro e para fora das células. Esse potencial de ação cardíaco, ou impulso elétrico, propaga-se depois para as células nas proximidades.[29]
Quando as células do nódulo sinusal se encontram em repouso, as suas membranas possuem carga negativa. A rápida afluência de iões de sódio faz com que essa carga se torne positiva. Este fenómeno tem o nome de despolarização e ocorre de forma espontânea.[7] Assim que uma célula marca-passo atinge uma carga positiva suficientemente elevada, os canais de sódio fecham-se e começam a entrar na célula iões de cálcio. Pouco depois, os canais de cálcio fecham-se e os canais de potássio abrem-se, permitindo ao potássio sair da célula. Isto faz com que a célula adquira novamente uma carga negativa, um fenómeno denominado repolarização. Quando o potencial da membrana atinge aproximadamente −60 mV, os canais de cálcio fecham-se e o processo repete-se.[7]
Todos os iões passam pelos canais iónicos na membrana das células sinoatriais. Como o potássio e o cálcio só se começam a deslocar para dentro e para fora da célula quando esta tem uma carga suficientemente elevada, diz-se que estes canais são dependentes de voltagem.[7] Os iões deslocam-se das áreas onde estão concentrados para áreas onde não estão. É por esta razão que o sódio se move do exterior para o interior da célula, e o potássio se move do interior para o exterior da célula. O cálcio tem uma função essencial. O seu afluxo através de canais lentos permite às células sinoatriais terem um período refratário prolongado enquanto têm carga positiva. Os iões de cálcio também se combinam com a proteína troponina C para ativar a contração do músculo cardíaco, e separam-se para ativar o relaxamento.[30]
O sinal elétrico gerado pelo nódulo sinoatrial percorre a aurícula direita de forma radial e chega à aurícula esquerda através do feixe de Bachmann, fazendo com que ambas as aurículas se contraiam ao mesmo tempo.[31][32][33] Em seguida, o sinal passa para o nódulo atrioventricular, situado na parte inferior do septo atrioventricular. O septo faz parte do esqueleto cardíaco, o qual é constituído por tecido colagenoso que o sinal elétrico não consegue atravessar, o que força o sinal a passar apenas pelo nódulo auriculoventricular.[7] O sinal percorre então o feixe de His e os seus dois ramos através dos ventrículos do coração. Nos ventrículos, o sinal é transportado por um tecido especializado denominado fibras de Purkinje, que por sua vez transmitem o sinal elétrico ao músculo cardíaco.[34]
Estrutura do músculo cardíaco
[editar | editar código-fonte]Existem dois tipos de células no músculo cardíaco: os cardiomiócitos, células musculares com a capacidade de se contraírem facilmente, e as células marca-passo do sistema condutor. As células musculares constituem a maioria (99%) das células nas aurículas e nos ventrículos. Estas células contrácteis estão ligadas por discos intercalares que possibilitam uma resposta rápida aos impulsos do potencial de ação cardíaco das células marca-passo. Os discos intercalares fazem com que as células atuem como sincícios e possibilitam as contrações que bombeiam o sangue através do coração e para as principais artérias do corpo.[7] As células marca-passo correspondem a 1% das células e constituem o sistema de condução elétrica do coração. São geralmente muito menores que as células contractéis e possuem poucas miofibrilhas, o que limita a sua capacidade de contração. Em muitos aspetos, a sua função é semelhante à dos neurónios.[7] O músculo cardíaco possui auto-ritmicidade, a capacidade de iniciar um potencial de ação cardíaco a um ritmo fixo, propagando rapidamente o impulso elétrico de modo a contrair todo o coração.[7]
Inervação
[editar | editar código-fonte]
Embora o coração possua o seu próprio sistema excitatório, também é irrigado por nervos do sistema nervoso simpático e parassimpático. Estes nervos não ativam o batimento cardíaco, mas são capazes de influenciar o seu ritmo e força de contração.[35]
O coração recebe sinais nervosos do nervo vago e de nervos no tronco simpático. Estes nervos atuam para influenciar, e não controlar, o ritmo cardíaco. Os nervos simpáticos também influenciam a força da contração cardíaca.[36] Os sinais que são transmitidos por estes nervos têm origem em dois centros cardiovasculares no bulbo raquidiano. O nervo vago do sistema nervoso parassimpático atua para diminuir o ritmo cardíaco, enquanto os nervos do tronco simpático atuam para aumentar o ritmo cardíaco.[7] Estes nervos formam uma rede nervosa em redor do coração denominada plexo cardíaco.[7][37]
O nervo vago é um nervo comprido e sinuoso que tem origem no tronco cerebral e que fornece estímulos parassimpáticos a vários órgãos no tórax e no abdómen, entre os quais o coração.[38] Os nervos do tronco simpático têm origem nos gânglios torácicos T1 a T4 e terminam nos nós sinusais e auriculoventricular, nas aurículas e nos ventrículos. Os ventrículos são mais ricamente inervados por fibras simpáticas do que parassimpáticas. A estimulação simpática provoca a libertação do neurotransmissor noradrenalina na junção neuromuscular dos nervos cardíacos. Isto diminui o período de repolarização, aumentando assim o ritmo de despolarização e contração, o que aumenta o ritmo cardíaco. Abre também os canais iónicos de cálcio e de sódio, permitindo um afluxo de iões de carga positiva.[7] A noradrenalina liga-se ao receptor adrenérgico beta 1.[7]
Os centros cardiovasculares no tronco cerebral influenciam o ritmo cardíaco através do nervo vago e do tronco simpático.[39] Estes centros recebem dados de uma série de recetores bioquímicos, incluindo barorrecetores que detectam o alargamento dos vasos sanguíneos, e quimiorrecetores, que detectam a quantidade de oxigénio e de dióxido de carbono no sangue e o seu pH. Através de uma série de reflexos, estes ajudam a regular e manter a circulação do sangue.[7]
Os barorrecetores são recetores sensoriais situados no seio aórtico, no corpo carótido, nas veias cavas, nos vasos pulmonares e no próprio coração. O exercício físico, o aumento da pressão arterial e alterações na distribuição do sangue fazem com que estes recetores estiquem. Quando se encontram suficientemente esticados, enviam sinais ao cérebro para que diminua a estimulação simpática e aumente a estimulação parassimpática do coração, aumentando assim o ritmo cardíaco. Quando a pressão desce novamente, os centros cardiovasculares aumentam a estimulação simpática e diminuem a estimulação parassimpática.[7][40]
O aumento da pressão sanguínea na aurícula direita ou na veia cava desencadeia o reflexo de Bainbridge, que aumenta o ritmo cardíaco.[41][7] Os quimiorrecetores presentes no corpo carótido ou adjacentes à aorta são sensíveis aos níveis de oxigénio e dióxido de carbono no sangue, sendo ativados quando os níveis gasosos se encontram reduzidos.[42]
Ciclo cardíaco
[editar | editar código-fonte]
O ciclo cardíaco denomina um batimento cardíaco completo, composto pela sístole, diástole e o momento de pausa.[9] O ciclo tem início com a contração das aurículas e termina com o relaxamento dos ventrículos. A sístole a é contração das aurículas ou dos ventrículos. A diástole é o relaxamento das aurículas ou dos ventrículos e o momento em que se enchem novamente de sangue. As aurículas e os ventrículos funcionam em conjunto. Quando os ventrículos se contraem durante a sístole, as aurículas estão relaxadas e a receber sangue. Quando os ventrículos estão relaxados durante a diástole, as aurículas contraem-se para bombear sangue para os ventrículos. Esta coordenação assegura que o sangue seja bombeado para o corpo de forma eficaz.[7]

No início do ciclo cardíaco, imediatamente antes da diástole, tanto as aurículas como os ventrículos se encontram relaxados. Como o sangue flui das áreas de maior pressão para as áreas de menor pressão, quando ambas as cavidades se encontram relaxadas o sangue flui para as aurículas. À medida que as aurículas se vão enchendo, a pressão aumenta de tal forma que o sangue flui para os ventrículos. No fim da diástole, as aurículas contraem-se, fazendo com que mais sangue flua para os ventrículos. Isto faz com que aumente a pressão nos ventrículos. Assim que os ventrículos atingem a diástole, o sangue é bombeado para a artéria pulmonar (no vaso do ventrículo direito) ou para a artéria aorta (no caso do ventrículo esquerdo).[9]
Quando as válvulas atrioventriculares (tricúspide e mitral) se encontram abertas para o sangue fluir para os ventrículos, as válvulas aórtica e pulmonar encontram-se encerradas de modo a impedir que o sangue regresse para os ventrículos. Quando a pressão ventricular é maior do que a pressão auricular, as válvulas tricúspide e mitral fecham-se. Quando os ventrículos se contraem, a pressão força as válvulas aórtica e pulmonar a abrir. Assim que os ventrículos relaxam, as válvulas aórtica e pulmonar fecham-se novamente em resposta à diminuição da pressão.[9]
Frequência cardíaca
[editar | editar código-fonte]O ritmo cardíaco, ou frequência cardíaca, é o número de vezes que o coração bate por minuto. Esse batimento pode ser dividido em várias fases a que se dá o nome de ciclo cardíaco. O ritmo cardíaco normal em repouso denomina-se ritmo sinusal. O ritmo sinusal de um adulto é, em média, de 70 batimentos por minuto (bpm), podendo variar entre 60 e 100 bpm. Uma investigação em 2020, demonstrou que a frequência cardíaca média normal de repouso de um indivíduo pode variar em até 70 batimentos por minuto em relação à frequência normal de outra pessoa.[43]
O ritmo sinusal é mais elevado em crianças e idosos. Um recém-nascido pode chegar aos 129 bpm, valor que vai gradualmente diminuindo ao longo do crescimento.[44] O ritmo sinusal de um atleta de competição pode ser inferior a 60 bpm. Durante exercício físico vigoroso, o ritmo cardíaco atinge 150 bpm, podendo atingir um máximo de 200–220 bpm.[7]
O ritmo cardíaco é influenciado por diversos fatores. O ritmo cardíaco aumenta temporariamente durante a prática de exercício físico vigoroso, excitação emocional ou situações de febre, e diminui ao dormir.[15] A idade, temperatura corporal, taxa metabólica basal podem também afetar o ritmo cardíaco. Níveis excessivos das hormonas epinefrina, norepinefrina e hormonas da tiroide podem aumentar o ritmo cardíaco. Os níveis de eletrólitos, incluindo cálcio, sódio e potássio, podem também influenciar a velocidade e regularidade do ritmo cardíaco. O ritmo pode também aumentar em situações de baixo oxigénio no sangue, baixa pressão arterial e desidratação.[7]
Doenças cardiovasculares
[editar | editar código-fonte]As doenças cardiovasculares são a principal causa de morte em todo o mundo.[45] A maior parte das doenças cardiovasculares não é transmissível e está relacionada com o estilo de vida e outros fatores. A prevalência aumenta em função da idade.[45] Em 2008, as doenças cardiovasculares foram responsáveis por 30% dos óbitos em todo o mundo.[11] A percentagem varia entre países, desde 28% a 40% em países desenvolvidos.[12] Os médicos especialistas em doenças do coração são os cardiologistas. No tratamento das doenças cardiovasculares podem estar envolvidas diversas especialidades.[46]
Doenças isquémicas e inflamatórias
[editar | editar código-fonte]
A doença arterial coronária é causada por aterosclerose, a acumulação de placas de material degenerativo nas paredes interiores das artérias que provoca o seu estreitamento e diminui o fluxo sanguíneo para o coração.[47] Uma placa estável pode causar dores no peito ou falta de ar durante o exercício físico ou em repouso, ou não manifestar sintomas. A rotura de uma placa pode bloquear um vaso sanguíneo e provocar isquemia do músculo cardíaco, causando angina instável, um enfarte do miocárdio[48] ou, em casos mais graves, uma paragem cardio-respiratória.[49] Entre os fatores de risco para a aterosclerose e para a doença arterial coronária estão a obesidade, hipertensão arterial, diabetes não controlada, fumar e colesterol elevado.[45][47]
A cardiomiopatia é a deterioração da capacidade de contração do músculo cardíaco, o que pode provocar insuficiência cardíaca. Embora as causas não sejam totalmente compreendidas, as causas identificadas incluem o consumo excessivo de álcool, toxinas, doenças sistémicas como a sarcoidose e doenças congénitas. A cardiomiopatia é classificada em função da forma como afeta o músculo cardíaco. A doença pode fazer com que o coração aumente de tamanho (cardiomiopatia hipertrófica), pode restringir as paredes do coração (cardiomiopatia restritiva) ou pode fazer com que o coração dilate (cardiomiopatia dilatada).[50] A cardiomiopatia hipertrófica é muitas vezes subdiagnosticada e pode provocar paragem cardiorrespiratória em atletas jovens.[7]
A inflamação do pericárdio denomina-se pericardite. Esta doença pode ter causa infecciosa, como mononucleose infecciosa, citomegalovírus, vírus de Coxsackie, tuberculose ou febre Q, ou em doenças sistémicas como amiloidose ou sarcoidose, tumores ou níveis excessivos de ácido úrico. Esta inflamação afeta a capacidade do coração em bombear sangue. Quando se verifica acumulação de líquido no pericárdio, a condição é denominada derrame pericárdico. Quando este derrame, ou um trauma, causam insuficiência cardíaca aguda, a condição é denominada tamponamento cardíaco.[51] Este processo pode comprimir o coração. O líquido pode ser removido através de um procedimento denominado pericardiocentese.[52]
Sons e sopros cardíacos
[editar | editar código-fonte]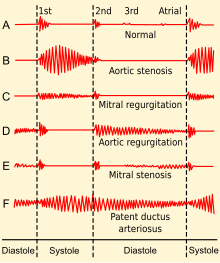
Um dos métodos mais simples para avaliar o estado de saúde do coração é a auscultação com um estetoscópio.[7] Geralmente, num coração saudável ouvem-se apenas dois sons cardíacos, ou bulhas, denominados S1 e S2. O primeiro som cardíaco (S1) é o som gerado pelas válvulas auriculoventriculares ao fecharem-se durante a contração ventricular. O segundo som cardíaco (S2) é o som das válvulas aórtica e pulmonar a fecharem-se durante a diástole ventricular.[7][53] No entanto, em algumas pessoas é possível escutar-se outros sons para além dos sons normais, os quais podem ser um sinal de problemas cardíacos. Os sons anormais tanto podem ser sons adicionais como sopros causados pela circulação do sangue entre os dois sons. Os mais comuns são os ritmos de galope S3 e S4, sopros cardíacos ou sons adventícios.[53]
A presença de um terceiro som cardíaco (S3) geralmente indica um aumento de volume do sangue no ventrículo. Um quarto som cardíaco, o S4, é geralmente denominado "galope auricular" e é produzido pela passagem forçada do sangue num ventrículo rígido. A presença combinada dos sons S3 e S4 é denominada "galope quádruplo".[7]
Os sopros cardíacos são sons cardíacos anormais que tanto podem ser benignos como ser um sinal de uma doença cardíaca.[54] Existem vários tipos de sopros.[55] Os sopros são classificados de 1 a 6, em função do volume. São também avaliadas a sua relação com os sons cardíacos normais, a posição no ciclo cardíaco, a sua propagação para outros locais, eventuais alterações em função da posição da pessoa, a frequência do som e o local em que são auscultados com maior intensidade.[55]
Os sopros podem ser o resultado de valvulopatias causadas pelo estreitamento ou regurgitação de qualquer uma das principais válvulas, como é o caso da estenose aórtica, regurgitação mitral ou prolapso da válvula mitral. Podem também ser o resultado de uma série de outras doenças, entre as quais comunicação interauricular ou interventricular,[55] ou ainda ser causados por infeções, como a endocardite infecciosa ou febre reumática, em particular nos países em vias de desenvolvimento.[56] Um exemplo de sopro cardíaco é o sopro de Still, que pode estar presente em crianças, mas que é assintomático e desaparece durante a adolescência.[57] Nos casos de pericardite, em que as membranas inflamadas podem friccionar entre si, é possível auscultar um som denominado atrito pericárdico.[58]
Arritmias
[editar | editar código-fonte]As anomalias no ritmo sinusal normal do coração podem impedir o coração de bombear sangue de forma adequada. As doenças deste grupo são geralmente identificadas num eletrocardiograma. As arritmias podem causar ritmos cardíacos irregulares ou ritmos cardíacos regulares, mas a velocidades anormais. O ritmo cardíaco anormalmente elevado denomina-se taquicardia, sendo classificada em supraventricular ou ventrocular, dependendo da origem. O ritmo cardíaco anormalmente baixo denomina-se bradicardia. A taquicardia define-se geralmente por um ritmo cardíaco superior a 100 bpm e bradicardia por um ritmo cardíaco inferior a 60 bpm.[59] Uma assistolia é a paragem do ritmo cardíaco. Um ritmo aleatório e variável é classificado como fibrilação auricular ou fibrilação ventricular, dependendo se a atividade elétrica tem origem nas aurículas ou nos ventrículos.[59] Uma anomalia na condução elétrica pode causar um atraso ou alterações na ordem de contrações do músculo cardíaco. Isto pode ser o resultado de uma doença, como o bloqueio de ramo, ou de uma doença congénita, como a síndrome de Wolff-Parkinson-White.[59]
Insuficiência e doenças congénitas
[editar | editar código-fonte]A insuficiência cardíaca é uma condição em que o coração não consegue bombear sangue em quantidade suficiente para responder às necessidades do corpo.[47] É geralmente uma condição crónica, associada à idade e que se vai agravando gradualmente.[60] A doença pode afetar cada um dos lados do coração de forma independente. A insuficiência do lado esquerdo pode levar à insuficiência do lado direito através da deformação do músculo. Quando o coração não consegue bombear sangue suficiente, o sangue pode-se acumular ao longo do corpo causando congestão pulmonar e edema pulmonar, inchaço dos pés, diminuição da tolerância ao exercício físico ou outros sinais, como aumento de tamanho do fígado, sopros cardíacos ou aumento da pressão venosa jugular. Entre as causas mais comuns de insuficiência cardíaca estão a doença arterial coronária, valvulopatias e doenças do músculo cardíaco.[61]
O coração pode ser afetado por doenças congénitas, ou doenças de nascença. Entre estas doenças estão um forame oval que não foi devidamente encerrado durante o desenvolvimento, condição que se verifica em até 25% da população;[62] comunicação interventricular ou interauricular; doenças congénitas das válvulas (como a estenose aórtica congénita); ou doenças relacionadas com os vasos sanguíneos e circulação do sangue, como persistência do canal arterial ou coarctação da aorta.[63][64] Apesar de congénitas, estas doenças podem manifestar sintomas a qualquer idade. Quando o sangue desoxigenado passa do coração direito para o esquerdo, como na tetralogia de Fallot, a condição é facilmente observável à nascença, já que faz com que a pele do bebé apresente um tom azul. Um problema cardíaco de nascença pode afetar a capacidade de crescimento da criança.[63] Alguns casos resolvem-se com o tempo e são considerados benignos. Outros podem não manifestar sintomas e serem diagnosticados por acaso num exame cardíaco. As doenças congénitas são na maior parte dos casos detectadas com um ecocardiograma.[64]
Diagnóstico
[editar | editar código-fonte]

As doenças cardíacas são diagnosticadas com base no historial clínico, no exame físico pelo médico e em vários exames, dos quais os mais comuns são análises ao sangue, ecocardiogramas, eletrocardiogramas e exames imagiológicos. Em alguns casos podem ser necessários exames invasivos, como cateterismo cardíaco.[65]
O exame físico consiste na inspeção e palpação do peito com as mãos e na auscultação do coração com um estetoscópio.[66][67] O exame permite também observar eventuais sinais médicos presentes nas articulações ou mãos da pessoa. Também é medida e auscultada a pulsação, geralmente na artéria radial perto do pulso, de modo a avaliar o ritmo e força. É medida a pressão arterial, geralmente com um esfigmomanómetro. Observam-se também eventuais alterações da veia jugular. É apalpado o peito para detectar eventuais vibrações e depois auscultado com um estetoscópio. Esta avaliação permite detectar a presença de sopros cardíacos ou sons cardíacos adicionais.[67]
As análises gerais ao sangue permitem avaliar o estado geral de saúde da pessoa e determinar a presença de fatores de risco de doenças cardiovasculares. Entre os parâmetros mais comuns estão um hemograma, que permite detectar anemia, e a medição dos metabólitos, que permite detectar alterações nos eletrólitos. Pode também ser realizado um perfil lipídico e um exame à glicose em jejum para avaliar os níveis de colesterol e diabetes. Em muitos casos pode ser necessário um coagulograma para determinar a dose correta de anticoagulantes.[68] Entre os exames específicos, podem ser realizados exames à troponina. A troponina é um biomarcador específico para doenças cardíacas, sensível à insuficiência no fornecimento de sangue pelo coração, sendo libertada 4 a 6 horas após a lesão e atingindo um pico entre as 12 e 24 horas.[69]> Podem também ser realizados exames ao peptídeos natriuréticos cerebrais, um biomarcador cujos níveis aumentam na presença de maior esforço do ventrículo esquerdo e permite avaliar a insuficiência cardíaca.[70] O exame CPK-MB oferece informação sobre o fornecimento de sangue do coração, embora seja menos específico e sensível do que os biomarcadores.[71]
Um eletrocardiograma (ECG) é um exame que regista a atividade elétrica do coração por meio de elétrodos colocados na pele.[72] O ECG permite detectar distúrbios no ritmo cardíaco e detectar quando não existe irrigação sanguínea suficiente no coração.[72] Em alguns casos, pode haver suspeita de anomalias que não são imediatamente observáveis no ECG. Nestes casos, pode ser realizado uma prova de esforço que provoque essa anomalia. Quando a anomalia não se manifesta na data do exame, é possível usar durante alguns dias um ECG portátil, como um monitor Holter.[72] Existem três principais parâmetros de avaliação num eletrocardiograma: a onda P, o complexo WRS e a onda T. A onda P corresponde à despolarização auricular, o complexo QRS à despolarização ventricular e a onda T à repolarização ventricular.[72][7] Uma variação no registo no sentido descendente significa que a carga das células se está a tornar mais positiva (despolarização), enquanto que no sentido descendente significa que a carga das células se está a tornar mais negativa (repolarização).[72]
Estão também disponíveis vários exames imagiológicos para avaliar a anatomia e função cardíacas. Os mais comuns são a ecocardiografia, angiografia, tomografia computorizada, ressonância magnética e tomografia por emissão de positrões. Um ecocardiograma é uma ecografia do coração que permite avaliar a função cardíaca, detectar doenças nas válvulas e procurar anomalias. A ecocardiografia pode ser realizada pelo exterior do peito (ecocardiografia transtorácica) ou com uma sonda no esófago (ecocardiografia transesofágica). Um relatório ecocardiográfico geralmente inclui informação sobre a largura e eventual dilatação das válvulas, eventuais regurgitações de sangue e informação sobre o volume de sangue no fim da sístole e da diástole.[73] As ecocardiografias podem ser realizadas em situações em que o corpo esteja mais estressado, como em provas de esforço, o que permite detectar sinais de insuficiente irrigação sanguínea.[67] As tomografias e os raios-X ao tórax permitem avaliar a morfologia do coração e da aorta, detectar sinais de edema pulmonar e indicar se existe derrame pericárdico à volta do coração.[67]
Tratamento
[editar | editar código-fonte]
Estão disponíveis vários fármacos e técnicas cirúrgicas para o tratamento de doenças cardíacas. O tratamento passa também por medidas para prevenir a ocorrência da doença, prevenir o aparecimento de ateroesclerose ou diminuir o agravamento dos sintomas. Entre as principais medidas de prevenção estão deixar de fumar, diminuir o consumo de bebidas alcoólicas, praticar exercício físico e modificar a dieta de modo a diminuir o consumo de gordura e açúcar. Os medicamentos permitem também controlar a diabetes. Os níveis de colesterol podem ser diminuídos com estatinas.[68] Em muitas das doenças cardíacas, incluindo fibrilhação auricular, valvulopatias, e após cirurgia cardíaca, são administrados em simultâneo anticoagulantes como a aspirina, varfarina ou clopidogrel, de modo a diminuir o risco de AVC ou de trombose.[68]
No tratamento de doenças isquémicas podem ser administrados nitroglicerina, betabloqueadores e, no contexto de um episódio agudo, analgésicos fortes como a morfina e outros opiáceos. Muitos destes fármacos oferecem ainda outros benefícios protetores, ao diminuir a ação do sistema simpático ou dilatar os vasos sanguíneos.[68] Para o tratamento de doenças relacionadas com o ritmo cardíaco podem ser administrados antiarrítmicos, realizada uma cardioversão ou serem aplicados implantes. Alguns antiarrítmicos atuam nos canais de eletrólitos para modificar o potencial de ação cardíaco., como é o caso dos bloqueadores dos canais de cálcio ou bloqueadores dos canais de sódio. Outros interferem com a estimulação do coração pelo sistema nervoso simpático, como é o caso dos betabloqueadores. Outros ainda modificam o movimento do sódio e do potássio pelas membranas celulares, como a Digoxina.[74] A atropina é usada no tratamento de ritmos lentos e a amiodarona no tratamento de ritmos irregulares. A arritmia causada por fibrilação auricular pode também ser tratada com cardioversão elétrica. Nos casos de ritmo cardíaco lento ou bloqueio cardíaco é possível implantar um pacemaker ou desfibrilhador.[68]
Nos casos em que é necessária cirurgia cardiovascular, esta pode ser aberta ou, de forma menos invasiva, através da inserção de pequenos arames pelas artérias periféricas, a que se dá o nome de angioplastia coronária. Esta intervenção é geralmente realizada no contexto de uma síndrome coronária aguda e pode ser usada para inserir um stent coronário.[75] Um exemplo deste tipo de intervenção é a ponte de safena, em que se faz uma ponte nas artérias bloqueadas do coração usando vasos sanguíneos recolhidos noutras partes do corpo, permitindo ao sangue voltar a fluir normalmente.[75] Nas valvulopatias pode ser realizadas cirurgias para reparação ou substituição das válvulas.[75]
Desenvolvimento
[editar | editar código-fonte]
Durante a gravidez, o desenvolvimento do coração tem início com a formação de dois tubos endocardíacos no embrião por volta da terceira semana de gestação. Estes tubos fundem-se, formando um tubo cardíaco primitivo denominado coração tubular.[76] Entre a terceira e quarta semana de gestação, o coração tubular aumenta de comprimento e começa-se a dobrar em forma de "S" no pericárdio, dando ao coração desenvolvido o alinhamento correto. Por volta do mesma altura começam-se a formar os septos e as válvulas e as cavidades começam a tomar forma. Por volta do fim da quinta semana, está concluída a formação dos septos. Na nona semana está concluída a formação das cavidades.[7]
O coração embrionário começa a bater cerca de 22 dias após a fecundação, a um ritmo aproximado do da mãe (75–80 bpm). O ritmo aumenta progressivamente até atingir um máximo de 165–185 bpm por volta da sétima semana de gestação.[77] Após a nona semana, quando se dá o início da fase fetal, o ritmo diminui progressivamente até cerca de 145 (±25) bpm no momento do parto. Antes do nascimento, não existem diferenças de ritmo cardíaco entre os sexos.[78]
Até à quinta semana forma-se no coração fetal um orifício denominado forame oval. Este orifício permite ao sangue passar diretamente da aurícula direita para a aurícula esquerda, desviando-o dos pulmões. Segundos após o parto, este orifício é fechado por uma membrana de tecido denominada septo primário, que até esse momento funcionava como válvula, dando assim início ao padrão de circulação de sangue regular.[7]
História
[editar | editar código-fonte]Da Antiguidade à Idade Média
[editar | editar código-fonte]
Desde a Antiguidade que o ser humano conhece a existência do coração, embora a sua função e anatomia não fossem totalmente compreendidas.[79] As primeiras sociedades viam o coração de forma essencialmente religiosa. Os gregos antigos foram os primeiros na Antiguidade a tentar compreender o coração de forma científica.[80][81][82] Aristóteles acreditava que a função do coração era produzir sangue e Platão considerava que o sangue em circulação tinha origem no coração. Hipócrates observou que o sangue circulava ciclicamente do corpo para os pulmões através do coração.[80][82] O anatomista Erasístrato, que descobriu as válvulas cardíacas, observou também que o coração atuava como uma bomba e que fazia dilatar os vasos sanguíneos. Descobriu ainda que tanto as artérias como as veias irradiavam a partir do coração, tornando-se progressivamente mais estreitas à medida que se afastavam do órgão. No entanto, acreditava que continham ar, e não sangue.[80]
No século II, o médico grego Cláudio Galeno foi o primeiro a distinguir o sangue venoso (vermelho escuro) do arterial (mais claro e menos espesso) e concluiu que cada um teria diferentes funções. No entanto, acreditava que o sangue arterial era criado a partir do sangue venoso ao passar por poros entre os ventrículos, onde receberia ar dos pulmões através da artéria pulmonar.[82][80] Ao observar que o coração era o órgão mais quente do corpo, sugeriu que seria o órgão responsável pelo calor corporal. Galeno acreditava também que não era o coração que bombeava o sangue, apenas que o sugava durante a diástole, e que o sangue fluía movido pela pulsação das próprias artérias.[79][82] As propostas de Galeno só seriam questionadas cerca de um milénio mais tarde.[79][82] A primeira descrição da circulação coronária e pulmonar foram publicadas pelo médico árabe Ibn al-Nafis na obra Comentário sobre o Cânone da Medicina de Avicena, editada em 1242.[83] Al-Nafis observou que o sangue passava pela circulação pulmonar, e não entre os ventrículos, como acreditava Galeno.[84] A publicação foi mais tarde traduzida para latim por Andrea Alpago.[85]
Idade Moderna
[editar | editar código-fonte]
No início da Idade Moderna, a comunidade académica na Europa continuava a ser dominada pelas ideias de Galeno, as quais foram adotadas como cânone pela própria Igreja. Em 1543, Andreas Vesalius publicou a obra De Humani Corporis Fabrica, na qual questionava algumas das crenças de Galeno sobre o coração. No entanto, esta obra foi considerada uma afronta à autoridade e sujeita a uma série de ataques na época.[86] Em 1553, Miguel Servet defendeu em Christianismi Restitutio que o sangue passa de um lado do coração para o outro por meio dos pulmões.[86] Um dos grandes avanços na compreensão da corrente sanguínea no coração e no corpo aconteceu com a publicação em 1628 da obra De Motu Cordis pelo médico inglês William Harvey. O livro de Harvey descreve de forma precisa a circulação sistémica e a força mecânica do coração, tendo tornado obsoletas as doutrinas de Galeno.[82]
No início do século XX, embora trabalhando de forma independente, o médico alemão Otto Frank e o médico inglês Ernest Starling publicaram vários estudos sobre o coração que seriam sintetizados no mecanismo de Frank-Starling.[7] Embora as fibras de Purkinje e o feixe de His já tivessem sido descobertos no século XIX, a sua função específica no sistema de condução elétrica permaneceu desconhecida até à publicação, em 1906, da monografia de Sunao Tawara Das Reizleitungssystem des Säugetierherzens. Tawara descobriu também o nódulo auriculoventricular, o que levou mais tarde Arthur Keith e Martin Flack a procurar estruturas semelhantes e à descoberta em 1907 do nódulo sinusal. Estas estruturas correspondem aos fundamentos anatómicos do eletrocardiograma, cujo inventor, Willem Einthoven, foi agraciado em 1924 com o Nobel de Medicina.[87]
O primeiro transplante de coração bem sucedido foi realizado em 1967 pelo cirurgião sul-africano Christiaan Barnard. Este evento é considerado um marco importante na cirurgia cardíaca, tendo chamado à atenção não só da comunidade científica, mas de todo o mundo. No entanto, nos primeiros anos de transplantes a sobrevivência a longo prazo dos pacientes era muito baixa. A primeira pessoa a receber um transplante, morreu decorridos apenas 18 dias da operação e outros pacientes não sobreviviam mais do que algumas semanas.[88] Nos anos seguintes as técnicas de transplante foram significativamente melhoradas, graças ao trabalho pioneiro dos cirurgiões Norman Shumway, Richard Lower, Vladimir Demikhov e Adrian Kantrowitz. À data de março de 2000, tinham já sido realizados em todo o mundo cerca de 55 000 transplantes de coração.[89]
Em meados do século XX, as doenças cardiovasculares ultrapassaram pela primeira vez as doenças infecciosas como principal causa de morte nos Estados Unidos e são hoje a principal causa de morte em todo o mundo. Desde 1948 que o Estudo de Framinghan tem vindo a descobrir a influência no coração de vários fatores, entre os quais a dieta, exercício físico e medicamentos comuns como a aspirina. Embora o aparecimento no mercado de vários inibidores da enzima de conversão da angiotensina e de betabloqueadores tenha melhorado significativamente o tratamento da insuficiência cardíaca crónica, a doença continua a representar enormes encargos médicos e sociais.[90]
Noutros animais
[editar | editar código-fonte]O volume do coração varia significativamente entre os diferentes filos animais, desde os pequenos corações de algumas espécies de ratos com 12 miligramas até ao coração da baleia-azul, que pesa mais de 600 quilos.[91] O ritmo cardíaco também varia de forma significativa entre as diferentes espécies, desde os 20 bpm no bacalhau até aos 1 200 bpm no beija-flor-de-pescoço-vermelho.[92][93]
A estrutura do coração varia entre as diferentes classes do reino animal. Tal como no ser humano, nos restantes vertebrados o coração situa-se no centro do corpo e encontra-se envolvido por um pericárdio,[94] que geralmente é uma estrutura distinta, mas que em alguns peixes sem mandíbula pode estar ligado ao peritónio.[95] O nódulo sinoauricular está presente em todos os amniotas, mas não nos vertebrados mais primitivos. Em animais mais primitivos, os músculos do coração são relativamente contínuos e o ritmo cardíaco é controlado pelo seio venoso, de forma homóloga ao nódulo sinoauricular em amniotas. Nos teleósteos, o principal centro de coordenação é na aurícula.[92]
Anfíbios e répteis
[editar | editar código-fonte]
Os anfíbios adultos, tal como a maior parte dos répteis, possuem um sistema circulatório duplo; ou seja, dividido nas partes arterial e venosa. No entanto, o coração em si não se encontra totalmente dividido em dois lados como nos mamíferos. O coração destes animais organiza-se em três cavidades: duas aurículas e um ventrículo. As aurículas recolhem o sangue proveniente da circulação pulmonar e da circulação sistémica, passa para o ventrículo e daí é bombeado em simultâneo para o corpo e para os pulmões. O sistema duplo permite ao sangue circular de e para os pulmões, que entregam sangue oxigenado diretamente ao coração.[96]
Na maioria dos répteis o coração situa-se geralmente a meio do tórax. Nas serpentes, situa-se na união do primeiro e segundo segmentos. Tal como os anfíbios adultos, o coração de maior parte dos répteis possui três cavidades: duas aurículas e um ventrículo. No entanto, esse ventrículo encontra-se parcialmente dividido por um septo com aberturas consideráveis junto à artéria pulmonar e aorta. No entanto, apesar dessas aberturas, na maior parte das espécies de répteis aparenta existir pouca ou nenhuma mistura entre as correntes sanguíneas, pelo que a aorta recebe apenas sangue oxigenado.[92][96] A exceção a esta regra são os crocodilos, que possuem um coração com quatro cavidades distintas.[97]
Aves e mamíferos
[editar | editar código-fonte]O coração dos mamíferos e dos arcossauros (crocodilianos e aves) está completamente separado em duas bombas, num total de quatro cavidades. Pensa-se que o coração de quatro cavidades dos arcossauros tenha evoluído de forma independente do dos mamíferos. Nos crocodilianos existe na base dos troncos arteriais um pequeno orifício, o forame de Panizza, que durante o mergulho permite alguma mistura entre as correntes sanguíneas de cada lado do coração.[98][99] Assim, só nos mamíferos e nas aves é que existem duas correntes de sangue (sistémica e pulmonar) totalmente separadas por uma barreira física.[92] O coração dos restantes mamíferos é idêntico ao coração humano. Possui quatro cavidades: duas aurículas na parte superior, que recebem o sangue, e dois ventrículos na parte inferior, de onde é bombeado o sangue, separadas por quatro válvulas.[100] Estudos indicam que haja uma relação semilogarítmica inversamente proporcional entre ritmo cardíaco em repouso e expectativa de vida entre mamíferos, de forma que entre todas as espécies de mamíferos há uma média aproximadamente idêntica de batidas cardíacas ao longo da vida: um bilhão.[101]
O sistema circulatório das aves é impulsionado por um coração miogénico de quatro câmaras protegido por um pericárdio fibroso. O pericárdio encontra-se preenchido com fluido seroso que o lubrifica.[102] O coração em si está dividido em duas metades, direita e esquerda, cada uma constituída por uma aurícula e um ventrículo. As aurículas e ventrículos de cada lado estão separados entre si por válvulas cardíacas que impedem que o sangue passe de uma câmara para a outra durante a contração. Sendo miogénico, o ritmo cardíaco é mantido pelas células marca-passo do nó sinusal situado na aurícula direita. O coração das aves também apresenta arcos musculares, constituídos por camadas espessas de músculo. De forma semelhante ao coração dos mamíferos, o coração das aves é constituído pelas camadas do endocárdio, miocárdio e pericárdio.[102] As paredes auriculares tendem a ser mais delgadas do que as paredes ventriculares, devido à intensa contração ventricular usada para bombear sangue oxigenado pelo corpo. Em comparação com a massa corporal, o coração das aves é geralmente maior do que o dos mamíferos. Esta adaptação permite que seja bombeada maior quantidade de sangue de modo a responder às necessidades metabólicas associadas ao voo.[103] As principais artérias que transportam o sangue do coração têm origem no arco aórtico direito, ao contrário dos mamíferos, em que é o arco aórtico esquerdo que forma esta parte da aorta. A veia cava inferior recebe o sangue dos membros através do sistema venoso portal. Também ao contrário dos mamíferos, os glóbulos vermelhos das aves mantêm o seu núcleo celular.[104]
Peixes
[editar | editar código-fonte]
O coração dos peixes é muitas vezes descrito como tendo duas cavidades – uma aurícula que recebe o sangue e um ventrículo que o bombeia.[105][106] No entanto, apresenta também dois compartimentos, um de entrada e um de saída, que alguns autores classificam como cavidades. Assim, dependendo daquilo que se considera cavidade, o coração dos peixes também pode ser descrito como um coração de três cavidades[105] ou de quatro cavidades.[107] A aurícula e o ventrículo são por vezes denominados "cavidades verdadeiras", enquanto as restantes são denominadas "cavidades acessórias".[108]
Os peixes primitivos apresentam um coração de quatro cavidades. No entanto, essas cavidades estão dispostas de forma sequencial, pelo que este coração primitivo é significativamente distinto do coração dos mamíferos e aves. A primeira cavidade é o seio venoso, que recebe pela veia hepática e veia cardinal o sangue pobre em oxigénio do corpo. Daqui o sangue passa para a aurícula e depois para o ventrículo musculado, onde ocorre a ação de bombear. A quarta e última câmara é o infundíbulo cardíaco, ou cone arterial, que contém várias válvulas que enviam o sangue para a aorta ventral. Por sua vez, a aorta ventral transporta o sangue até às guelras, onde recebe oxigénio e circula para o resto do corpo.[92]
No peixe adulto, as quatro cavidades não estão dispostas em linha, mas sim em forma de "S", em que as últimas duas cavidades estão superiores às duas primeiras. Este padrão relativamente simples pode ser observado nos peixes cartilaginosos e nos actinopterígeos. Nos teleósteos, o infundíbulo é muito pequeno, pelo que geralmente é considerado parte da aorta e não do próprio coração. Este infundíbulo não está presente em nenhum amniota, tendo possivelmente sido absorvido pelos ventrículos ao longo da evolução. Da mesma forma, enquanto o seio venoso está presente de forma vestigial em alguns répteis e aves, noutros animais foi absorvido pelo ventrículo direito e já não é distinguível.[92]
Invertebrados
[editar | editar código-fonte]Os artrópodes como os insetos, aracnídeos, miriápodes e crustáceos, bem como a maior parte dos moluscos, possuem um sistema circulatório aberto. Neste sistema, o sangue pobre em oxigénio é armazenado em cavidades à volta do coração e lentamente vai permeando a parede do coração através de pequenos canais unidirecionais. Esse sangue é bombeado pelo coração para a hemocele, uma cavidade entre os órgãos. O coração dos artrópodes é geralmente um tubo muscular que se estende desde a base da cabeça ao longo de todo o comprimento do corpo. Em vez de sangue, estes animais possuem hemolinfa. A molécula de transporte de oxigénio mais comum entre os artróprodes é a hemocianina, só se encontrando hemoglobina em algumas espécies.[109]
Os cefalópodes têm dois corações branquiais e um coração sistémico. Os corações branquiais possuem duas aurículas e dois ventrículos cada um e têm a função de bombear sangue para as guelras, enquanto que o coração principal tem a função de bombear sangue para o corpo.[110][111]
Notas
- ↑ Do corpo para o coração
- ↑ Veias que transportam sangue oxigenado dos pulmões para o coração
- ↑ Veias que realizam a drenagem venosa do próprio tecido cardíaco
- ↑ Note-se que não são os músculos que fazem com que as válvulas se abram. A abertura é o resultado da diferença de pressão entre o sangue nas aurículas e nos ventrículos.[23]
Referências
- ↑ Taber, Clarence Wilbur; Venes, Donald (2009). Taber's cyclopedic medical dictionary. [S.l.]: F. A. Davis Co. pp. 1018–23. ISBN 0-8036-1559-0
- ↑ Guyton & Hall 2011, p. 157.
- ↑ a b c Moore, Keith L.; Dalley, Arthur F.; Agur, Anne M. R. «1». Clinically Oriented Anatomy. [S.l.]: Wolters Kluwel Health/Lippincott Williams & Wilkins. pp. 127–73. ISBN 978-1-60547-652-0
- ↑ a b Starr, Cecie; Evers, Christine; Starr, Lisa (2 de janeiro de 2009). Biology: Today and Tomorrow With Physiology. [S.l.]: Cengage Learning. p. 422. ISBN 978-0-495-56157-6
- ↑ a b Reed, C. Roebuck; Brainerd, Lee Wherry; Lee,, Rodney; Inc, the staff of Kaplan, (2008). CSET : California Subject Examinations for Teachers 3rd ed. New York, NY: Kaplan Pub. p. 154. ISBN 978-1-4195-5281-6
- ↑ a b Gray's Anatomy 2008, p. 960.
- ↑ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad ae af ag ah ai aj ak al am an ao ap aq ar as at au av aw ax ay az ba bb bc bd be bf bg bh bi bj Betts, J. Gordon (2013). Anatomy & physiology. [S.l.: s.n.] pp. 787–846. ISBN 1-938168-13-5
- ↑ Guyton & Hall 2011, pp. 101, 157.
- ↑ a b c d Guyton & Hall 2011, pp. 105–07.
- ↑ Guyton & Hall 2011, pp. 1039–41.
- ↑ a b c «Cardiovascular diseases (CVDs) Fact sheet N°317 March 2013». WHO. World Health Organization. Consultado em 20 de setembro de 2014
- ↑ a b c Longo, Dan; Fauci, Anthony; Kasper, Dennis; Hauser, Stephen; Jameson, J.; Loscalzo, Joseph (11 de agosto de 2011). Harrison's Principles of Internal Medicine 18 ed. [S.l.]: McGraw-Hill Professional. p. 1811. ISBN 978-0-07-174889-6
- ↑ Graham, I; Atar, D; Borch-Johnsen, K; Boysen, G; Burell, G; Cifkova, R; Dallongeville, J; De Backer, G; Ebrahim, S; Gjelsvik, B; Herrmann-Lingen, C; Hoes, A; Humphries, S; Knapton, M; Perk, J; Priori, SG; Pyorala, K; Reiner, Z; Ruilope, L; Sans-Menendez, S; Scholte op Reimer, W; Weissberg, P; Wood, D; Yarnell, J; Zamorano, JL; Walma, E; Fitzgerald, T; Cooney, MT; Dudina, A; European Society of Cardiology (ESC) Committee for Practice Guidelines, (CPG) (Outubro de 2007). «European guidelines on cardiovascular disease prevention in clinical practice: executive summary: Fourth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (Constituted by representatives of nine societies and by invited experts).». European Heart Journal. 28 (19): 2375–414. ISSN 0195-668X. PMID 17726041. doi:10.1093/eurheartj/ehm316
- ↑ a b c d Saladin 2016, pp. 540-541.
- ↑ a b c d e «Heart». Enciclopédia Britannica. 10 de janeiro de 2017. Consultado em 29 de junho de 2017
- ↑ Dorland's (2012). Dorland's Illustrated Medical Dictionary 32ª ed. [S.l.]: Elsevier. p. 1461. ISBN 978-1-4160-6257-8
- ↑ Bianco, Carl. «How Your Heart Works». HowStuffWorks. Consultado em 14 de agosto de 2016
- ↑ Gray's Anatomy 2008, p. 959.
- ↑ a b Gray's Anatomy 2008, pp. 960–62.
- ↑ Pocock, Gillian (2006). Human Physiology. [S.l.]: Oxford University Press. p. 264. ISBN 978-0-19-856878-0
- ↑ Gray's Anatomy 2008, pp. 964–67.
- ↑ «pectinate muscle». The Free Dictionary. Consultado em 31 de julho de 2016
- ↑ a b c Gray's Anatomy 2008, pp. 966–67.
- ↑ Gray's Anatomy 2008, p. 970.
- ↑ University of Minnesota. «Papillary Muscles». Atlas of Human Cardiac Anatomy. Consultado em 7 de março de 2016
- ↑ Davidson's 2010, p. 525.
- ↑ Gray's Anatomy 2008, p. 981.
- ↑ Pocock, Gillian (2006). Human Physiology 3ª ed. [S.l.]: Oxford University Press. p. 266. ISBN 978-0-19-856878-0
- ↑ Guyton & Hall 2011, pp. 115–20.
- ↑ Davis, J. P.; Tikunova, S. B. (2008). «Ca2+ exchange with troponin C and cardiac muscle dynamics». Cardiovascular Research. 77 (4): 619–26. PMID 18079104. doi:10.1093/cvr/cvm098
- ↑ Antz, Matthias; et al. (1998). «Electrical Conduction Between the Right Atrium and the Left Atrium via the Musculature of the Coronary Sinus». Circulation. 98 (17): 1790–95. PMID 9788835. doi:10.1161/01.CIR.98.17.1790
- ↑ De Ponti, Roberto; et al. (2002). «Electroanatomic Analysis of Sinus Impulse Propagation in Normal Human Atria». Journal of Cardiovascular Electrophysiology. 13 (1): 1–10. PMID 11843475. doi:10.1046/j.1540-8167.2002.00001.x
- ↑ «Definition of SA node». MedicineNet.com. 27 de abril de 2011. Consultado em 7 de junho de 2012
- ↑ «Purkinje Fibers». About.com. 9 de abril de 2012. Consultado em 7 de junho de 2012
- ↑ Saladin 2016, pp. 554-555.
- ↑ Davidson's 2010, p. 526.
- ↑ Gray's Anatomy 2008, p. 982.
- ↑ Gray's Anatomy 2008, p. 945.
- ↑ Hall, Arthur C. Guyton, John E. (2005). Textbook of medical physiology 11ª ed. Philadelphia: W.B. Saunders. pp. 116–22. ISBN 978-0-7216-0240-0
- ↑ Guyton & Hall 2011, p. 208.
- ↑ «Reflexo de Bainbridge». Infopédia, Porto Editora. Consultado em 29 de junho de 2017
- ↑ Guyton & Hall 2011, p. 212.
- ↑ «Normal resting heart rate varies from person to person, study». Tech Explorist (em inglês). 20 de fevereiro de 2020. Consultado em 20 de fevereiro de 2020
- ↑ Ostchega, Y; Porter, K. S.; Hughes, J; Dillon, C. F.; Nwankwo, T (2011). «Resting pulse rate reference data for children, adolescents and adults, United States 1999–2008» (PDF). National health statistics reports (41): 1–16. PMID 21905522
- ↑ a b c «Cardiovascular diseases (CVDs)». World Health Organization. Consultado em 9 de março de 2016
- ↑ «Your Heart Failure Healthcare Team». www.heart.org. Consultado em 9 de março de 2016
- ↑ a b c «Different heart diseases». World Heart Federation. Consultado em 9 de março de 2016
- ↑ Harrison's 2011, p. 1501.
- ↑ Davidson's 2010, p. 554.
- ↑ Davidson's 2010, pp. 635–37.
- ↑ Davidson's 2010, p. 542.
- ↑ Davidson's 2010, pp. 638–639.
- ↑ a b Talley, Nicholas J.; O'Connor, Simon. Clinical Examination. [S.l.]: Churchill Livingstone. pp. 76–82. ISBN 978-0-7295-4198-5
- ↑ Dorland's (2012). Dorland's Illustrated Medical Dictionary 32nd ed. [S.l.]: Elsevier Saunders. p. 1189. ISBN 978-1-4160-6257-8
- ↑ a b c Davidson's 2010, pp. 556–59.
- ↑ Davidson's 2010, pp. 624–25.
- ↑ Newburger, Jane (2006). Nadas' Pediatric Cardiology 2nd Edition. Philadelphia: Elsevier. p. 358. ISBN 978-1-4160-2390-6
- ↑ Cantarini L, Lopalco G; et al. (outubro de 2014). «Autoimmunity and autoinflammation as the yin and yang of idiopathic recurrent acute pericarditis». Autoimmun Rev. 14 (2): 90–97. PMID 25308531. doi:10.1016/j.autrev.2014.10.005
- ↑ a b c Davidson's 2010, pp. 560–70.
- ↑ Davidson's 2010, p. 544.
- ↑ Davidson's 2010, pp. 543–45.
- ↑ «Patent Foramen Ovale (PFO)». www.heart.org. Consultado em 9 de março de 2016
- ↑ a b Davidson's 2010, pp. 628–30.
- ↑ a b Harrison's 2011, p. 1458–65.
- ↑ Davidson's 2010, pp. 527–34.
- ↑ Britton, the editors Nicki R. Colledge, Brian R. Walker, Stuart H. Ralston ; illustrated by Robert (2010). Davidson's principles and practice of medicine. 21st ed. Edinburgh: Churchill Livingstone/Elsevier. pp. 522–36. ISBN 978-0-7020-3084-0
- ↑ a b c d Davidson's 2010, pp. 522–36.
- ↑ a b c d e Davidson's 2010, pp. 521–640.
- ↑ Bersten, Andrew (2013). Oh's Intensive Care Manual. 7. ed. London: Elsevier Health Sciences. pp. 912–22. ISBN 978-0-7020-4762-6
- ↑ Davidson's 2010, pp. 531.
- ↑ Harrison's 2011, p. 1534.
- ↑ a b c d e Davidson's 2010, pp. 528–30.
- ↑ Armstrong, William F.; Ryan, Thomas; Feigenbaum, Harvey (2010). Feigenbaum's Echocardiography. [S.l.]: Lippincott Williams & Wilkins. ISBN 978-0-7817-9557-9
- ↑ Gheorghiade, M. (22 de junho de 2004). «Digoxin in the Management of Cardiovascular Disorders». Circulation. 109 (24): 2959–64. PMID 15210613. doi:10.1161/01.CIR.0000132482.95686.87
- ↑ a b c Davidson's 2010, pp. 585–88, 614–23.
- ↑ «Main Frame Heart Development». Meddean.luc.edu. Consultado em 17 de julho de 2017
- ↑ DuBose, T. J.; Cunyus, J. A.; Johnson, L. (1990). «Embryonic Heart Rate and Age». J Diagn Med Sonography. 6 (3): 151–57. doi:10.1177/875647939000600306
- ↑ DuBose, Terry J. (26 de julho de 2011). «Sex, Heart Rate and Age». obgyn.net
- ↑ a b c «Anatomy of the Heart». University of Sydney Online Museum. Consultado em 2 de agosto de 2016
- ↑ a b c d Meletis, John; Konstantopoulos, Kostas (2010). «The Beliefs, Myths, and Reality Surrounding the Word Hema (Blood) from Homer to the Present». Anemia. 2010: 1–6. doi:10.1155/2010/857657
- ↑ Katz, A. M. (1 de maio de 2008). «The "Modern" View of Heart Failure: How Did We Get Here?». Circulation: Heart Failure. 1 (1): 63–71. doi:10.1161/CIRCHEARTFAILURE.108.772756
- ↑ a b c d e f Aird, W. C. (Julho de 2011). «Discovery of the cardiovascular system: from Galen to William Harvey». Journal of Thrombosis and Haemostasis. 9: 118–29. PMID 21781247. doi:10.1111/j.1538-7836.2011.04312.x
- ↑ Michelakis, E. D. (19 de junho de 2014). «Pulmonary Arterial Hypertension: Yesterday, Today, Tomorrow». Circulation Research. 115 (1): 109–14. doi:10.1161/CIRCRESAHA.115.301132
- ↑ West, John (2008). «Ibn al-Nafis, the pulmonary circulation, and the Islamic Golden Age». Journal of Applied Physiology. 105 (6): 1877–80. PMC 2612469
 . PMID 18845773. doi:10.1152/japplphysiol.91171.2008
. PMID 18845773. doi:10.1152/japplphysiol.91171.2008
- ↑ Bondke Persson, A.; Persson, P. B. (2014). «Form and function in the vascular system». Acta Physiologica. 211 (3): 468–70. doi:10.1111/apha.12309
- ↑ a b West, J. B. (30 de maio de 2014). «Galen and the beginnings of Western physiology». American Journal of Physiology: Lung Cellular and Molecular Physiology. 307 (2): L121–L128. doi:10.1152/ajplung.00123.2014
- ↑ Silverman, M. E. (13 de junho de 2006). «Why Does the Heart Beat?: The Discovery of the Electrical System of the Heart». Circulation. 113 (23): 2775–81. PMID 16769927. doi:10.1161/CIRCULATIONAHA.106.616771
- ↑ Cooley, Denton A. (2011). «Recollections of the Early Years of Heart Transplantation and the Total Artificial Heart». Artificial Organs. 35 (4): 353–57. PMID 21501184. doi:10.1111/j.1525-1594.2011.01235.x
- ↑ Miniati, Douglas N.; Robbins, Robert C. (2002). «Heart transplantation: a thirty-year perspective: A Thirty-Year Perspective». Annual Review of Medicine. 53 (1): 189–205. doi:10.1146/annurev.med.53.082901.104050
- ↑ Neubauer, Stefan (15 de março de 2007). «The Failing Heart – An Engine Out of Fuel». New England Journal of Medicine. 356 (11): 1140–51. PMID 17360992. doi:10.1056/NEJMra063052
- ↑ Dobson, Geoffrey P (2003). «On Being the Right Size: Heart Design, Mitochondrial Efficiency and Lifespan Potential». Clinical and Experimental Pharmacology and Physiology. 30 (8): 590–97. doi:10.1046/j.1440-1681.2003.03876.x
- ↑ a b c d e f Romer, Alfred Sherwood; Parsons, Thomas S. (1977). The Vertebrate Body. Philadelphia, PA: Holt-Saunders International. pp. 437–42. ISBN 0-03-910284-X
- ↑ Osborne, June (1998). The Ruby-Throated Hummingbird. [S.l.]: University of Texas Press. p. 14. ISBN 0-292-76047-7
- ↑ Hyman, L. Henrietta (15 de setembro de 1992). Hyman's Comparative Vertebrate Anatomy. [S.l.]: University of Chicago Press. pp. 448–. ISBN 978-0-226-87013-7
- ↑ Shuttleworth, Trevor J., ed. (1988). Physiology of Elasmobranch Fishes. Berlin, Heidelberg: Springer Berlin Heidelberg. p. 3. ISBN 978-3-642-73336-9
- ↑ a b Grimm, Kurt A.; Lamont, Leigh A.; Tranquilli, William J.; Greene, Stephen A.; Robertson, Sheilah A. (16 de março de 2015). Veterinary Anesthesia and Analgesia (em inglês). [S.l.]: John Wiley & Sons. p. 418. ISBN 978-1-118-52620-0
- ↑ Colville, Thomas P.; Bassert, Joanna M. (10 de março de 2015). Clinical Anatomy and Physiology for Veterinary Technicians. [S.l.]: Elsevier Health Sciences. p. 547. ISBN 978-0-323-35620-6
- ↑ Crigg, Gordon; Johansen, Kjell (1987). «Cardiovascular Dynamics In Crocodylus Porosus Breathing Air And During Voluntary Aerobic Dives». Springer-Verlag. Journal of Comparative Physiology B. 157 (3): 381–92. doi:10.1007/BF00693365. Cópia arquivada (PDF) em 3 de julho de 2012
- ↑ Axelsson, Michael; Craig, Franklin; Löfman, Carl; Nilsson, Stefan; Crigg, Gordon (1996). «Dynamic Anatomical Study Of Cardiac Shunting In Crocodiles Using High-Resolution Angioscopy» (PDF). The Company of Biologists Limited. The Journal of Experimental Biology. 199 (2): 359–65. PMID 9317958. Consultado em 3 de julho de 2012
- ↑ Standring, Susan; Borley, Neil R. (2008). Gray's anatomy: the anatomical basis of clinical practice 40 ed. London: Churchill Livingstone. pp. 960–962. ISBN 978-0-8089-2371-8. OCLC 213447727
- ↑ Levine, H.J. (1997). «Rest heart rate and life expectancy». Journal of the American College of Cardiology (em inglês). 30 (4). pp. 1104–6. Consultado em 3 de junho de 2019
- ↑ a b Whittow, G. (2000). G. Causey Whittow, ed. Sturkie's Avian Physiology. San Diego: Academic Press
- ↑ Hoagstrom, C.W. (2002). Vertebrate Circulation. Magill's Encyclopedia of Science: Animal Life. 1. Pasadena, Califórnia: Salem Press. pp. 217–219
- ↑ Scott, Robert B. (Março de 1966). «Comparative hematology: The phylogeny of the erythrocyte». Annals of Hematology. 12 (6): 340–51. PMID 5325853. doi:10.1007/BF01632827
- ↑ a b Ostrander, Gary Kent (2000). The Laboratory Fish. [S.l.]: Elsevier. pp. 154–55. ISBN 978-0-12-529650-2
- ↑ Jurd, Richard David (2004). Instant Notes Animal Biology. [S.l.]: Garland Science. p. 134. ISBN 978-1-85996-325-8
- ↑ Farrell, Anthony P, ed. (1 de junho de 2011). Encyclopedia of Fish Physiology: From Genome to Environment. Stevens, E Don; Cech, Jr., Joseph J; Richards, Jeffrey G. [S.l.]: Academic Press. p. 2315. ISBN 978-0-08-092323-9
- ↑ Shukla, J.P. Fish & Fisheries. [S.l.]: Rastogi Publications. pp. 154–55. ISBN 978-81-7133-800-9
- ↑ Solomon, Eldra; Berg, Linda; Martin, Diana W. (15 de setembro de 2010). Biology (em inglês). [S.l.]: Cengage Learning. p. 939. ISBN 1-133-17032-3
- ↑ «Meet our animals». Smithsonian National Zoological Park. Consultado em 14 de agosto de 2016. Arquivado do original em 29 de Julho de 2016
- ↑ Ladd, Prosser C (18 de março de 1991). Comparative Animal Physiology, Environmental and Metabolic Animal Physiology. [S.l.]: John Wiley & Sons. pp. 537–. ISBN 978-0-471-85767-9
Bibliografia
[editar | editar código-fonte]- Hall, John (2011). Guyton and Hall textbook of medical physiology 12th ed. Philadelphia, Pa.: Saunders/Elsevier. ISBN 978-1-4160-4574-8
- Longo, Dan; Fauci, Anthony; Kasper, Dennis; Hauser, Stephen; Jameson, J.; Loscalzo, Joseph (11 de agosto de 2011). Harrison's Principles of Internal Medicine 18 ed. [S.l.]: McGraw-Hill Professional. ISBN 978-0-07-174889-6
- Saladin, Kenneth (2016). Human Anatomy 5 ed. [S.l.]: McGraw Hill. ISBN 978-0073403700
- Susan Standring; Neil R. Borley; et al., eds. (2008). Gray's anatomy : the anatomical basis of clinical practice 40th ed. London: Churchill Livingstone. ISBN 978-0-8089-2371-8
- Nicki R. Colledge; Brian R. Walker; Stuart H. Ralston, eds. (2010). Davidson's principles and practice of medicine 21st ed. Edinburgh: Churchill Livingstone/Elsevier. ISBN 978-0-7020-3085-7
Ligações externas
[editar | editar código-fonte]


