Síndrome da imunodeficiência adquirida
| Síndrome da imunodeficiência adquirida | |
|---|---|
| A fita vermelha é um símbolo da solidariedade pelas pessoas infectadas com o HIV e por aquelas que têm de viver com SIDA. | |
| Especialidade | infectologia |
| Sintomas | iniciais: semelhantes à gripe[1] tardios: aumento de volume dos gânglios linfáticos, febre, perda de peso[1] |
| Complicações | doenças oportunistas, tumores[1] |
| Duração | Crônica[1] |
| Causas | vírus da imunodeficiência humana (VIH)[1] |
| Fatores de risco | exposição ao sangue, leite materno ou fluidos corporais de uma pessoa contaminada, sexo desprotegido[1] |
| Método de diagnóstico | análises ao sangue[1] |
| Prevenção | sexo seguro, troca de seringas, circuncisão masculina, profilaxia pré-exposição[1] |
| Tratamento | antirretrovirais[1] |
| Prognóstico | com tratamento: esperança de vida praticamente normal[2][3] |
| Frequência | 1,8 milhões de novos casos (2016)[4] 36,7 milhões portadores de VIH (2016)[4] |
| Mortes | 34,7 milhões [26,0 milhões – 45,8 milhões] (2020)[5][6] |
| Classificação e recursos externos | |
| CID-10 | B24 |
| CID-9 | 042 |
| CID-11 | 1858812010 |
| OMIM | 609423 |
| DiseasesDB | 5938 |
| MedlinePlus | 000594 |
| eMedicine | emerg/253 |
| MeSH | D000163 |
Síndrome da imunodeficiência adquirida (SIDA; em inglês: acquired immunodeficiency syndrome, AIDS) é uma doença do sistema imunológico humano causada pelo vírus da imunodeficiência humana (VIH; em inglês: human immunodeficiency virus, HIV).[7][8][9] Durante a infecção inicial, uma pessoa pode passar por um breve período doente, com sintomas semelhantes aos da gripe. Normalmente isto é seguido por um período prolongado sem qualquer outro sintoma. À medida que a doença progride, ela interfere mais e mais no sistema imunológico, tornando a pessoa muito mais propensa a ter outros tipos de doenças, como infecções oportunistas e câncer, que geralmente não afetam as pessoas com um sistema imunológico saudável.
O HIV é transmitido principalmente através de relações sexuais sem o uso de preservativo (incluindo sexo anal e, até mesmo, oral), transfusões de sangue contaminado, agulhas hipodérmicas e de mãe para filho, durante a gravidez, o parto ou amamentação.[10] Outros fluidos corporais, como saliva e lágrimas, não transmitem o vírus.[11] A prevenção da contaminação pelo HIV, principalmente através de programas de sexo seguro e de troca de agulhas, é uma estratégia fundamental para controlar a propagação da doença. Apesar de ainda não existir uma cura definitiva ou uma vacina, o tratamento antirretroviral pode retardar o desenvolvimento da doença e elevar a expectativa de vida do portador do vírus. Enquanto o tratamento antirretroviral reduz o risco de morte e de complicações da doença, estes medicamentos são de alto custo e estão associados a diversos efeitos colaterais. No entanto, há três casos confirmados de pacientes que eliminaram o vírus do corpo após realizarem um transplante de medula óssea, em que tiverem células-tronco implantadas em seu organismo que vieram de um doador com uma mutação genética forneceu resistência ao HIV. Tal procedimento, todavia, ainda é arriscado e complexo para ser aplicado a todos os soropositivos.[12][13][14]
A pesquisa genética indica que o HIV surgiu no centro-oeste da África durante o início do século XX.[15] A AIDS foi reconhecida pela primeira vez em 1981, pelo Centro de Controle e Prevenção de Doenças (CDC) dos Estados Unidos, e a sua causa — o HIV — foi identificada na primeira metade da década.[16] Desde a sua descoberta, a AIDS causou a morte de aproximadamente 30 milhões de pessoas (até 2009).[17] Em 2010, cerca de 34 milhões de pessoas eram portadoras do vírus no mundo.[18] A AIDS é considerada uma pandemia, um surto de doença que está presente em uma grande área e que está se espalhando ativamente.[19]
HIV/AIDS têm tido um grande impacto na sociedade contemporânea, tanto como uma doença quanto como uma fonte de discriminação. A doença também tem impactos econômicos significativos. Há muitos equívocos sobre o HIV/AIDS, tais como a crença de que ela pode ser transmitida pelo contato casual não sexual. A doença também se tornou sujeita a muitas controvérsias envolvendo as religiões, além de ter atraído a atenção médica e política internacional (e um financiamento de larga escala) desde que foi identificada em 1980.[20] Mais de 75 milhões de pessoas foram infectadas em todo o mundo até o final de 2019.[21] Aproximadamente 34,7 milhões de pessoas até 2020 morreram.[22]
História[editar | editar código-fonte]
Descoberta[editar | editar código-fonte]
A AIDS foi observada clinicamente pela primeira vez em 1981, nos Estados Unidos.[23] Os casos iniciais ocorreram em um grupo de usuários de drogas injetáveis e de homens homossexuais que estavam com a imunidade comprometida sem motivo aparente. Eles apresentavam sintomas de pneumonia pelo fungo Pneumocystis carinii (PCP), uma infecção oportunista incomum até então, conhecida por ocorrer em pessoas com o sistema imunológico muito debilitado.[24] Pouco depois, um número inesperado de homens gays desenvolveu um tipo de câncer de pele raro chamado sarcoma de Kaposi.[25][26] Muitos mais casos de PCP e de sarcoma de Kaposi surgiram, quando um alerta foi dado ao Centro de Controle e Prevenção de Doenças (CDC), que enviou uma força-tarefa para acompanhar o surto.[27]

Nos primeiros dias o CDC não tinha um nome oficial para a doença e referia-se a ela por meio das condições clínicas associadas como, por exemplo, a linfadenopatia, chamando-a de "linfadenopatia generalizada persistente".[28][29] Eles também usavam "Sarcoma de Kaposi e infecções oportunistas", nome pelo qual uma força-tarefa foi criada em 1981.[30] Em determinado momento, o CDC cunhou a frase "a doença dos 4 H's", uma vez que a síndrome parecia afetar haitianos, homossexuais, hemofílicos e usuários de heroína.[31] Na imprensa geral, o termo "GRID", de gay-related immune deficiency (em tradução livre, "deficiência imunológica relacionada aos gays"), tinha sido inventado.[32] No entanto, depois de determinar que a AIDS não estava restrita à comunidade homossexual,[30] percebeu-se que o termo GRID estava errado e a sigla AIDS, de acquired immunodeficiency syndrome (em português: síndrome da imunodeficiência adquirida, SIDA), foi introduzida em uma reunião em julho de 1982.[33] Em setembro daquele mesmo ano, o CDC começou a se referir à doença como AIDS.[34]
Em 1983, dois grupos de pesquisa independentes liderados por Robert Gallo e Luc Montagnier declararam que um novo retrovírus poderia ter infectado os pacientes com AIDS e publicaram suas descobertas na mesma edição da revista Science.[35][36] Gallo afirmou que o vírus que seu grupo de pesquisa isolou de um paciente com AIDS tinha uma forma muito semelhante a de outros vírus T-linfotrópicos, que sua equipe tinha sido a primeira a isolar. O grupo de Gallo chamou o vírus recém isolado de HTLV-III. Ao mesmo tempo, o grupo de Montagnier isolou um vírus a partir de um paciente que apresentava inchaço dos nódulos linfáticos do pescoço e fraqueza física, dois sintomas característicos da AIDS. Contradizendo o relatório do grupo de Gallo, Montagnier e seus colegas mostraram que as proteínas do núcleo do vírus eram imunologicamente diferentes das do HTLV-I. O grupo de Montagnier chamou o vírus que isolaram de lymphadenopathy-associated virus, LAV (em português: "vírus associado à linfadenopatia").[27] Quando, em 1986, descobriu-se que estes dois vírus eram o mesmo, LAV e HTLV-III foram renomeados para HIV, sigla em inglês de vírus da imunodeficiência humana.[37]
Origem[editar | editar código-fonte]
Acredita-se que os vírus HIV-1 e HIV-2 tenham se originado em primatas no centro-oeste africano e foram transferidos para os seres humanos no início do século XX.[15] O HIV-1 parece ter se originado no sul de Camarões através da evolução do SIV (cpz), o vírus da imunodeficiência símia (SIV), que infecta os chimpanzés selvagens (o HIV-1 descende do SIVcpz endêmico nas subespécies de chimpanzés Pan troglodytes troglodytes).[38][39] O parente mais próximo do HIV-2 é o SIV (smm), um vírus do Cercocebus atys atys, um macaco do Velho Mundo que vive no litoral da África Ocidental (do sul do Senegal ao oeste da Costa do Marfim).[40] Os macacos do Novo Mundo, como o macaco-da-noite, são resistentes à infecção pelo HIV-1, possivelmente devido a uma fusão genômica de dois genes com resistência viral.[41] Acredita-se que o HIV-1 tenha ultrapassado a barreira das espécies pelo menos em três ocasiões diferentes, dando origem a três grupos de vírus (M, N e O).[42]

Há evidência de que humanos que participavam de atividades com animais selvagens, como caçadores ou vendedores de animais silvestres, se infectaram com o SIV.[43] No entanto, o SIV é um vírus fraco que, normalmente, é suprimido pelo sistema imunológico humano dentro de poucas semanas após a infecção. Acredita-se que várias transmissões de pessoa para pessoa desse vírus em rápida sucessão são necessárias para dar-lhe tempo suficiente para se transformar no HIV. Além disso, devido a sua taxa de transmissão pessoa-a-pessoa relativamente baixa, o SIV só pode se espalhar por toda a população na presença de um ou mais canais de transmissão de alto risco, que eram ausentes na África antes do século XX.[44]
Os canais de transmissão de alto risco específicos, que permitiram que o vírus se adaptasse aos seres humanos e se espalhasse por toda a sociedade, dependem do calendário proposto para a travessia de animais para humanos. Estudos genéticos do vírus sugerem que o ancestral comum mais recente do grupo M do HIV-1 remonta ao ano de 1910.[45] Os defensores dessa data ligam a epidemia do HIV ao surgimento do colonialismo e do crescimento das grandes cidades africanas coloniais, o que levou a diversas mudanças sociais, como um maior grau de promiscuidade sexual, disseminação da prostituição e alta frequência de casos de doenças genitais (como a sífilis) nas cidades coloniais nascentes.[46] Embora as taxas de transmissão do HIV durante a relação sexual vaginal sejam baixas em circunstâncias normais, elas são muitas vezes aumentadas se um dos parceiros sofre de uma doença sexualmente transmissível que cause úlceras genitais. No início do anos 1900, as cidades coloniais eram notáveis por sua alta prevalência de prostituição e de casos de úlceras genitais. Em 1928, por exemplo, acredita-se que em torno de 45% das mulheres residentes no leste de Quinxassa, no Congo, eram prostitutas, e, em 1933, cerca de 15% de todos os moradores da mesma cidade tinham sífilis.[46]
Uma visão alternativa defende que práticas médicas inseguras na África após a Segunda Guerra Mundial, como a reutilização de seringas não esterilizadas durante programas de vacinação em massa, uso de antibióticos e de campanhas de tratamento anti-malária, foram os vetores iniciais que permitiram que o vírus se espalhasse e se adaptasse aos seres humanos.[44][47][48]
O caso mais antigo e bem documentado de HIV em humanos remonta a 1959, na República Democrática do Congo.[49] O vírus pode ter estado presente nos Estados Unidos desde 1966,[50] mas a grande maioria das infecções que ocorrem fora da África subsaariana (incluindo nos Estados Unidos) podem ser rastreadas até um único indivíduo desconhecido que se infectou com o HIV no Haiti e, em seguida, trouxe a infecção para os Estados Unidos por volta de 1969.[51] A epidemia se espalhou rapidamente entre os grupos de alto risco (inicialmente em homens que faziam sexo frequente com outros homens). Em 1978, a prevalência de HIV-1 entre homossexuais masculinos residentes de Nova Iorque e São Francisco era estimada em 5%, sugerindo que vários milhares de pessoas no país estavam infectadas.[51]
Progressão e sintomas[editar | editar código-fonte]
Existem três fases principais da infecção pelo HIV: infecção aguda, latência clínica e AIDS.[52][53]
Infecção aguda[editar | editar código-fonte]

O período inicial após a contaminação pelo HIV é chamado de infecção aguda ou síndrome retroviral aguda.[52][54] Muitos indivíduos desenvolvem uma doença semelhante à gripe ou à mononucleose entre duas e quatro semanas após a exposição ao vírus, enquanto outras pessoas não têm sintomas significativos.[55][56] Os sintomas ocorrem entre 40% e 90% dos casos e geralmente incluem febre, inchaço dos gânglios linfáticos, inflamação de garganta (laringite ou faringite), erupção cutânea, dor de cabeça e/ou feridas na boca e genitais.[54][56] A erupção da pele, que ocorre entre 20% e 50% dos casos, apresenta-se no tronco na forma de exantema maculopapular.[57] Algumas pessoas também desenvolvem infecções oportunistas nesta fase.[54] Sintomas gastrointestinais como náuseas, vômitos ou diarreia podem ocorrer, assim como sintomas neurológicos de neuropatia periférica ou de síndrome de Guillain-Barré.[56] A duração dos sintomas varia, mas geralmente persistem por uma ou duas semanas.[56]
Devido ao seu carácter não específico, estes sintomas frequentemente não são reconhecidos como sinais de infecção por HIV. Mesmo os casos que são avaliados por um médico da família ou por um hospital são muitas vezes diagnosticados como uma das muitas doenças infecciosas comuns. Assim, recomenda-se que o HIV seja considerado em pacientes que apresentem febre sem explicação aparente e que podem ter fatores de risco para a contaminação.[56]
Latência clínica[editar | editar código-fonte]
Os sintomas iniciais são seguidos por uma fase de latência clínica chamada de HIV assintomático ou crônico.[53] Sem tratamento, esta segunda fase da infecção por HIV pode durar de três anos[58] a mais de 20 anos[59] (em média, cerca de oito anos).[60] Embora geralmente não apareçam sintomas no início, perto do final desta fase muitas pessoas sofrem com febre, perda de peso, problemas gastrointestinais e dores musculares.[53] Entre 50 e 70% das pessoas também desenvolvem linfadenopatia generalizada persistente, caracterizada por um inchaço inexplicado e indolor de mais de um grupo de gânglios linfáticos (exceto na virilha) por um período de três a seis meses.[52]
Embora a maioria dos indivíduos infectados com HIV-1 tenham uma carga viral detectável e, na ausência de tratamento, eventualmente acabam por desenvolver a AIDS, uma pequena percentagem (cerca de 5%) mantêm níveis elevados de células T CD4+ (linfócito T auxiliar) sem terapia antirretroviral por mais de 5 anos.[56][61] Estes indivíduos são classificados como "pacientes assintomáticos de longo prazo".[61] Outro grupo é daqueles que mantêm uma carga viral baixa ou indetectável sem tratamento antirretroviral, que são conhecidos como "controladores de elite" ou "supressores de elite". Eles são uma de cada 300 pessoas infectadas.[62]
Síndrome da imunodeficiência adquirida[editar | editar código-fonte]

A síndrome da imunodeficiência adquirida (SIDA ou AIDS — sigla em inglês) é definida quando a contagem de células T CD4+ está abaixo de 200 células por μL de sangue ou pela ocorrência de doenças específicas, em associação com uma infecção por HIV. Na ausência de tratamento específico, cerca de metade das pessoas infectadas com HIV desenvolvem AIDS cerca de dez anos após a contaminação. As condições iniciais mais comuns que alertam sobre a presença de AIDS são a pneumocistose (40%), caquexia (20%) e candidíase esofágica. Outros sinais comuns incluem infecções respiratórias recorrentes.[56]
As infecções oportunistas podem ser causadas por bactérias, vírus, fungos e parasitas que normalmente seriam controlados pelo sistema imunológico.[63] Cada infecção ocorre, em parte, em relação aos organismos que são comuns no ambiente que a pessoa vive.[56] Estas doenças podem afetar quase todos os órgãos do organismo.[64]
As pessoas com AIDS têm um risco maior de desenvolver vários tipos de câncer, como sarcoma de Kaposi, linfoma de Burkitt, linfoma do sistema nervoso central primário e câncer cervical.[57] O sarcoma de Kaposi é o tipo de câncer mais comum e ocorre entre 10% a 20% das pessoas com HIV. O segundo tipo de câncer mais comum é o linfoma, que é a causa da morte de quase 16% das pessoas com AIDS e é o sinal inicial de AIDS em 3% a 4% delas. Esses tipos de câncer estão associados com o herpesvírus humano 8. O câncer cervical ocorre com mais frequência em pacientes com AIDS devido à sua associação com o vírus do papiloma humano (HPV).[23]
Além disso, as pessoas com AIDS frequentemente têm sintomas sistêmicos, como febre prolongada, suores (especialmente à noite), inchaço dos gânglios linfáticos, calafrios, fraqueza e perda de peso.[65] A diarreia é um sintoma comum presente em cerca de 90% das pessoas com AIDS.[66] Pacientes com AIDS também podem ser afetados por diversos sintomas psiquiátricos e neurológicos independentes de infecções oportunistas e cânceres, tais como a encefalite VIH.[67]
Transmissão[editar | editar código-fonte]
| Forma de exposição | Chance de infecção | |||
|---|---|---|---|---|
| Transfusão de sangue | 90%[68] | |||
| Nascimento (para a criança) | 25%[69] | |||
| Partilha de seringas em drogas intravenosas |
0,67%[68] | |||
| Perfuração percutânea com agulha | 0,30%[70] | |||
| Sexo anal receptivo desprotegido | 0,04–3,0%[71] | |||
| Sexo anal insertivo desprotegido | 0,03%[72] | |||
| Sexo vaginal receptivo desprotegido | 0,05–0,30%[71][73] | |||
| Sexo vaginal insertivo desprotegido | 0,01–0,38%[71][73] | |||
| Sexo oral masculino receptivo desprotegido | 0–0,04%[71] | |||
| Sexo oral masculino insertivo desprotegido | 0–0,005%[74] | |||
| Observação: "desprotegido" significa que não é usado preservativo. | ||||
O HIV é transmitido por três vias principais: contato sexual, exposição a fluidos ou tecidos corporais infectados e de mãe para filho durante a gravidez, o parto ou a amamentação (conhecida como infecção perinatal).[10] Não há nenhum risco de contrair o HIV através de exposição a fezes, secreções nasais, saliva, escarro, suor, lágrimas, urina ou vômito de pessoas infectadas, a menos que estes estejam contaminados com sangue.[70] É possível se infectar por mais de uma cepa do HIV, uma condição conhecida como superinfecção pelo HIV.[75]
Relação sexual[editar | editar código-fonte]
O modo mais comum de transmissão do HIV é através do contato sexual com uma pessoa infectada.[10] A maior parte de todas as contaminações por HIV no mundo ocorrem através de contatos heterossexuais (ou seja, relações sexuais entre pessoas do sexo oposto);[10] no entanto, o padrão de transmissão varia significativamente entre os países. Nos Estados Unidos, em 2009, a maior parte das transmissões ocorreram em homens que fazem sexo com homens,[10] sendo 64% de todos os novos casos.[76]
No que diz respeito aos contatos heterossexuais não protegidos, as estimativas de risco de transmissão do HIV por ato sexual parecem ser de quatro a dez vezes maiores em países de baixa renda do que nos países de alta renda.[77] Em países pobres, o risco de transmissão de mulheres para homens é estimado em 0,38% por relação sexual e a transmissão de homens para mulheres em 0,30%. Estimativas equivalentes em países mais ricos são de uma taxa de transmissão de 0,04% por relação sexual de mulheres para homens e de 0,08% de homens para mulheres.[77] O risco de transmissão durante o sexo anal é especialmente alto, estimado em 1,4% a 1,7% por contato sexual, heterossexual ou homossexual.[77][78] Embora o risco de transmissão através do sexo oral seja relativamente baixo, ele existe.[79] O risco de se infectar através do sexo oral tem sido descrito como "praticamente nulo",[80] no entanto alguns casos têm sido relatados.[81] O risco de transmissão por relação sexual oral receptiva é de 0% a 0,04%.[82] Em contextos que envolvem a prostituição em países de baixa renda, o risco de transmissão da mulher para o homem foi estimado em 2,4% por relação e de homem para mulher em 0,05%.[77]
O risco de transmissão aumenta com a presença de muitas doenças sexualmente transmissíveis[83] e úlceras genitais.[77] As úlceras genitais parecem aumentar o risco de infecção em cerca de cinco vezes.[77] Outras doenças sexualmente transmissíveis, como gonorreia, clamídia, tricomoníase e vaginose bacteriana, estão associadas com aumentos ligeiramente menores nos riscos de transmissão.[82] A carga viral de uma pessoa infectada também é um importante fator de risco para a transmissão tanto sexual quanto de mãe para filho.[84] Durante os primeiros 2,5 meses de uma transmissão de HIV, o poder de contágio de uma pessoa infectada é doze vezes maior devido a alta carga viral.[82] Se a pessoa está nos estágios finais da infecção, as taxas de transmissão são cerca de oito vezes maiores.[77]
Profissionais do sexo (incluindo os da indústria pornográfica) têm um aumento na taxa de HIV.[85][86] O sexo sem proteção pode ser um fator associado com aumento do risco de transmissão.[87] Agressões sexuais também aumentam o risco de transmissão do HIV, visto que preservativos raramente são usados e traumas físicos na vagina ou no reto são frequentes, além de poder haver um maior risco de infecção simultânea de doenças sexualmente transmissíveis diferentes.[88] Também há registros de casos de pessoas que infectam outras propositalmente ou que querem se infectar com o vírus HIV, por conta de algum tipo de transtorno psicológico.[89] No Brasil, a transmissão consciente do vírus é crime e configura lesão corporal grave, delito previsto no artigo 129, parágrafo 2º, do Código Penal (CP), com pena de reclusão de dois a oito anos.[90]
Fluidos corporais[editar | editar código-fonte]

O segundo modo mais frequente de transmissão do HIV é através de sangue e de hemoderivados.[10] Pelo sangue a transmissão pode ocorrer através da partilha de seringas durante o uso de drogas injetáveis, picada de agulha acidentais, transfusão de sangue (ou de hemoderivados) contaminado ou injeções médicas com equipamento não esterilizado. O risco de transmissão ao compartilhar uma seringa durante o uso de drogas é de entre 0,63 e 2,4% por ato, com uma média de 0,8%.[91] O risco de contrair o HIV de uma picada de agulha a partir de uma pessoa infectada pelo vírus é estimado em 0,3% (cerca de 1 em 333) por ato e o risco por exposição a membrana ou mucosa com sangue infectado é de 0,09% (cerca de 1 em 1 mil) por ato.[70] Nos Estados Unidos, usuários de drogas intravenosas responderam por 12% de todos os novos casos de HIV em 2009,[76] e, em algumas áreas mais de 80% das pessoas que usam drogas injetáveis são portadoras do HIV.[10]
O HIV é transmitido em cerca de 93% das transfusões de sangue que envolvem sangue infectado.[91] Nos países desenvolvidos, o risco de contrair HIV de uma transfusão de sangue é extremamente baixo (menos de um em meio milhão), visto que há uma melhor seleção de doadores e uma triagem de HIV é realizada;[10] por exemplo, no Reino Unido, o risco é relatado em um em cinco milhões.[92] Nos países de baixa renda, apenas metade das transfusões são adequadamente selecionadas (em 2008)[93] e estima-se que até 15% das infecções por HIV nestas áreas vêm de transfusão de sangue e de hemoderivados contaminados, o que representa entre 5% e 10% das infecções globais.[10][94]
O uso de equipamento médico sem esterilização desempenha um papel significativo na propagação do HIV na África subsaariana. Em 2007, entre 12 e 17% das infecções nesta região foram atribuídos ao uso de seringas médicas.[95] A Organização Mundial de Saúde (OMS) estima que o risco de transmissão como resultado de uma injeção médica na África seja de 1,2%.[95] Riscos significativos também estão associados a procedimentos invasivos, assistência ginecológica e atendimentos odontológico nesta área do mundo.[95]
Pessoas com tatuagens, piercings e escarificações estão, teoricamente, em risco de infecção, mas nenhum caso confirmado foi documentado.[96] Não é possível para mosquitos ou outros tipos de insetos transmitir o HIV.[97]
Mãe-filho[editar | editar código-fonte]
O HIV pode ser transmitido de mãe para filho durante a gravidez, durante o parto ou através do leite materno.[98][99] Esta é a terceira forma mais comum de transmissão do HIV no mundo.[10] Na ausência de tratamento, o risco de transmissão antes ou durante o nascimento é de cerca de 20%, enquanto na amamentação é de 35%.[98] Em 2008, a transmissão perinatal foi responsável por cerca de 90% dos casos de HIV em crianças.[98] Com o tratamento adequado, o risco de infecção entre mãe e filho pode ser reduzido para cerca de 1%.[98] O tratamento preventivo envolve a mãe iniciar a terapia antirretroviral durante a gravidez, fazer o parto através de uma cesariana, evitar a amamentação e administrar medicamentos antirretrovirais para o recém-nascido.[100] Muitas destas medidas não estão, porém, disponíveis no mundo em desenvolvimento.[100] Se o sangue contaminar alimentos durante a pré-mastigação, pode haver risco de transmissão.[96]
Virologia[editar | editar código-fonte]

O HIV é a causa da doença conhecida como AIDS/SIDA. O HIV é um retrovírus que infecta primariamente os componentes do sistema imunológico humano, tais como as células T CD4+, macrófagos e células dendríticas. Ele direta e indiretamente destrói as células T CD4+.[101]
O HIV é um membro do gênero Lentivirus,[102] parte da família Retroviridae.[103] Os lentivírus compartilham muitas características morfológicas e biológicas. Muitas espécies de mamíferos são infectadas pelos lentivírus, que são tipicamente responsáveis por doenças de longa duração, com um longo período de incubação.[104] Os lentivírus são transmitidos como um vírus de RNA em sentido positivo. Após a entrada na célula-alvo, o genoma do RNA viral é convertido em DNA de cadeia dupla através de uma transcriptase reversa codificada pelo vírus, que é transportada juntamente com o genoma viral na partícula do vírus. O DNA viral resultante é depois importado para o núcleo da célula e integrado ao DNA celular por uma integrase codificada pelo vírus.[105] Uma vez integrado, o vírus pode tornar-se latente, permitindo que ele e sua célula hospedeira não sejam detectados pelo sistema imunológico.[106] Alternativamente, o vírus pode ser transcrito, produzindo novos genomas de RNA e proteínas virais que são "empacotados" e liberados a partir da célula como novas partículas virais, que então começam o ciclo de replicação de novo.[107]
Dois tipos de HIV foram caracterizados: HIV-1 e HIV-2. O HIV-1 é o vírus que foi originalmente descoberto (e também inicialmente referido como LAV ou HTLV-III). É mais virulento, infeccioso,[108] e é a causa da maior parte das infecções de HIV no mundo. O HIV-2 é menos infeccioso em comparação ao HIV-1, o que indica que menos pessoas serão infectadas por exposição ao HIV-2. Devido à sua capacidade de transmissão relativamente fraca, o HIV-2 está amplamente confinado à África ocidental.[40]
Fisiopatologia[editar | editar código-fonte]
Depois que o vírus entra no organismo, há um período de rápida replicação viral, levando a uma grande quantidade de vírus no sangue periférico. Durante a infecção primária, o nível de HIV pode chegar a vários milhões de partículas de vírus por microlitro de sangue.[109] Esta resposta é acompanhada por uma diminuição acentuada do número de células T CD4+ circulantes. A viremia aguda é quase invariavelmente associada com a ativação das células T CD8+, que matam células infectadas com HIV e, subsequentemente, com a produção de anticorpos ou de seroconversão. A resposta de células T CD8+ é considerada importante no controle dos níveis de vírus, que chega a um pico e depois entra em declínio, conforme as contagens de células T CD4+ se recuperarem. Uma boa resposta das células T CD8+ tem sido associada a uma progressão mais lenta da doença e a um prognóstico melhor, apesar de não eliminar o vírus.[110]

Em suma, o HIV causa a AIDS ao esgotar as células T CD4+. Isto enfraquece o sistema imunológico e permite infecções oportunistas. As células T são essenciais para a resposta imunológica e, sem elas, o organismo não consegue combater infecções ou matar células cancerígenas. O mecanismo de depleção das T CD4+ difere nas fases aguda e crônica da doença.[111] Durante a fase aguda, a lise induzida pelo HIV resulta na morte das células infectadas pela contagem de linfócitos T citotóxicos no declínio de células T CD4+, embora a apoptose também possa ser um fator. Durante a fase crônica, as consequências da ativação imunitária generalizada juntamente com a perda gradual da capacidade do sistema imunológico de gerar novas células T parecem representar o lento declínio do número de células T CD4+.[112]
Embora os sintomas característicos da deficiência imunológica causada pela AIDS/SIDA não apareçam durante anos depois que uma pessoa está infectada, a diminuição do volume de células T CD4+ ocorre durante as primeiras semanas de infecção, especialmente na mucosa intestinal, que alberga a maior parte dos linfócitos encontrados no corpo.[113] A razão para a perda preferencial de células T CD4+ em mucosas é que a maioria dessas células expressam a proteína CCR5 que o HIV utiliza como um co-receptor para ter acesso às células, ao passo que apenas uma pequena fracção de células T CD4+ presentes no sangue fazem isso.[114]
Durante a infecção aguda, o HIV procura e destrói as células T CD4+ que expressam a CCR5.[115] Eventualmente, uma resposta imune vigorosa pode controlar a infecção e iniciar a fase de latência clinica. As células T CD4+ nos tecidos da mucosa permanecem particularmente afetadas.[115] A replicação contínua do HIV provoca um estado de ativação imunológica generalizada persistindo durante toda a fase crônica.[116] A ativação imunológica, que é refletida pelo aumento de células imunológicas ativadas e pela liberação de citocinas pró-inflamatórias, resulta da atividade de vários produtos gênicos do HIV e da resposta imune à replicação do HIV. Ela está também relacionada com a composição do sistema da barreira mucosa gastrointestinal causada pelo esgotamento de células T CD4+ nas mucosas durante a fase aguda da doença.[117]
Diagnóstico[editar | editar código-fonte]

O diagnóstico de AIDS em uma pessoa infectada com o HIV é baseado na presença de certos sinais ou sintomas. Desde 5 de junho de 1981, muitas definições têm sido desenvolvidas para a vigilância epidemiológica. No entanto, o estadiamento clínico dos pacientes não era um destino para esses sistemas, pois eles não são sensíveis nem específicos. Nos países em desenvolvimento é usado o sistema de estadiamento da Organização Mundial da Saúde para infecção pelo HIV e para a doença, através de dados clínicos e de laboratório. Em países desenvolvidos, o sistema de classificação do Centers for Disease Control and Prevention (CDC) é usado.[118]
Classificação da OMS[editar | editar código-fonte]
Em 1990, a Organização Mundial da Saúde (OMS) agrupou essas infecções e condições em conjunto através da introdução de um sistema de estadiamento para pacientes infectados com HIV-1. Uma atualização ocorreu em setembro de 2005. A maioria dessas condições são infecções oportunistas que são facilmente tratáveis em pessoas saudáveis.[118]
- estágio I: infecção pelo HIV é assintomática e não classificada como AIDS;
- estágio II: inclui pequenas manifestações mucocutâneas e recorrentes infecções do trato respiratório superior;
- estágio III: inclui diarreia crônica inexplicada por mais de um mês, as infecções bacterianas e a tuberculose pulmonar;
- estágio IV: inclui a toxoplasmose cerebral, candidíase do esôfago, traqueia, brônquios e pulmões e o sarcoma de Kaposi; essas doenças são indicadores da AIDS.[118]
Sistema de classificação do CDC[editar | editar código-fonte]
Existem duas principais definições para a AIDS, ambos produzidos pelo Centers for Disease Control and Prevention (CDC). A velha definição é a referência para a AIDS usando doenças que eram associados a ela, como por exemplo a linfadenopatia, condição clínica pela qual os cientistas descobridores do HIV originalmente nomearam o vírus.[28][29] Em 1993, o CDC expandiu a sua definição para a AIDS incluindo todas as pessoas HIV positivas com contagens de células T CD4 + abaixo de 200 por l de sangue ou 14% do total de linfócitos. A maioria dos novos casos de aids nos países desenvolvidos usam essa definição ou a definição pré-1993 do CDC. O diagnóstico de AIDS ainda está de pé, mesmo que, após o tratamento, a contagem de células T CD4 + sobe para acima de 200 por l de sangue ou outras doenças definidoras da AIDS são curados.[119]
Teste de HIV[editar | editar código-fonte]

Muitas pessoas desconhecem que estão infectadas com o HIV.[120] Menos de 1% da população sexualmente ativa urbana na África foi testada e esta proporção é ainda menor em populações rurais. Além disso, apenas 0,5% das mulheres grávidas que frequentam as unidades de saúde urbana são aconselhadas, testadas ou recebem os seus resultados. Mais uma vez, essa proporção é ainda menor nas unidades de saúde rurais. Assim, os produtos de doadores de sangue e do sangue utilizado em medicina e pesquisa médica são rastreados para o HIV.[120]
Testes de HIV são geralmente realizados no sangue venoso. Muitos laboratórios utilizam testes de quarta geração de triagem que detectam anticorpos anti-HIV (IgG e IgM) e do antígeno p24 do HIV. A detecção de anticorpos anti-HIV ou antígeno em um paciente previamente conhecido como negativo, é evidência de infecção pelo HIV. Indivíduos cuja primeira amostra indica evidências de infecção pelo HIV terão uma repetição do teste em uma segunda amostra de sangue para confirmar os resultados.[120]
O período de janela imunológica (tempo entre a infecção inicial e o desenvolvimento de anticorpos detectáveis contra a infecção) pode variar, uma vez que pode levar 3–6 meses para soroconversão e teste positivo. A detecção do vírus usando a reação em cadeia da polimerase (PCR) durante o período de janela é possível e as evidências sugerem que uma infecção pode ser detectada mais cedo do que quando se utiliza um teste de despistagem de quarta geração de AIA.[120]
Os resultados positivos obtidos por PCR são confirmados por testes de anticorpos.[121] Testes de HIV rotineiramente utilizados para a infecção em recém-nascidos e lactentes (isto é, pacientes com menos de 2 anos),[122] nascidos de mães HIV-positivas, não têm valor por causa da presença de anticorpos maternos para o HIV no sangue da criança. A infecção pelo HIV só pode ser diagnosticada por PCR, o teste para HIV DNA pró-viral em linfócitos de crianças.[123]
Prevenção[editar | editar código-fonte]
Contato sexual[editar | editar código-fonte]

O uso de preservativos reduz o risco de transmissão de HIV em cerca de 80% a longo prazo.[124] Quando os preservativos são utilizados de forma consistente por um casal em que uma das pessoas está infectada, a taxa de contaminação por HIV é inferior a 1% por ano.[125] Há algumas evidências que sugerem que o preservativo feminino pode oferecer um nível de proteção equivalente.[126] A aplicação de um gel vaginal contendo tenofovir (um inibidor da transcriptase reversa) imediatamente antes do sexo reduziu as taxas de infecção em aproximadamente 40% entre as mulheres africanas.[127] Por outro lado, o uso do espermicida nonoxinol-9 pode aumentar o risco de transmissão, devido à sua tendência de causar irritação vaginal e retal.[128] A circuncisão na África subsaariana "reduziu a contaminação de HIV por homens heterossexuais entre 38% e 66% em 24 meses".[129] Com base nesses estudos, a Organização Mundial de Saúde e a UNAIDS recomendaram em 2007 a circuncisão como um método válido de prevenção da transmissão de HIV da mulher para o homem.[130] A eficácia desse método na proteção contra a transmissão de homem para mulher ainda é contestada[131][132] e os benefícios da circuncisão nos países desenvolvidos e entre homens que fazem sexo com homens ainda são indeterminados.[133][134][135] Alguns especialistas temem que a menor percepção de vulnerabilidade entre homens circuncidados pode causar um comportamento sexual de maior risco, negando assim os métodos preventivos.[136]


Programas de incentivo a abstinência sexual não parecem afetar o risco de contaminação por HIV.[137] Evidências de benefícios em educação de casais também são igualmente pobres.[138] No entanto, uma educação sexual abrangente, desde a escola, pode diminuir os comportamentos de alto risco.[139] Uma minoria significativa de jovens continua a se envolver em práticas de alto risco, apesar de saberem sobre a existência e as consequências da AIDS, subestimando seu próprio risco de se infectar com o HIV.[140] Não se sabe se o tratamento de outras doenças sexualmente transmissíveis é eficaz na prevenção do HIV.[83]
Pré-exposição[editar | editar código-fonte]
O tratamento de pessoas infectadas com HIV, cuja contagem de células CD4 for igual ou maior que 350 celulas/μL, com antirretrovirais protege 96% dos seus parceiros sexuais contra a infecção.[141] Trata-se de uma redução de 10 a 20 vezes no risco de transmissão.[142] A profilaxia pré-exposição com uma dose diária de tenofovir, com ou sem emtricitabina, é eficaz em uma série de grupos, incluindo homens que fazem sexo com homens, casais heterossexuais em que um dos membros está infectado pelo HIV e jovens africanos.[127] Ela também pode ser eficaz em usuários de drogas injetáveis, sendo que um estudo determinou uma diminuição no risco entre 0,7 e 0,4 por 100 pessoas ao ano.[143]
Algumas precauções universais dentro do ambiente de assistência de saúde são consideradas eficazes na redução do risco de contaminação por HIV.[144] O uso de drogas injetáveis é um importante fator de risco e estratégias de redução de danos, como programas de troca de agulhas e de terapia de substituição de opiáceos, parecem ser eficazes em diminuir este risco.[145][146]
Pós-exposição[editar | editar código-fonte]
A administração de antirretrovirais dentro de 48 a 72 horas após a exposição ao sangue ou secreções genitais de uma pessoa infectada pelo HIV é o período referido como profilaxia pós-exposição (PPE).[147] A utilização de um único antirretroviral, a zidovudina, reduz o risco de uma infecção por HIV em cinco vezes após um ferimento por picada de agulha.[147] Em 2013, o regime de prevenção recomendado nos Estados Unidos consistia em três medicamentos: tenofovir, emtricitabina e raltegravir, alcançando uma redução ainda maior do risco.[148]
O tratamento PPE é recomendado após uma agressão sexual quando sabe-se que o agressor seja HIV positivo, mas é controverso quando o seu estado sorológico é desconhecido.[149] Geralmente, a duração do esquema profilático é de quatro semanas[150] e é frequentemente associado com efeitos colaterais quando a zidovudina é usada; cerca de 70% dos casos resultam em sintomas adversos, como náuseas (24%), fadiga (22%), angústia emocional (13%) e dores de cabeça (9%).[70]
Mãe-filho[editar | editar código-fonte]
Programas de prevenção da infecção perinatal pelo HIV (de mãe para filho) podem reduzir as taxas de transmissão de 92 a 99%.[98][145] A prevenção é principalmente usar uma combinação de medicamentos antivirais durante a gravidez e após o nascimento do bebê, além de usar mamadeiras ao invés de amamentar a criança.[98][151] Se a substituição da alimentação é aceitável, factível, acessível, sustentável e segura, as mães devem evitar amamentar seus bebês; a amamentação exclusiva porém é recomendada durante os primeiros meses de vida, se este não for o caso.[152] Se a amamentação exclusiva é realizada, o fornecimento de profilaxia antirretroviral prolongada ao lactente diminui o risco de transmissão do vírus.[153]
Vacinação e cura[editar | editar código-fonte]
Em 2012 ainda não existia uma vacina eficaz para o HIV/AIDS.[154] Um único teste da vacina RV 144, publicado em 2009, encontrou uma redução parcial do risco de transmissão de cerca de 30%, estimulando alguma esperança na comunidade científica que pesquisa o desenvolvimento de uma vacina realmente eficaz.[155] Mais estudos da vacina RV 144 estão em andamento.[156][157]
Em 2007, médicos de uma clínica na Alemanha conseguiram curar um paciente com AIDS/SIDA e leucemia. Os médicos escolheram um doador que tivesse uma mutação no seu DNA capaz de defender o sistema contra o HIV. Após isso, fizeram o transplante de medula óssea no portador de SIDA e leucemia. A surpresa veio ao fazer novos testes, quando descobriu-se que o vírus HIV tinha sumido do organismo do paciente. Atualmente o paciente já está há mais de dois anos sem o vírus HIV e sem a leucemia, contudo, a doença ainda pode estar escondida em seu corpo. O médico que realizou a operação, no entanto, quis "minimizar falsas esperanças" geradas pelo sucesso da operação, que já foi retratada nas principais revistas especializadas, já que ele foi obtido em um caso "muito específico" e durante o tratamento de outra doença grave. Espera-se que este caso abra caminho para curar outros infectados.[158] Em 2011, o Conselho Superior de Pesquisa Científica da Espanha (CSIC — sigla em espanhol) anunciou ter criado uma vacina que foi capaz de criar uma resposta imunológica contra o vírus HIV em 90% dos voluntários, mantendo seu efeito após um ano em 85% deles.[159]
Em julho de 2019, os cientistas conseguiram eliminar o DNA da AIDS inteiramente do genoma de um animal vivo. O tratamento suprimiu a replicação do HIV, seguido por uma rodada de terapia de edição genética. Quando administrada sequencialmente, esta terapia combinada eliminou o HIV das células e órgãos de animais infectados.[160]
O financiamento para a pesquisa de vacinas contra o HIV vem em parcelas de cinco anos, o que torna difícil alocar o dinheiro de forma eficiente para fazer uma vacina decolar. Ainda assim, esse fluxo de financiamento permitiu avanços na pesquisa do HIV, o que permitiu, em parte, o rápido sucesso de várias vacinas COVID-19. A tecnologia por trás do jab COVID-19 da Johnson & Johnson,[161] por exemplo, foi desenvolvida pela primeira vez como uma estratégia para combater o HIV porque desencadeia uma forte resposta imunológica.[162]
Um grande desafio é a imensa diversidade genética entre os vírus HIV que infectam pessoas em todo o mundo.[163] Assim como o coronavírus, que possui variantes mais transmissíveis ou capazes de escapar de partes do sistema imunológico, o HIV também possui variantes.[164] Mas é pior para o HIV. Isso porque o vírus faz novas cópias de seu projeto genético em uma grande velocidade, gerando dezenas de milhares de novas cópias todos os dias em uma única pessoa.[165] Cada uma dessas novas cópias carrega em média pelo menos uma mutação única.[166] Com o passar dos anos, uma única pessoa pode carregar uma miríade de variantes em seu corpo, embora apenas algumas variantes selecionadas possam ser transmitidas a outras pessoas.[167] O principal problema que essas variantes representam para as vacinas é que algumas mutações estão em partes do vírus que o sistema imunológico tende a atacar.[168] Essas mudanças podem essencialmente ajudar o vírus a ficar incógnito. Boas vacinas devem desencadear uma resposta imunológica capaz de lidar com essa vasta diversidade para fornecer ampla proteção contra infecções.[169]
Talvez o maior obstáculo, entretanto, seja a natureza da infecção ao longo da vida. Muitos vírus desaparecem do corpo depois que o sistema imunológico os combate. Mas o HIV tem a capacidade de inserir seu projeto genético no DNA do hospedeiro,[170] estabelecendo um reservatório oculto nas células imunológicas chamadas células T, que normalmente lutam contra infecções. Esse reservatório torna o vírus invisível para o sistema imunológico. Uma vez que o vírus habita seu novo esconderijo, o sistema imunológico não pode erradicá-lo, nem os tratamentos com medicamentos.[171] Isso significa que é preciso ter imunidade protetora no dia, no momento da transmissão. Se o sistema imunológico não se livrar do vírus em 24 horas, o vírus estabelece residência permanente no hospedeiro.[172][173]
Até 2021, houve menos de 10 ensaios clínicos para testar a eficácia de vacinas potenciais contra o HIV em pessoas. Dos seis testes que os cientistas concluíram, apenas uma vacina candidata se mostrou eficaz na prevenção da infecção. Ela é conhecida como RV144, que usa um total de seis injeções para os participantes ficarem completamente vacinados.[21]
As quatro injeções “primárias” continham um vírus canarypox que é incapaz de se replicar nas células e carrega as instruções genéticas para selecionar proteínas do HIV.[174] As células dos participantes produzem essas proteínas virais e desenvolvem uma resposta imunológica contra elas. Em seguida, os participantes também receberam dois “reforços”, uma injeção de um fragmento de proteína do HIV que é essencial para o vírus entrar nas células. A esperança era que os participantes desenvolvessem uma resposta imunológica forte e abrangente, dando a essas pessoas ampla proteção contra uma variedade de subtipos de HIV.[175]
Tratamento[editar | editar código-fonte]
Não existe atualmente nenhuma vacina disponível para o HIV ou um tratamento que cure o HIV/AIDS. Os únicos métodos conhecidos de prevenção baseiam-se evitar a exposição ao vírus ou, na falta disto, um tratamento antirretroviral diretamente após a exposição, chamado profilaxia pós-exposição (PEP).[176] A PEP tem um calendário muito exigente de quatro semanas de dosagem, além de também ter efeitos secundários muito desagradáveis, como diarreia, mal estar, náuseas e fadiga.[177] Em 2010 havia mais de 6,6 milhões de pessoas que mantinham esse tipo de tratamento em países de baixa e média renda.[18]
Antirretroviral[editar | editar código-fonte]
As opções de terapias antirretrovirais atuais são combinações (ou "coquetéis") que são compostas por pelo menos três medicamentos pertencentes a, no mínimo, dois tipos (ou "classes") de agentes antirretrovirais diferentes.[178] Inicialmente, o tratamento é dado tipicamente através de um inibidor da transcriptase reversa não nucleósido (NNRTI — sigla em inglês), além de dois inibidores da transcriptase reversa análogos de nucleósidos (NRTI — sigla em inglês).[178] Os NRTIs típicos incluem: zidovudina (AZT) ou tenofovir (TDF) e lamivudina (3TC) ou emtricitabina (FTC).[178] As combinações de agentes, que incluem inibidores de protease, são usados se o regime acima perder eficácia.[178]
O momento de iniciar a terapia antirretroviral ainda é uma questão em debate. A Organização Mundial da Saúde (OMS), governos europeus e os Estados Unidos recomendam que os antirretrovirais sejam administrados em todos os adolescentes, adultos e mulheres grávidas com uma contagem de CD4 inferior a 350/μl ou aqueles com apresentação de sintomas, independentemente da contagem de CD4.[57][178] Isto é apoiado pelo fato de que, se o tratamento for iniciado neste nível, o risco de morte é reduzido.[179] Em adição, os Estados Unidos recomendam o tratamento para todas as pessoas infectadas com HIV, independentemente da contagem de CD4 ou da apresentação de sintomas, no entanto, faz esta recomendação com menos convicção para aqueles com contagens mais elevadas.[180] A OMS também recomenda o tratamento para aqueles que estão co-infectados com tuberculose ou com hepatite B crônica e ativa.[178] Uma vez iniciado o tratamento, recomenda-se que a administração dos medicamentos continue sem interrupções ou "pausas".[57] Muitas pessoas são diagnosticadas apenas após o momento de quando o tratamento ideal deveria ter começado.[57] O resultado de longo prazo esperado da terapia é uma contagem de plasma HIV-RNA abaixo das 50 cópias/μL.[57] Níveis para determinar se o tratamento é eficaz são inicialmente recomendados depois de quatro semanas do seu início e, quando os níveis caem abaixo de 50 cópias/μL, são recomendados exames médicos a cada três a seis meses.[57] O controle é considerado inadequado quando a taxa for maior do que 400 cópias/μL.[57] Com base nestes critérios, o tratamento é eficaz em mais de 95% dos pacientes durante o primeiro ano.[57]

Entre os benefícios da terapia antirretroviral estão a diminuição do risco de desenvolver a AIDS e a diminuição do risco de morte.[182] No mundo em desenvolvimento, os antirretrovirais também melhoram a saúde física e mental do portador do vírus.[183] Com o tratamento, o risco de contrair tuberculose cai em cerca de 70%.[178] Entre os benefícios adicionais estão a diminuição do risco de transmissão da doença aos parceiros sexuais e uma diminuição da chance de transmissão da mãe para o filho.[178] A eficácia da terapia depende, em grande parte, da manutenção correta do tratamento.[57] Entre as razões para a não adesão aos antirretrovirais por portadores do HIV estão a falta de acesso a assistência médica,[184] apoio social inadequado, doenças mentais e abuso de drogas.[185] A complexidade dos regimes de tratamento (devido ao número de comprimidos e à frequência de administração) e os efeitos adversos podem reduzir a adesão dos pacientes à terapia.[186] Mesmo que o custo seja uma questão importante para alguns medicamento,[187] 47% das pessoas que precisavam deles receberam os antirretrovirais em países de baixa e média renda em 2010.[18] A taxa de adesão é semelhante em países de baixa renda e alta renda.[188]
Efeitos adversos específicos estão relacionados com o medicamento usado.[189] Alguns relativamente comuns incluem: lipodistrofia, dislipidemia e diabetes mellitus, especialmente com os inibidores de protease.[52] Outros sintomas comuns incluem diarreia[189][190] e um aumento no risco de doença cardiovascular.[191] Tratamentos recomendados mais recentes estão associados com menos efeitos adversos[57] e certos medicamentos podem estar associados com defeitos congênitos e, portanto, podem ser inadequados para mulheres que queiram ter filhos.[57]
As recomendações de tratamento para crianças são um pouco diferentes daquelas direcionadas aos adultos. No mundo em desenvolvimento, em 2010, 23% das crianças que precisavam de tratamento tinham acesso a ele.[192] A OMS e os Estados Unidos recomendam o tratamento para todas as crianças com menos de 12 meses de idade.[193][194] Para os pacientes entre um e cinco anos de idade, os Estados Unidos recomendam o tratamento para aqueles com contagens de HIV-RNA superiores a 100 000 cópias/μL. Naqueles com mais de cinco anos, a terapia é indicada quando a contagem de CD4 for menor que 500/μl.[193]
Infecções oportunistas[editar | editar código-fonte]
Medidas para prevenir infecções oportunistas são eficazes em muitas pessoas com HIV/AIDS. Além de melhorar a doença daquele momento, o tratamento com antirretrovirais reduz o risco de desenvolver infecções oportunistas adicionais.[189] A vacinação contra hepatite A e B é recomendada para todas as pessoas em risco de se infectarem pelo HIV; no entanto, a vacina também pode ser dada após a infecção.[195] A profilaxia de trimetoprim/sulfametoxazol em bebês entre quatro e seis semanas de idade e a interrupção da amamentação em crianças nascidas de mães portadoras do HIV são recomendadas em ambientes com recursos limitados.[192] Também é recomendado evitar PCP quando a contagem de CD4 de uma pessoa for inferior a 200 células/uL e em quem tem ou já teve PCP.[196] Pessoas com imunossupressão substancial também são aconselhadas a receber terapia profilática para toxoplasmose e meningite cryptococcus.[177] Medidas preventivas adequadas reduziram a taxa dessas infecções em 50% entre 1992 e 1997.[197]
Medicina alternativa[editar | editar código-fonte]
Nos Estados Unidos, aproximadamente 60% das pessoas com HIV utilizam várias formas de medicina alternativa ou complementar,[198] embora a eficácia da maior parte destes tratamentos terapêuticos seja questionada.[199] No que diz respeito ao aconselhamento nutricional, existe algumas evidências que mostram benefícios através do uso de suplementos de micronutrientes.[200] As provas da eficácia da suplementação com selênio são mistas, com alguma evidência experimental de benefício.[201] Há alguma evidência de que suplementos de vitamina A em crianças reduzem a mortalidade e melhoram o crescimento.[200] Na África, mulheres grávidas e lactantes nutricionalmente comprometidas receberam uma suplementação multivitamínica que apresentou bons resultados para as mães e as crianças.[200] A ingestão dietética de micronutrientes por adultos infectados pelo HIV é recomendada pela Organização Mundial da Saúde.[202][203] A OMS afirma ainda que vários estudos indicam que a suplementação de vitamina A, zinco e ferro pode produzir efeitos adversos em adultos HIV positivos.[203] Não há evidência suficiente para apoiar o uso de medicamentos à base de plantas.[204]
Paciente de Berlim[editar | editar código-fonte]
O caso de Timothy Ray Brown, conhecido como "paciente de Berlim", foi o primeiro caso de "cura" para o HIV, já que o vírus foi completamente eliminado de seu corpo, mesmo com a descontinuidade da terapia antirretroviral. Após ser diagnosticado com HIV, os médicos detectaram uma leucemia mieloide aguda (um tipo de câncer que afeta o sistema imunológico) e o paciente recebeu transplante de medula óssea.[14]
Acredita-se que a completa eliminação do vírus de seu organismo foi possível por dois motivos. Primeiro, o paciente foi submetido a diversas sessões de quimioterapia para a realização do transplante, o que eliminou grande parte das células que continham reservatórios. Segundo, o indivíduo doador continha uma mutação no gene responsável por codificar o co-receptor CCR5 — importante no processo de entrada do vírus nas suas células-alvo —, que suprimia sua expressão; assim, a nova população de células do sistema imune não possuía tal proteína em sua superfície, sendo resistente à infecção pelo vírus e impedindo a formação de novos reservatórios. Tal procedimento foi repetido na tentativa de conseguir eliminar o vírus em outros pacientes, porém ainda não se obteve sucesso, já que volta a haver aumento da carga viral sem a terapia antirretroviral.[205] Em 2019, no entanto, foi anunciado que outros dois pacientes que passaram por um procedimento de transplante de medula óssea também conseguiram eliminar o vírus do organismo.[12][13]
Porém tal procedimento só é adequado para pacientes que precisam de transplante de medula óssea por outra razão que não a infecção por HIV, além de que apresenta muitos riscos e desafios, pois deve-se encontrar um indivíduo com haplótipo de HLA compatível para o transplante e que também seja homozigoto para a mutação no gene do co-receptor CCR5 e o acompanhamento clínico deve ser bem rigoroso.[205] Em casos em que o doador não carregava o gene codificante do CCR5, após o transplante, observou-se uma queda na carga viral por alguns anos, porém houve recidiva da doença meses após a descontinuidade da terapia antirretroviral, mostrando que a mutação em tal gene foi importante para a cura do paciente de Berlim.[206]
Prognóstico[editar | editar código-fonte]

A AIDS tornou-se uma doença crônica em muitas áreas do mundo, ao invés de uma doença aguda e fatal.[207] O prognóstico varia entre as pessoas e tanto a contagem de células CD4 quanto a taxa de carga viral são úteis para resultados previsíveis.[56] Sem tratamento, o tempo médio de sobrevivência após a infecção pelo HIV é estimado entre 9 e 11 anos, dependendo do subtipo do vírus.[208] Após o diagnóstico de AIDS, se o tratamento não estiver disponível, o período de sobrevivência é de entre 6 e 19 meses.[209][210] A terapia antirretroviral e a prevenção apropriada de infecções oportunistas reduzem a taxa de mortalidade em 80% e aumentam a expectativa de vida para um jovem adulto recém-diagnosticado entre 20 e 50 anos.[207][211][212] Isto é quase dois terços[211] da população geral.[57] Se o tratamento for iniciado no final da infecção, o prognóstico não é tão bom:[57] por exemplo, se o tratamento for iniciado após o diagnóstico de AIDS, a expectativa de vida é de cerca de 10 a 40 anos.[57][207] Metade dos bebês nascidos com HIV morrem antes dos dois anos de idade, sem tratamento.[192]
As principais causas de morte por HIV/AIDS são as infecções oportunistas e alguns tipos de câncer, os quais são muitas vezes resultado de uma falha progressiva do sistema imunológico.[197][213] O risco de câncer parece aumentar conforme a contagem de CD4 for inferior a 500/μL de sangue.[57] A taxa de progressão clínica da doença é muito variável entre os indivíduos e é afetada por uma série de fatores, como a suscetibilidade da pessoa e sua função imunológica,[214] como acesso a assistência médica, presença de doenças oportunistas[209][215] e a cepa (ou estirpe) em particular do vírus envolvido na infecção.[216][217]
A co-infecção por tuberculose é uma das principais causas de doença e morte em pacientes com HIV/AIDS, presente em um terço de todas as pessoas infectadas pelo HIV e que causa 25% das mortes relacionadas com esse vírus.[218] O HIV é também um dos mais importantes fatores de risco para a tuberculose.[219] A hepatite C é outra infecção oportunista muito comum em que cada doença aumenta a progressão da outra.[220] Os dois tipos de câncer mais comuns associados ao HIV/AIDS são o sarcoma de Kaposi e o linfoma não Hodgkin.[213]
Mesmo com o tratamento antirretroviral, a longo prazo, as pessoas infectadas pelo HIV podem desenvolver perturbações neurocognitivas,[221] osteoporose,[222] neuropatia periférica,[223] diversos tipos de câncer,[224][225] nefropatia[226] e doença cardiovascular.[190] Ainda não está claro se estas condições são resultado da infecção pelo HIV ou de efeitos adversos do tratamento.
Epidemiologia[editar | editar código-fonte]

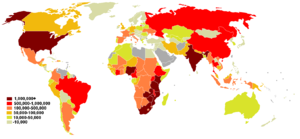
A pandemia da AIDS também pode ser vista como várias epidemias de subtipos distintos, cujos principais fatores na sua propagação são a transmissão sexual e a transmissão vertical de mãe para filho, no nascimento ou através do leite materno.[19] Apesar da recente melhora do acesso ao tratamento antirretroviral e os cuidados de prevenção em muitas regiões do mundo, a pandemia da AIDS custou cerca 2,1 milhões de vidas (variação de 1,9–2,4 milhões) em 2007, sendo que 330 mil pessoas eram menores de 15 anos.[208] Globalmente, cerca de 33,2 milhões de pessoas viviam com o HIV em 2007, incluindo 2,5 milhões de crianças. Estima-se que 2,5 milhões (variação de 1,8–4,1 milhões) pessoas foram infectadas em 2007, incluindo 420 mil crianças.[208]
A África subsariana continua sendo, majoritariamente, a região mais afetada pela doença. Estima-se que em 2007, a região continha 68% de todas as pessoas vivendo com AIDS e 76% de todos os óbitos por AIDS do mundo. Com 1,7 milhões de novas infecções, o número de pessoas vivendo com HIV foi para 22,5 milhões, sendo que 11,4 milhões de órfãos da AIDS vivendo na região vivem nessa área do continente africano. Ao contrário de outras regiões, a maioria das pessoas vivendo com o HIV na África subsaariana em 2007 (61%) eram mulheres. A prevalência em adultos em 2007 foi estimada em 5% e a AIDS continua a ser a maior causa de mortalidade nesta região do planeta.[208]
A África do Sul tem a maior população de portadores do HIV no mundo, seguida pela Nigéria e pela Índia.[227] O sul e o sudeste da Ásia são a região afetada da pior forma e, em 2007, estima-se que esta região continha 18% de pessoas vivendo com a AIDS e cerca de 300 mil dos óbitos devido a doença no mundo.[208] A Índia tem cerca de 2,5 milhões de infecções e uma prevalência estimada em adultos de 0,36%.[208] A expectativa de vida da população caiu drasticamente nos países mais afetados pelo vírus; em 2006, por exemplo, estima-se que a expectativa de vida ao nascer caiu de 65 para 35 anos em Botswana.
Nos Estados Unidos, jovens mulheres afro-americanas também estão em risco invulgarmente elevado de infecção pelo HIV.[228] Os afro-americanos formam 10% da população, mas respondem por cerca de metade dos casos de HIV/AIDS em todos os Estados Unidos.[229] Isto acontece devido, em parte, à falta de informações sobre a AIDS e a uma percepção de que não são vulneráveis ao vírus, além do acesso limitado a recursos médicos e uma maior probabilidade de manter contato sexual sem o uso de preservativo.[230]
Mundo lusófono[editar | editar código-fonte]
- África e Timor-Leste
Nos Países Africanos de Língua Oficial Portuguesa (PALOP) a doença também é presente. Cerca de 2,1% da população adulta de Angola está infectada pelo vírus HIV, o que totaliza cerca de 180 mil pessoas convivendo com a doença no país. Em Cabo Verde, a taxa de prevalência estimada por infecção do HIV é de 0,5% e 1,5% e, até 2006, 1 940 casos confirmados haviam sido registrados no país. Guiné-Bissau tem uma prevalência de HIV estimada entre 7,3% da população, o que caracteriza uma situação de epidemia de HIV generalizada. Em Moçambique, a taxa de prevalência do HIV é de cerca de 16% da população, ou cerca de 1,6 milhão de pessoas que convivem com a epidemia do vírus no país. São Tomé e Príncipe apresenta uma taxa de infecção pelo HIV de 1%.[231] No Timor-Leste não há dados precisos sobre o número de infectados pelo vírus.[231]
- Brasil

No Brasil, estima-se que existam 630 mil pessoas vivendo com o HIV, ou 0,6% da população adulta. De 1980 (o início da epidemia) até junho de 2009, foram registrados 217 091 óbitos em decorrência da doença. Cerca de 33 mil a 35 mil novos casos da doença são registrados todos os anos no país. A região sudeste tem o maior percentual (59%) do total de notificações por ser a mais populosa do país, com 323 069 registros da doença. O sul concentra 19% dos casos; o nordeste, 12%; o centro-oeste, 6%; e a região norte, 3,9%. Dos 5 564 municípios brasileiros, 87,5% (4 867) registraram pelo menos um caso da doença.[231][232] Um estudo publicado em 2014 no Brasil mostrou que a maior parte dos novos casos de infecção por HIV no país acometem os heterossexuais (principalmente mulheres), que respondem por 67,5% dos casos registrados em 2012.[233]
- Portugal
Em Portugal, no ano de 2013 foram diagnosticados quase três casos por dia de infeção por VIH/Sida, o que equivale a um total de 1 093 situações e a uma taxa de 10,5 novas infeções por 100 000 habitantes.[234] Desde 1983, quando o primeiro caso da doença foi registrado em Portugal, e até 2013, o governo do país diagnosticou cerca de 47 390 casos de infeção por VIH/Sida[234] e a percentagem de pessoas que tomam conhecimento do seu estado seropositivo para o VIH quando vão doar sangue é o mais elevado da Europa Ocidental, numa estimativa de 100 por cada milhão de habitantes.[231]
O relatório do Instituto Nacional de Saúde Dr. Ricardo Jorge (INSA) relativo à situação da doença a 31 de dezembro de 2013 refere que 20,7% das situações diagnosticadas nesse ano já se encontravam no estado de sida.[235] O número de novos diagnósticos em homens foi 2,4 vezes superior ao das mulheres, com a idade mediana à deteção da infeção a ser de 40 anos.[236] O modo de transmissão mais frequente do VIH foi o contacto heterossexual, referido em 61% dos casos, com a transmissão por relações sexuais entre homens a surgir em 43% dos novos casos.[237] Os homossexuais tendem a ser mais jovens que os heterossexuais à data do diagnóstico, com metade a terem menos de 32 anos.[238] A transmissão por consumo de droga representou sete por cento dos diagnósticos.[239]
No que se refere à infeção nas crianças, desde o diagnóstico do primeiro caso pediátrico, em 1984, foram notificados 479 casos até 2013 com igual distribuição entre sexos e com o modo de transmissão mais frequente a ser o contágio mãe-filho.[240] O relatório "Portugal em Números 2015 — Infeção VIH, SIDA e Tuberculose", apresentado pela Direção-Geral da Saúde (DGS), revela que em 2014 houve um decréscimo de 17,3% no número de novos casos de infeção pelo vírus HIV em relação a 2013.[241]
Cultura e sociedade[editar | editar código-fonte]
Estigma[editar | editar código-fonte]

Não se desenvolve AIDS apenas ao conviver socialmente com um soropositivo. Apertar a mão, abraçar ou compartilhar o uso de utensílios domésticos não traz nenhum risco de contágio.[242]
No entanto, o estigma da AIDS persiste no mundo em uma variedade de maneiras, como através do ostracismo, da rejeição e da discriminação de pessoas portadoras do HIV; da aplicação de testes de HIV de forma obrigatória, sem o consentimento prévio ou a proteção da confidencialidade das pessoas; violentar indivíduos infectados pelo HIV ou pessoas que são consideradas como infectadas pelo HIV e colocar pessoas HIV positivo em quarentena.[242] O medo da violência e do preconceito impede que muitas pessoas que procuram fazer o teste clínico, retornem para ver o resultado ou iniciem o tratamento, transformando o que poderia ser uma doença crônica tratável em uma sentença de morte, além de perpetuar a propagação do vírus.[243]
O estigma pode ser dividido em três categorias:
- reflexo do medo e do receio de que possam ser associadas com alguma doença mortal e transmissível;[244]
- o uso do HIV/AIDS para expressar atitudes em relação a grupos sociais e estilos de vida que alguns acreditam estarem associados com a doença;[244]
- estigmatização de pessoas ligadas à questão do HIV/AIDS ou pessoas HIV positivas.[245]
Muitas vezes, o estigma da AIDS é expresso em conjunto com um ou mais estigmas, particularmente aqueles associados com homossexualidade, bissexualidade, promiscuidade, prostituição e uso de drogas intravenosas. Em muitos países desenvolvidos, há uma associação entre AIDS e homossexualidade ou bissexualidade e esta associação está relacionada com níveis mais elevados de preconceito sexual, tais como atitudes homofóbicas.[246] Existe também uma associação preconceituosa entre a doença e todo tipo de comportamento sexual entre dois homens, incluindo o sexo entre homens saudáveis e sem qualquer infecção.[244]
Impacto econômico[editar | editar código-fonte]
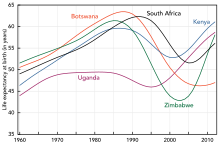
O HIV e a AIDS afetam o crescimento econômico de países, ao reduzir a disponibilidade de capital humano.[247] Sem alimentação e assistência médica adequadas, o que geralmente está disponível em países desenvolvidos, uma grande quantidade de pessoas sofrem e morrem de complicações relacionadas à AIDS no mundo. Elas não só são incapazes de trabalhar, mas também necessitam de assistência médica frequente. A previsão é de que isto provavelmente irá causar um colapso das economias e das sociedades em países com uma população portadora da AIDS significativa. Em algumas áreas altamente infectadas, a epidemia deixou para trás muitos órfãos que passaram a serem cuidados por avós idosos.[248]
O aumento da mortalidade tem resultados em uma população qualificada e uma força de trabalho menor. Esta força de trabalho menor é constituída por pessoas cada vez mais jovens, com conhecimentos e experiências de trabalho reduzidas, levando à redução da produtividade do país todo. Um aumento no tempo de folga dos trabalhadores para cuidar de familiares doentes ou de licenças por doença também reduzem a produtividade. O aumento da mortalidade reduz os mecanismos de capital humano e de investimento nas pessoas, através da perda da renda e da morte dos pais.[248]
Por afetar principalmente jovens adultos, a AIDS reduz a população tributável de uma nação, por sua vez, reduzindo os recursos disponíveis para gastos públicos como educação e serviços de saúde não relacionados à AIDS, resultando em um aumento da pressão sobre as finanças do governo e em um crescimento mais lento da economia. Isso resulta em um menor crescimento da base de cálculo, um efeito que é reforçado se houver gastos crescentes para tratar os doentes, em treinamento (para substituir trabalhadores doentes), subsídios de doença e para cuidar dos órfãos da AIDS. Isto é especialmente verdadeiro se o aumento acentuado da mortalidade adulta deslocar a responsabilidade da família para o governo em cuidar desses órfãos.[248]
No nível familiar, os resultados da AIDS são a perda de renda e o aumento dos gastos com saúde pelo responsável da família. Um estudo realizado na Costa do Marfim mostrou que famílias com um paciente HIV/AIDS gastam duas vezes mais em despesas médicas do que outras famílias.[249]
Mídia[editar | editar código-fonte]

Um dos primeiros casos de AIDS entre famosos aconteceu com o estadunidense Rock Hudson, um ator homossexual que tinha sido casado e se divorciou, que morreu em 2 de outubro de 1985 após ter anunciado que era portador do vírus em 25 de julho daquele mesmo ano. Ele havia sido diagnosticado em 1984.[250]
Em 24 de novembro de 1991, o vírus ceifou a vida do roqueiro britânico Freddie Mercury, vocalista da banda Queen, que morreu de uma doença relacionada à AIDS, sendo que o diagnóstico da doença só foi revelado no dia anterior.[251] No entanto, ele tinha sido diagnosticado como HIV positivo em 1987.[252]
Um dos primeiros casos famosos de heterossexuais portadores do vírus foi o de Arthur Ashe, um tenista estadunidense. Ele foi diagnosticado como HIV positivo em 31 de agosto de 1988, tendo contraído o vírus de transfusões de sangue durante uma cirurgia cardíaca no início da década de 1980. Outros testes dentro de 24 horas após o diagnóstico inicial revelaram que Ashe tinha AIDS, mas ele não comunicou o público sobre o seu diagnóstico até abril de 1992.[253] Ele morreu aos 49 anos, em 6 de fevereiro de 1993.[254]
O ex-basquetebolista estadunidense Magic Johnson, que atuou como armador pelo Los Angeles Lakers na National Basketball Association (NBA), aposentou-se abruptamente em 1991 após anunciar que havia contraído o HIV, mas depois retornou à carreira até se aposentar definitivamente. No Brasil, entre os casos de AIDS mais famosos estão o do cantor Cazuza, que assumiu em rede nacional que estava com AIDS em 1988 e que morreu em decorrência da doença no dia 7 de julho de 1990, e do cantor Renato Russo, ex-integrante da banda Legião Urbana, que morreu aos 36 anos vítima da doença.[255]

A fotografia de Therese Frare do ativista gay estadunidense David Kirby, enquanto ele morria em um leito de hospital em decorrência da doença rodeado por seus familiares, foi registrada em abril de 1990. A revista estadunidense LIFE disse que a foto se tornou a imagem "mais fortemente identificada com a epidemia de HIV/AIDS." A imagem foi exibida na revista, foi a vencedora do World Press Photo e adquiriu notoriedade mundial depois de ter sido usada em uma campanha publicitária da United Colors of Benetton, em 1992.[256]
Em 1996, Johnson Aziga, um canadense nascido em Uganda, foi diagnosticado com o HIV, mas posteriormente teve relações sexuais desprotegidas com 11 mulheres sem revelar-lhes seu diagnóstico. Em 2003, sete haviam contraído o HIV e duas morreram por complicações relacionadas à AIDS.[257][258] Aziga foi condenado por assassinato em primeiro grau e está sujeito a uma pena de prisão perpétua.[259]
Religião[editar | editar código-fonte]
O debate sobre a religião e a AIDS tornou-se altamente controverso nos últimos vinte anos, principalmente porque algumas autoridades religiosas declararam publicamente sua oposição ao uso de preservativos.[260][261] A abordagem religiosa para impedir a propagação da AIDS, de acordo com um relatório feito pelo especialista estadunidense em saúde Matthew Hanley intitulado The Catholic Church and the Global AIDS Crisis, argumenta que são necessárias mudanças culturais, incluindo uma volta à ênfase na fidelidade dentro do casamento e à abstinência sexual fora dele.[261]
Algumas organizações religiosas chegam a afirmar que a oração pode curar os pacientes com HIV/AIDS. Em 2011, a BBC informou que algumas igrejas em Londres estavam reivindicando que orações poderiam curar a AIDS e o Centro de Estudo de Saúde Sexual e HIV, em Hackney, informou que várias pessoas pararam de tomar a medicação por conta disso, às vezes por conselho direto de seu pastor, o que levou a uma série de mortes.[262] A Synagogue Church Of All Nations fez um anúncio de uma "unção na água" para promover a cura por Deus, embora o grupo negue que aconselhe as pessoas a parar de tomar a medicação.[262]
Negação, conspirações e equívocos[editar | editar código-fonte]
Um pequeno grupo de pessoas continua a questionar a conexão entre o vírus HIV e a doença AIDS,[263] além da existência do próprio HIV ou a validade dos testes e métodos de tratamento da síndrome.[264][265] Estas alegações, conhecidas como negacionismo da AIDS, foram examinadas e rejeitadas pela comunidade científica internacional.[266] No entanto, elas tiveram um impacto político significativo, particularmente na África do Sul, onde o governo adotou oficialmente o negacionismo da AIDS entre 1999 e 2005 e foi o responsável pela resposta ineficaz do país à epidemia e pelas centenas de milhares de mortes e contaminações que poderiam ter sido evitadas.[267][268][269] A Operação INFEKTION foi uma das medidas ativas adotadas pela União Soviética em todo o mundo para divulgar informações de que os Estados Unidos haviam criado o HIV/AIDS.[270][271] Pesquisas mostram que um número significativo de pessoas acreditavam — e continuam a acreditar — em tais alegações.[272]
Há muitos equívocos sobre o HIV e a AIDS. Três dos erros mais comuns sobre a doença são os de que a AIDS pode se espalhar através do contato casual, que a relação sexual com uma virgem curará a AIDS[273][274][275] e que o HIV pode infectar apenas homens homossexuais e usuários de drogas. Outros equívocos são de que qualquer ato de coito anal entre dois homens homossexuais não infectados pode levar a infecção pelo HIV e que a discussão aberta da homossexualidade e do HIV nas escolas irá levar a um aumento das taxas de homossexualidade e AIDS.[276][277]
Ver também[editar | editar código-fonte]
- HIV
- Sarcoma de Kaposi
- Philadelphia, filme com Tom Hanks
- Dallas Buyers Club
- Hipótese de Duesberg
- KIT SIDA
- Encefalite VIH
Referências
- ↑ a b c d e f g h i «HIV/AIDS Fact sheet N°360». WHO. Novembro de 2015. Consultado em 11 de fevereiro de 2016. Cópia arquivada em 17 de fevereiro de 2016
- ↑ «About HIV/AIDS». CDC. 6 de dezembro de 2015. Consultado em 11 de fevereiro de 2016
- ↑ UNAIDS (18 de maio de 2012). «The quest for an HIV vaccine». Cópia arquivada em 24 de maio de 2012
- ↑ a b «Global summary of the AIDS epidemic 2016» (PDF). UNAIDS. UNAIDS. Junho de 2017. Consultado em 10 de setembro de 2017
- ↑ «Global HIV & AIDS statistics — Fact sheet». www.unaids.org (em inglês). Consultado em 8 de junho de 2021
- ↑ «Homepage». www.unaids.org (em inglês). Consultado em 8 de junho de 2021
- ↑ Sepkowitz KA (junho de 2001). «AIDS--the first 20 years». N. Engl. J. Med. 344 (23): 1764–72. PMID 11396444. doi:10.1056/NEJM200106073442306
- ↑ Weiss RA (maio de 1993). «How does HIV cause AIDS?». Science. 260 (5112): 1273–9. PMID 8493571
- ↑ Cecil, Russell (1988). Textbook of Medicine. Filadélfia: Saunders. pp. 1523, 1799. ISBN 0-7216-1848-0
- ↑ a b c d e f g h i j Markowitz, edited by William N. Rom ; associate editor, Steven B. (2007). Environmental and occupational medicine 4ª ed. Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins. p. 745. ISBN 978-0-7817-6299-1
- ↑ «HIV and Its Transmission». Centers for Disease Control and Prevention. 2003. Consultado em 23 de maio de 2006. Arquivado do original em 4 de fevereiro de 2005
- ↑ a b H.I.V. Is Reported Cured in a Second Patient, a Milestone in the Global AIDS Epidemic publicado no NY Times (2019)
- ↑ a b A Third HIV Patient Now Appears To Have Been Cured of AIDS, But It's Complicated por Eric Mack (2019)
- ↑ a b Agência de Notícias da AIDS, ed. (27 de setembro de 2014). «Cientistas tentam replicar tratamento que teria curado HIV em paciente de Berlim». Consultado em 16 de novembro de 2015. Arquivado do original em 17 de novembro de 2015
- ↑ a b Sharp, PM; Hahn, BH (setembro de 2011). «Origins of HIV and the AIDS Pandemic». Cold Spring Harbor perspectives in medicine. 1 (1): a006841. PMC 3234451
 . PMID 22229120. doi:10.1101/cshperspect.a006841
. PMID 22229120. doi:10.1101/cshperspect.a006841
- ↑ Gallo RC (2006). «A reflection on HIV/AIDS research after 25 years». Retrovirology. 3: 72. PMC 1629027
 . PMID 17054781. doi:10.1186/1742-4690-3-72
. PMID 17054781. doi:10.1186/1742-4690-3-72
- ↑ «Global Report Fact Sheet» (PDF). UNAIDS. 2010
- ↑ a b c UNAIDS 2011 pg. 1–10
- ↑ a b Kallings LO (março de 2008). «The first postmodern pandemic: 25 years of HIV/AIDS». Journal of Internal Medicine. 263 (3): 218–43. PMID 18205765. doi:10.1111/j.1365-2796.2007.01910.x. s2cid 205339589(subscription required)
- ↑ Harden, Victoria Angela (2012). AIDS at 30: A History. [S.l.]: Potomac Books Inc. 324 páginas. ISBN 1-59797-294-0
- ↑ a b Jesús, Erin Garcia de (4 de junho de 2021). «After 40 years of AIDS, here's why we still don't have an HIV vaccine». Science News (em inglês). Consultado em 7 de junho de 2021
- ↑ «Preliminary UNAIDS 2021 epidemiological estimates - GLOBAL HIV STATISTICS» (PDF). UNAIDS 2020. Julho de 2021
- ↑ a b Mandell, Bennett e Dolan (2010). Capítulo 169.
- ↑ Gottlieb MS (2006). «Pneumocystis pneumonia—Los Angeles. 1981». Am J Public Health. 96 (6): 980–1; discussion 982–3. PMC 1470612
 . PMID 16714472. doi:10.2105/AJPH.96.6.980. Consultado em 31 de março de 2009. Arquivado do original em 22 de abril de 2009
. PMID 16714472. doi:10.2105/AJPH.96.6.980. Consultado em 31 de março de 2009. Arquivado do original em 22 de abril de 2009
- ↑ Friedman-Kien AE (outubro de 1981). «Disseminated Kaposi's sarcoma syndrome in young homosexual men». J. Am. Acad. Dermatol. 5 (4): 468–71. PMID 7287964. doi:10.1016/S0190-9622(81)80010-2
- ↑ Hymes KB; Cheung T; Greene JB; et al. (setembro de 1981). «Kaposi's sarcoma in homosexual men-a report of eight cases». Lancet. 2 (8247): 598–600. PMID 6116083. doi:10.1016/S0140-6736(81)92740-9
- ↑ a b Basavapathruni, A; Anderson, KS (dezembro de 2007). «Reverse transcription of the HIV-1 pandemic». The FASEB Journal. 21 (14): 3795–3808. PMID 17639073. doi:10.1096/fj.07-8697rev
- ↑ a b Centers for Disease Control (CDC) (1982). «Persistent, generalized lymphadenopathy among homosexual males». MMWR Morb Mortal Wkly Rep. 31 (19): 249–251. PMID 6808340. Consultado em 31 de agosto de 2011
- ↑ a b Barré-Sinoussi F; Chermann JC; Rey F; et al. (1983). «Isolation of a T-lymphotropic retrovirus from a patient at risk for acquired immune deficiency syndrome (AIDS)». Science. 220 (4599): 868–871. Bibcode:1983Sci...220..868B. PMID 6189183. doi:10.1126/science.6189183
- ↑ a b Centers for Disease Control (CDC) (1982). «Opportunistic infections and Kaposi's sarcoma among Haitians in the United States». MMWR Morb Mortal Wkly Rep. 31 (26): 353–354; 360–361. PMID 6811853. Consultado em 31 de agosto de 2011
- ↑ «Making Headway Under Hellacious Circumstances» (PDF). American Association for the Advancement of Science. 28 de julho de 2006. Consultado em 23 de junho de 2008
- ↑ Altman LK (11 de maio de 1982). «New homosexual disorder worries health officials». The New York Times. Consultado em 31 de agosto de 2011
- ↑ Kher U (27 de julho de 1982). «A Name for the Plague». Time. Consultado em 10 de março de 2008. Arquivado do original em 7 de março de 2008
- ↑ Centers for Disease Control (CDC) (1982). «Update on acquired immune deficiency syndrome (AIDS)—United States». MMWR Morb Mortal Wkly Rep. 31 (37): 507–508; 513–514. PMID 6815471
- ↑ RC Gallo, PS Sarin, EP Gelmann, M Robert-Guroff, E Richardson, VS Kalyanaraman, D Mann, GD Sidhu, RE Stahl, S Zolla-Pazner, J Leibowitch, and M Popovic (1983). «Isolation of human T-cell leukemia virus in acquired immune deficiency syndrome (AIDS)». Science. 220 (4599): 865–867. Bibcode:1983Sci...220..865G. PMID 6601823. doi:10.1126/science.6601823
- ↑ Barre-Sinoussi, F.; J. C. (20 de maio de 1983). «Isolation of a T-lymphotropic retrovirus from a patient at risk for acquired immune deficiency syndrome (AIDS)». Science (em inglês). 220 (4599): 868-871. ISSN 0036-8075. PMID 6189183. doi:10.1126/science.6189183
- ↑ Wotherspoon, Garry (2001). Aldrich, Robert, ed. Who's who in gay and lesbian history. Londres: Routledge. p. 154. ISBN 9780415229746
- ↑ Gao F; Bailes E; Robertson DL; et al. (fevereiro de 1999). «Origin of HIV-1 in the chimpanzee Pan troglodytes troglodytes». Nature. 397 (6718): 436–41. Bibcode:1999Natur.397..436G. PMID 9989410. doi:10.1038/17130
- ↑ Keele, B. F., van Heuverswyn, F., Li, Y. Y., Bailes, E., Takehisa, J., Santiago, M. L., Bibollet-Ruche, F., Chen, Y., Wain, L. V., Liegois, F., Loul, S., Mpoudi Ngole, E., Bienvenue, Y., Delaporte, E., Brookfield, J. F. Y., Sharp, P. M., Shaw, G. M., Peeters, M., and Hahn, B. H. (28 de julho de 2006). «Chimpanzee Reservoirs of Pandemic and Nonpandemic HIV-1». Science. 313 (5786): 523–6. Bibcode:2006Sci...313..523K. PMC 2442710
 . PMID 16728595. doi:10.1126/science.1126531
. PMID 16728595. doi:10.1126/science.1126531
- ↑ a b Reeves, J. D. and Doms, R. W (2002). «Human Immunodeficiency Virus Type 2». J. Gen. Virol. 83 (Pt 6): 1253–65. PMID 12029140. doi:10.1099/vir.0.18253-0
- ↑ Goodier, J., and Kazazian, H. (2008). «Retrotransposons Revisited: The Restraint and Rehabilitation of Parasites». Cell. 135 (1): 23–35. PMID 18854152. doi:10.1016/j.cell.2008.09.022
- ↑ Sharp, P. M.; Bailes, E.; Chaudhuri, R. R.; Rodenburg, C. M.; Santiago, M. O.; Hahn, B. H. (2001). «The origins of acquired immune deficiency syndrome viruses: where and when?» (PDF). Philosophical Transactions of the Royal Society B: Biological Sciences. 356 (1410): 867–76. PMC 1088480
 . PMID 11405934. doi:10.1098/rstb.2001.0863
. PMID 11405934. doi:10.1098/rstb.2001.0863
- ↑ Kalish ML; Wolfe ND; Ndongmo CD; McNicholl J; Robbins KE; et al. (2005). «Central African hunters exposed to simian immunodeficiency virus». Emerg Infect Dis. 11 (12): 1928–30. PMC 3367631
 . PMID 16485481. doi:10.3201/eid1112.050394
. PMID 16485481. doi:10.3201/eid1112.050394
- ↑ a b Marx PA, Alcabes PG, Drucker E (2001). «Serial human passage of simian immunodeficiency virus by unsterile injections and the emergence of epidemic human immunodeficiency virus in Africa» (PDF). Philos Trans R Soc Lond B Biol Sci. 356 (1410): 911–20. PMC 1088484
 . PMID 11405938. doi:10.1098/rstb.2001.0867
. PMID 11405938. doi:10.1098/rstb.2001.0867
- ↑ Worobey, Michael; Gemmel, Marlea; Teuwen, Dirk E.; Haselkorn, Tamara; Kunstman, Kevin; Bunce, Michael; Muyembe, Jean-Jacques; Kabongo, Jean-Marie M.; Kalengayi, Raphaël M.; Van Marck, Eric; Gilbert, M. Thomas P.; Wolinsky, Steven M. (2008). «Direct evidence of extensive diversity of HIV-1 in Kinshasa by 1960» (PDF). Nature. 455 (7213): 661–4. Bibcode:2008Natur.455..661W. PMC 3682493
 . PMID 18833279. doi:10.1038/nature07390
. PMID 18833279. doi:10.1038/nature07390
- ↑ a b Sousa, João Dinis de; Müller, Viktor; Lemey, Philippe; Vandamme, Anne-Mieke; Vandamme, Anne-Mieke (2010). Martin, Darren P., ed. «High GUD Incidence in the Early 20th Century Created a Particularly Permissive Time Window for the Origin and Initial Spread of Epidemic HIV Strains». PLoS ONE. 5 (4): e9936. PMC 2848574
 . PMID 20376191. doi:10.1371/journal.pone.0009936
. PMID 20376191. doi:10.1371/journal.pone.0009936
- ↑ Chitnis, Amit; Rawls, Diana; Moore, Jim (2000). «Origin of HIV Type 1 in Colonial French Equatorial Africa?». AIDS Research and Human Retroviruses. 16 (1): 5–8. PMID 10628811. doi:10.1089/088922200309548(subscription required)
- ↑ Donald G. McNeil, Jr. (16 de setembro de 2010). «Precursor to H.I.V. Was in Monkeys for Millennia». New York Times. Consultado em 22 de setembro de 2013.
Dr. Marx believes that the crucial event was the introduction into Africa of millions of inexpensive, mass-produced syringes in the 1950s.... suspect that the growth of colonial cities is to blame. Before 1910, no Central African town had more than 10,000 people. But urban migration rose, increasing sexual contacts and leading to red-light districts.
- ↑ Zhu, T., Korber, B. T., Nahmias, A. J., Hooper, E., Sharp, P. M. and Ho, D. D. (1998). «An African HIV-1 Sequence from 1959 and Implications for the Origin of the epidemic». Nature. 391 (6667): 594–7. Bibcode:1998Natur.391..594Z. PMID 9468138. doi:10.1038/35400
- ↑ Kolata, Gina (28 de outubro de 1987). «Boy's 1969 Death Suggests AIDS Invaded U.S. Several Times». The New York Times. Consultado em 11 de fevereiro de 2009
- ↑ a b Gilbert, M. Thomas P.; Rambaut, Andrew; Wlasiuk, Gabriela; Spira, Thomas J.; Pitchenik, Arthur E.; Worobey, Michael (20 de novembro de 2007). «The emergence of HIV/AIDS in the Americas and beyond» (PDF). PNAS. 104 (47): 18566–18570. Bibcode:2007PNAS..10418566G. PMC 2141817
 . PMID 17978186. doi:10.1073/pnas.0705329104
. PMID 17978186. doi:10.1073/pnas.0705329104
- ↑ a b c d Mandell, Bennett, and Dolan (2010). Chapter 121.
- ↑ a b c «Stages of HIV». U.S. Department of Health & Human Services. Dezembro de 2010. Consultado em 13 de junho de 2012. Arquivado do original em 13 de maio de 2012
- ↑ a b c WHO case definitions of HIV for surveillance and revised clinical staging and immunological classification of HIV-related disease in adults and children. (PDF). Genebra: Organização Mundial da Saúde. 2007. pp. 6–16. ISBN 978-92-4-159562-9
- ↑ Diseases and disorders. Tarrytown, NY: Marshall Cavendish. 2008. p. 25. ISBN 978-0-7614-7771-6
- ↑ a b c d e f g h i Mandell, Bennett, and Dolan (2010). Capítulo 118.
- ↑ a b c d e f g h i j k l m n o p Vogel M, Schwarze-Zander C, Wasmuth JC, Spengler U, Sauerbruch T, Rockstroh JK (julho de 2010). «The treatment of patients with HIV». Deutsches Ärzteblatt international. 107 (28–29): 507–15; quiz 516. PMC 2915483
 . PMID 20703338. doi:10.3238/arztebl.2010.0507
. PMID 20703338. doi:10.3238/arztebl.2010.0507
- ↑ Evian, Clive (2006). Primary HIV/AIDS care: a practical guide for primary health care personnel in a clinical and supportive setting Updated 4th ed. Houghton [South Africa]: Jacana. p. 29. ISBN 978-1-77009-198-6
- ↑ Reeders, J. W. A. J. (2001). Goodman, P. C.; Bedford, J., eds. Radiology of AIDS. Berlin [u.a.]: Springer. p. 19. ISBN 978-3-540-66510-6
- ↑ Elliott, Tom (2012). Lecture Notes: Medical Microbiology and Infection. [S.l.]: John Wiley & Sons. p. 273. ISBN 978-1-118-37226-5
- ↑ a b Blankson, JN (março de 2010). «Control of HIV-1 replication in elite suppressors». Discovery medicine. 9 (46): 261–6. PMID 20350494
- ↑ Walker, BD (agosto–setembro de 2007). «Elite control of HIV Infection: implications for vaccines and treatment». Topics in HIV medicine : a publication of the International AIDS Society, USA. 15 (4): 134–6. PMID 17720999
- ↑ Holmes CB, Losina E, Walensky RP, Yazdanpanah Y, Freedberg KA (2003). «Review of human immunodeficiency virus type 1-related opportunistic infections in sub-Saharan Africa». Clin. Infect. Dis. 36 (5): 656–662. PMID 12594648. doi:10.1086/367655
- ↑ Chu, C; Selwyn, PA (15 de fevereiro de 2011). «Complications of HIV infection: a systems-based approach». American family physician. 83 (4): 395–406. PMID 21322514
- ↑ «AIDS». MedlinePlus. A.D.A.M. Consultado em 14 de junho de 2012
- ↑ Sestak K (julho de 2005). «Chronic diarrhea and AIDS: insights into studies with non-human primates». Curr. HIV Res. 3 (3): 199–205. PMID 16022653. doi:10.2174/1570162054368084
- ↑ Murray ED, Buttner N, Price BH (2012). «Depression and Psychosis in Neurological Practice». In: Bradley WG, Daroff RB, Fenichel GM, Jankovic J. Bradley's Neurology in Clinical Practice: Expert Consult - Online and Print, 6e (Bradley, Neurology in Clinical Practice e-dition 2v Set). 1 6th ed. Philadelphia, PA: Elsevier/Saunders. 101 páginas. ISBN 1-4377-0434-4
- ↑ a b Smith DK, Grohskopf LA, Black RJ, Auerbach JD, Veronese F, Struble KA, Cheever L, Johnson M, Paxton LA, Onorato IM, Greenberg AE (21 de janeiro de 2005). «Antiretroviral postexposure prophylaxis after sexual, injection-drug use, or other nonoccupational exposure to HIV in the United States: recommendations from the U.S. Department of Health and Human Services.». MMWR. Recommendations and reports : Morbidity and mortality weekly report. Recommendations and reports / Centers for Disease Control. 54 (RR-2): 1–20. PMID 15660015
- ↑ Coovadia H (2004). «Antiretroviral agents—how best to protect infants from HIV and save their mothers from AIDS». N. Engl. J. Med. 351 (3): 289–292. PMID 15247337. doi:10.1056/NEJMe048128
- ↑ a b c d Kripke C (1 de agosto de 2007). «Antiretroviral prophylaxis for occupational exposure to HIV.». American family physician. 76 (3): 375–6. PMID 17708137
- ↑ a b c d Dosekun O, Fox J (Julho de 2010). «An overview of the relative risks of different sexual behaviours on HIV transmission.». Current Opinion in HIV and AIDS. 5 (4): 291–7. PMID 20543603. doi:10.1097/COH.0b013e32833a88a3
- ↑ Cunha, Burke (2012). Antibiotic Essentials 2012 11 ed. [S.l.]: Jones & Bartlett Publishers. 303 páginas. ISBN 9781449693831
- ↑ a b Boily MC, Baggaley RF, Wang L, Masse B, White RG, Hayes RJ, Alary M (Fevereiro de 2009). «Heterosexual risk of HIV-1 infection per sexual act: systematic review and meta-analysis of observational studies.». The Lancet infectious diseases. 9 (2): 118–29. PMID 19179227. doi:10.1016/S1473-3099(09)70021-0
- ↑ Baggaley RF, White RG, Boily MC (Dezembro de 2008). «Systematic review of orogenital HIV-1 transmission probabilities.». International Journal of Epidemiology. 37 (6): 1255–65. PMC 2638872
 . PMID 18664564. doi:10.1093/ije/dyn151
. PMID 18664564. doi:10.1093/ije/dyn151
- ↑ van der Kuyl, AC; Cornelissen, M (24 de setembro de 2007). «Identifying HIV-1 dual infections». Retrovirology. 4: 67. PMC 2045676
 . PMID 17892568. doi:10.1186/1742-4690-4-67
. PMID 17892568. doi:10.1186/1742-4690-4-67
- ↑ a b «HIV in the United States: An Overview». Center for Disease Control and Prevention. Março de 2012. Consultado em 26 de setembro de 2013. Arquivado do original em 1 de maio de 2013
- ↑ a b c d e f g Boily MC, Baggaley RF, Wang L, Masse B, White RG, Hayes RJ, Alary M (fevereiro de 2009). «Heterosexual risk of HIV-1 infection per sexual act: systematic review and meta-analysis of observational studies». The Lancet Infectious Diseases. 9 (2): 118–129. PMID 19179227. doi:10.1016/S1473-3099(09)70021-0
- ↑ Beyrer, C; Baral, SD; van Griensven, F; Goodreau, SM; Chariyalertsak, S; Wirtz, AL; Brookmeyer, R (28 de julho de 2012). «Global epidemiology of HIV infection in men who have sex with men». Lancet. 380 (9839): 367–77. PMID 22819660. doi:10.1016/S0140-6736(12)60821-6
- ↑ Yu, M; Vajdy, M (Agosto de 2010). «Mucosal HIV transmission and vaccination strategies through oral compared with vaginal and rectal routes». Expert opinion on biological therapy. 10 (8): 1181–95. PMC 2904634
 . PMID 20624114. doi:10.1517/14712598.2010.496776
. PMID 20624114. doi:10.1517/14712598.2010.496776
- ↑ Stürchler, Dieter A. (2006). Exposure a guide to sources of infections. Washington, DC: ASM Press. p. 544. ISBN 9781555813765
- ↑ Richard Pattman; et al., eds. (2010). Oxford handbook of genitourinary medicine, HIV, and sexual health 2nd ed. Oxford: Oxford University Press. p. 95. ISBN 9780199571666
- ↑ a b c Dosekun, O; Fox, J (Julho de 2010). «An overview of the relative risks of different sexual behaviours on HIV transmission». Current opinion in HIV and AIDS. 5 (4): 291–7. PMID 20543603. doi:10.1097/COH.0b013e32833a88a3
- ↑ a b Ng, BE; Butler, LM; Horvath, T; Rutherford, GW (16 de março de 2011). Butler, Lisa M, ed. «Population-based biomedical sexually transmitted infection control interventions for reducing HIV infection». Cochrane database of systematic reviews (Online) (3): CD001220. PMID 21412869. doi:10.1002/14651858.CD001220.pub3
- ↑ Anderson, J (Fevereiro de 2012). «Women and HIV: motherhood and more». Current opinion in infectious diseases. 25 (1): 58–65. PMID 22156896. doi:10.1097/QCO.0b013e32834ef514
- ↑ Kerrigan, Deanna (2012). The Global HIV Epidemics among Sex Workers. [S.l.]: World Bank Publications. p. 1. ISBN 9780821397756
- ↑ Aral, Sevgi (2013). The New Public Health and STD/HIV Prevention: Personal, Public and Health Systems Approaches. [S.l.]: Springer. p. 120. ISBN 9781461445265
- ↑ Klimas, N; Koneru, AO; Fletcher, MA (Junho de 2008). «Overview of HIV». Psychosomatic Medicine. 70 (5): 523–30. PMID 18541903. doi:10.1097/PSY.0b013e31817ae69f
- ↑ Draughon, JE; Sheridan, DJ (2012). «Nonoccupational post exposure prophylaxis following sexual assault in industrialized low-HIV-prevalence countries: a review». Psychology, health & medicine. 17 (2): 235–54. PMID 22372741. doi:10.1080/13548506.2011.579984
- ↑ Fantástico, ed. (15 de março de 2015). «Grupos compartilham técnicas de transmissão do vírus da Aids»
- ↑ Superior Tribunal de Justiça (ed.). «Transmissão proposital de HIV é classificada como lesão corporal grave». Consultado em 16 de março de 2015. Arquivado do original em 2 de abril de 2015
- ↑ a b Baggaley, RF; Boily, MC; White, RG; Alary, M (4 de abril de 2006). «Risk of HIV-1 transmission for parenteral exposure and blood transfusion: a systematic review and meta-analysis». AIDS (Londres, Inglaterra). 20 (6): 805–12. PMID 16549963. doi:10.1097/01.aids.0000218543.46963.6d
- ↑ «Will I need a blood transfusion?» (PDF). NHS patient information. National Health Services. 2011. Consultado em 29 de agosto de 2012
- ↑ UNAIDS 2011 pg. 60–70
- ↑ «Blood safety... for too few». WHO. 2001. Consultado em 17 de janeiro de 2006. Arquivado do original em 17 de janeiro de 2005
- ↑ a b c Reid, SR (28 de agosto de 2009). «Injection drug use, unsafe medical injections, and HIV in Africa: a systematic review». Harm reduction journal. 6: 24. PMC 2741434
 . PMID 19715601. doi:10.1186/1477-7517-6-24
. PMID 19715601. doi:10.1186/1477-7517-6-24
- ↑ a b «Basic Information about HIV and AIDS». Center for Disease Control and Prevention. Abril de 2012
- ↑ «Why Mosquitoes Cannot Transmit AIDS [HIV virus]». Rci.rutgers.edu. Consultado em 26 de setembro de 2013. Arquivado do original em 29 de março de 2014
- ↑ a b c d e f Coutsoudis A, Kwaan L, Thomson M (outubro de 2010). «Prevention of vertical transmission of HIV-1 in resource-limited settings». Expert review of anti-infective therapy. 8 (10): 1163–75. PMID 20954881. doi:10.1586/eri.10.94
- ↑ «Fluids of transmission». AIDS.gov. United States Department of Health and Human Services. 1 de novembro de 2011. Consultado em 14 de setembro de 2012
- ↑ a b Thorne, C; Newell, ML (Junho de 2007). «HIV». Seminars in fetal & neonatal medicine. 12 (3): 174–81. PMID 17321814. doi:10.1016/j.siny.2007.01.009
- ↑ Alimonti JB, Ball TB, Fowke KR (2003). «Mechanisms of CD4+ T lymphocyte cell death in human immunodeficiency virus infection and AIDS». J. Gen. Virol. 84 (7): 1649–1661. PMID 12810858. doi:10.1099/vir.0.19110-0
- ↑ «61.0.6. Lentivirus». Comitê Internacional de Taxonomia de Vírus. National Institutes of Health. 2002. Consultado em 25 de junho de 2012. Cópia arquivada em 18 de abril de 2006
- ↑ «61. Retroviridae». International Committee on Taxonomy of Viruses. National Institutes of Health. 2002. Consultado em 25 de junho de 2012. Cópia arquivada em 29 de junho de 2006
- ↑ Lévy, J. A. (1993). «HIV pathogenesis and long-term survival». AIDS. 7 (11): 1401–10. PMID 8280406. doi:10.1097/00002030-199311000-00001
- ↑ Smith, Johanna A.; Daniel, René (Division of Infectious Diseases, Center for Human Virology, Thomas Jefferson University, Philadelphia) (2006). «Following the path of the virus: the exploitation of host DNA repair mechanisms by retroviruses». ACS Chem Biol. 1 (4): 217–26. PMID 17163676. doi:10.1021/cb600131q
- ↑ Martínez, edited by Miguel Angel (2010). RNA interference and viruses : current innovations and future trends. Norfolk: Caister Academic Press. p. 73. ISBN 9781904455561
- ↑ Gerald B. Pier, ed. (2004). Immunology, infection, and immunity. Washington, D.C.: ASM Press. p. 550. ISBN 9781555812461
- ↑ Gilbert, PB; et al. (28 de fevereiro de 2003). «Comparison of HIV-1 and HIV-2 infectivity from a prospective cohort study in Senegal». Statistics in Medicine. 22 (4): 573–593. PMID 12590415. doi:10.1002/sim.1342
- ↑ Piatak, M., Jr, Saag, M. S., Yang, L. C., Clark, S. J., Kappes, J. C., Luk, K. C., Hahn, B. H., Shaw, G. M. and Lifson, J.D. (1993). «High levels of HIV-1 in plasma during all stages of infection determined by competitive PCR». Science. 259 (5102): 1749–1754. Bibcode:1993Sci...259.1749P. PMID 8096089. doi:10.1126/science.8096089
- ↑ Pantaleo G, Demarest JF, Schacker T, Vaccarezza M, Cohen OJ, Daucher M, Graziosi C, Schnittman SS, Quinn TC, Shaw GM, Perrin L, Tambussi G, Lazzarin A, Sekaly RP, Soudeyns H, Corey L, Fauci AS. (1997). «The qualitative nature of the primary immune response to HIV infection is a prognosticator of disease progression independent of the initial level of plasma viremia». Proc Natl Acad Sci U S A. 94 (1): 254–258. Bibcode:1997PNAS...94..254P. PMC 19306
 . PMID 8990195. doi:10.1073/pnas.94.1.254
. PMID 8990195. doi:10.1073/pnas.94.1.254
- ↑ Hel Z, McGhee JR, Mestecky J (junho de 2006). «HIV infection: first battle decides the war». Trends Immunol. 27 (6): 274–81. PMID 16679064. doi:10.1016/j.it.2006.04.007
- ↑ Arie J. Zuckerman; et al., eds. (2007). Principles and practice of clinical virology 6th ed. Hoboken, N.J.: Wiley. p. 905. ISBN 978-0-470-51799-4
- ↑ Mehandru S; Poles MA; Poles MA; Tenner-Racz K; Horowitz A; Hurley A; Hogan C; Boden D; Racz PMarkowitz M (setembro de 2004). «Primary HIV-1 infection is associated with preferential depletion of CD4+ T cells from effector sites in the gastrointestinal tract». J. Exp. Med. 200 (6): 761–70. PMC 2211967
 . PMID 15365095. doi:10.1084/jem.20041196
. PMID 15365095. doi:10.1084/jem.20041196
- ↑ Brenchley JM, Schacker TW, Ruff LE, Price DA, Taylor JH, Beilman GJ, Nguyen PL, Khoruts A, Larson M, Haase AT, Douek DC (setembro de 2004). «CD4+ T cell depletion during all stages of HIV disease occurs predominantly in the gastrointestinal tract». J. Exp. Med. 200 (6): 749–59. PMC 2211962
 . PMID 15365096. doi:10.1084/jem.20040874
. PMID 15365096. doi:10.1084/jem.20040874
- ↑ a b editor, Julio Aliberti, (2011). Control of Innate and Adaptive Immune Responses During Infectious Diseases. Nova York, NY: Springer Verlag. p. 145. ISBN 978-1-4614-0483-5
- ↑ Appay V, Sauce D (janeiro de 2008). «Immune activation and inflammation in HIV-1 infection: causes and consequences». J. Pathol. 214 (2): 231–41. PMID 18161758. doi:10.1002/path.2276
- ↑ Brenchley JM, Price DA, Schacker TW, Asher TE, Silvestri G, Rao S, Kazzaz Z, Bornstein E, Lambotte O, Altmann D, Blazar BR, Rodriguez B, Teixeira-Johnson L, Landay A, Martin JN, Hecht FM, Picker LJ, Lederman MM, Deeks SG, Douek DC (dezembro de 2006). «Microbial translocation is a cause of systemic immune activation in chronic HIV infection». Nat. Med. 12 (12): 1365–71. PMID 17115046. doi:10.1038/nm1511
- ↑ a b c World Health Organization (1990). «Interim proposal for a WHO staging system for HIV infection and disease». WHO Wkly Epidem. Rec. 65 (29): 221–228. PMID 1974812
- ↑ «1993 Revised Classification System for HIV Infection and Expanded Surveillance Case Definition for AIDS Among Adolescents and Adults». CDC. 1992. Consultado em 9 de fevereiro de 2006
- ↑ a b c d Kumaranayake L, Watts C (2001). «Resource allocation and priority setting of HIV/AIDS interventions: addressing the generalized epidemic in sub-Saharan Africa». J. Int. Dev. 13 (4): 451–466. doi:10.1002/jid.798
- ↑ Weber B (2006). «Screening of HIV infection: role of molecular and immunological assays». Expert Rev. Mol. Diagn. 6 (3): 399–411. PMID 16706742. doi:10.1586/14737159.6.3.399
- ↑ eMedicine - HIV Infection (Pediatrics: General Medicine)
- ↑ Tóth FD, Bácsi A, Beck Z, Szabó J (2001). «Vertical transmission of human immunodeficiency virus». Acta Microbiol Immunol Hung. 48 (3–4): 413–27. PMID 11791341. doi:10.1556/AMicr.48.2001.3-4.10
- ↑ Crosby, R; Bounse, S (Março de 2012). «Condom effectiveness: where are we now?». Sexual health. 9 (1): 10–7. PMID 22348628. doi:10.1071/SH11036
- ↑ «Condom Facts and Figures». Organização Mundial da Saúde (OMS). Agosto de 2003. Consultado em 17 de janeiro de 2006
- ↑ Gallo MF, Kilbourne-Brook M, Coffey PS (Março de 2012). «A review of the effectiveness and acceptability of the female condom for dual protection». Sexual health. 9 (1): 18–26. PMID 22348629. doi:10.1071/SH11037
- ↑ a b Celum, C; Baeten, JM (Fevereiro de 2012). «Tenofovir-based pre-exposure prophylaxis for HIV prevention: evolving evidence». Current opinion in infectious diseases. 25 (1): 51–7. PMC 3266126
 . PMID 22156901. doi:10.1097/QCO.0b013e32834ef5ef
. PMID 22156901. doi:10.1097/QCO.0b013e32834ef5ef
- ↑ Baptista, M; Ramalho-Santos, J (1 de novembro de 2009). «Spermicides, microbicides and antiviral agents: recent advances in the development of novel multi-functional compounds». Mini reviews in medicinal chemistry. 9 (13): 1556–67. PMID 20205637. doi:10.2174/138955709790361548
- ↑ Siegfried N, Muller M, Deeks JJ, Volmink J (15 de abril de 2009). Siegfried N, ed. «Male circumcision for prevention of heterosexual acquisition of HIV in men». Cochrane database of systematic reviews (Online) (2): CD003362. PMID 19370585. doi:10.1002/14651858.CD003362.pub2
- ↑ «WHO and UNAIDS announce recommendations from expert consultation on male circumcision for HIV prevention». Organização Mundial da Saúde. 28 de março de 2007
- ↑ Larke, N (27 de maio – 9 de junho de 2010). «Male circumcision, HIV and sexually transmitted infections: a review». British journal of nursing (Mark Allen Publishing). 19 (10): 629–34. PMID 20622758
- ↑ Eaton, L; Kalichman, SC (Nov. de 2009). «Behavioral aspects of male circumcision for the prevention of HIV infection». Current HIV/AIDS reports. 6 (4): 187–93. PMC 3557929
 . PMID 19849961. doi:10.1007/s11904-009-0025-9(subscription required)
. PMID 19849961. doi:10.1007/s11904-009-0025-9(subscription required)
- ↑ Kim HH, Li PS, Goldstein M (novembro de 2010). «Male circumcision: Africa and beyond?». Current opinion in urology. 20 (6): 515–9. PMID 20844437. doi:10.1097/MOU.0b013e32833f1b21
- ↑ Templeton DJ, Millett GA, Grulich AE (Fev. de 2010). «Male circumcision to reduce the risk of HIV and sexually transmitted infections among men who have sex with men». Current opinion in infectious diseases. 23 (1): 45–52. PMID 19935420. doi:10.1097/QCO.0b013e328334e54d
- ↑ Wiysonge, CS.; Kongnyuy, EJ.; Shey, M.; Muula, AS.; Navti, OB.; Akl, EA.; Lo, YR. (2011). Wiysonge, Charles Shey, ed. «Male circumcision for prevention of homosexual acquisition of HIV in men». Cochrane Database Syst Rev (6): CD007496. PMID 21678366. doi:10.1002/14651858.CD007496.pub2
- ↑ Eaton LA, Kalichman S (Dezembro de 2007). «Risk compensation in HIV prevention: implications for vaccines, microbicides, and other biomedical HIV prevention technologies». Curr HIV/AIDS Rep. 4 (4): 165–72. PMC 2937204
 . PMID 18366947. doi:10.1007/s11904-007-0024-7
. PMID 18366947. doi:10.1007/s11904-007-0024-7
- ↑ Underhill K, Operario D, Montgomery P (outubro de 2007). Operario D, ed. «Abstinence-only programs for HIV infection prevention in high-income countries». The Cochrane Database of Systematic Reviews (4): CD005421. PMID 17943855. doi:10.1002/14651858.CD005421.pub2. Consultado em 31 de maio de 2012. Arquivado do original em 25 de novembro de 2010
- ↑ Tolli, MV (28 de maio de 2012). «Effectiveness of peer education interventions for HIV prevention, adolescent pregnancy prevention and sexual health promotion for young people: a systematic review of European studies». Health education research. 27 (5): 904–13. PMID 22641791. doi:10.1093/her/cys055
- ↑ Ljubojević, S; Lipozenčić, J (2010). «Sexually transmitted infections and adolescence». Acta dermatovenerologica Croatica : ADC. 18 (4): 305–10. PMID 21251451
- ↑ Patel VL, Yoskowitz NA, Kaufman DR, Shortliffe EH (2008). «Discerning patterns of human immunodeficiency virus risk in healthy young adults». Am J Med. 121 (4): 758–764. PMC 2597652
 . PMID 18724961. doi:10.1016/j.amjmed.2008.04.022
. PMID 18724961. doi:10.1016/j.amjmed.2008.04.022
- ↑ Anglemyer A, Rutherford GW, Baggaley RC, Egger M, Siegfried N (10 de agosto de 2011). Rutherford GW, ed. «Antiretroviral therapy for prevention of HIV transmission in HIV-discordant couples». Cochrane database of systematic reviews (Online) (8): CD009153. PMID 21833973. doi:10.1002/14651858.CD009153.pub2
- ↑ Chou R, Selph S, Dana T, et al. (Novembro de 2012). «Screening for HIV: systematic review to update the 2005 U.S. Preventive Services Task Force recommendation». Ann. Intern. Med. 157 (10): 706–18. PMID 23165662. doi:10.7326/0003-4819-157-10-201211200-00007
- ↑ Choopanya K, Martin M, Suntharasamai P, Sangkum U, Mock PA, Leethochawalit M, Chiamwongpaet S, Kitisin P, Natrujirote P, Kittimunkong S, Chuachoowong R, Gvetadze RJ, McNicholl JM, Paxton LA, Curlin ME, Hendrix CW, Vanichseni S (junho de 2013). «Antiretroviral prophylaxis for HIV infection in injecting drug users in Bangkok, Thailand (the Bangkok Tenofovir Study): a randomised, double-blind, placebo-controlled phase 3 trial». The Lancet. 381 (9883): 2083–90. PMID 23769234. doi:10.1016/S0140-6736(13)61127-7. s2cid 5831642
- ↑ Centers for Disease Control (CDC) (Agosto de 1987). «Recommendations for prevention of HIV transmission in health-care settings». MMWR. 36 (Suppl 2): 1S–18S. PMID 3112554
- ↑ a b Kurth AE, Celum C, Baeten JM, Vermund SH, Wasserheit JN (março de 2011). «Combination HIV prevention: significance, challenges, and opportunities». Current HIV/AIDS Reports. 8 (1): 62–72. PMC 3036787
 . PMID 20941553. doi:10.1007/s11904-010-0063-3
. PMID 20941553. doi:10.1007/s11904-010-0063-3
- ↑ MacArthur GJ, Minozzi S, Martin N, Vickerman P, Deren S, Bruneau J, Degenhardt L, Hickman M (outubro de 2012). «Opiate substitution treatment and HIV transmission in people who inject drugs: systematic review and meta-analysis». BMJ. 345 (oct03 3): e5945. PMC 3489107
 . PMID 23038795. doi:10.1136/bmj.e5945
. PMID 23038795. doi:10.1136/bmj.e5945
- ↑ a b [No authors listed] (Abril de 2012). «HIV exposure through contact with body fluids». Prescrire Int. 21 (126): 100–1, 103–5. PMID 22515138
- ↑ Kuhar DT, Henderson DK, Struble KA, et al. (Setembro de 2013). «Updated US Public Health Service Guidelines for the Management of Occupational Exposures to Human Immunodeficiency Virus and Recommendations for Postexposure Prophylaxis». Infect Control Hosp Epidemiol. 34 (9): 875–92. PMID 23917901. doi:10.1086/672271
- ↑ Linden, JA (1 de setembro de 2011). «Clinical practice. Care of the adult patient after sexual assault». The New England Journal of Medicine. 365 (9): 834–41. PMID 21879901. doi:10.1056/NEJMcp1102869
- ↑ Young TN, Arens FJ, Kennedy GE, Laurie JW, Rutherford G (24 de janeiro de 2007). Young T, ed. «Antiretroviral post-exposure prophylaxis (PEP) for occupational HIV exposure». Cochrane database of systematic reviews (Online) (1): CD002835. PMID 17253483. doi:10.1002/14651858.CD002835.pub3
- ↑ Siegfried N, van der Merwe L, Brocklehurst P, Sint TT (6 de julho de 2011). Siegfried N, ed. «Antiretrovirals for reducing the risk of mother-to-child transmission of HIV infection». Cochrane database of systematic reviews (Online) (7): CD003510. PMID 21735394. doi:10.1002/14651858.CD003510.pub3
- ↑ «WHO HIV and Infant Feeding Technical Consultation Held on behalf of the Inter-agency Task Team (IATT) on Prevention of HIV – Infections in Pregnant Women, Mothers and their Infants – Consensus statement» (PDF). 25–27 de outubro de 2006. Consultado em 12 de março de 2008. Arquivado do original (PDF) em 9 de abril de 2008
- ↑ Horvath T, Madi, BC, Iuppa IM, Kennedy GE, Rutherford G, Read JS (21 de janeiro de 2009). Horvath T, ed. «Interventions for preventing late postnatal mother-to-child transmission of HIV». Cochrane database of systematic reviews (Online) (1): CD006734. PMID 19160297. doi:10.1002/14651858.CD006734.pub2
- ↑ UNAIDS (18 de maio de 2012). «The quest for an HIV vaccine»
- ↑ Reynell L, Trkola A (2 de março de 2012). «HIV vaccines: an attainable goal?». Swiss medical weekly. 142: w13535. PMID 22389197. doi:10.4414/smw.2012.13535
- ↑ U.S. Army Office of the Surgeon General (21 de março de 2011). «HIV Vaccine Trial in Thai Adults». ClinicalTrials.gov. Consultado em 28 de junho de 2011
- ↑ U.S. Army Office of the Surgeon General (2 de junho de 2010). «Follow up of Thai Adult Volunteers With Breakthrough HIV Infection After Participation in a Preventive HIV Vaccine Trial». ClinicalTrials.gov
- ↑ G1, ed. (12 de novembro de 2008). «Médicos curam paciente com aids com transplante de medula óssea». Consultado em 10 de outubro de 2013
- ↑ Revista Veja, ed. (28 de setembro de 2011). «Nova vacina pode tornar a aids inofensiva». Consultado em 4 de outubro de 2011
- ↑ «CRISPR combined with new ART treatment cures HIV in mice for first time- Technology News, Firstpost». Tech2. 8 de julho de 2019. Consultado em 23 de julho de 2019
- ↑ Sadoff, Jerald; Le Gars, Mathieu; Shukarev, Georgi; Heerwegh, Dirk; Truyers, Carla; de Groot, Anne M.; Stoop, Jeroen; Tete, Sarah; Van Damme, Wim (13 de maio de 2021). «Interim Results of a Phase 1–2a Trial of Ad26.COV2.S Covid-19 Vaccine». New England Journal of Medicine (19): 1824–1835. ISSN 0028-4793. PMC 7821985
 . doi:10.1056/NEJMoa2034201. pmid 33440088. Consultado em 8 de junho de 2021
. doi:10.1056/NEJMoa2034201. pmid 33440088. Consultado em 8 de junho de 2021
- ↑ «What you need to know about J&J's newly authorized one-shot COVID-19 vaccine». Science News (em inglês). 27 de fevereiro de 2021. Consultado em 7 de junho de 2021
- ↑ Sanjuán, Rafael; Domingo-Calap, Pilar (2021). «Genetic Diversity and Evolution of Viral Populations». Encyclopedia of Virology: 53–61. PMC 7157443
 . doi:10.1016/B978-0-12-809633-8.20958-8. Consultado em 8 de junho de 2021
. doi:10.1016/B978-0-12-809633-8.20958-8. Consultado em 8 de junho de 2021
- ↑ «How coronavirus variants may pose challenges for COVID-19 vaccines». Science News (em inglês). 27 de janeiro de 2021. Consultado em 7 de junho de 2021
- ↑ «Huge diversity in current HIV vaccine research, Research for Prevention conference hears». aidsmap.com (em inglês). Consultado em 8 de junho de 2021
- ↑ Santoro, Maria Mercedes; Perno, Carlo Federico (17 de junho de 2013). «HIV-1 Genetic Variability and Clinical Implications». ISRN Microbiology (em inglês). Consultado em 8 de junho de 2021
- ↑ RONEN, Keshet; SHARMA, Amit; OVERBAUGH, Julie (novembro de 2015). «HIV Transmission Biology: Translation for HIV Prevention». AIDS (London, England) (17): 2219–2227. ISSN 0269-9370. PMC 4640979
 . PMID 26418086. doi:10.1097/QAD.0000000000000845. Consultado em 8 de junho de 2021
. PMID 26418086. doi:10.1097/QAD.0000000000000845. Consultado em 8 de junho de 2021
- ↑ «Evolution: Library: Evolution and AIDS». www.pbs.org. Consultado em 8 de junho de 2021
- ↑ «Inactive HIV poses even greater barrier to cure». Science News (em inglês). Consultado em 7 de junho de 2021
- ↑ «Human Genome Bears a Virus Related to HIV-1». HHMI (em inglês). Consultado em 8 de junho de 2021
- ↑ Burton, Dennis R.; Ahmed, Rafi; Barouch, Dan H.; Butera, Salvatore T.; Crotty, Shane; Godzik, Adam; Kaufmann, Daniel E.; McElrath, M. Juliana; Nussenzweig, Michel C. (18 de outubro de 2012). «A BLUEPRINT FOR HIV VACCINE DISCOVERY». Cell host & microbe (4): 396–407. ISSN 1931-3128. PMC 3513329
 . PMID 23084910. doi:10.1016/j.chom.2012.09.008. Consultado em 8 de junho de 2021
. PMID 23084910. doi:10.1016/j.chom.2012.09.008. Consultado em 8 de junho de 2021
- ↑ Mak, Tak W.; Saunders, Mary E. (2006). «Immunity to Pathogens». The Immune Response: 641–694. PMC 7150295
 . doi:10.1016/B978-012088451-3.50024-7. Consultado em 8 de junho de 2021
. doi:10.1016/B978-012088451-3.50024-7. Consultado em 8 de junho de 2021
- ↑ Dietze, K.; Zelinskyy, G.; Gibbert, K.; Schimmer, S.; Francois, S.; Myers, L.; Sparwasser, T.; Hasenkrug, K.; Dittmer, U. (2011). «Transient depletion of regulatory T cells in transgenic mice reactivates virus-specific CD8 T cells and reduces chronic retroviral set points». Proceedings of the National Academy of Sciences. ISSN 0027-8424. doi:10.1073/pnas.1015148108. Consultado em 8 de junho de 2021
- ↑ Russell, Nina D.; Graham, Barney S.; Keefer, Michael C.; McElrath, M. Juliana; Self, Steve G.; Weinhold, Kent J.; Montefiori, David C.; Ferrari, Guido; Horton, Helen (1 de fevereiro de 2007). «Phase 2 Study of an HIV-1 Canarypox Vaccine (vCP1452) Alone and in Combination With rgp120». Journal of acquired immune deficiency syndromes (1999) (2): 203–212. ISSN 1525-4135. PMC 2362395
 . PMID 17106277. doi:10.1097/01.qai.0000248356.48501.ff. Consultado em 8 de junho de 2021
. PMID 17106277. doi:10.1097/01.qai.0000248356.48501.ff. Consultado em 8 de junho de 2021
- ↑ Rerks-Ngarm, Supachai; Pitisuttithum, Punnee; Nitayaphan, Sorachai; Kaewkungwal, Jaranit; Chiu, Joseph; Paris, Robert; Premsri, Nakorn; Namwat, Chawetsan; de Souza, Mark (3 de dezembro de 2009). «Vaccination with ALVAC and AIDSVAX to Prevent HIV-1 Infection in Thailand». New England Journal of Medicine (23): 2209–2220. ISSN 0028-4793. PMID 19843557. doi:10.1056/NEJMoa0908492. Consultado em 7 de junho de 2021
- ↑ Hamlyn E, Easterbrook P (agosto de 2007). «Occupational exposure to HIV and the use of post-exposure prophylaxis». Occup Med (Lond). 57 (5): 329–36. PMID 17656498. doi:10.1093/occmed/kqm046
- ↑ a b «A Pocket Guide to Adult HIV/AIDS Treatment February 2006 edition». Department of Health and Human Services. Fevereiro de 2006. Consultado em 1 de setembro de 2006
- ↑ a b c d e f g h Antiretroviral therapy for HIV infection in adults and adolescents: recommendations for a public health approach (PDF). [S.l.]: World Health Organization. 2010. pp. 19–20. ISBN 978-92-4-159976-4
- ↑ Siegfried N, Uthman OA, Rutherford GW (17 de março de 2010). Siegfried N, ed. «Optimal time for initiation of antiretroviral therapy in asymptomatic, HIV-infected, treatment-naive adults». Cochrane database of systematic reviews (Online) (3): CD008272. PMID 20238364. doi:10.1002/14651858.CD008272.pub2
- ↑ Panel on Antiretroviral Guidelines for Adults and Adolescents (1 de dezembro de 2009). Guidelines for the use of antiretroviral agents in HIV-1-infected adults and adolescents (PDF). [S.l.]: United States Department of Health and Human Services. p. i
- ↑ Lima AMA, Pedro ENR. Growing up with HIV/AIDS: a study on adolescents with HIV/AIDS and their family caregivers. Rev Latino-am Enfermagem 2008 maio/junho;16(3): 348-54.
- ↑ Sterne JA, May M, Costagliola D, de Wolf F, Phillips AN, Harris R, Funk MJ, Geskus RB, Gill J, Dabis F, Miró JM, Justice AC, Ledergerber B, Fätkenheuer G, Hogg RS, Monforte AD, Saag M, Smith C, Staszewski S, Egger M, Cole SR (abril de 2009). «Timing of initiation of antiretroviral therapy in AIDS-free HIV-1-infected patients: a collaborative analysis of 18 HIV cohort studies». The Lancet. 373 (9672): 1352–63. PMC 2670965
 . PMID 19361855. doi:10.1016/S0140-6736(09)60612-7
. PMID 19361855. doi:10.1016/S0140-6736(09)60612-7
- ↑ Beard J, Feeley F, Rosen S (novembro de 2009). «Economic and quality of life outcomes of antiretroviral therapy for HIV/AIDS in developing countries: a systematic literature review». AIDS care. 21 (11): 1343–56. PMID 20024710. doi:10.1080/09540120902889926
- ↑ Orrell, C (novembro de 2005). «Antiretroviral adherence in a resource-poor setting». Current HIV/AIDS reports. 2 (4): 171–6. PMID 16343374. doi:10.1007/s11904-005-0012-8
- ↑ Malta M, Strathdee SA, Magnanini MM, Bastos FI (agosto de 2008). «Adherence to antiretroviral therapy for human immunodeficiency virus/acquired immune deficiency syndrome among drug users: a systematic review». Addiction (Abingdon, England). 103 (8): 1242–57. PMID 18855813. doi:10.1111/j.1360-0443.2008.02269.x
- ↑ Nachega JB, Marconi VC, van Zyl GU, Gardner EM, Preiser W, Hong SY, Mills EJ, Gross R (abril de 2011). «HIV treatment adherence, drug resistance, virologic failure: evolving concepts». Infectious disorders drug targets. 11 (2): 167–74. PMID 21406048. doi:10.2174/187152611795589663
- ↑ Orsi F, d'almeida C (Maio de 2010). «Soaring antiretroviral prices, TRIPS and TRIPS flexibilities: a burning issue for antiretroviral treatment scale-up in developing countries». Current opinion in HIV and AIDS. 5 (3): 237–41. PMID 20539080. doi:10.1097/COH.0b013e32833860ba
- ↑ Nachega JB, Mills EJ, Schechter M (janeiro de 2010). «Antiretroviral therapy adherence and retention in care in middle-income and low-income countries: current status of knowledge and research priorities». Current opinion in HIV and AIDS. 5 (1): 70–7. PMID 20046150. doi:10.1097/COH.0b013e328333ad61
- ↑ a b c Montessori, V., Press, N., Harris, M., Akagi, L., Montaner, J. S. (2004). «Adverse effects of antiretroviral therapy for HIV infection». CMAJ. 170 (2): 229–238. PMC 315530
 . PMID 14734438
. PMID 14734438
- ↑ a b Burgoyne RW, Tan DH (março de 2008). «Prolongation and quality of life for HIV-infected adults treated with highly active antiretroviral therapy (HAART): a balancing act». J. Antimicrob. Chemother. 61 (3): 469–73. PMID 18174196. doi:10.1093/jac/dkm499
- ↑ Barbaro G, Barbarini G (dezembro de 2011). «Human immunodeficiency virus & cardiovascular risk». The Indian journal of medical research. 134 (6): 898–903. PMC 3284097
 . PMID 22310821. doi:10.4103/0971-5916.92634
. PMID 22310821. doi:10.4103/0971-5916.92634
- ↑ a b c UNAIDS 2011 pg. 150–160
- ↑ a b «Guidelines for the Use of Antiretroviral Agents in Pediatric HIV Infection» (PDF). The Panel on Antiretroviral Therapy and Medical Management of HIV-Infected Children. 11 de agosto de 2011
- ↑ Antiretroviral therapy for HIV infection in infants and children (PDF). [S.l.]: World Health Organization. 2010. p. 2. ISBN 978-92-4-159980-1. Consultado em 9 de outubro de 2013. Arquivado do original (PDF) em 24 de fevereiro de 2014
- ↑ Laurence J (2006). «Hepatitis A and B virus immunization in HIV-infected persons». AIDS Reader. 16 (1): 15–17. PMID 16433468
- ↑ Huang L, Cattamanchi A, Davis JL, den Boon S, Kovacs J, Meshnick S, Miller RF, Walzer PD, Worodria W, Masur H (junho de 2011). «HIV-associated Pneumocystis pneumonia». Proceedings of the American Thoracic Society. 8 (3): 294–300. PMC 3132788
 . PMID 21653531. doi:10.1513/pats.201009-062WR
. PMID 21653531. doi:10.1513/pats.201009-062WR
- ↑ a b Smith, [edited by] Blaine T. (2008). Concepts in immunology and immunotherapeutics 4th ed. Bethesda, Md.: American Society of Health-System Pharmacists. p. 143. ISBN 978-1-58528-127-5
- ↑ Littlewood RA, Vanable PA (setembro de 2008). «Complementary and alternative medicine use among HIV-positive people: research synthesis and implications for HIV care». AIDS Care. 20 (8): 1002–18. PMC 2570227
 . PMID 18608078. doi:10.1080/09540120701767216
. PMID 18608078. doi:10.1080/09540120701767216
- ↑ Mills E, Wu P, Ernst E (junho de 2005). «Complementary therapies for the treatment of HIV: in search of the evidence». Int J STD AIDS. 16 (6): 395–403. PMID 15969772. doi:10.1258/0956462054093962
- ↑ a b c Irlam JH, Visser MM, Rollins NN, Siegfried N (8 de dezembro de 2010). Irlam JH, ed. «Micronutrient supplementation in children and adults with HIV infection». Cochrane database of systematic reviews (Online) (12): CD003650. PMID 21154354. doi:10.1002/14651858.CD003650.pub3
- ↑ Stone CA, Kawai, K, Kupka R, Fawzi WW (novembro de 2010). «Role of selenium in HIV infection». Nutrition Reviews. 68 (11): 671–81. PMC 3066516
 . PMID 20961297. doi:10.1111/j.1753-4887.2010.00337.x
. PMID 20961297. doi:10.1111/j.1753-4887.2010.00337.x
- ↑ Forrester JE, Sztam KA (dezembro de 2011). «Micronutrients in HIV/AIDS: is there evidence to change the WHO 2003 recommendations?». The American journal of clinical nutrition. 94 (6): 1683S–1689S. PMC 3226021
 . PMID 22089440. doi:10.3945/ajcn.111.011999
. PMID 22089440. doi:10.3945/ajcn.111.011999
- ↑ a b World Health Organization (Maio de 2003). Nutrient requirements for people living with HIV/AIDS: Report of a technical consultation (PDF). Geneva: [s.n.] Consultado em 31 de março de 2009. Arquivado do original (PDF) em 25 de março de 2009
- ↑ Liu JP, Manheimer E, Yang M (2005). Liu, Jian Ping, ed. «Herbal medicines for treating HIV infection and AIDS». Cochrane Database Syst Rev (3): CD003937. PMID 16034917. doi:10.1002/14651858.CD003937.pub2
- ↑ a b Chun, Tae-Wook, Susan Moir, and Anthony S. Fauci. "HIV reservoirs as obstacles and opportunities for an HIV cure." Nature immunology 16.6 (2015): 584-589.
- ↑ T.J. Henrich et al., “Long-term reduction in peripheral blood HIV type 1 reservoirs following reduced-intensity conditioning allogeneic stem cell transplantation,” J Infect Dis, 207:1694-702, 2013.
- ↑ a b c Knoll B, Lassmann B, Temesgen Z (2007). «Current status of HIV infection: a review for non-HIV-treating physicians». Int J Dermatol. 46 (12): 1219–28. PMID 18173512. doi:10.1111/j.1365-4632.2007.03520.x
- ↑ a b c d e f UNAIDS, WHO (Dezembro de 2007). «2007 AIDS epidemic update» (PDF). Consultado em 12 de março de 2008
- ↑ a b Morgan D, Mahe C, Mayanja B, Okongo JM, Lubega R, Whitworth JA (2002). «HIV-1 infection in rural Africa: is there a difference in median time to AIDS and survival compared with that in industrialized countries?». AIDS. 16 (4): 597–632. PMID 11873003. doi:10.1097/00002030-200203080-00011
- ↑ Zwahlen M, Egger M (2006). «Progression and mortality of untreated HIV-positive individuals living in resource-limited settings: update of literature review and evidence synthesis» (PDF). UNAIDS Obligation HQ/05/422204. Consultado em 19 de março de 2008. Arquivado do original (PDF) em 9 de abril de 2008
- ↑ a b Antiretroviral Therapy Cohort Collaboration (2008). «Life expectancy of individuals on combination antiretroviral therapy in high-income countries: a collaborative analysis of 14 cohort studies». Lancet. 372 (9635): 293–9. PMC 3130543
 . PMID 18657708. doi:10.1016/S0140-6736(08)61113-7
. PMID 18657708. doi:10.1016/S0140-6736(08)61113-7
- ↑ Schackman BR, Gebo KA, Walensky RP, Losina E, Muccio T, Sax PE, Weinstein MC, Seage GR 3rd, Moore RD, Freedberg KA. (2006). «The lifetime cost of current HIV care in the United States». Med Care. 44 (11): 990–997. PMID 17063130. doi:10.1097/01.mlr.0000228021.89490.2a
- ↑ a b Cheung MC, Pantanowitz L, Dezube BJ (junho–julho de 2005). «AIDS-related malignancies: emerging challenges in the era of highly active antiretroviral therapy». The oncologist. 10 (6): 412–26. PMID 15967835. doi:10.1634/theoncologist.10-6-412
- ↑ Tang J, Kaslow RA (2003). «The impact of host genetics on HIV infection and disease progression in the era of highly active antiretroviral therapy». AIDS. 17 (Suppl 4): S51–S60. PMID 15080180. doi:10.1097/00002030-200317004-00006
- ↑ Lawn SD (2004). «AIDS in Africa: the impact of co-infections on the pathogenesis of HIV-1 infection». J. Infect. Dis. 48 (1): 1–12. PMID 14667787. doi:10.1016/j.jinf.2003.09.001
- ↑ Campbell GR; Pasquier E; Watkins J; et al. (2004). «The glutamine-rich region of the HIV-1 Tat protein is involved in T-cell apoptosis». J. Biol. Chem. 279 (46): 48197–48204. PMID 15331610. doi:10.1074/jbc.M406195200
- ↑ Campbell GR, Watkins JD, Esquieu D, Pasquier E, Loret EP, Spector SA (2005). «The C terminus of HIV-1 Tat modulates the extent of CD178-mediated apoptosis of T cells». J. Biol. Chem. 280 (46): 38376–39382. PMID 16155003. doi:10.1074/jbc.M506630200
- ↑ «Tuberculosis». Fact sheet 104. World Health Organization. Março de 2012. Consultado em 29 de agosto de 2012
- ↑ «Global tuberculosis control 2011» (PDF). World Health Organization. 2011. ISBN 978 92 4 156438 0. Consultado em 29 de agosto de 2012. Arquivado do original (PDF) em 6 de setembro de 2012
- ↑ Pennsylvania, Editors, Raphael Rubin, M.D., Professor of Pathology, David S. Strayer, M.D., Ph.D., Professor of Pathology, Department of Pathology and Cell Biology, Jefferson Medical College of Thomas Jefferson University Philadelphia, Pennsylvania ; Founder and Consulting Editor, Emanuel Rubin, M.D., Gonzalo Aponte Distinguished Professor of Pathology, Chairman Emeritus of the Department of Pathology and Cell Biology, Jefferson Medical College of Thomas Jefferson University, Philadelphia, (2011). Rubin's pathology : clinicopathologic foundations of medicine Sixth ed. Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 154. ISBN 978-1-60547-968-2
- ↑ PMID 19462243 (PubMed)
- ↑ PMID 17086056 (PubMed)
- ↑ Nicholas PK; Kemppainen JK; Canaval GE; et al. (fevereiro de 2007). «Symptom management and self-care for peripheral neuropathy in HIV/AIDS». AIDS Care. 19 (2): 179–89. PMID 17364396. doi:10.1080/09540120600971083
- ↑ Boshoff C, Weiss R (2002). «AIDS-related malignancies». Nat. Rev. Cancer. 2 (5): 373–382. PMID 12044013. doi:10.1038/nrc797
- ↑ Yarchoan R, Tosato G, Little RF (2005). «Therapy insight: AIDS-related malignancies – the influence of antiviral therapy on pathogenesis and management». Nat. Clin. Pract. Oncol. 2 (8): 406–415. PMID 16130937. doi:10.1038/ncponc0253
- ↑ PMID 19106702 (PubMed)
- ↑ McNeil DG Jr (20 de novembro de 2007). «U.N. agency to say it overstated extent of H.I.V. cases by millions». New York Times. Consultado em 18 de março de 2008
- ↑ "Report: Black U.S. AIDS rates rival some African nations". CNN.com. 29 de julho de 2008.
- ↑ "White House summit on AIDS' impact on black men". San Francisco Chronicle. 3 de junho de 2010.
- ↑ Arya M, Behforouz HL, and Viswanath K (9 de março de 2009). «African American Women and HIV/AIDS: A National Call for Targeted Health Communication Strategies to Address a Disparity». The AIDS Reader. 19 (2)
- ↑ a b c d AIDSPortugal (ed.). «Epidemia de VIH nos países de língua oficial portuguesa». Consultado em 9 de outubro de 2013. Arquivado do original em 8 de maio de 2011
- ↑ Departamento de DST, Aids e Hepatites Virais - Ministério da Saúde (ed.). «Aids no Brasil». Consultado em 9 de outubro de 2013. Arquivado do original em 11 de outubro de 2013
- ↑ O Globo, ed. (5 de março de 2014). «Vírus HIV infecta mais grupo dos heterossexuais, diz estudo». Consultado em 5 de novembro de 2014
- ↑ a b «Quase três casos por dia de VIH/SIDA diagnosticados no ano passado em Portugal». RTP Informação. 21 de novembro de 2014
- ↑ «Relatório sobre Infeção VIH/Sida 2013». Portal da Saúde. 20 de novembro de 2014
- ↑ «VIH/sida. Quase metade dos doentes não sabem que estão infectados». Rádio Renascença. 21 de novembro de 2014
- ↑ «VIH/sida: diagnosticados quase três casos por dia no ano passado». Agência Lusa. 21 de novembro de 2014
- ↑ «Em 2013 foram diagnosticados 1093 casos de infecção por VIH». Jornal Público. 21 de novembro de 2014
- ↑ «Mais de 60% dos novos diagnósticos de VIH são tardios». Diário de Notícias. 21 de novembro de 2014. Consultado em 21 de novembro de 2014. Arquivado do original em 29 de novembro de 2014
- ↑ «Há três novos casos de VIH/sida por dia em Portugal». TVI. 21 de novembro de 2014
- ↑ - Expresso - Casos de sida voltam a diminuir - Relatório "Portugal em Números 2015 - Infeção VIH, SIDA e Tuberculose"
- ↑ a b «The impact of AIDS on people and societies» (PDF). 2006 Report on the global AIDS epidemic. [S.l.]: UNAIDS. 2006. ISBN 92-9173-479-9. Consultado em 14 de junho de 2006
- ↑ Ogden J; Nyblade L (2005). «Common at its core: HIV-related stigma across contexts» (PDF). International Center for Research on Women. Consultado em 15 de fevereiro de 2007. Arquivado do original (PDF) em 17 de fevereiro de 2007
- ↑ a b c Herek GM, Capitanio JP (1999). «AIDS Stigma and sexual prejudice» (PDF). American Behavioral Scientist. 42 (7): 1130–1147. doi:10.1177/0002764299042007006. Consultado em 27 de março de 2006. Arquivado do original (PDF) em 9 de abril de 2006
- ↑ Snyder M, Omoto AM, Crain AL (1999). «Punished for their good deeds: stigmatization for AIDS volunteers». American Behavioral Scientist. 42 (7): 1175–1192. doi:10.1177/0002764299042007009
- ↑ Herek GM, Capitanio JP, Widaman KF (2002). «HIV-related stigma and knowledge in the United States: prevalence and trends, 1991-1999» (PDF). Am J Public Health. 92 (3): 371–7. PMC 1447082
 . PMID 11867313. doi:10.2105/AJPH.92.3.371. Consultado em 10 de março de 2008. Arquivado do original (PDF) em 26 de abril de 2011
. PMID 11867313. doi:10.2105/AJPH.92.3.371. Consultado em 10 de março de 2008. Arquivado do original (PDF) em 26 de abril de 2011
- ↑ Bell C, Devarajan S, Gersbach H (2003). «The long-run economic costs of AIDS: theory and an application to South Africa» (PDF). World Bank Policy Research Working Paper No. 3152. Consultado em 28 de abril de 2008. Arquivado do original (PDF) em 27 de maio de 2008
- ↑ a b c Greener R (2002). «AIDS and macroeconomic impact». In: S, Forsyth (ed.). State of The Art: AIDS and Economics. [S.l.]: IAEN. pp. 49–55
- ↑ Over M (1992). «The macroeconomic impact of AIDS in Sub-Saharan Africa, Population and Human Resources Department» (PDF). The World Bank. Consultado em 3 de maio de 2008
- ↑ «Rock Hudson announces he has AIDS – History.com This Day in History – 7/25/1985». History.com. Consultado em 1 de novembro de 2011
- ↑ «November 24, 1991: Giant of rock dies». BBC News. Consultado em 1 de novembro de 2011
- ↑ «Freddie Mercury». Nndb.com. Consultado em 1 de novembro de 2011
- ↑ Bliss, Dominic. «Frozen In Time: Arthur Ashe». iTENNISstore.com. Consultado em 25 de junho de 2012
- ↑ «Tributes to Arthur Ashe». Londres: The Independent. 8 de fevereiro de 1993. Consultado em 24 de julho de 2012
- ↑ R7, ed. (29 de novembro de 2011). «Conheça os famosos portadores do vírus da Aids». Consultado em 9 de outubro de 2013
- ↑ Cosgrove, Ben. «Behind the Picture: The Photo That Changed the Face of AIDS». LIFE magazine. Consultado em 16 de agosto de 2012
- ↑ «Aziga found guilty of first-degree murder». CTV.ca News. Consultado em 9 de abril de 2013
- ↑ «HIV killer ruled dangerous offender». CBC News. Consultado em 9 de abril de 2013
- ↑ «A fraudster, not a murderer». National Post. Consultado em 9 de abril de 2013. Arquivado do original em 15 de maio de 2016
- ↑ «AIDS Stigma». News-medical.net. Consultado em 1 de novembro de 2011
- ↑ a b «Thirty years after AIDS discovery, appreciation growing for Catholic approach». Catholicnewsagency.com. 5 de junho de 2011. Consultado em 1 de novembro de 2011
- ↑ a b «Church HIV prayer cure claims 'cause three deaths'». BBC News. 18 de outubro de 2011. Consultado em 18 de outubro de 2011
- ↑ Duesberg, P. H. (1988). «HIV is not the cause of AIDS». Science. 241 (4865): 514, 517. Bibcode:1988Sci...241..514D. PMID 3399880. doi:10.1126/science.3399880Cohen, J. (1994). «The Controversy over HIV and AIDS» (PDF). Science. 266 (5191): 1642–1649. Bibcode:1994Sci...266.1642C. PMID 7992043. doi:10.1126/science.7992043. Consultado em 31 de março de 2009
- ↑ Kalichman, Seth (2009). Denying AIDS: Conspiracy Theories, Pseudoscience, and Human Tragedy. Nova York: Copernicus Books (Springer Science+Business Media). ISBN 978-0-387-79475-4
- ↑ Smith TC, Novella SP (agosto de 2007). «HIV Denial in the Internet Era». PLoS Med. 4 (8): e256. PMC 1949841
 . PMID 17713982. doi:10.1371/journal.pmed.0040256. Consultado em 7 de novembro de 2009
. PMID 17713982. doi:10.1371/journal.pmed.0040256. Consultado em 7 de novembro de 2009
- ↑ Various (14 de janeiro de 2010). «Resources and Links, HIV-AIDS Connection». National Institute of Allergy and Infectious Diseases. Consultado em 22 de fevereiro de 2009
- ↑ Watson J (2006). «Scientists, activists sue South Africa's AIDS 'denialists'». Nat. Med. 12 (1): 6. PMID 16397537. doi:10.1038/nm0106-6a
- ↑ Baleta A (2003). «S Africa's AIDS activists accuse government of murder». Lancet. 361 (9363): 1105. PMID 12672319. doi:10.1016/S0140-6736(03)12909-1
- ↑ Cohen J (2000). «South Africa's new enemy». Science. 288 (5474): 2168–70. PMID 10896606. doi:10.1126/science.288.5474.2168
- ↑ Moore, Martin (2018). «Democracy Hacked: How Technology is Destabilising Global Politics.» Oneworld Publications. ISBN 9781786074096 Acessado em 14/05/2019.
- ↑ Pilkington, Mark (2010). «Mirage Men: A Journey into Disinformation, Paranoia and UFOs.» Hachette UK. ISBN 9781849012409 Acessado em 14/05/2019.
- ↑ Boghardt, Thomas (2009). «Operation INFEKTION Soviet Bloc Intelligence and Its AIDS Disinformation Campaign». Central Intelligence Agency
- ↑ «'Virgin cure': Three women killed to 'cure' Aids». International Herald Tribune. 28 de fevereiro de 2013. Consultado em 14 de setembro de 2013
- ↑ Jenny, Carole (2010). Child Abuse and Neglect: Diagnosis, Treatment and Evidence - Expert Consult. [S.l.]: Elsevier Health Sciences. p. 187. ISBN 9781437736212
- ↑ Klot, Jennifer; Monica Kathina Juma (2011). HIV/AIDS, Gender, Human Security and Violence in Southern Africa. Pretoria: Africa Institute of South Africa. 47 páginas. ISBN 0-7983-0253-4
- ↑ Blechner MJ (1997). Hope and mortality: psychodynamic approaches to AIDS and HIV. Hillsdale, NJ: Analytic Press. ISBN 0-88163-223-6
- ↑ Kirby DB, Laris BA, Rolleri LA (março de 2007). «Sex and HIV education programs: their impact on sexual behaviors of young people throughout the world». J Adolesc Health. 40 (3): 206–17. PMID 17321420. doi:10.1016/j.jadohealth.2006.11.143
Bibliografia[editar | editar código-fonte]
- Mandell, Gerald L.; Bennett, John E.; Dolin, Raphael, eds. (2010). Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases 7th ed. Philadelphia, PA: Churchill Livingstone/Elsevier. ISBN 978-0-443-06839-3
- Joint United Nations Programme on HIV/AIDS (UNAIDS) (2011). Global HIV/AIDS Response, Epidemic update and health sector progress towards universal access (PDF). [S.l.]: Joint United Nations Programme on HIV/AIDS
Ligações externas[editar | editar código-fonte]
- The body Centro de Informações sobre a AIDS, em inglês
- Fundo das Nações Unidas para prevenção da SIDA/AIDS (UNAIDS)
- Dia Mundial de Prevenção à SIDA/AIDS
- Programa Nacional de DST e AIDS
- Informação sobre HIV/SIDA em Português
- Congresso Virtual sobre HIV/SIDA
- Ciência Viva - Sida (O suicídio dos Linfócitos)
- «HIV InSite» (em inglês)
- AidsPortugal
- Associação Brasileira Interdisciplinar de AIDS
- Portal do Dr. Drauzio Varella

